SQLITE NOT INSTALLED
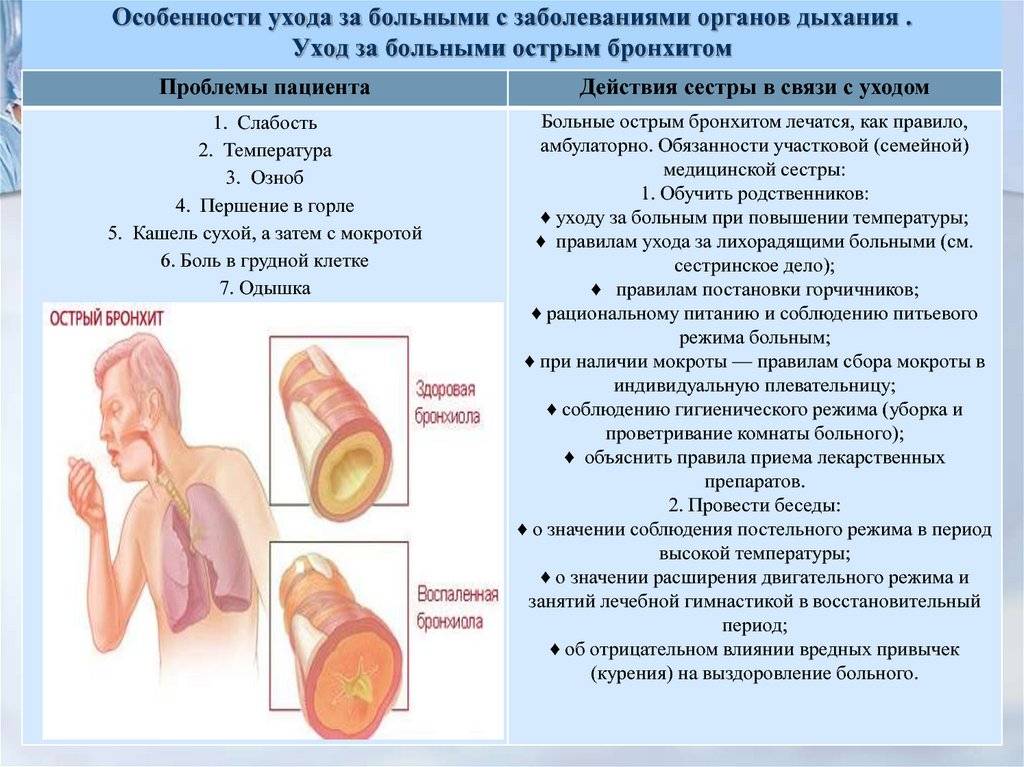
Симптомы острого бронхита
Всё начинается как обычное ОРВИ: насморк, боль в горле, температура, головная боль.
Через несколько дней на первый план выходит кашель.
Вначале он сухой, затем может стать влажным с небольшим количеством мокроты.
Мокрота может быть прозрачной, белой, жёлтой, зелёной или даже с примесью крови (при сильном надрывном кашле).
Пероксидаза, выделяемая лейкоцитами в мокроте, вызывает изменение цвета (она становится жёлтой и зелёной) ; следовательно, только цвет не следует рассматривать как свидетельство бактериальной инфекции.
Важно! Длительность кашля при обычном течении острого бронхита — 3 недели. Это норма и не требует дополнительного обследования и лечения
Лейкоцитоз в общем анализе крови присутствует примерно у 20% пациентов; значительный лейкоцитоз более вероятен при бактериальной инфекции, чем при вирусном бронхите.
У части детей могут появится свистящие хрипы при дыхании, что говорит об обструктивном бронхите.
При аускультации лёгких в первые дни не будут выявляться никакие хрипы, затем возможно выслушивание как сухих, так и влажных хрипов над всей поверхностью лёгких.
На рентгенограмме не будет никаких изменений, либо неспецифические (например, «усиление лёгочного рисунка» ).
Диагноз устанавливается на основании жалоб (кашель) и данных осмотра (хрипы в лёгких).
Дифференциальный диагноз:
Важно отличить острый бронхит от пневмонии (воспаления не бронхов, а лëгочной ткани), при этом вирусная пневмония у детей так же не требует лечения антибиотиками. Бактериальные пневмонии, а так же коклюш необходимо выявлять, так как основное лечение — антибиотики
Бактериальные пневмонии, а так же коклюш необходимо выявлять, так как основное лечение — антибиотики.
Online-консультации врачей
| Консультация гастроэнтеролога |
| Консультация кардиолога |
| Консультация аллерголога |
| Консультация гинеколога |
| Консультация сексолога |
| Консультация эндоскописта |
| Консультация сурдолога (аудиолога) |
| Консультация неонатолога |
| Консультация детского психолога |
| Консультация специалиста банка пуповинной крови |
| Консультация специалиста по лечению за рубежом |
| Консультация офтальмолога (окулиста) |
| Консультация диетолога-нутрициониста |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация гастроэнтеролога детского |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
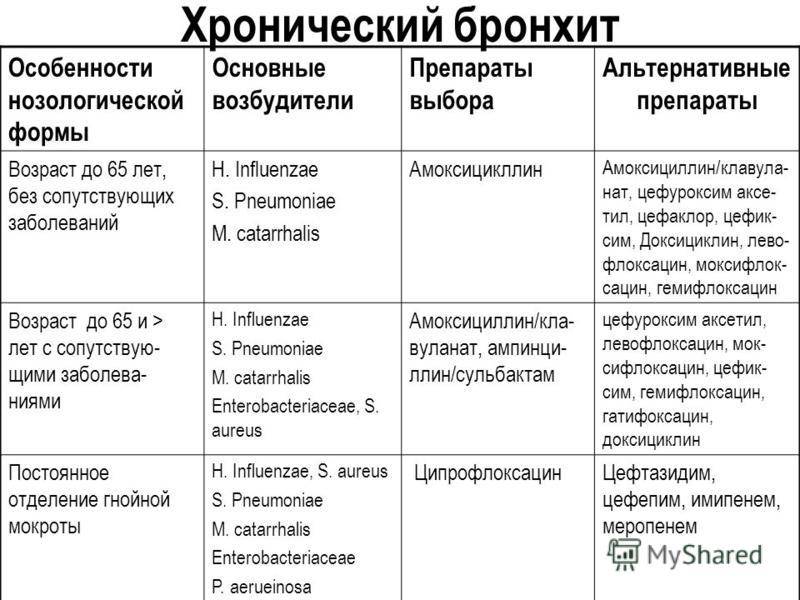
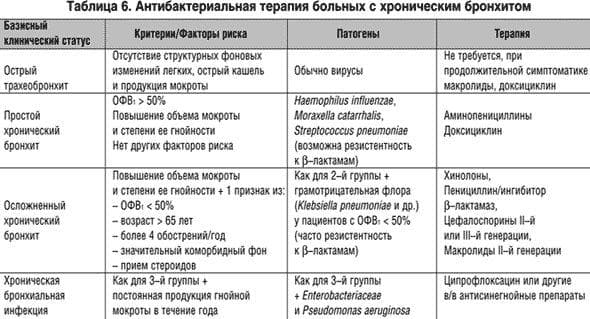
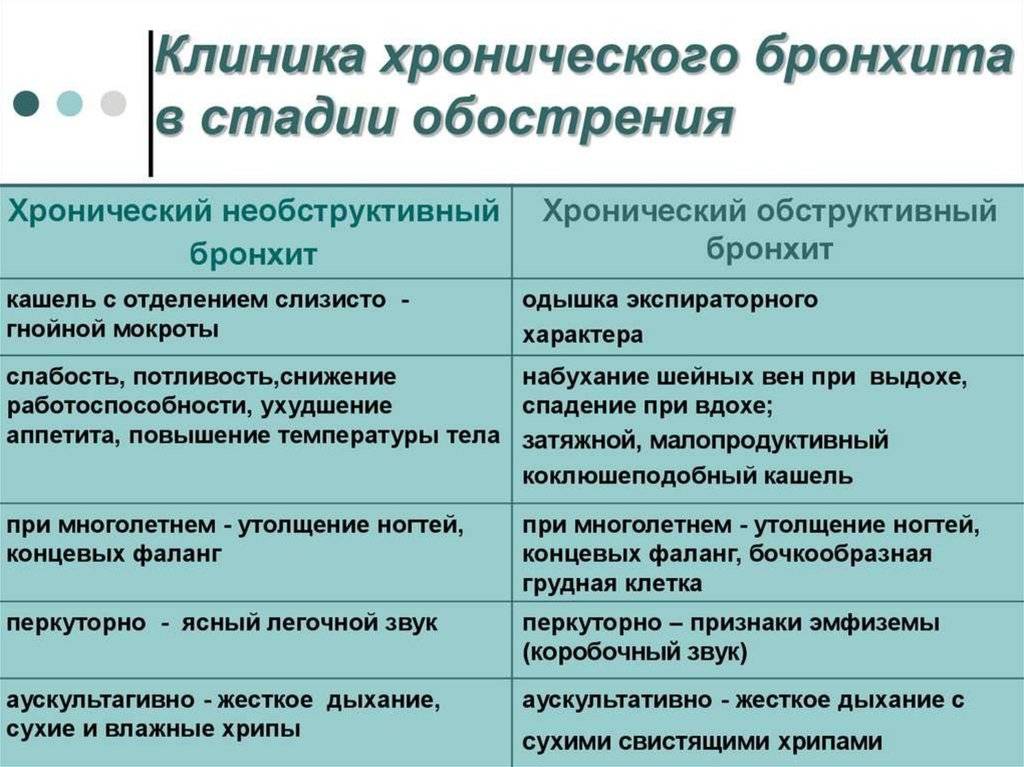
Лечение Хронического бронхита у детей:
При обострении хронического бронхита у детей лечение направляют на ликвидацию воспалительного процесса в бронхах, восстановление нарушенной общей и местной иммунологической реактивности, улучшение бронхиальной проходимости.
Необходима бактериальная терапия. Средства подбираются индивидуально в каждом конкретном случае, поскольку чувствительность микрофлоры мокроты может быть различной. Препараты принимают внутрь или вводят парентерально. В некоторых случаях целесообразно сочетать с внутритрахеальным введением. Ребенку делают ингаляции.
Врачи при хроническом бронхите приписывают муколитические, отхаркивающие, бронхоспазмолитические препараты.
Во время лечения ребенок должен пить много жидкости (чая, воды, свежевыжатых соков). Это улучшает бронхиальную проходимость. Фитотерапевтические методы лечения заключаются в применении листьев мать-и-мачехи, алтейного корня, подорожника. Вязкость мокроты уменьшают такие препараты как химотрипсин и трипсин, но в сегодняшней педиатрической практике они не актуальны. Быстро разжижает мокроту ацетилцистеин, разрывая дисульфидные связи белков слизи. Бронхиальный дренаж можно улучшить, принимая мукорегуляторы. Они влияют на секрет и синтез гликопротеидов в бронхиальном эпителии. Эффективным средством считается бромгексин.
Если у ребенка недостаточность бронхиального дренажа и есть симптомы бронхиальной обструкции, системная терапия должна включать прием бронхоспазмолитических средств: холиноблокаторов, эуфиллина, адрено-стимуляторов. Среди последних актуальны сальбутамол, эфедрин, беротек.
При лечении хронического гнойного бронхита в стационаре используют промывания плюс санационную бронхоскопию. Проводят 3 – 4 санационные бронхоскопии, перерыв между которыми составляет от 3 до 7 суток. Дренажную функцию бронхов можно восстановить при помощи ЛФК, физиотерапевтических методов, массажа грудной клетки.
Если при хроническом бронхите у ребенка появляются аллергические синдромы, рекомендуется прием внутрь хлорида кальция и внутривенное введение антигистаминных препаратов. При неэффективности данного лечения проводят короткий курс глюкокортикоидов. Максимальная суточная доза составляет 30 мг. При длительных курсах приема глюкокортикоидов есть вероятность активации инфекции, потому они не рекомендованы.
При хроническом бронхите, который усложнен дыхательной недостаточностью и хроническим легочным сердцем, врачи назначают применение верошпирона. Доза составляет максимум 150 – 200 мг в сутки. Рекомендована витаминизированная диета с большим суточным калоражем. Ребенку дают аскорбиновую кислоту (доза 1 г на 24 часа), никотиновую кислоту, витамины группы В, иногда рекомендован также метилурацил и алоэ.
При хроническом бронхите, который усложнен легочной и легочно-сердечной недостаточностью, назначается оксигенотерапия, вспомогательная искусственная вентиляция легких.
В фазе стихающего обострения заболевания необходима противорецидивная и поддерживающая терапия, которая проводится в климатических санаториях. При диспансеризации она тоже нужна. Есть 3 группы диспансерных больных детей. Первая группа – это больные с легочным сердцем, дыхательной недостаточностью. Осмотр для первой группы рекомендован минимум 1 раз в месяц.
Ко второй группе относят детей с частыми обострениями хронического бронхита и умеренными нарушениями функции дыхания. Пульмонолог осматривает таких детей 3-4 раза в 12 месяцев. Весной и осенью назначают противорецидивные курсы, рекомендованы они и после ОРЗ. Лекарственные средства лучше применять ингаляционно. Если есть соответствующие показания, проводят санацию бронхиального дерева путем внутритрахеальных промываний, санационной бронхоскопии.
К третьей группе относятся дети, у которых процесс стих благодаря противорецидивной терапии. Для них необходима сезонная профилактическая терапия, что заключается в приеме средств для улучшения бронхиального дренажа и повышения реактивности.
Оценка эффективности лечения
Эффективность лечения при хроническом бронхите оценивают по ближайшим и по отдаленным клиническим исходам. Сначала оценивают выраженность и скорость исчезновения симптомов, динамику показателей нарушения бронхиальной проходимости. Отдаленные клинические исходы оцениваются по длительности периода отсутствия заболевания и по частоте обострений.
Лечение рецидивирующего бронхита у детей:
Лечение рецидивирующего бронхита должно начинаться как можно раньше. Ребенок, перенесший на 1-2-м году жизни острую респираторную вирусную инфекцию или острую пневмонию и повторно болеющий респираторными заболеваниями, протекающими с кашлем, требует совместного обсуждения с рентгенологом и ЛОР-специалистом для уточнения диагноза и комплексного лечения.
При обострении бронхита назначается постельный режим на 5-10 дней, необходимо создание оптимального воздушного режима в помещении с частым проветриванием. Длительность антибактериальной терапии должна составлять 8-10 дней при условии одновременного лечения сопутствующих заболеваний. Показаны средства, разжижающие мокроту и способствующие ее отхаркиванию. Аэрозоли содо-солевых растворов или щелочных минеральных вод применяются в первые 7-10 дней болезни, затем продолжают аэрозоли фитонцидов или настоя ромашки с шалфеем. При гнойных эндобронхитах осуществляют курс бронхологических санаций. Необходимо применять препараты, повышающие неспецифическую резистентность организма и стимулирующие клеточный иммунитет. При стойкой гипогаммаглобулинемии проводится курс лечения гамма-глобулином. После обострения и в летний период рекомендуется лечение в местных пульмонологических санаториях. Более стойкая клиническая ремиссия наблюдается после лечения на Южном берегу Крыма или в Анапе.
В период клинической ремиссии необходимы постоянное соблюдение режима дня, утренняя гимнастика, занятия ЛФК с применением упражнений для укрепления дыхательных мышц, а также диафрагмы и мышц грудной клетки. Необходимы длительные прогулки на воздухе, подвижные игры, плавание, лыжные и пешие прогулки.
Прогноз рецидивирующего бронхита можно считать благоприятным . По нашему опыту, дети, заболевшие рецидивирующим бронхитом до 5-летнего возраста, часто и длительно болеющие, требуют продолжительного диспансерного наблюдения у педиатра-пульмонолога, несмотря на кажущееся клиническое благополучие, т. е. уменьшение частоты обострений. Перед снятием больного с диспансерного учета необходимо контрольное рентгенологическое и функциональное исследование. Необходима своевременная профессиональная ориентация подростков с объяснением невозможности работы по профессиям, связанным с охлаждением, работой на поле, в запыленной или загрязненной атмосфере крупных промышленных предприятий и кабинах сельскохозяйственных машин.
Также в разделе
| Хронический гломерулонефрит у детей. Симптомы. Диагностика. Лечение. Хронический гломерулонефрит — группа разнородных первичных гломерулопатий, характеризующихся прогрессирующими воспалительными, склеротическими и… | |
|
Диагностика болезней сердца у детей Американская Академия Педиатрии (ААП) советует детей с повышенным уровнем холестерина в крови начинать лечить еще в 8-летнем возрасте. Некоторым детям ААП… |
|
| Лимфатико-гипопластический диатез. Причины возникновения. Симптомы. Диагностика. Лимфатико-гипопластический диатез — аномалия конституции, сопровождающаяся диффузной гиперплазией лимфоидной ткани (генерализованное увеличение… | |
| Неправильный прикус у ребенка Неправильный прикус у ребенка — патология, при которой один зубной ряд отклоняется относительно другого, что нарушает анатомическую норму, и нарушается… | |
| Гиперплазия миндалин Гиперплазия миндалин — заболевание, которое считается детским, и при котором в складках слизистой оболочки миндалин собирается гной, из-за чего случаются… | |
| Лечение диатеза (атопического дерматита): оставим гормоны на крайний случай С проблемой лечения атопического дерматита (диатеза) и экземы у маленьких детей знакома «широкая аудитория» пап и мам: темпы распространения аллергических… | |
| Круги под глазами у ребенка Круги под глазами у ребенка родители или другие родственники замечают, когда в периорбитальной зоне меняется цвет кожи, становится не таким, как обычно. Это… | |
|
Транзиторные изменения кожных покровов Родовая опухоль — отёк мягких тканей предлежащей части. Иногда на месте родовой опухоли обнаруживают мелкие элементы геморрагической сыпи. Исчезает… |
|
|
Гемолитические анемии, связанные с внутренними аномалиями эритроцитов. Болезнь Минковского-Шоффара. Недостаточность глюкозо-6-фосфат дегидрогеназы. Талассемии. Серповидноклеточная анемия. Мембранопатии Наиболее частый вариант мембранопатий в Украине — наследственный сфероцитоз, или болезнь Минковского-Шоффара . Распространённость… |
|
| Хронический гастродуоденит у детей. Симптомы. Диагностика. Принципы лечения. Хронический гастродуоденит характеризуется неспецифической воспалительной структурной перестройкой слизистой оболочки желудка и двенадцатиперстной кишки,… |
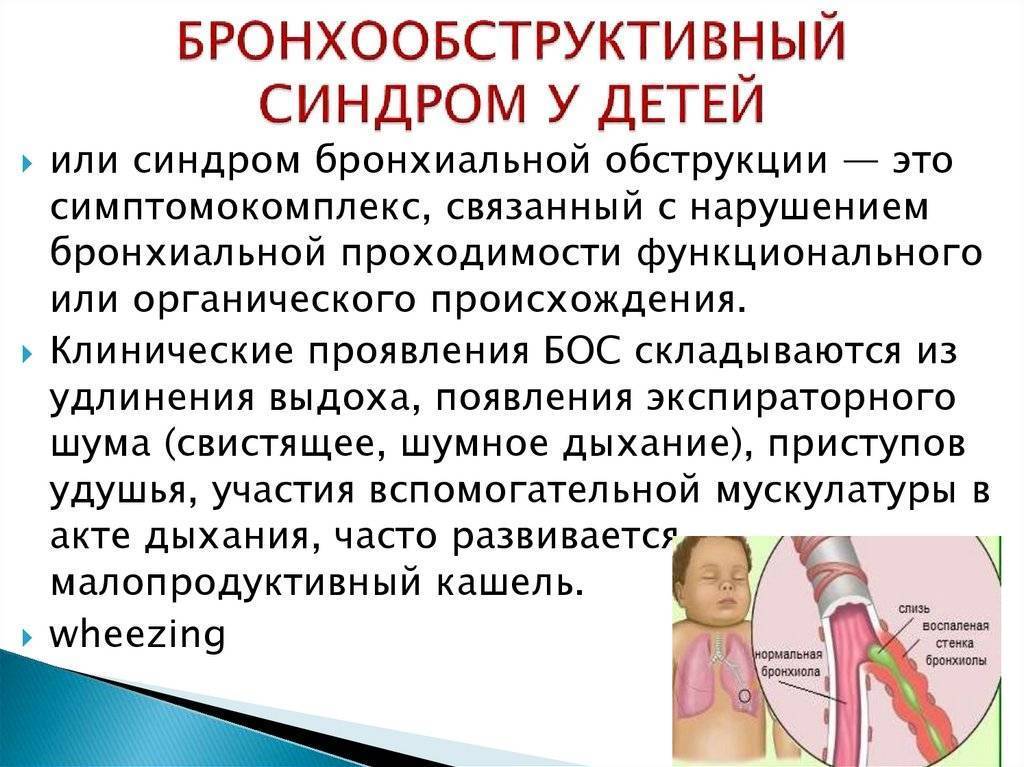
Симптомы обструктивного бронхита у детей
В начале заболевания в клинической картине преобладают проявления ОРВИ. У детей малышей возможны диспепсические явления. Бронхиальная обструкция часто присоединяться в первые сутки болезни. Бронхит проявляется следующими симптомами:
- увеличение частоты дыхания (до 60 в минуту);
- затягивание выдоха;
- одышка;
- дыхание шумное, свистящее;
- в акте дыхания задействована вспомогательная мускулатура;
- переднезадний размер грудной клетки увеличивается;
- раздувающиеся крылья носа;
- кашель со скудной мокротой, приступообразного характера;
- отхождение мокроты затруднено;
- кожные покровы бледные;
- цианоз губ;
- шейный лимфаденит.
Обструкция бронхов сохраняется до недели. Затем ее проявления постепенно стихают по мере купирования воспаления в бронхах.
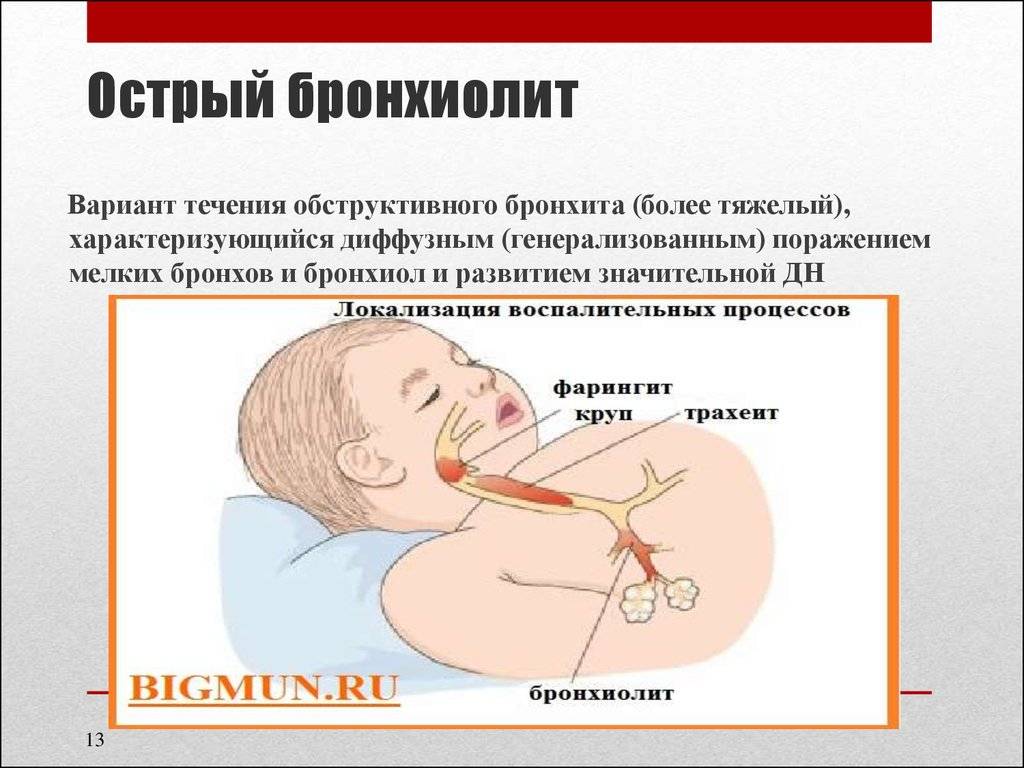
У детей до шести месяцев развивается острый бронхиолит. Воспаление в бронхах при нем сопровождается тяжелой дыхательной недостаточностью.
Другие заболевания из группы Болезни органов дыхания:
| Агенезия и Аплазия |
| Актиномикоз |
| Альвеококкоз |
| Альвеолярный протеиноз легких |
| Амебиаз |
| Артериальная легочная гипертония |
| Аскаридоз |
| Аспергиллез |
| Бензиновая пневмония |
| Бластомикоз североамериканский |
| Бронхиальная Астма |
| Бронхиальная астма у ребенка |
| Бронхиальные свищи |
| Бронхогенные кисты легкого |
| Бронхоэктатическая болезнь |
| Врожденная долевая эмфизема |
| Гамартома |
| Гидроторакс |
| Гистоплазмоз |
| Гранулематоз вегенера |
| Гуморальные формы иммунологической недостаточности |
| Добавочное легкое |
| Ехинококкоз |
| Идиопатический Гемосидероз легких |
| Идиопатический фиброзирующий альвеолит |
| Инфильтративный туберкулез легких |
| Кавернозный туберкулез легких |
| Кандидоз |
| Кандидоз легких (легочный кандидоз) |
| Кистонозная Гипоплазия |
| Кокцидиоилоз |
| Комбинированные формы иммунологической недостаточности |
| Кониотуберкулез |
| Криптококкоз |
| Ларингит |
| Легочный эозинофильный инфильтрат |
| Лейомиоматоз |
| Муковисцидоз |
| Мукороз |
| Нокардиоз (атипичный актиномикоз) |
| Обратное расположение легких |
| остеопластическая трахеобронхопатия |
| Острая пневмония |
| Острые респираторные заболевания |
| Острый абсцесс и гангрена легких |
| Острый бронхит |
| Острый милиарный туберкулез легких |
| Острый назофарингит (насморк) |
| Острый обструктивный ларингит (круп) |
| Острый тонзиллит (ангина) |
| Очаговый туберкулез легких |
| Парагонимоз |
| Первичный бронхолегочный амилоидоз |
| Первичный туберкулезный комплекс |
| Плевриты |
| Пневмокониозы |
| Пневмосклероз |
| Пневмоцитоз |
| Подострый диссеминированный туберкулез легких |
| поражение газами промышленного происхождения |
| Поражение легких вследствие побочного действия лекарственных препаратов |
| поражение легких при диффузных болезнях соединительной ткани |
| Поражение легких при болезнях крови |
| Поражение легких при гистиоцитозе |
| Поражение легких при дефеците а 1- антитрипсина |
| поражение легких при лимфогранулематозе |
| Поражение легких при синдроме марфана |
| Поражение легких при синдроме Стивенса-Джононса |
| Поражения легких отравляющими веществами |
| Пороки развития легких |
| Простая Гипоплазия |
| Радиационные поражения легких |
| Саркаидоз органов дыхания |
| Секвестрация легкого |
| Синдром гудпасчера |
| Синдром Маклеода |
| Синдром Мендельсона |
| Синусит |
| Спонтанный пневмоторакс |
| Споротрихоз |
| Стафилококковые деструкции легких у детей |
| Стенозы и трахеи крупных бронхов |
| Стенозы и трахеи крупных бронхов |
| Стрептококковый фарингит |
| Сфеноидальный синусит (сфеноидит) |
| Токсоплазмоз |
| Трахеальный бронх |
| Трахеит |
| Трахеобронхомегалия |
| Тромбоэмболия легочной артерии (ТЭЛА) |
| Туберкулез внутригрудных лимфатических узлов (бронхоадениты) |
| Туберкулез бронхов, трахеи, верхних дыхательных путей |
| Туберкулез гортани |
| Туберкулез легких |
| Туберкулез полости рта, миндалин и языка |
| Туберкулезная интоксикация у детей и подростков |
| Туберкулезный плеврит |
| Туберкулема легких |
| Фарингит |
| Фиброзно-кавернозный туберкулез |
| Фронтит (острый фронтальный синусит) |
| Хроническая пневмония |
| Хроническая пневмония у детей |
| Хронический абсцесс легких |
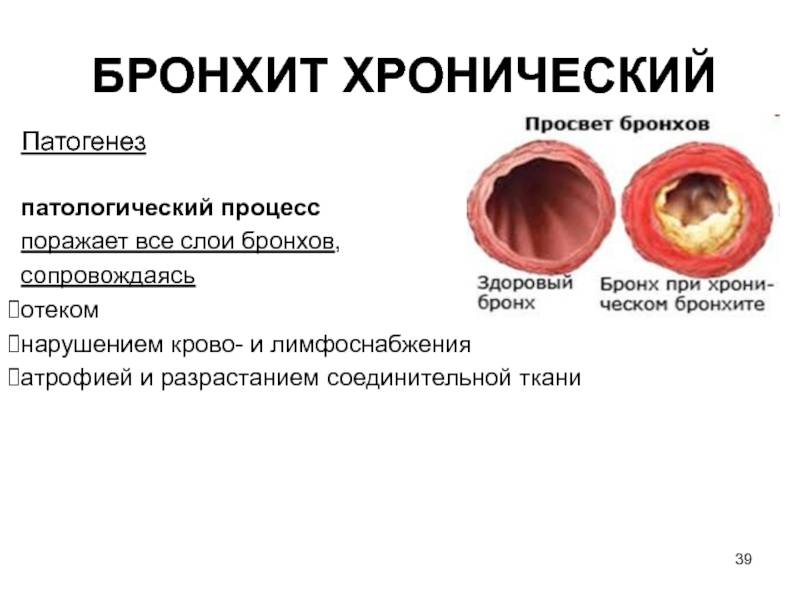
| Хронический бронхит |
| Хронический гематогенно-диссеминированный туберкулез легких |
| Хроническое легочное сердце |
| Цирротический туберкулез легких |
| Шистосомозы |
| Экзогенный аллергический альвеолит |
| Эмфизема легких |
| Эпиглоттит |
| Этмоидальный синусит (этмоидит) |
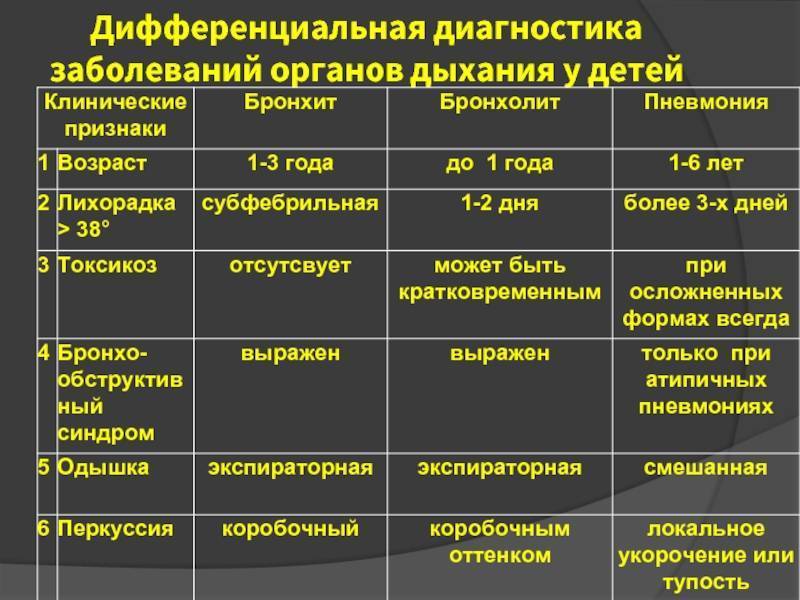
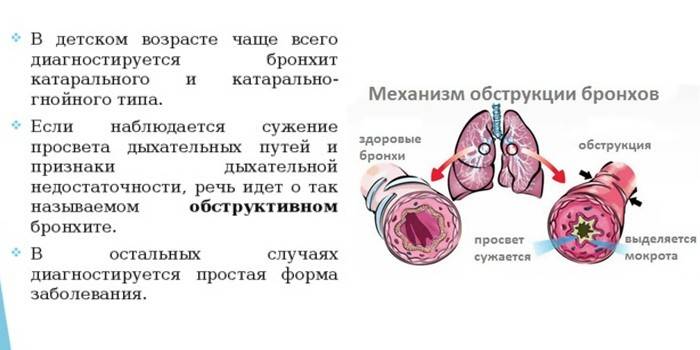
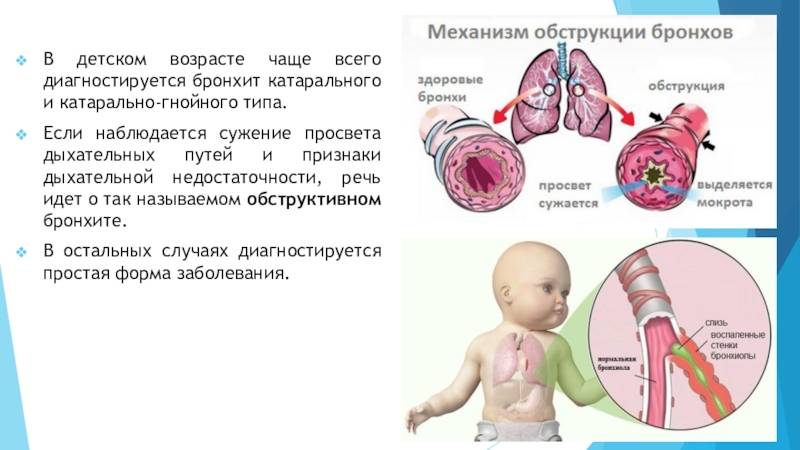
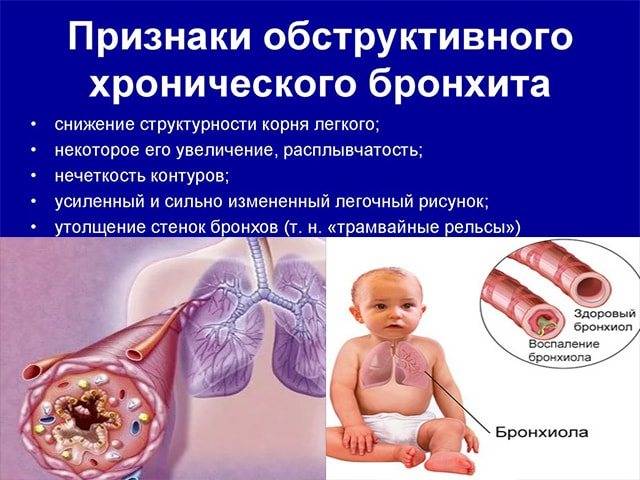
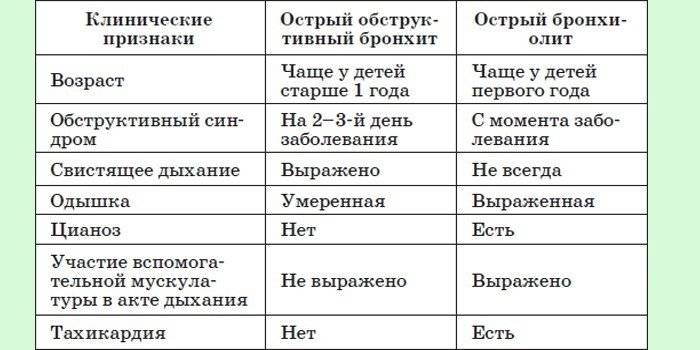
Классификация и стадии развития обструктивного бронхита у детей
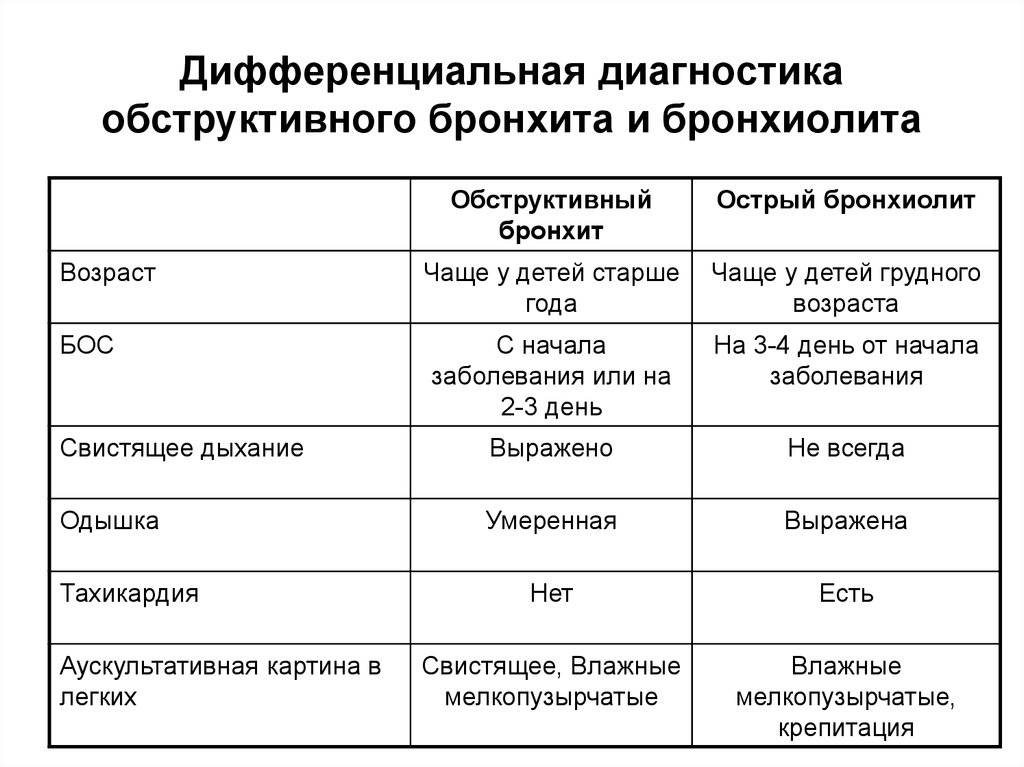
Выделяют три формы обструктивного бронхита – бронхиолит, острый и рецидивирующий. Бронхиолитом часто страдают дети до 2 лет. Их организм так отвечает на внедрение риновируса или респираторно-синцитиальной инфекции. Ему предшествует нетяжелое ОРВИ. При ухудшении состояния развивается дыхательная и сердечная недостаточность. При этой форме появляются характерные влажные мелкопузырчатые хрипы на вдохе и выдохе.
Острая обструкция бронхов чаще формируется у детей в возрасте от трех до пяти лет. Его вызывают с вирус парагриппа и гриппа, аденовирус. Сначала повышается температура до высоких цифр. Появляются другие симптомы ОРВИ. Затем нарастают проявления дыхательной недостаточности. У ребенка затруднено дыхание. В процесс дыхания включаются мышцы шеи и плеч. Возникают на выдохе свистящие хрипы. Выдох затрудняется и удлиняется.
Рецидивирующий бронхит обструктивного типа возникает в любом возрасте. Его вызывают: микоплазма, цитомегаловирус, вируса герпеса, вируса Эпштейна-Барр. Обструкция бронхов нарастает постепенно. Это происходит при нормальной или субфебрильной температуре. Отмечают заложенность носа, насморк и редкое покашливание. Одышка выражена умеренно. Общее состояние почти не страдает. По течению болезни выделяют следующие формы: острую, затяжную, рецидивирующую и непрерывно рецидивирующую.
Острый бронхиолит
Острый бронхиолит — острое воспаление мелких бронхов и бронхиол, протекающее с дыхательной недостаточностью и обилием мелкопузырчатых хрипов. Заболевание развивается преимущественно у детей на первом году жизни. Наиболее часто бронхиолит вызывают респираторно-синцитиальный вирус, вирусы парагриппа, несколько реже — аденовирусы, ещё реже — микоплазмы и хламидии.
Клиническая картина острого бронхиолита
Обычно лихорадка продолжается 2-3 дня (при аденовирусной инфекции — до 8-10 дней). Состояние детей довольно тяжёлое, выражены признаки дыхательной недостаточности: цианоз носогубноготреугольника, одышка экспираторная или смешанная, тахипноэ. Часто наблюдают вздутие грудной клетки, участие вспомогательной мускулатуры вдыхании, втяжение уступчивых мест грудной клетки. При перкуссии выявляют коробочный перкуторный звук, при аускультации — рассеянные влажные мелкопузырчатые хрипы на вдохе и выдохе. Значительно реже выслушивают средне- и крупнопузырчатые влажные хрипы, количество которых изменяется после откашливания.
Осложнения осторого бронхиолита у детей могут развиться при прогрессировании дыхательных расстройств. Увеличение РаС02, развитие гиперкапнии, свидетельствующие об ухудшении состояния, могут привести к апноэ и асфиксии; очень редко возникают пневмоторакс и медиастинальная эмфизема.
Лабораторные и инструментальные исследования
При рентгенографии органов грудной клетки определяют признаки вздутия лёгких, в том числе повышение прозрачности лёгочной ткани. Возможны ателектазы, усиление прикорневого лёгочного рисунка, расширение корней лёгких. При исследовании газового состава крови выявляют гипоксемию, снижение Ра02и РаС02 (последнее из-за гипервентиляции). Спирографическое обследование в раннем возрасте провести обычно не удаётся. Показатели периферической крови могут быть не изменены или выявляют невыраженные увеличение СОЭ, лейкопению и лимфоцитоз.
Острый обструктивный бронхит у детей
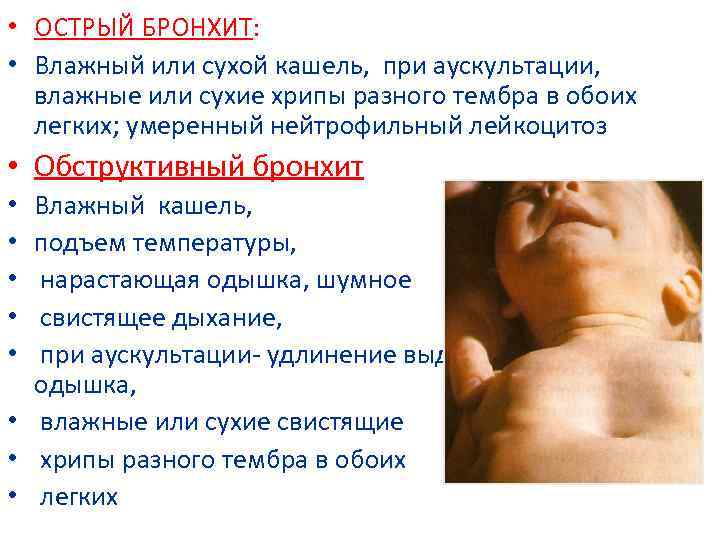
Острый обструктивный бронхит — острый бронхит, протекающий с синдромом бронхиальной обструкции. Обычно развивается у детей на 2-3-м году жизни.
Клиническая картина острого обструктивного бронхита
Признаки бронхиальной обструкции нередко развиваются уже в первый день ОРВИ (раньше, чем при бронхиолите), реже — на 2-3-й день болезни. У ребёнка наблюдают шумное свистящее дыхание с удлинённым выдохом, слышное на расстоянии (дистанционные хрипы). Дети могут быть беспокойными, часто меняют положение тела. Однако общее их состояние, несмотря на выраженность обструктивных явлений, остаётся удовлетворительным. Температура тела субфебрильная или нормальная. Выражены тахипноэ, смешанная или экспираторная одышка; в дыхании может участвовать вспомогательная мускулатура; грудная клетка вздута, втягиваются её уступчивые места. Перкуторный звук коробочный. При аускультации выявляют большое количество рассеянных влажных средне- и крупнопузырчатых, а также сухих свистящих хрипов.
Лабораторные и инструментальные исследования
На рентгенограмме органов грудной клетки выражены признаки вздутия лёгких: повышение прозрачности лёгочной ткани, горизонтально расположенные рёбра, низкое расположение купола диафрагмы. При исследовании газового состава крови обнаруживают умеренную гипоксемию. В анализе периферической крови возможны небольшое увеличение СОЭ, лейкопения, лимфоцитоз, при аллергическом фоне — эозинофилия.
Диагностика
Чаще всего острый бронхит у детей необходимо дифференцировать с острой пневмонией. Для бронхита характерен диффузный характер физикальных данных при удовлетворительном общем состоянии детей, тогда как при пневмонии физикальные изменения асимметричны, выражены признаки инфекционного токсикоза, значительно нарушено общее состояние. Лихорадка более длительная, в периферической крови выражены воспалительные изменения: нейтрофильный лейкоцитоз, увеличение СОЭ. Рентгенологически определяются локальные инфильтративные изменения лёгочной ткани.
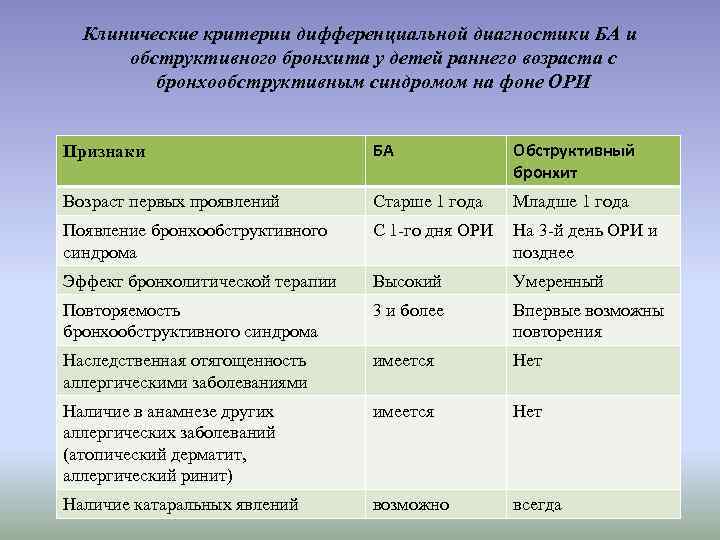
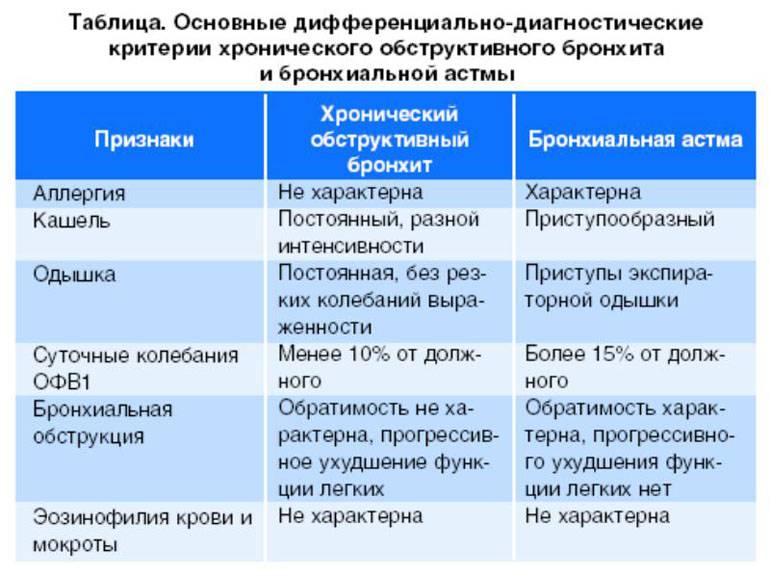
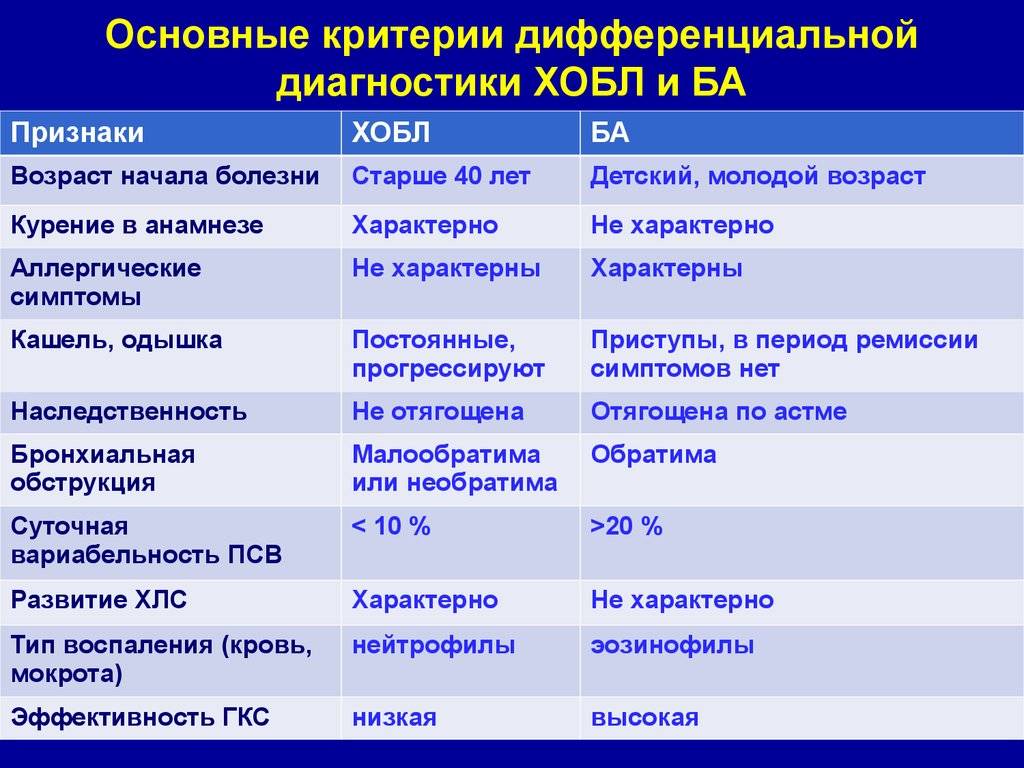
При повторных эпизодах бронхиальной обструкции необходимо проводить дифференциальную диагностику с бронхиальной астмой.
Обзор
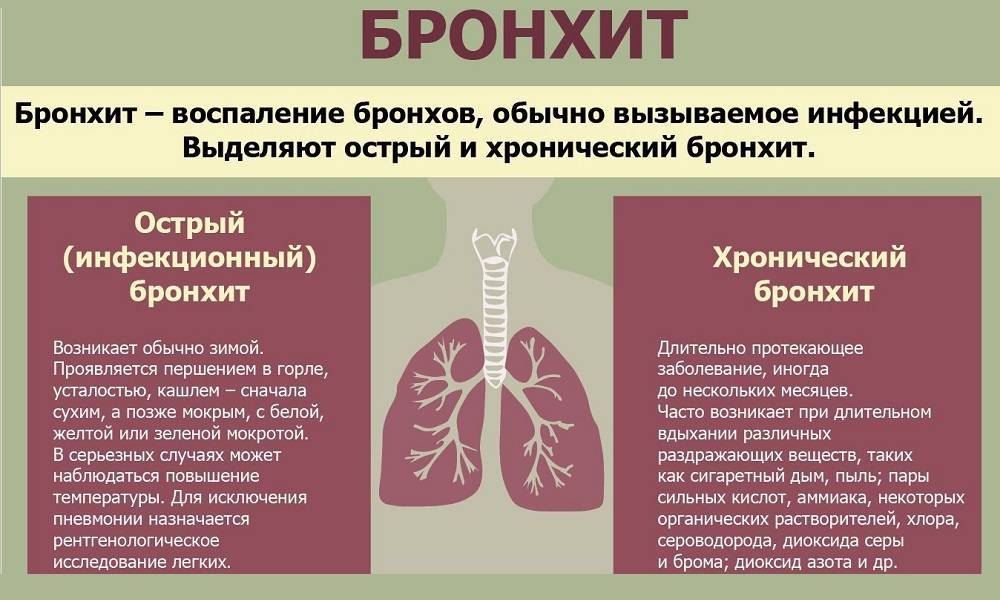
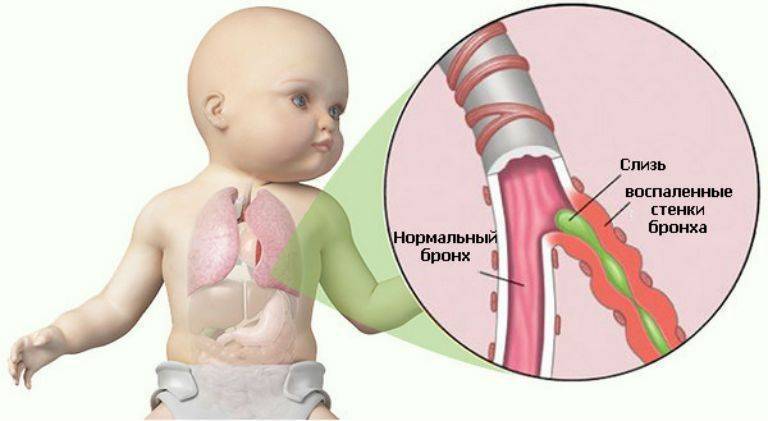
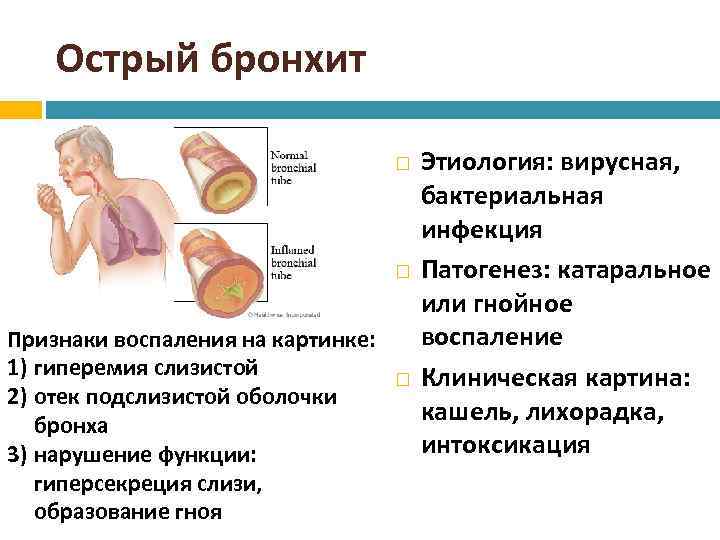
Бронхит — это воспаление бронхов — дыхательных путей, по которым воздух поступает в легкие.
Бронхи — это главные дыхательные пути легких. Трахея человека (дыхательное горло) в нижней своей части разделяется на два бронха. Они в свою очередь делятся на мельчайшие разветвления внутри легких (бронхиолы).
Стенки бронхов выделяют слизь, которая улавливает пыль и прочие частицы, чтобы предотвратить раздражение. В большинстве случаев бронхит возникает из-за инфекции, вызывающей воспаление и раздражение бронхов, в результате чего они вырабатывают больше слизи, чем требуется. В этом случае ваш организм пытается вывести излишки слизи с помощью кашля.
Чаще всего бронхит проходит в течение 2–3 недель. Этот тип бронхита называется острым. Основной симптом острого бронхита — кашель, иногда с мокротой (слизью) желто-серого цвета. Также может возникать боль в горле, свистящее дыхание и заложенность носа, так как болезнь часто развивается на фоне простуды или гриппа.
В большинстве случаев бронхит легко лечится в домашних условиях, под контролем врача. На время лечения выдается больничный лист сроком 10–14 дней. Госпитализация в больницу не требуется. При появлении симптомов болезни желательно обратиться к врачу-терапевту. При необходимости терапевт отправит вас на консультацию к врачам узких специальностей: пульмонологу, фтизиатру, инфекционисту и прочим.
Без лечения выздоровление может затянуться на несколько недель, кашель, особенно в ночное время, изматывает силы больного, что приводит к ухудшению общего самочувствия и снижению работоспособности. Кроме того, без врачебного наблюдения острый бронхит часто переходит в пневмонию или хронический бронхит форму, который с годами приводит к необратимому снижению функции легких.
Особенно тревожным является появление крови в мокроте. Этот симптом требует обязательного обращения к врачу, так как может быть признаком опасных заболеваний: туберкулеза и рака легких.
В некоторых случаях симптомы бронхита могут быть затяжными. Если симптомы длятся, по крайней мере, 3 месяца, это называется «хронический бронхит». Наиболее распространенная причина хронического бронхита — курение. С течением времени табак наносит непоправимый урон бронхам, из-за чего они воспаляются. От хронического бронхита полностью вылечиться нельзя, но есть ряд лекарств, которые помогают облегчить его симптомы.
-
Хроническая обструктивная болезнь легких
У больных хроническим бронхитом может развиться другое заболевание, связанное с курением, — эмфизема, при которой воздушные мешочки в легких (альвеолы) повреждаются, и это вызывает одышку.
Если у вас одновременно развивается два заболевания — хронический бронхит и эмфизема, то в таком случае говорят, что у вас «хроническая обструктивная болезнь легких» (ХОБЛ).
Острый бронхит — одно из наиболее распространенных инфекционных заболеваний легких и одна из самых распространенных причин обращения к врачу-терапевту. Острый бронхит возникает у людей всех возрастных групп, но чаще всего он встречается у людей старше 40–50 лет. Пик заболеваемости приходится на зимнее время года. Бронхит часто сопровождает или является осложнением простуды или гриппа.
К каким докторам следует обращаться если у Вас Хронический бронхит у детей:
Педиатр
Пульмонолог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронического бронхита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Диагностика
Основной метод диагностики бронхиальной астмы — спирометрия (исследование функции внешнего дыхания). Спирометрия заключается в том, что пациент совершает форсированный (усиленный) выдох в аппарат, и тот рассчитывает основные параметры дыхания. К главным из них относятся объем форсированного выдоха за 1-ю секунду и пиковая объемная скорость. Спирометрия почти обязательно включает в себя и исследование реакции на бронходилататоры: для этого пациенту дают сделать несколько (обычно четыре) вдоха сальбутамола или иного бронходилататора быстрого действия и проводят спирометрию повторно.
Спирометрию необходимо проводить и для контроля за ходом лечения астмы: необходимо ориентироваться не только на наличие или отсутствие жалоб на фоне лечения, но и на объективные показатели, которые дает спирометрия. Существуют несложные приборы (пикфлуометры) для самостоятельного использования больными астмой.
В межприступный период функция легких может быть нормальной; иногда в этих случаях проводят провокационные пробы, обычно с метахолином. Отрицательная проба с метахолином исключает бронхиальную астму, но положительная — еще не подтверждает этот диагноз. Проба с метахолином положительна у многих здоровых людей; она может быть положительной, например, в течение нескольких месяцев после респираторной вирусной инфекции.
Рентгенография грудной клетки обязательна при тяжелых приступах, так как позволяет выявить скрытые осложнения, требующие немедленного лечения.
Описание болезни
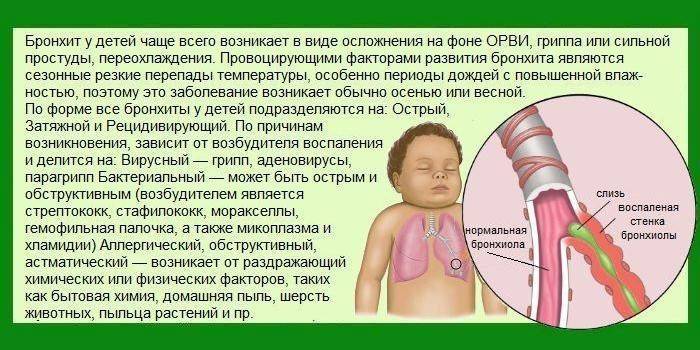
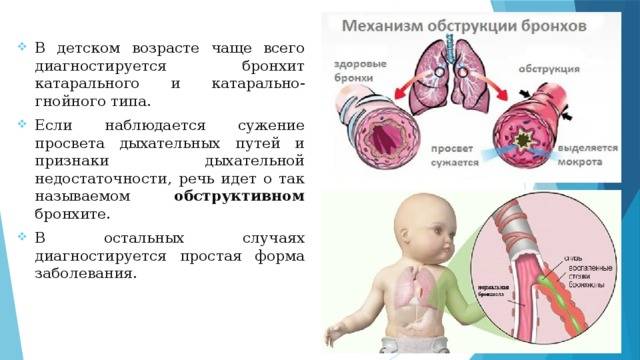
В детском возрасте наиболее распространенными формами бронхита являются:
- простой;
- обструктивный.
Наибольшая опасность кроется именно в обструктивной форме. Угроза возникает на фоне тяжелого течения болезни и сложностей в лечении.
Обструктивный бронхит – это воспаление слизистой бронхов, сопровождающееся их отечностью и непроходимостью с высоким риском развития недостаточности дыхательной системы. Развитие болезни может быть вызвано различными причинами.
В частых случаях внутриутробные нарушения разной формы, например:
- сбой в развитии дыхательной системы;
- гипоксия;
- травмы;
- преждевременные роды.
В некоторых случаях внутриутробные нарушения могут стать основным фактором развития обструкции у новорожденного.
Заболевание одинаково часто встречается, как у мальчиков, так и у девочек. Основную роль в этой проблеме играет тип телосложения ребенка, у младенцев с большим весом отмечается больший процент риска развития обструкции.
В медицинской практике также можно выделить частую причину обструктивного бронхита, связанную с наследственным фактором.
Лечение обструктивного бронхита у детей
Лечение детей с бронхитом чаще производят амбулаторно. Показанием к госпитализации считают возраст до года, тяжелое состояние малыша, наличие сопутствующих патологий. Основным лечением считают этиотропную терапию. Она включает противовирусные или антибактериальные препараты.
Патогенетическая терапия включает селективные бронхолитики или ингаляционные глюкокортикостероиды. Их вдыхают через компрессорный небулайзер. В качестве симптоматической терапии назначают следующие средства:
- разжижающие мокроту – они облегчают ее эвакуацию;
- отхаркивающие — активизируют движения ресничек и способствуют откашливанию;
- жаропонижающие;
- нестероидные противовоспалительные;
- общеукрепляющие (витамины, иммуномодуляторы).
В восстановительном периоде назначают физиотерапию, массаж и дыхательную гимнастику.
Причины бронхита
Первичный обструктивный бронхит у детей чаще вызывают вирусы. Поражают бронхиальное дерево следующие возбудители:
- вирус парагриппа третьего типа;
- респираторно-синцитиальный вирус;
- энтеровирус;
- вирусы гриппа;
- аденовирусы;
- риновирус.
Часто манифестации обструктивного бронхита у ребенка предшествует простудное заболевание. Повторно болезнь вызывают другие возбудители персистирующих инфекций, к которым относят:
- хламидии;
- микоплазмы;
- герпесвирус;
- возбудители коклюша, паракоклюша;
- цитомегаловирус;
- плесневые грибки.
Часто при повторных случаях активизируется условно-патогенная микрофлора дыхательных путей. Значительную роль в развитии воспаления бронхов у детей играют аллергические реакции. Рецидивам обструктивного бронхита способствует заражение глистами, очаги хронической инфекции (синусит, тонзиллит, кариес). К факторам, провоцирующим развитие обострений, относят:
- физическое переутомление;
- переохлаждение;
- нервно-психическое перенапряжение;
- врожденная несостоятельность защитных барьеров;
- неблагоприятный климат;
- плохая экологическая остановка;
- снижение иммунитета;
- недостаток витаминов.
Важную роль в развитии обструктивного воспаления бронхов у детей имеют пассивное курение, а также раздражение ресничного эпителия пылевыми частицами, химическими средствами.