SQLITE NOT INSTALLED
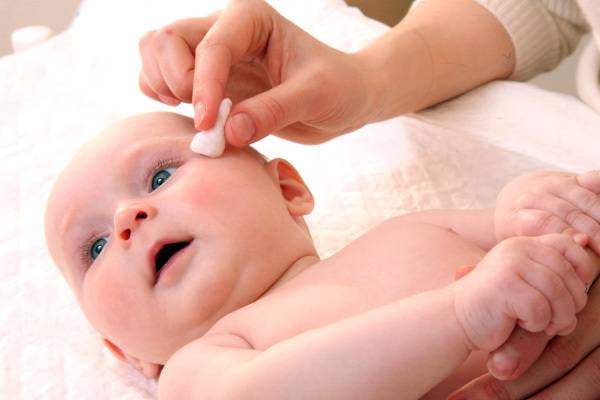
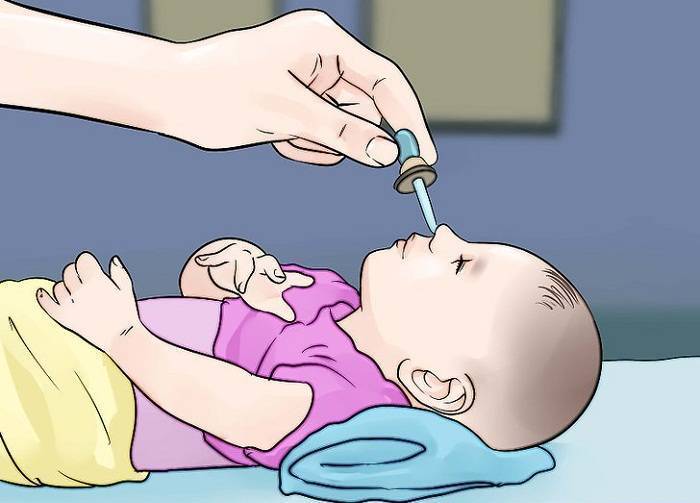
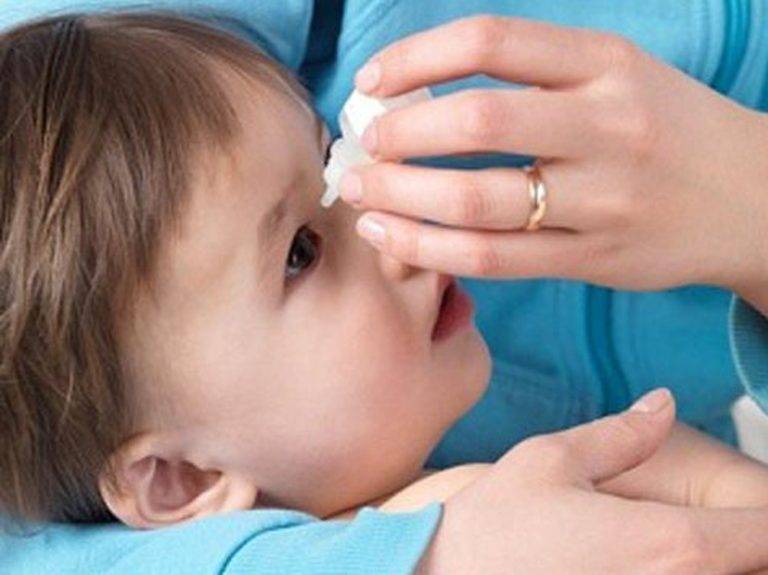
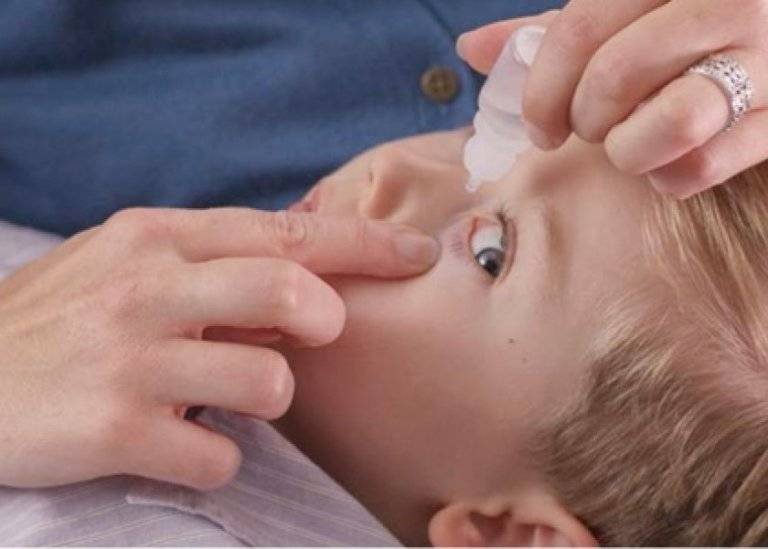
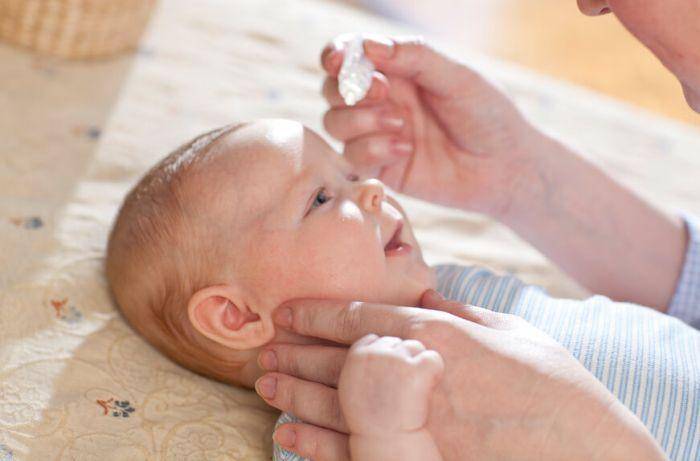
Глазные мази для младенцев
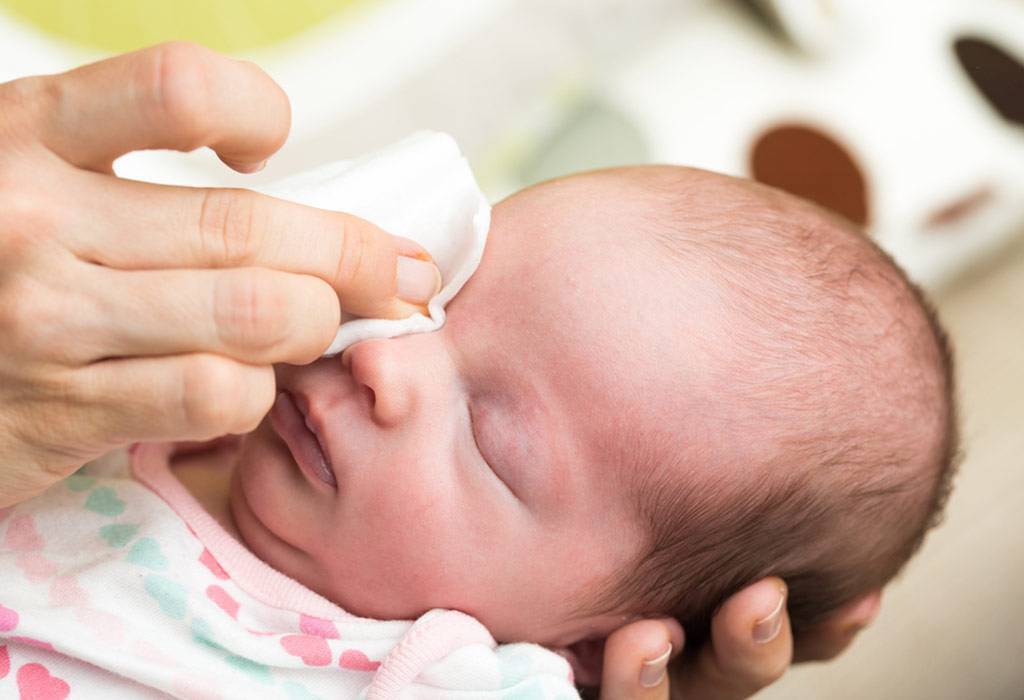
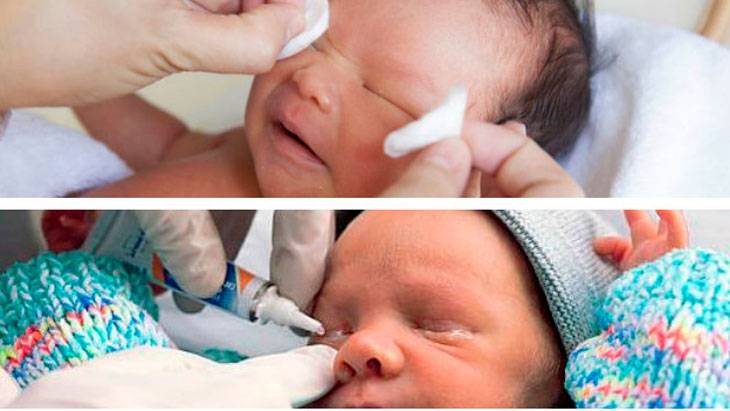
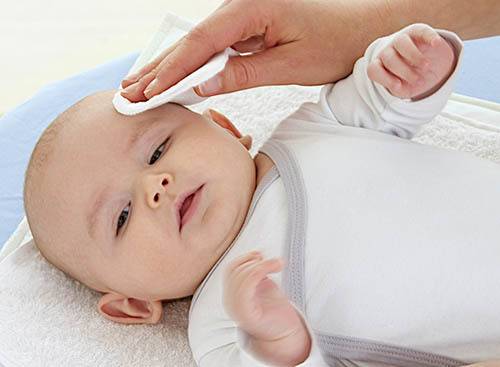
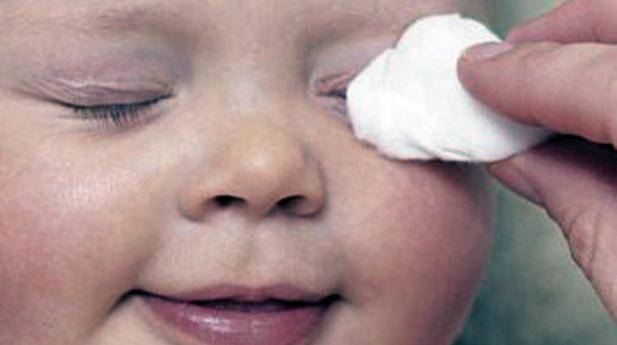
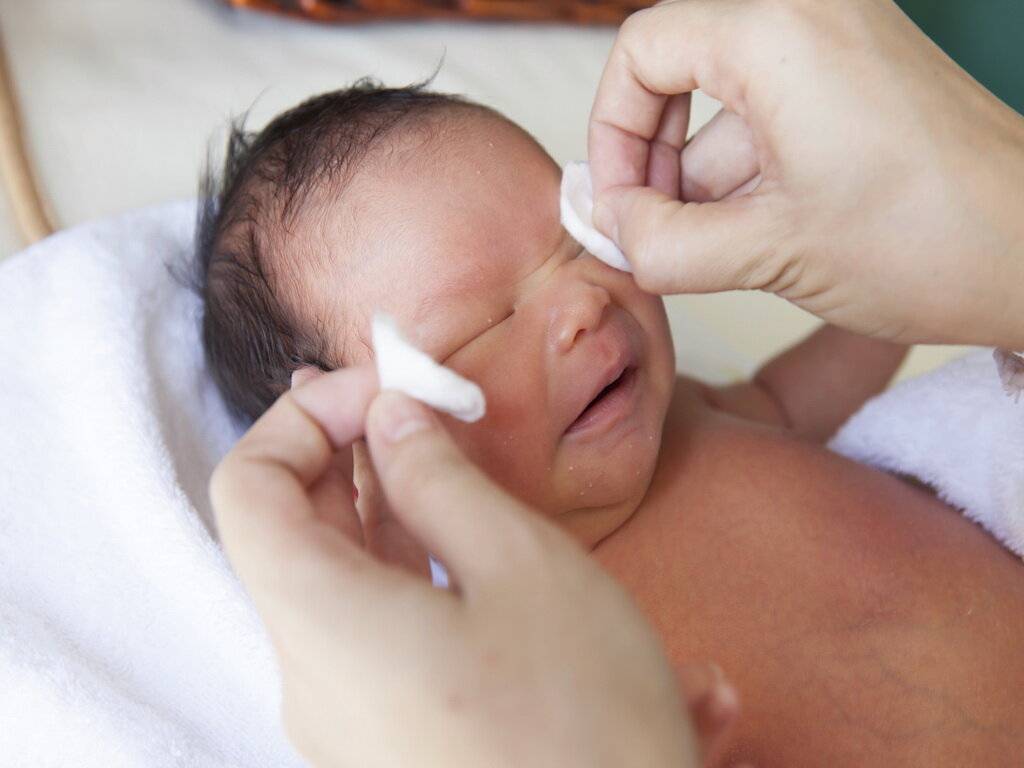
Перед применением препаратов руки тщательно вымыть с мылом и протереть насухо. Глазик ребенка промыть, очистить от гнойных выделений и только затем наносить мазь.
Лекарство закладывается в конъюнктивальную полость нижнего века. Выдавливать из тюбика, не размазывать пальцами и не наносить ватной палочкой. Не прикасаться тюбиком к слизистой оболочке.
Завершив нанесение, глазик закрыть, легкими движениями распределить лекарство. Если нужно на время заклеить. Остатки убрать ватным тампоном.
Новорожденным прописывают такие мази:
- Эритромициновая;
- Тобрекс;
- Зовиракс;
- Тетрациклиновая 1%.
Лечение
Лечение клещевого блефарита век требует больше времени, нежели другие формы этого заболевания. При этом оно заключается не только в приеме медикаментов, но и в особом внимании к личной гигиене.
При данном заболевании рекомендуется проводить массаж век с кремом «Демалан», который достаточно эффективно борется с демодексом.
Перед проведением массажа рекомендуется обработать веки аптечной настойкой календулы или эвкалипта. После высыхания век необходимо массирующими движениями втирать крем. Повторять процедуру следует дважды в день на протяжении 20 дней.
Перед вторым этапом лечения необходимо сделать двухнедельный перерыв, после которого — продолжить делать массаж кремом «Блефарогель №2». Одновременно с этим стоит использовать «Сульфур Йод» — гомеопатический препарат, который следует принимать до еды три раза в день, рассасывая по 8 горошин.
Ускорить выздоровление помогут физиотерапевтические процедуры, такие как электрофорез, ультравысокочастотная терапия и магнитотерапия. Кроме того, необходимо поработать над укреплением иммунной системы, лечением дисбактериоза, улучшением функциональности пищеварительного тракта, легких.
Важно: во время лечения не стоит посещать баню, сауну, необходимо беречь глаза от агрессивного влияния окружающей среды, соблюдать санитарные нормы и отказаться от нанесения макияжа, который способствует ухудшению течения болезни.
Чем опасен для 7-месячного ребенка конъюнктивит?
Эта патология может стать причиной развития кератоконъюнктивита и кератита, при которых воспаление охватывает роговицу. Из-за этого страдают зрительные функции. Глаза малыша только начинают формироваться. Любая болезнь, если ее не лечить, может запустить другой патологический процесс. Поэтому нельзя пытаться избавиться от симптомов воспаления с помощью различных отваров, примочек и компрессов. Просто удалить корочки и гнойные выделения ватным тампоном, смоченным в заварке или в отваре из чистотела, недостаточно. Необходимо воздействовать непосредственно на возбудителя заболевания, то есть на бактерии или вирусы. Народные средства от них избавиться не помогут.
Диагностика конъюнктивита
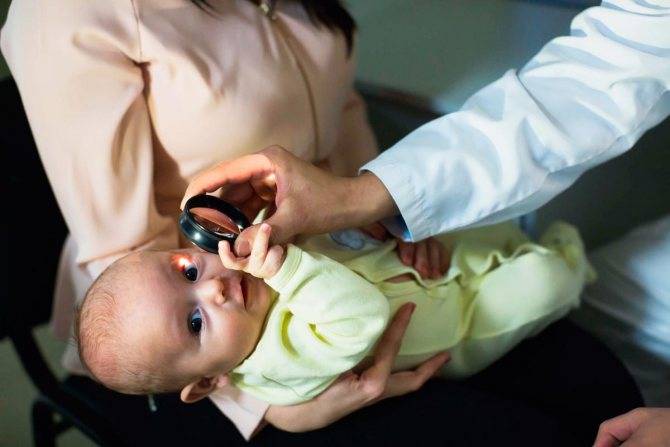
В офтальмологический практике существуют различные методики для выявления наличия или отсутствия у пациента конъюнктивита, его причин и форм проявления. Одна из наиболее распространенных — осмотр в щелевой лампе. Данный прибор используется, как уже упоминалось выше, и для выявления блефарита. Это особый бинокулярный микроскоп, который совмещен с осветительным устройством, что позволяет специалисту определить количество и характер выделений, степени покраснения слизистой оболочки и отечности, увеличение сетки сосудов и т. д. Иногда врачи вводят в зрительную систему специальные красящие вещества, которые помогают выявить поражение роговицы и конъюнктивы.
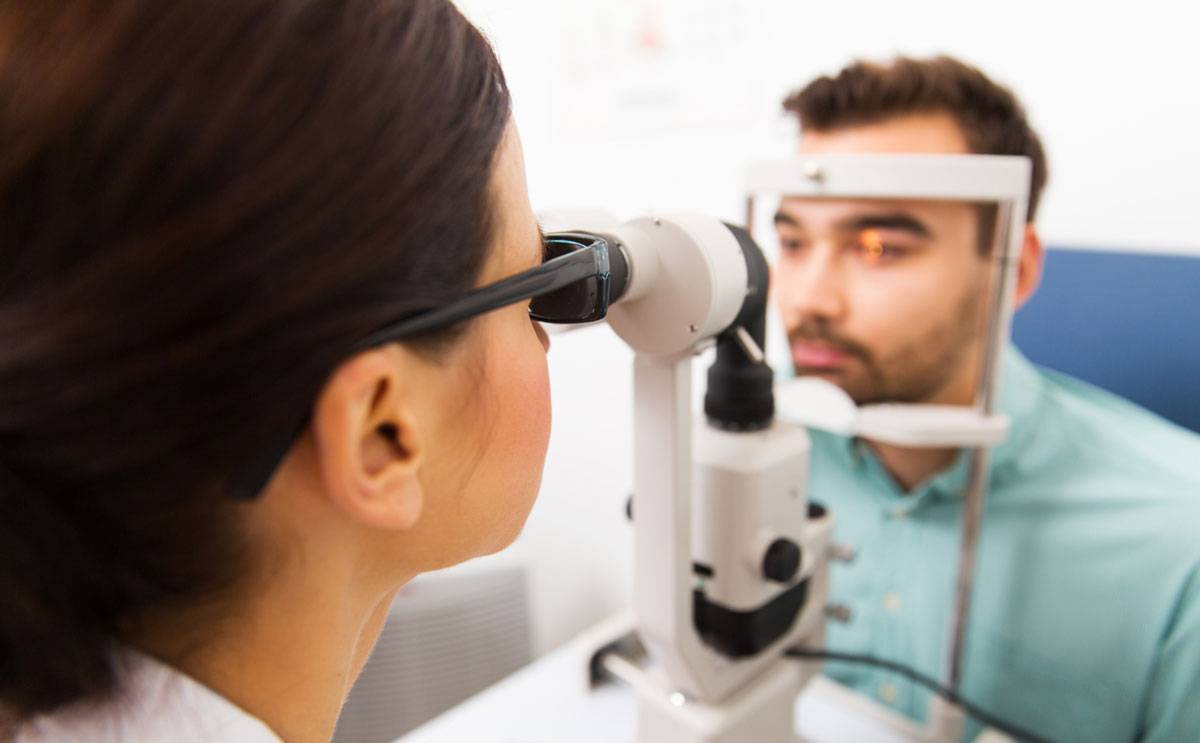
Каждому типу заболевания характерны определенные признаки клинического течения. Например, аллергический конъюнктивит выражается прозрачными слизистыми выделениями и сильно выраженной отечностью. Бактериальная форма патологии, напротив, выражается минимальным отеком, но обильным выделением светлой жидкости или гноя.
Помимо осмотра зрительной системы с использованием специализированного прибора, специалисту необходимо проанализировать образ жизни пациента, чтобы назначить ему правильное лечение. Так, врач проводит подробный опрос, выясняя был ли у человека контакт с носителем заболевания, есть ли аллергия, с чем связана его работа (например, с тяжелой физической нагрузкой или химическими веществами), страдал ли данной патологией ранее.
Для того чтобы выявить причину конъюнктивита и окончательно подтвердить диагноз, офтальмологами могут использоваться дополнительные методики:
- Бактериологическое исследование мазков, полученных из слизистой оболочки глаз. Полученный материал помещается в особую благоприятную для размножения микроорганизмов среду. Если в образце присутствовали бактерии, то в момент проведения исследования они проявятся как цветное пятно (патогенные микроорганизмы могут отличаться по оттенку);
- Цитологический анализ соскоба, который получают с помощью скальпеля или глазной ложки. Такой мазок после специализированной обработки изучается под микроскопом, что позволяет специалисту оценить изменения в клеточном составе. Например, при бактериальной форме заболевания обнаруживаются нейтрофилы, при вирусной — мононуклеарные клетки, аллергической — эозинофилы.
- Рентгенография зрительных органов — методика применяется при подозрении попадания инородного тела в глаз. После процедуры полученные результаты помещаются на специальную пленку или цифровые носители.
- Флюорография — рентгеновский снимок легких, показанный пациенту в случае подозрения на туберкулез, при котором также может возникать конъюнктивит. Нередко пациентам с такой глазной патологией необходимо обследование не только у офтальмолога, но и фтизиатра, инфекциониста и венеролога.
- Серологическое исследование — анализ полученного биоматериала из конъюнктивы пациента, который позволяет выявить наличие антител и антигенов (белков, вырабатываемых иммунной системой во время контакта с возбудителями патологии). Метод диагностики показан пациентам с подозрением на вирусный конъюнктивит.

Назальные, подъязычные исследования с помощью специализированного оборудования — показаны людям с аллергическим конъюнктивитом. Позволяют обнаружить сопутствующие патологии, которые могут выступать первопричинами такой реакции слизистой оболочки глаз.
Аптечные средства для промывания глаз
Сегодня на фармакологическом рынке представлены десятки разных растворов, подходящих для промывания глаз.
Самыми распространенными из них в настоящее время являются:
- «Фурацилин» — мощный антибактериальный препарат. Эффективен в борьбе с инфекциями разного рода. Дезинфицирует слизистую оболочку глаза перед нанесением лекарственных средств. Снижает интенсивность выделения гноя. Используется для протирания воспаленных глаз даже у младенцев.
- «Мирамистин» является универсальным антисептиком. Подавляет рост большинства микроорганизмов и вирусов. Усиливает защитные функции организма против антигенов.
- Борная кислота относится к синтетическим антисептикам. Имеет противогрибковое и обеззараживающее действие. Выпускается в форме порошка и раствора. Для промывания подойдет 2% раствор, а порошок разводят в соотношении на 5 граммов лекарства — 300 миллилитров воды.
- Физраствор — самый простой и действенный препарат. Идеально подходит для протирания глаз, очищает и дезинфицирует. Практически не имеет противопоказаний.
- «Хлоргексидин» — дезинфицирующий антисептический препарат. Средство обеззараживает, убивает различные виды бактерий и вирусов. Для взрослых применяется раствор концентрации 0,05%, для детей — 0,02%.
- Раствор марганца обладает противомикробными, дезинфицирующими, противовоспалительными, антитоксическими свойствами. Перманганат калия разводится до бледно розового цвета. Более высокая концентрация может навредить зрительным органам, обжечь роговицу.
При конъюнктивите промывать глаза можно перекисью водорода. Перед применением раствор следует развести водой: к одной части препарата добавляют шесть частей воды.
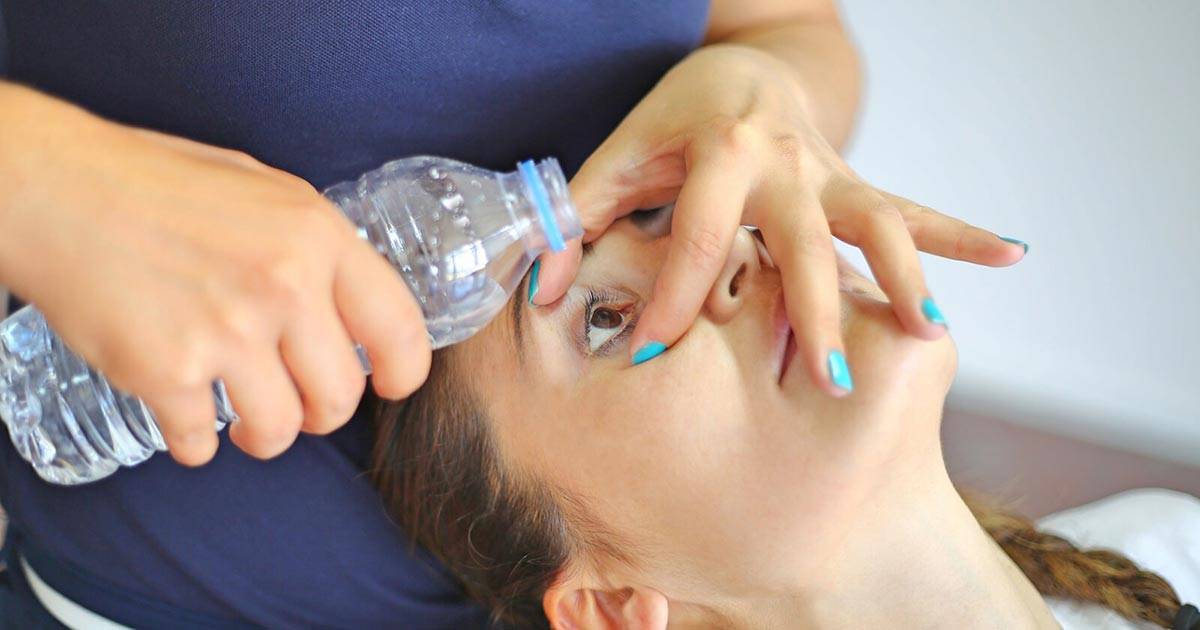
Воспаленные органы зрения промывать можно и обычной кипяченой водой. Однако лучше использовать средства, которые, помимо очищающего, имеют противовоспалительный, обеззараживающий и антисептический эффект. Они будут способствовать скорейшему выздоровлению.
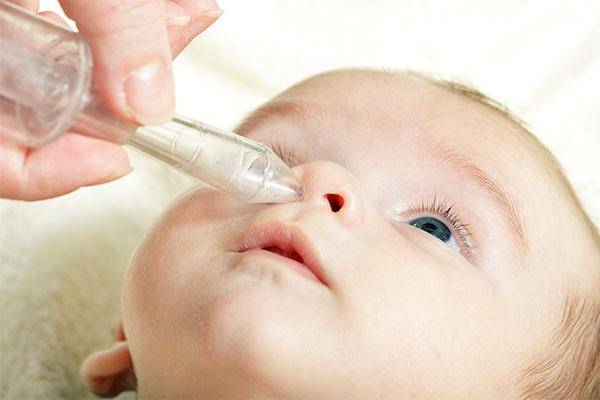
Как промывать глаза при конъюнктивите, на приеме расскажет офтальмолог. Доктор также ответит на вопросы, можно ли промывать глаза тем или иным препаратом. Обычно процедура выполняется 4-5 раз на протяжении дня. Исходя из степени болезни и интенсивности выделений, количество промываний может быть увеличено или уменьшено. Промывать глаза при гнойном конъюнктивите нужно чаще.
Промывания обязательно проводятся перед каждым нанесением местных лекарственных средств. Между процедурами должно пройти не меньше 10-15 минут.
Почему слезятся глаза (причины повышенного слезоотделения)
Глаза начинают слезиться, когда мы попадаем в условия, которые могут причинить глазам вред. Это нормальная рефлекторная реакция. Увеличением слезоотделения организм реагирует на:
-
попадание в глаз инородного тела;
-
дым и едкие газы;
-
погодные условия – сильный ветер, холодный воздух, снег;
-
яркий свет;
-
чрезмерную сухость воздуха в помещении;
-
некоторые приправы.
Достаточно условиям нормализоваться — и глаза перестанут слезиться. Однако, наряду с рефлекторной реакцией, существуют и патологические причины слезотечения, например:
-
аллергия. Контакт с аллергеном может вызывать воспаление конъюнктивы, одним из симптомов которого является слезотечение. Глаза могут начать слезиться в период цветения растения-аллергена (при поллинозе). Это также может быть реакция на косметику, бытовую химию, контакт с животным и т.д.
-
инфекция. Инфекция может попасть в глаза через слезно-носовой проток, в этом случае воспаление структур глаза может быть осложнением ОРВИ. Возможны и другие пути проникновения. К инфицированию, в частности, может привести неправильный уход за контактными линзами. В воспалительный процесс могут быть вовлечены конъюнктива (конъюнктивит), веки (блефарит), роговица (кератит);
-
нарушение оттока слезной жидкости. Если слезоотводящие пути сужены или перекрыты, слезная жидкость не может попасть в носовую полость, и накапливается в глазу. Подобное состояние может быть следствием травмы или хронических заболеваний носовых ходов (хронический ринит, хронический синусит, носовые полипы, аденоиды). То, что у пожилых людей слезятся глаза, как правило, объясняется именно проблемами со слезоотводящими путями. Повышенная чувствительность к холоду также может объясняться этой причиной: при холоде мышцы сжимаются, и если слезоотводящие пути сужены, они могут полностью перекрываться, мешая оттоку слезы.
-
чрезмерное утомление глаз. Если глазам приходятся напрягаться, они могут начать слезиться. Поэтому причиной слезотечения могут быть неправильно подобранные очки или линзы; работа, при которой приходится усиленно вглядываться и т.д.
-
недостаток калия и витаминов группы B. Дефицит этих веществ приводит к повышенной утомляемости, сонливости, светобоязни и слезотечению. Дефицит может быть вызван хроническим недосыпанием или активными физическими нагрузками.
Блефарит: локализация и формы воспаления
Важно понимать, что блефарит — это довольно распространенная патология, она встречается примерно у 30% пациентов. Заболевание поражает в основном людей в возрасте от 40 до 70 лет, однако, может наблюдаться и у детей.
Офтальмологи предупреждают, что факторы, влияющие на возникновение недуга, могут быть не связаны с заболеваниями глаз, например, к ним относится снижение иммунитета
В зависимости от характера протекания заболевания существуют хронический и острый блефарит.
- Первый носит неярко выраженные симптомы. Блефарит такого типа может беспокоить человека на протяжении нескольких месяцев. Чаще всего, пациенты обращаются за помощью к специалисту в момент обострения патологии, поскольку именно в этот тогда воспалительные процессы становятся наиболее активными.
- Острый блефарит может появиться внезапно и иметь ярко выраженную клиническую картину. Пациент испытывает различные дискомфортные симптомы и должен незамедлительно обратиться к врачу. При соблюдении всех рекомендаций офтальмолога такой тип заболевания можно устранить уже через несколько дней.
Если обращение к специалисту будет несвоевременным, блефарит может принять острую хроническую форму, что приведет к серьезным осложнениям (кератит, полная потеря зрения).
Болезнь может локализоваться по-разному, поэтому специалисты различают следующие типы блефарита:
- Краевой передний — легкая степень поражения век по ресничному краю. Ресницы покрываются корочками и слипаются. Чаще всего носит бактериальную или демодекозную природу;
- Краевой задний — высокая степень патологии, которая сопровождается воспалением мейбомиевых желез. Возбудителем заражения нередко является бета-гемолитический стафилококк.
- Угловой или ангулярный — воспаление возникает в уголках зрительных органов, сопровождается конъюнктивитом. Возбудителем наиболее часто выступает палочка Моракса-Аксенфельда.
По форме клинического протекания блефарит бывает:
- Простой — протекает с наименьшим дискомфортом, легко и быстро излечим с помощью медикаментозной терапии. Основные симптомы — покраснения краев век, а также расширение конъюнктивальных сосудов.
- Себорейный (чешуйчатый) — как правило, сопутствует себорейному дерматиту. Развивается у пациентов с кожей жирного лоснящегося типа. Возбудителем болезни является грибок. Проявляется в виде белых образований и корок между веками. Для лечения применяют противогрибковые лекарственные средства.
- Демодекозный — проявляется в виде белых муфт, которые располагаются у корней ресниц. Носит хронический характер. Для лечения необходимо применять противоклещевые препараты, поскольку болезнь не реагирует на антибактериальные, противовирусные и противогрибковые средства.
- Стафилококковый или язвенный — выражен серьезными, видимыми покраснениями век и образованиями гнойных корочек. На веках также могут образовываться кровоточащие язвы. После тяжелых форм патологии могут оставаться рубцы на местах поражения.
- Угревой (розацеа-блефарит) — чаще всего возникает у людей, чья кожа склонна к образованию подкожных розовых угрей. На веках при этом образуются бордовые плотные узелки. Данный тип заболевания подразумевает комплексное лечение путем медикаментозной терапии и изменения образа жизни.
- Аллергический — выражается значительным отеком век и сопровождается воспалением конъюнктивы. Имеет хронический характер и обостряется в осенне-весенний период.
- Мейбомиевый — характерно появление миниатюрных гнойников у внутреннего края века. Тяжелые формы заболевания также выражаются в закупоривании мейбомиевых желез. Часто для лечения необходимо хирургическое вмешательство.
- Смешанный — может одновременно сочетать в себе несколько вышеописанных форм.
Клиническая картина конъюнктивита у детей
Соединительная слизистая оболочка, выстилающая веки с внутренней стороны и соединяющая их с глазным яблоком, называется конъюнктивой. Эта тонкая прозрачная ткань выполняет две важные функции — защитную и секреторную. Конъюнктива защищает глаза от воздействия внешних факторов — пыли, микробов, бактерий, грибков, вирусов. Кроме того, слизистая оболочка обеспечивает постоянное смачивание глазного яблока.
Если на соединительную оболочку попадают инородные тела, начинается раздражение, активизирующее защитные и секреторные функции конъюнктивы. У человека возникает слезотечение, он рефлекторно моргает, и инородное тело устраняется.
Почему конъюнктивит возникает в детском возрасте? Дети часто трут глаза руками, играя на улице или в детском саду с песком, грязными и пыльными игрушками, поэтому риск попадания на конъюнктиву раздражающих веществ достаточно высокий. При этом иммунитет ребенка еще слабый. Организм не может обезвредить патогенные микробы, в связи с чем конъюнктивит может стать следствием даже обычной простуды. Протекает болезнь точно так же, как и у взрослых. Нет больших различий и в методах борьбы с конъюнктивитом в детском и взрослом возрасте.
Как появляется пупочная грыжа у новорожденных
Пупочная грыжа у новорождённых любого типа, появляется из-за ослабления брюшной стенки и образования в ней отверстия. В таком случае брюшная полость не в состоянии удержать внутри себя внутренние органы, в результате чего они выходят из нее наружу, но при этом не повреждают кожу и подкожные ткани. Если расхождение тканей или мышц является большим, то оно считается патологическим, если нет (к примеру, пупочное отверстие) — то специалисты признают его естественным.
Когда малыш развивается в материнской утробе, его связь с плацентой поддерживает пуповина: ребенок получает из нее кислород, необходимые витамины и питательные вещества, чтобы расти и набираться сил. Через пуповину осуществляется не только доставка питания и кислорода, но и выведение отработанного «материала» — продуктов жизнедеятельности. Пуповина состоит из вены и пары артерий: вене отведена функция выведения продуктов метаболизма и углекислого газа, а артериям — функции обогащения кровью матери, которая содержит кислород и питательные вещества. Когда ребенок рождается, пуповина становится ненужной, поскольку с этого моментра малыш начинает дышать собственными легкими, а не с помощью плаценты, да и способ питания младенца становится иным. Пришедшую в негодность пуповину отрезают, а место отсекания завязывают, чтобы ребенок не терял кровь.
Но даже после пресечения пуповины ее внутренняя часть остается в брюшной полости, это явление называется пупочным кольцом. Как правило, пупочное кольцо постепенно, на протяжении первого месяца жизни новорожденного ребенка, зарастает соединительной тканью. Но так происходит не всегда, и в результате влияния многих факторов оно не закрывается полностью. Оставшись открытым, пупочное кольцо представляет собой выход в брюшную полость, в которой расположены внутренние органы (сальник или кишечные петли). Поэтому в любой момент эти органы могут выскользнуть из брюшной полости через кольцо наружу и оказаться под кожей в зоне пупка. Такое возможно только в том случае, когда сопротивление мышц брюшной стенки не в состоянии выдержать давления со стороны брюшной полости.
Пупочная грыжа у грудничка представляет собой грыжевой мешочек, который является частью ослабленной брюшной стенки с внутренним содержимым — органами, выпавшими наружу через «ворота», образованные пупочным кольцом
Родителям малыша очень важно понимать все эти процессы, чтобы в случае необходимости осознанно оказывать ребенку помощь
Цифры статистики показывают, что пупочная грыжа у грудничка встречается довольно часто — у каждого пятого ребенка, рошившегося в срок. Что касается недоношенных малышей, то с ними патология случается еще чаще — в каждом третьем случае.
Хорошей новостью является то, что пупочная грыжа относится к тому типу патологий, которые способны пройти самостоятельно, так что большинство родителей к годовалому возрасту ребенка уже забывают о своих переживаниях по поводу грыжи. Разумеется, «самостоятельно» — не значит без помощи: родителям в любом случае необходимо будет придерживаться определенных правил, чтобы помочь ребенку вернуться в нормальное состояние. И все же остается небольшая категория малышей (около 3-5%), у которых пупочная грыжа сохраняется до 5-летнего возраста. В таком случае врачи предлагают родителям возможности современной медицинской помощи.
Сложно ли диагностировать конъюнктивит у грудничка?
Окулист легко распознает симптомы бактериального конъюнктивита у грудничка. В первую очередь врач проведет обследования, которые позволят установить этиологию происхождения заболевания. Обычно берется мазок слизистой оболочки глаза. Это помогает точно определить, почему возник конъюнктивит у новорожденного, и определить дальнейшую тактику лечения. При обнаружении бактерий гонококковой или хламидийной группы пролечиться потребуется не только малышу, но и его родителям.
Первыми симптомами заболевания являются:
- отек нижних век и покраснение;
- формирование пленки на поверхности конъюнктивы;
- появление кровянистых или гнойных выделений;
- уплотнение век и образование небольших шишек.
Обследование включает в себя проведение следующих процедур:
- микроскопического и бактериологического исследования биоматериала, который был взят из конъюнктивной области;
- биомикроскопии глаза — бесконтактного метода офтальмологического исследования, позволяющего рассмотреть структурные отделы глаза;
- инстилляционной пробы, которая выявляет нарушения целостности эпителия роговицы и разрывов слезной пленки;
- оценку структуры клеточных элементов с помощью взятия мазка.
Бактериальный конъюнктивит легко выявить методами Грама и Романовского-Гимзе. Первый подразумевает окрашивание микроорганизмов для исследования. Этот способ был предложен врачом из Дании Гансом Кристианом Грамом. Второй метод разработан двумя учеными одновременно. Ими стали российский врач-терапевт Дмитрий Леонидович Романовский и немецкий химик-бактериолог Густав Гимза. Эти методы позволяют идентифицировать бактерии и выявить присутствие хламидий в микрофлоре новорожденного.
Первая помощь при химическом ожоге глаз: что делать до приезда скорой?
При химическом ожоге глаз помощь важно оказать сразу, не дожидаясь приезда скорой. Если поражение произошло в результате воздействия щелочи, кислоты или другого химического средства, первым делом нужно очистить глаз от остатков вещества
Для этого как можно быстрее следует начать промывание. В такой ситуации скорость играет решающую роль, может определять степень ожога и прогноз излечения.

Промывание глаза нужно проводить под проточной водой, обильно смачивая кусочек ваты и протирая им глазное яблоко по направлению к носу. Если ожог возник в результате воздействия щелочи, для промывания можно использовать двухпроцентный раствор борной кислоты. Если глазные ткани поражены кислотой, для промывания подойдет раствор соды. Однако офтальмологи не советуют применять данные растворы без предварительной консультации с врачом, потому что могут возникнуть непредвиденные реакции поврежденных тканей. Поэтому до приезда скорой можно ограничиться чистой водой. Промывать глаза при химическом ожоге нужно не менее 10-15 минут.
Офтальмологи отмечают, что в том случае, если в глаза попал порошкообразный химикат, до промывания нужно обязательно удалить его остатки из глаз сухой ватной палочкой.
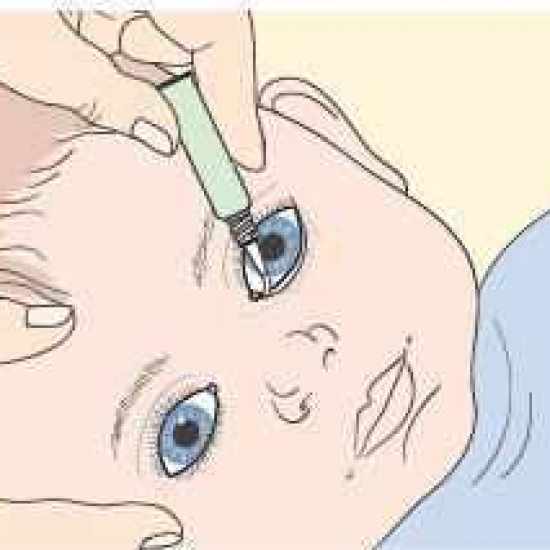
После удаления остатков химического вещества из глаз можно закапать в глаза 4-5%-ный раствор новокаина, лидокаина или другого анестетика, дать пострадавшему препарат с анальгетическим действием.
Бактериальный конъюнктивит у 7-месячного ребенка — чем лечить?
Виновниками этого типа воспаления являются бактерии — стафилококки, гонококки, стрептококки, пневмококки, синегнойная палочка и другие микробы. Гонококковым конъюнктивитом ребенок может заразиться от матери во время рождения. Признаки этого заболевания возникают почти сразу, через день-два. В 7 месяцев часто диагностируются стафилококковый, стрептококковый и пневмококковый конъюнктивиты. Для них характерны следующие симптомы:
- сильное слезотечение;
- выделение слизи и гноя;
- блефароспазм;
- покраснение век и конъюнктивы;
- отеки, приводящие к полному закрытию глаз.
При бактериальных инфекциях беспокоит зуд, жжение и светобоязнь. О наличии этих признаков может свидетельствовать постоянный плач малыша. Также в таком возрасте из-за конъюнктивита у ребенка поднимается температура. Есть и другие симптомы, наблюдаемые при тех или иных типах заболевания. Так, например, при пневмококковом воспалительном процессе происходят конъюнктивальные кровоизлияния. Они проявляются в красных точках на конъюнктиве.
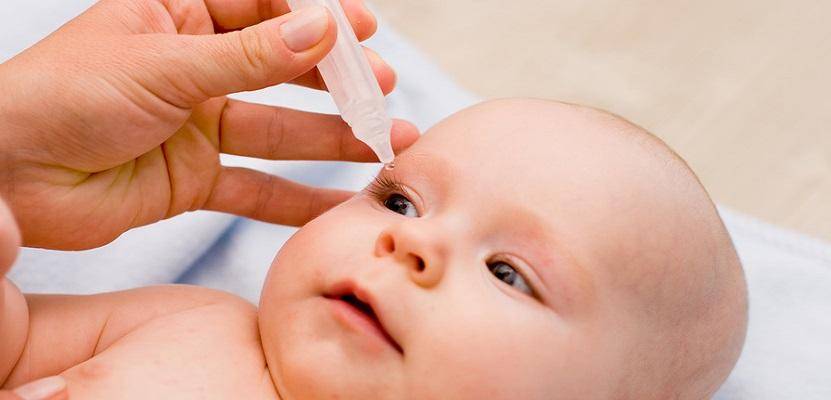
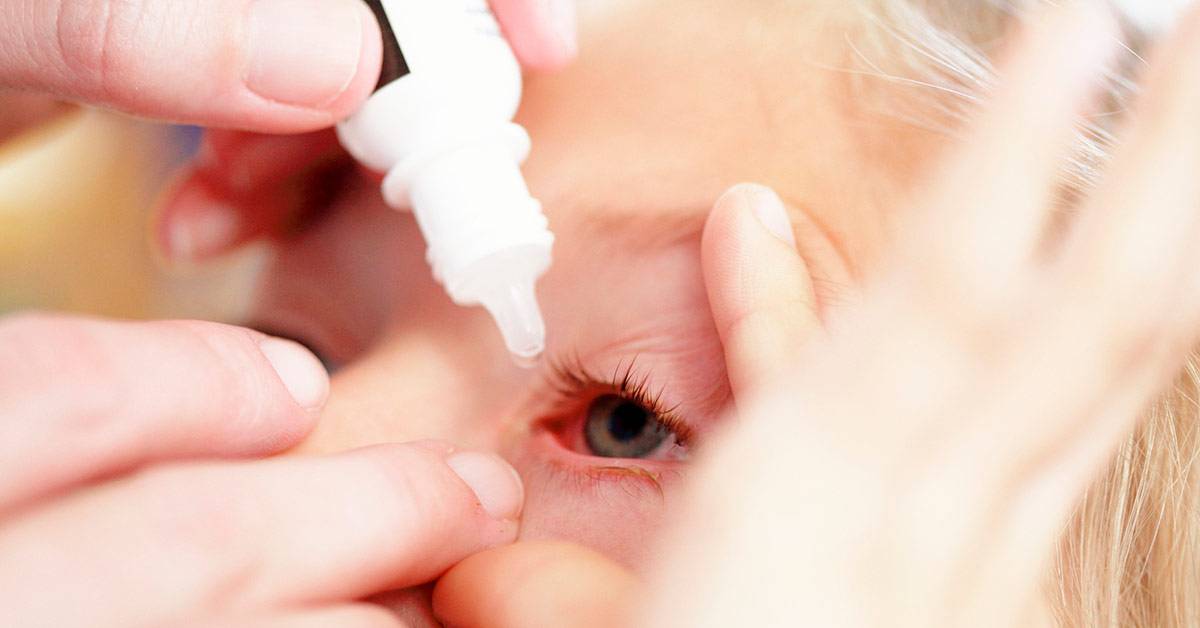
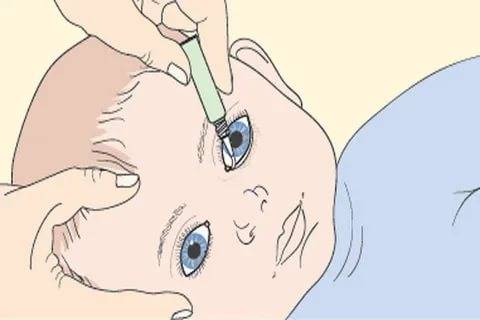
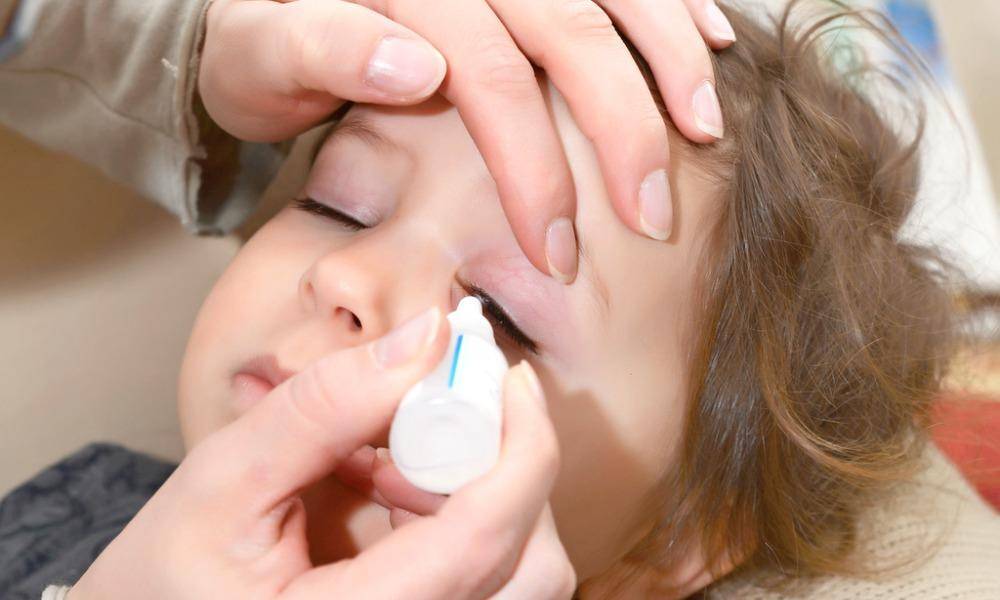
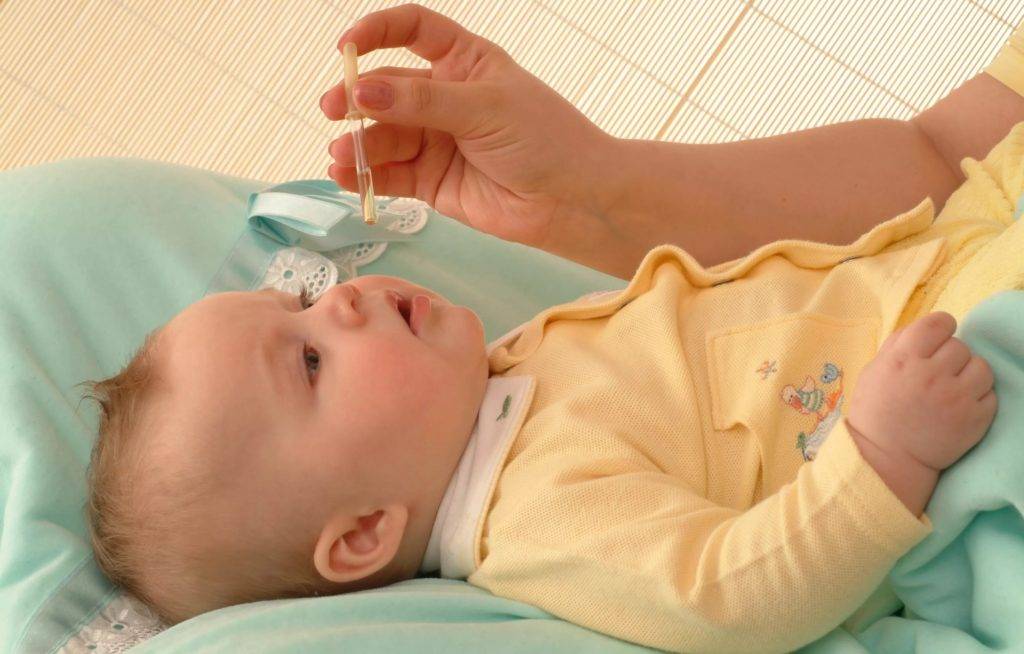
Лечение конъюнктивита бактериальной этиологии у 7-месячного ребенка проводится с применением капель и мазей с антибактериальным действием. Антибиотики используются только при тяжелом протекании болезни. Для облегчения симптомов назначаются увлажняющие капли. Промывают глазки больного раствором из «Фурацилина».
Термический ожог роговицы глаза — лечение до приезда скорой
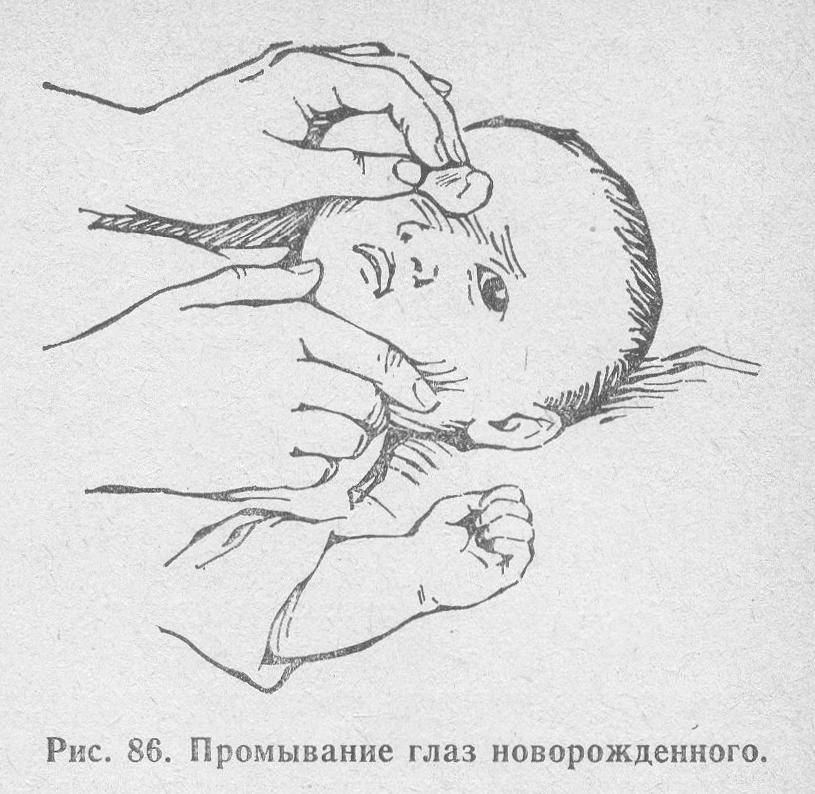
Если у Вас или другого человека случился термический ожог роговицы глаза, лечение нужно начинать с устранения повреждающего фактора. Затем следует тщательно охладить место травмы. Чаще всего с этой целью используют холодную воду из-под крана, а промывание осуществляют от внешнего к внутреннему углу глаза. Также можно промывать зрительные органы при помощи резиновой груши, шприца без иголки и других приспособлений, которые могут обеспечить достаточный напор воды.
В крайнем случае можно использовать кастрюлю или другую емкость водой. Погрузив туда лицо, надо часто моргать в течение 20 минут.
Бактериальный конъюнктивит
Развивается при попадании в организм патогенных бактерий: гонококков, стафилококков, хламидий и т.д. Основной симптом бактериальных конъюнктивитов — гнойные выделения из глаз, тогда как при аллергическом и вирусном воспалении они прозрачные или слизистые. От гноя часто слипаются ресницы малыша, особенно после сна. При некоторых формах бактериальной инфекции — например при хламидийной, могут увеличиться лимфоузлы.
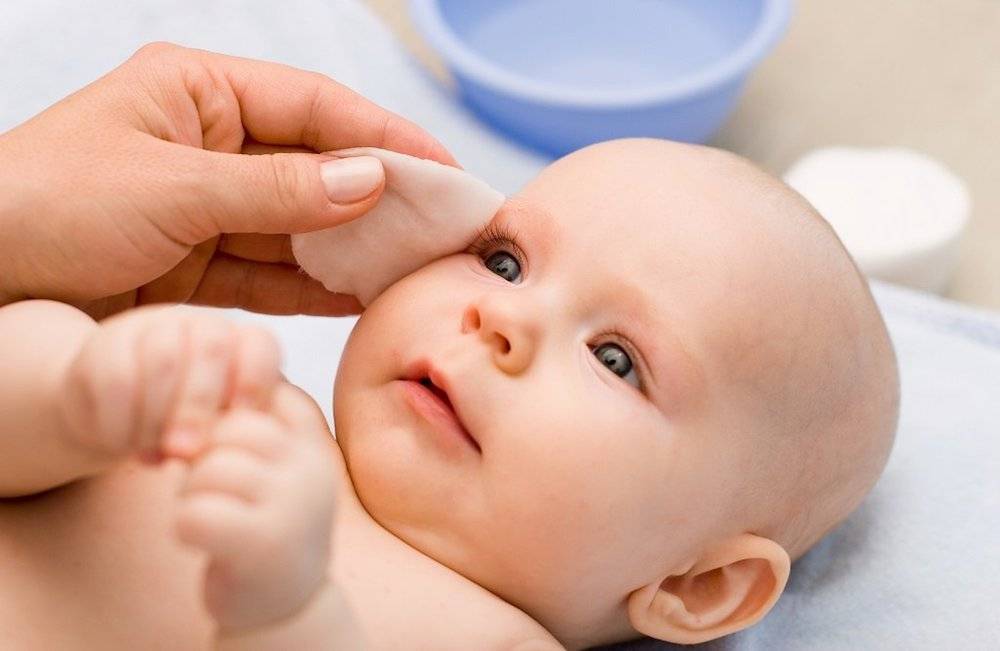
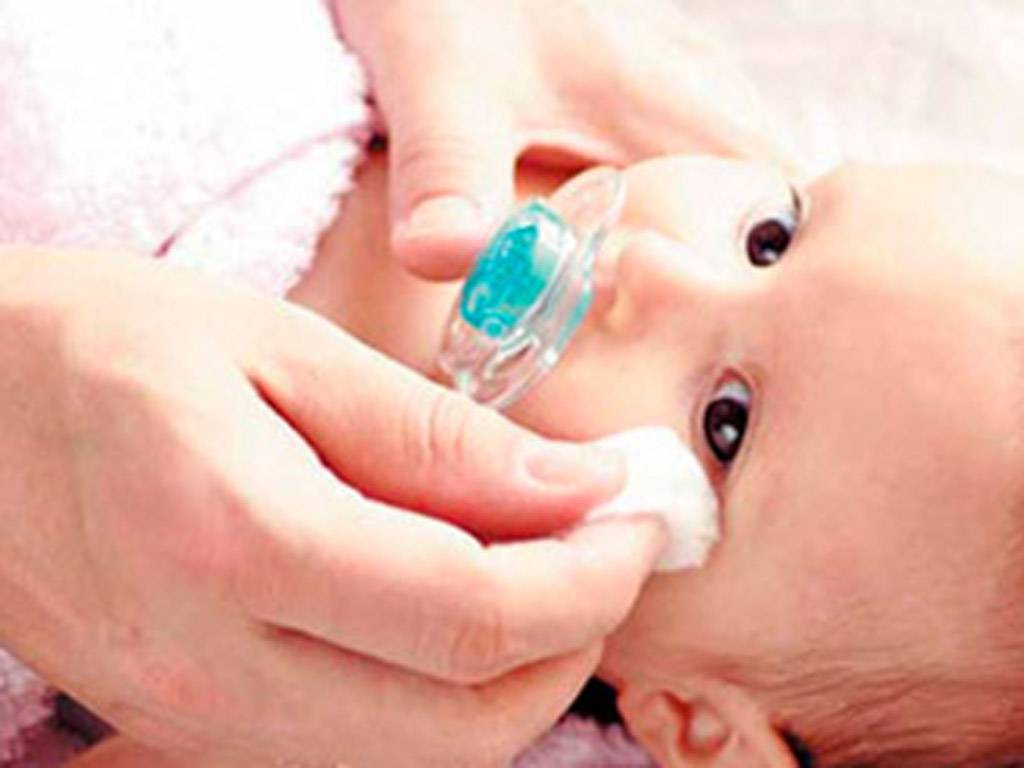
Если оперативно не заняться лечением бактериального конъюнктивита у ребенка, то он может перейти в хроническую форму, и тогда понадобится немало времени для полного выздоровления. Кроме того, несвоевременная терапия может привести к сильному изъязвлению роговицы и даже к утере зрения. Для устранения симптомов гнойного воспаления применяют капли и мази с антибиотиками — их назначает врач в соответствии с возрастом ребенка. Кроме того, необходимо делать промывание глаз несколько раз в день каким-либо антисептическим раствором, чтобы механически вывести гной.
Симптомы конъюнктивита
В диагностике конъюнктивита важно определить тип патологии. Вид недуга зависит от причин, его вызвавших
У новорожденных, как и у взрослых, конъюнктивит бывает нескольких типов. Самыми распространенными из них являются бактериальный, вирусный и аллергический.
Понять, как отличить конъюнктивит от дакриоцистита у грудничков, помогут следующие признаки:
- Во время дакриоцистита у грудничков воспаление, как правило, возникает с одной стороны. Конъюнктивит обычно охватывает оба глаза.
- Характерным признаком дакриоцистита новорожденных служит увеличение слезного мешка, воспаление визуально становится заметным. При конъюнктивите отек незначительный.
- Болевые ощущения при дакриоцистите возникают в области между уголком глаза и носа.
Во время конъюнктивита боль отмечается в уголках глаз.
Во многих случаях при конъюнктивите наблюдается зуд в глазах. Для дакриоцистита у новорожденных этот симптом не столь характерен. Когда воспаляется слезный мешок, он затрагивает кровеносные сосуды, из-за чего может повышаться температура тела. В случае с конъюнктивитом такого симптома, как правило, не наблюдается.
Определить, что это — конъюнктивит или дакриоцистит — может только специалист. Поэтому при первых симптомах воспаления глаз нужно записаться на прием к офтальмологу.
Методы лечения у двух этих заболеваний разные. Например, для устранения непроходимости слезных каналов при дакриоцистите часто прибегают к операции, чтобы проколоть их. В случае с конъюнктивитом этого не требуется. Общими способами терапии являются промывания, применение мазей, капель и массажей. Однако конкретные препараты и технику массажа назначает только врач.
Отметим еще одну важную деталь. Такое заболевание, как конъюнктивит, является заразным. Дакриоцистит не передается другим малышам.
Лечение заболевания, вне зависимости от того, поставлен диагноз конъюнктивит или дакриоцистит, требует квалифицированной медицинской помощи. Самолечение в обоих случаях противопоказано.
Когда конъюнктивит или дакриоцистит не находится в запущенной стадии, то после назначения лечения и получения рецепта препаратов терапия может проводиться дома. Капли и мази специалист подбирает в соответствии с природой заболевания
Но важно учитывать дозировку
При лечении грудничков она будет минимальна. Кроме того, многие мази имеют ограничения по возрасту. Далеко не все препараты можно применять с рождения.
Если же врач все-таки назначил мазь, чтобы лечить конъюнктивит или дакриоцистит, ее необходимо правильно использовать. Храниться средство должно в прохладном месте, как правило, его оставляют в холодильнике. Но перед использованием мазь нужно согреть, для этого достаточно потереть тюбик в руках.
В домашних условиях для промывания глаз, когда у малыша конъюнктивит или дакриоцистит, можно использовать настои трав, некрепкий черный или зеленый чай, слабый раствор марганца. Однако все средства народной медицины следует применять, только посоветовавшись с врачом.
Подводя итог, сделаем вывод, что рассмотренные в статье заболевания имеют совершенно разную природу. Фактически это два разных недуга, к которым приводят разные причины. Соответственно, каждый из них требует применения определенных методов лечения. Средства, которые помогают в одном случае, в другом могут серьезно навредить.
Перечисленные в статье симптомы помогут по внешним признакам определить вид заболевания. Однако до консультации с врачом нельзя начинать лечение и применять какие-либо средства.
Еще раз отметим, что оба заболевания могут иметь серьезные последствия, если вовремя не обратиться к специалисту. Не стоит рассчитывать только на собственные знания.
Общие принципы лечения конъюнктивита у 6-месячного ребенка
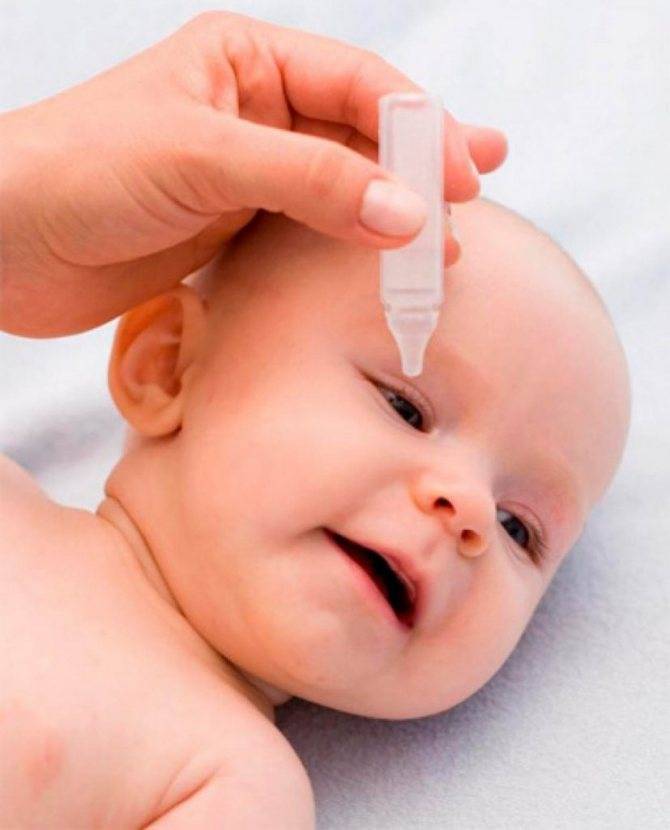
Почти при всех видах воспаления конъюнктивы применяются капли с увлажняющим и смазывающим действием — «Систейн», «Искусственная слеза». Они не содержат в своем составе консервантов и подходят всем. При конъюнктивитах слезотечение обычно является следствием сухости роговицы. Глаз начинает вырабатывать слезную жидкость в большом объеме, чтобы избавиться от этого симптома, вызывающего раздражение. Увлажняющие растворы позволяют устранить сухость. Также пропадают зуд и жжение. Ребенку становится заметно лучше, он может спокойно поспать.
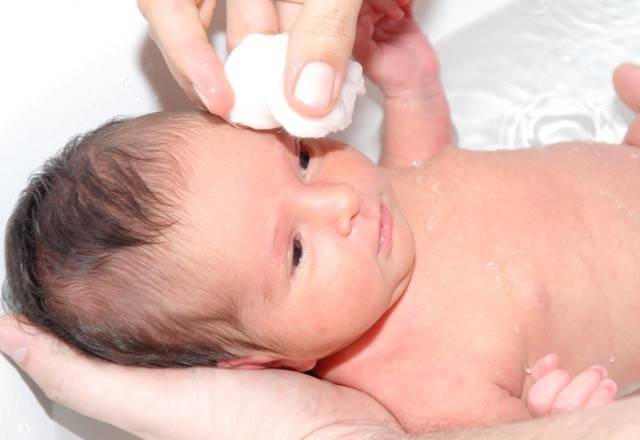
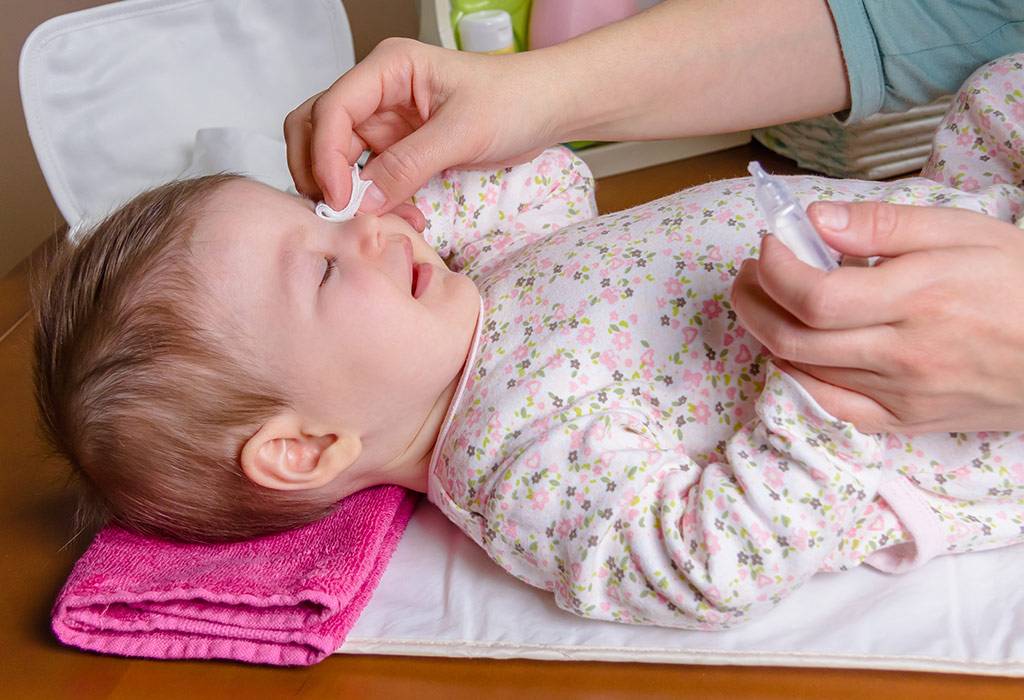
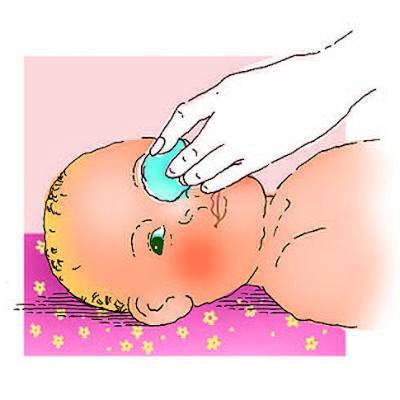
Большое внимание следует уделить при лечении маленького пациента процедуре промывания глаз. Антисептический раствор можно приготовить из «Фурацилина»
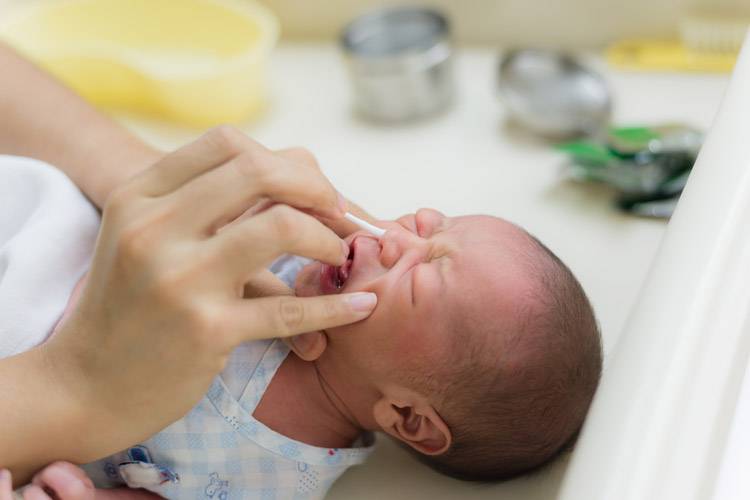
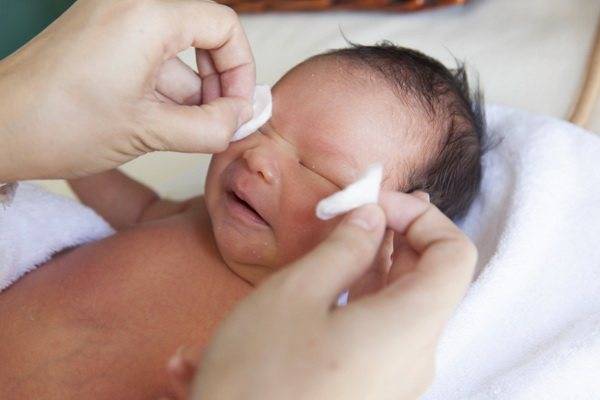
Таблетку нужно истолочь в порошок и растворить его в теплой кипяченой воде. Должна получиться жидкость желтого цвета. Так как «Фурацилин» всегда дает осадок, рекомендуется процедить раствор. После этого смочите в нем вату и аккуратно протрите веки малыша, удаляя гной и корочки. Промывание проводится несколько раз в день по мере появления слизи или гнойного экссудата. Неиспользованный в течение суток раствор лучше вылить. На следующий день можно приготовить новый. Стоят эти таблетки дешево. Промываются всегда оба глаза, даже если воспаление охватило только один из них.
Обработка травами
Лекарственные растения эффективны при инфекционных и воспалительных заболеваниях, но не помогают при закупорке слезных каналов. Обработка травами не проводится в качестве монотерапии. Лекарственные растения используют в комплексе с медикаментами.
Промывать разрешается отваром ромашки. 1 пакетик заварить в ½ стакана воды. Подержать 10 минут на водяной бане, остудить. Промывать настоем глаза каждые 4 часа. Перед очередной процедурой приготовить новый раствор.
Хорошо помогает настой календулы или ноготков. 1 ст. л. цветков залить 200 мл воды, настоять на водяной бане. Остудить, процедить. Использовать при появлении гноя.
Причины возникновения конъюнктивита у ребенка 6 месяцев
Причины воспаления конъюнктивы разделяются на прямые и косвенные. К первым относятся:
- бактерии — стрептококки, пневмококки, стафилококки, гонококки, синегнойная палочка, хламидия и другие бактерии;
- вирусы — герпес, аденовирус;
- грибки — кандид, аспергиллы;
- различные вещества, воспринимаемые организмом в качестве аллергенов.
Это основные причины конъюнктивита. Они могут привести к развитию воспаления конъюнктивы у детей и у взрослых. Перечислим и располагающие к заболеванию факторы:
- Слабость иммунной системы. У грудничков иммунитет еще слабый, сопротивляемость микробам и вирусам очень низкая. Вероятность же возникновения болезни, напротив, высокая.
- Несоблюдение гигиены матерью новорожденного. При плохом уходе за ребенком в глаза могут попасть бактерии или грибки.
- Врожденная аллергия, предрасположенность к заболеванию аллергического типа. Часто у родителей-аллергиков рождаются дети с таким же диагнозом.
- Инфекционные болезни вирусного происхождения. Конъюнктивит может развиться у ребенка как вторичное заболевание на фоне кори, оспы, ОРВИ, гриппа, краснухи, ветрянки.
- Инфекции бактериальной этиологии. Воспаление соединительной оболочки нередко диагностируется у детей, заболевших дифтерией.
- Болезни матери. Ребенок может заразиться некоторыми инфекциями, например, гонококком или герпесом, от матери во время рождения при прохождении по родовым путям.
- Травмы глаз. Вместе с инородным предметом на конъюнктиву могут попасть микробы. Травмирование органов зрения у детей в возрасте 6 месяцев случается не часто, так как они в этом возрасте еще не умеют ходить.
- Лечение народными средствами. Некоторые родители при появлении у ребенка тех или иных офтальмологических симптомов начинают для их устранения готовить различные примочки из трав. Они способны ухудшить состояние малыша, привести к воспалению слизистой глаза или другим болезням.
Чем отличается уход за цветными линзами?
Контактные линзы могут служить не только для коррекции зрения. Многие люди используют для создания яркого и запоминающегося образа цветные оптические изделия. Они способны сделать Ваш взгляд более выразительным или кардинально изменить внешность. Особенность таких линз в том, что между двумя полимерными слоями есть красящий пигмент, который и помогает создавать неповторимые образы.
В целом, этот тип линз требует выполнения тех же уходовых процедур, что и с прозрачные средства для контактной коррекции зрения, но щадящими средствами, чтобы не повредить особую структуру цветных изделий. Обязательно ознакомьтесь с инструкцией.
Как быть родителям, если у ребенка обнаружили блефарит?
Глаза новорожденных детей моментально сигнализируют о проникновении в организм золотистого стафилококка, грибков, а также других микроорганизмов
Ребенку на первых месяцах жизни очень важно соблюдение гигиены. Родителям необходимо ежедневно проводить влажную уборку в комнате, где большую часть времени находится малыш
Лечение блефарита необходимо начинать сразу же, как были замечены его первые симптомы
Важно следить и за иммунитетом ребенка. Его ослабленность способствует быстрому развитию заболевания
Если не принять нужных мер по лечению блефарита, недуг может «перерасти» в хроническую стадию. Самостоятельно выбирать способ терапии родителям не стоит. Только рекомендации окулиста помогут побороть патологию.Некоторые частные клиники предлагают сервис постановки диагноза онлайн. Родители, которые подозревают, что у их ребенка блефарит, могут отправить фото своего малыша врачу по электронной почте. Лучше всего постараться сделать снимки максимально возможного разрешения. Опытный офтальмолог сможет поставить диагноз без специальных исследований.