SQLITE NOT INSTALLED
Что делать после пункции фолликулов?
В постоперационный период пациентке необходимо строго соблюдать следующие ограничения:
- Исключение любой сексуальной активности в течение 6 недель. Это требование вызвано тем, что повреждение яичника при пункции способно вызвать расстройство функции половых органов. Сексуальная активность провоцирует повышенную гормональную нагрузку на яичники и матку, что может негативно сказаться на процессе трансплантации эмбрионов и снизить шансы на успешное наступление беременности.
- Соблюдение диеты. Женщине, перенесшей пункцию, рекомендуется исключить из рациона продукты, содержащие клетчатку и азотистые соединения – в частности, сырые овощи и фрукты, хлеб из цельного зерна или муки грубого помола, бобовые и т. д. Такая пища вызывает газообразование в кишечнике, из-за чего он может давить на окружающие его органы (включая матку и яичники), вызывая их раздражение и замедляя восстановление поврежденных тканей. Меню должно включать легкоусвояемые продукты с преобладанием белковых соединений. Также из напитков нельзя употреблять кофе, крепкий чай или спиртное. Рекомендуется пить негазированную воду или несладкие морсы, оптимальное количество жидкости в сутки составляет 3 л.
- Ограничение нагрузки. После операции женщине необходимо в течение нескольких дней соблюдать постельный режим, исключить любую серьезную физическую активность, а также интенсивные эмоциональные переживания. Тем не менее, полностью лишать себя движения вредно, так как при этом образуются застойные явления в кровеносных сосудах, которые могут привести к образованию и отрыву тромбов.
- Исключение тепловых нагрузок. Пациентке нельзя класть грелки на живот, принимать горячую ванну, баню, или сауну (а также посещать общественные бассейны и природные водоемы). Поддерживать личную гигиену можно в теплом (но не горячем) душе.
В большинстве случаев пункция яичников не сопровождается осложнениями или патологиями. В редких случаях из-за травмирования кровеносных сосудов возникают маточные кровотечения и кровоизлияния в брюшную полость, также иногда наблюдаются травмы органов малого таза, абсцессы яичника, влагалища или таза. Если у пациентки имеется киста яичника, из-за ее перекручивания или разрыва при операции возможно нарушение целостности мочеточника. На практике такие ситуации случаются крайне редко, и подавляющее большинство женщин не испытывают ничего кроме вполне переносимого дискомфорта и ноющих болей в нижней части живота. Они легко купируются медикаментами, весь процесс восстановления проходит спокойно. Хорошую эмоциональную опору в этот период создает мысль о скором рождении ребенка, а также поддержка супруга, друзей и родственников.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Преимущества короткого протокола
Короткий протокол обладает множеством положительных аспектов:
- минимальная нагрузка на организм. Небольшие дозировки гормональных препаратов не оказывают сильного воздействия;
- быстрота. Пациенткам гораздо проще следовать рекомендациям врача в течение такого малого срока. Это снижает вероятность появления ошибок;
- уменьшение риска развития гиперстимуляции яичников. Слишком сильная ответная реакция яичников — одно из главных осложнений при ЭКО;
- сохранение нормального психологического состояния. Схожесть по времени с естественным менструальным циклом помогает женщине легче пережить процесс.
К сожалению, ни один протокол ЭКО не дает 100 % гарантии беременности после первой попытки. Если результат отрицательный, по результатам анализов в следующий раз репродуктолог может назначить длинный протокол ЭКО.
Видео: правда и мифы об ЭКО
Показания для проведения ЭКО
Любой из этапов стандартного ЭКО связан с вмешательством в естественные процессы функционирования организма. Соответственно, существует немало рисков для здоровья женщины. Именно поэтому для проведения всех этапов необходимы строгие медицинские показания. Стоит также отметить, что ЭКО назначается лишь в тех случаях, когда невозможно провести лечение и установить причины бесплодия.
Процедура классического ЭКО проводится при следующих показаниях:
- нарушения овуляции или отсутствие овуляции;
- недостаточное количество эякулята;
- непроходимость фаллопиевых труб;
- эндометриоз;
- серьезные воспалительные заболевания мочеполовой системы;
- отсутствие маточной трубы вследствие ее удаления из-за внематочной беременности;
- длительное лечение гинекологических болезней — есть смысл выполнить ЭКО, чтобы обойти множество препятствий на пути к зачатию.
На этапе выращивания эмбрионов во время выполнения ЭКО в обязательном порядке в лабораторных условиях изучаются все оплодотворенные яйцеклетки. Это позволяет выявить множество генетических отклонений. Таким образом, еще одно показание к проведению ЭКО — высокий риск генетических отклонений и наследственных заболеваний. Современные методы диагностики позволяют отобрать донорский материал, который не содержит нежелательных генов еще на этапе подсаживания эмбриона в полость матки, что в несколько раз увеличивает шансы на рождение здорового ребенка.
Еще одно показание для проведения ЭКО — это генетическая несовместимость пары. Это одни из самых сложных случаев в практике врачей-репродуктологов. В результате генетической несовместимости оба супруга могут быть абсолютно здоровыми, при этом не могут зачать естественным путем и родить здорового ребенка. Все пары, которым поставлен диагноз «генетическая несовместимость», в обязательном порядке проходят специальный анализ — кариотипирование. На этом этапе исследуется кровь на количество хромосом, а также их качество. В результате такой диагностики специалисты делают прогноз относительно успеха проведения ЭКО и шансов на рождение абсолютно здорового ребенка. При неблагоприятном исходе специалисты предложат альтернативные варианты, например, проведение экстракорпорального оплодотворения с донорской яйцеклеткой или спермой.
Проведение экстракорпорального оплодотворения в клинике «За рождение»
Клиника «За рождение» — это ведущий центр, который специализируется на лечение всех видов бесплодия и проведении экстракорпорального оплодотворения. Среди наших преимуществ — высококвалифицированные доктора, использование передовых безопасных методик в области репродуктологом, одобренных международным научным сообществом, современная техническая база доступная цена на все виды исследований и лечения.
Клиника «За рождение» предлагает следующие услуги:
- проведение первичной бесплатной консультации врачей различной специализации — генетиков, эмбриологов, андрологов, акушеров-гинекологов, терапевтов, эндокринологов;
- комплексное медицинское обследование, включающее осмотр нашими ведущими специалистами, полный комплекс необходимых анализов и инструментальной диагностики;
- выбор наиболее подходящего протокола проведения ЭКО;
- определение точной причины бесплодия и постановка точного диагноза;
- наблюдение у соответствующих специалистов не только, когда проводятся этапы ЭКО, но и на протяжении всей беременности.
В клинике «За рождение» можно выполнить экстракорпоральное оплодотворение бесплатно в соответствии с действующей государственной программой обязательного медицинского страхования.
Записаться на первичную консультацию в нашу клинику, узнать, какая цена действует на необходимые вам манипуляции и виды диагностики можно по телефонам: 8 (800) 555-39-66 и +7 (499) 558-07-66. Мы работаем каждый день без выходных. Чтобы наши клиенты всегда могли получить оперативно необходимую информацию, у нас предусмотрены бесплатные онлайн-консультации. Оставить заявку на онлайн-консультацию можно на нашем сайте.
История метода
Техника ТВП была разработана группой страсбургских врачей, возглавляемой акушером-гинекологом и хирургом Pierre Dellenbach. В 1984 году новаторская методика была опубликована.
Однако до этого ЭКО уже успешно практиковалось. Уже появились на свет первые дети “из пробирки”: в 1978 году – девочка Луиза Джой Браун, а в 1979 году – мальчик Алистер Макдональд. Эти факты свидетельствуют о том, что методике Пьера Делленбаха предшествовала серия других важных достижений вспомогательной репродуктологии.
Лапароскопический забор ооцитов
Steptoe and Edwards в конце 1970-х годов – впервые в медицинской практике – применили для извлечения ооцитов при ЭКО лапароскопию и лапаротомию. Данные методы были очень сложными и во многих случаях безуспешными. Нередко они осложнялись тяжелым заболеваниями маточных труб, множественными спайками, воспалением яичника. Общий показатель успеха составлял менее 50%.
Появление совершенных приспособлений
Внедрение в начале 1980-х годов новых медицинских инструментов облегчило и увеличило результативность лапароскопической техники до 60-80%. Контролируемое педалью насосное устройство использовалась для мягкой аспирации фолликулов. Специально разработанные иглы с тефлоновым покрытием и скошенным направляющим наконечником сделали процедуру менее травматичной и более эффективной.
Разработка ультразвуковых методов
Успехи в развитии УЗИ-техники, произошедшие в течение 1970-х и 1980-х годов, усовершенствовали практику извлечения ооцитов. Ультразвук продолжает использоваться и сегодня для изучения яичника и оценки фолликулогенеза, прогнозирования срока пункции, совпадающего с созреванием фолликулов.
Контролируемая ультразвуком аспирация фолликулярной жидкости повысила безопасность и точность процедуры, быстро вытеснив лапароскопический метод изъятия ооцитов.
Созревание яйцеклеток in vitro
В 1981 году австралийские ученые, признав важность зрелости ооцитов для успеха оплодотворения, начали оставлять их после извлечения в культуральных средах для дальнейшего созревания в течение нескольких часов. Инкубация ооцитов перед следующим этапом ЭКО-программы – оплодотворением яйцеклетки – значительно улучшила показатели оплодотворения и остается общепринятой практикой
Поиск новых технологий
С момента рождения первых детей “из пробирки” прошли миллионы успешных ЭКО-родов. Однако вспомогательная репродуктология не останавливается на достигнутом. Постоянно ведется поиск путей оптимизации техники извлечения ооцитов (Mahvash M., Dupont P. E., 2009), совершенствуются пункционные иглы (Rose B. I., Laky D. C., 2013). Принятию новых решений способствуют последние достижения в биохимии, эмбриологии, фармакологии.
Виды протоколов
Пункция фолликулов и перенос эмбрионов требует лишь опыта и технических навыков, а этап стимуляции определяет качество всей дальнейшей процедуры. Поэтому во время выбора протокола врач учитывает все имеющиеся данные о пациентке и оценивает возможные риски.
Возможны три варианта: длинный, короткий протокол и естественный цикл. Последний проводится без использования гормональных препаратов. Он подходит только женщинам с собственной нормальной овуляцией.
Прием гормональных препаратов при ССО
Длинный протокол позволяет получить больше фолликулов. Такая методика назначается при миоме, кистах яичников или эндометриозе.
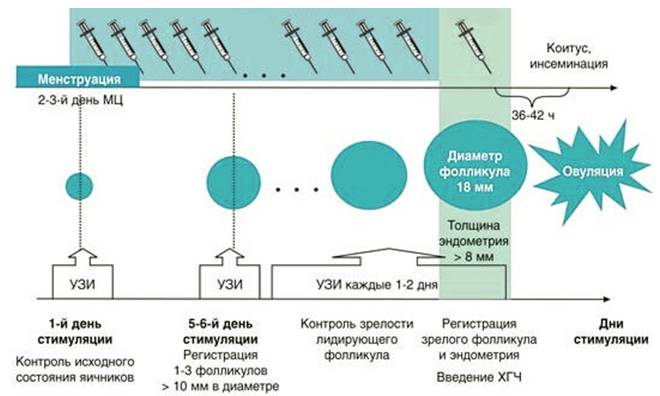
Короткий протокол начинается с 3–5 дня цикла и занимает около 10 дней. Специальные гормональные препараты воздействуют на яичники, стимулируя рост фолликулов. При отсутствии каких-либо нарушений на стимуляцию реагируют оба яичника, каждый из которых формирует свой доминантный фолликул.
Стоит отметить, что данная схема легко переносится женщинами, так как лекарства применяются в малых дозировках и не шокируют организм.
Стоит ли опасаться ЭКО?
Оплодотворение при ЭКО происходит искусственно – то есть вне организма женщины, в специальном инкубаторе. Перед этим пациентке проводится гормональная стимуляция яичников, а созревшие яйцеклетки извлекаются путем трансвагинального прокалывания фолликулов. У неподготовленного человека данная процедура может вызвать опасение и недоверие – это нормальная психологическая реакция на довольно сложное вмешательство в организм. Имеются у ЭКО и определенные риски:
многоплодие – обычно возникает при подсадке сразу нескольких эмбрионов, большинство из которых выживает (обычно успешно имплантируется только один зародыш);
внематочная беременность – чаще всего она наблюдается при многоплодии, когда часть эмбрионов после ЭКО закрепляются в маточной полости, а остальные эмигрируют за ее пределы;
гиперстимуляция яичника – это осложнение возникает из-за воздействия чрезмерных доз гормональных препаратов на организм женщины, что провоцирует симптомы различной тяжести, от легкого недомогания до помутнения сознания и комы;
маточные кровотечения – этот побочный эффект при ЭКО может появиться из-за неосторожно проведенной пункции яичников или травмирования катетером при подсадке эмбрионов.
Тем не менее, опасаться экстракорпорального оплодотворения не стоит. Данная методика используется в медицине уже несколько десятилетий и хорошо отработана. Если она проводится квалифицированным врачом в хорошо оборудованной клинике, имеющей соответствующую лицензию, то риски осложнений и побочных реакций сведены к минимуму. Перед самой процедурой ЭКО пациенты проходят комплексную диагностику для выявления возможных противопоказаний. Для женщин, проходящих процедуру гормональной стимуляции, индивидуально подбираются подходящие типы и дозы препаратов. После оплодотворения пациентка пользуется всеми преимуществами программы ведения беременности, если заключила на нее договор с медицинским учреждением.


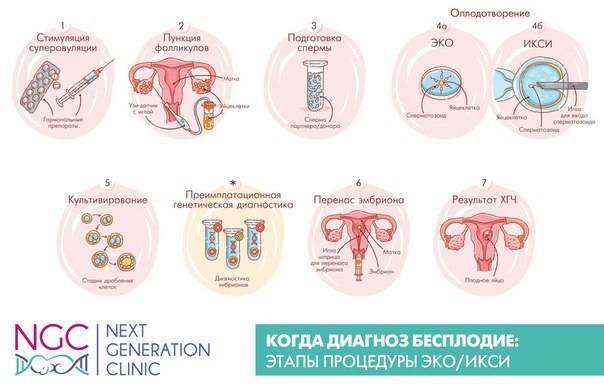
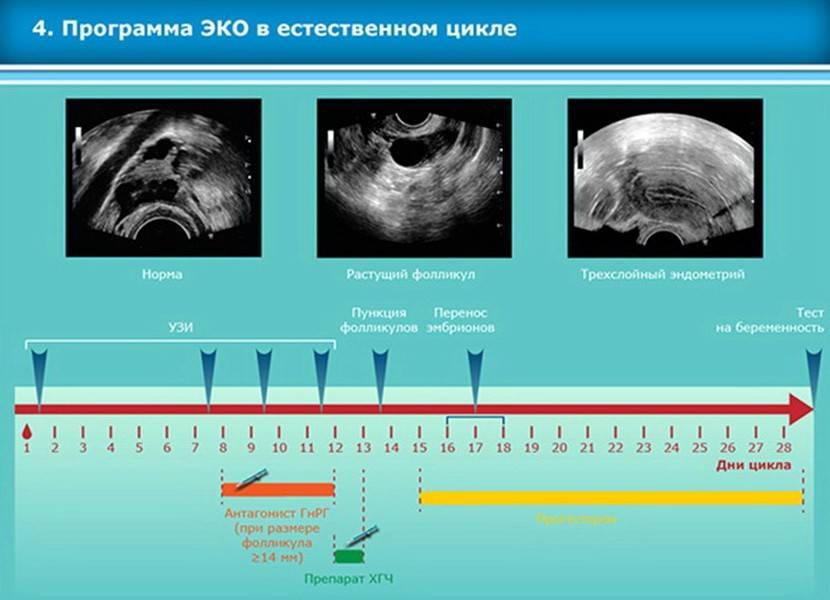

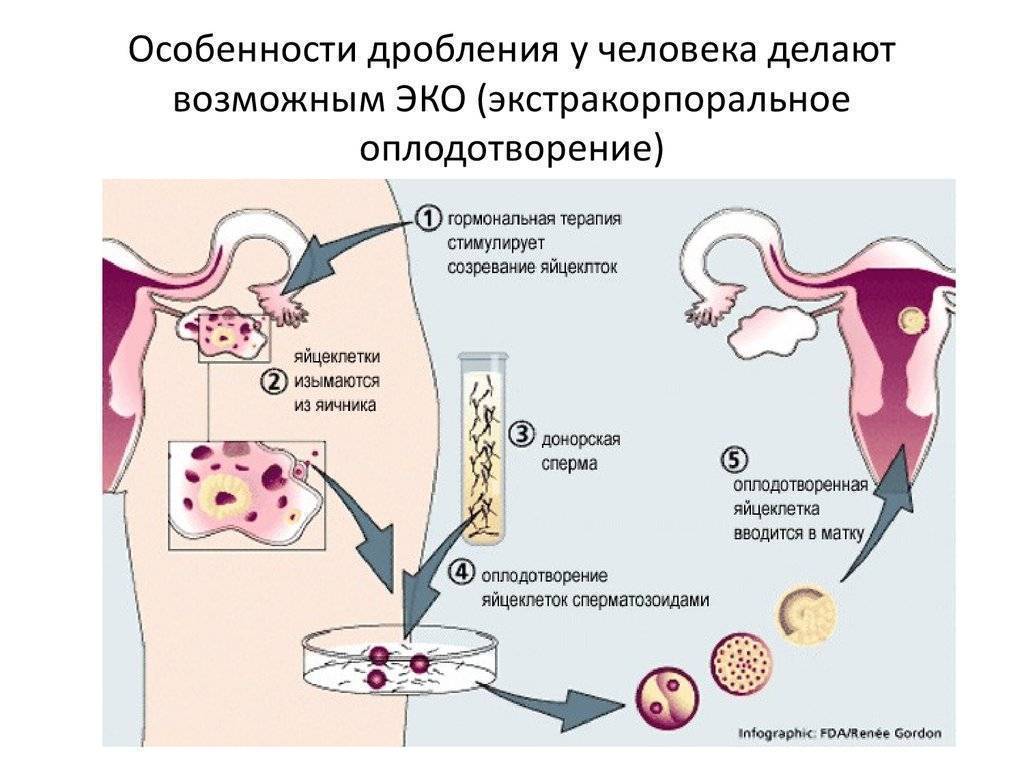
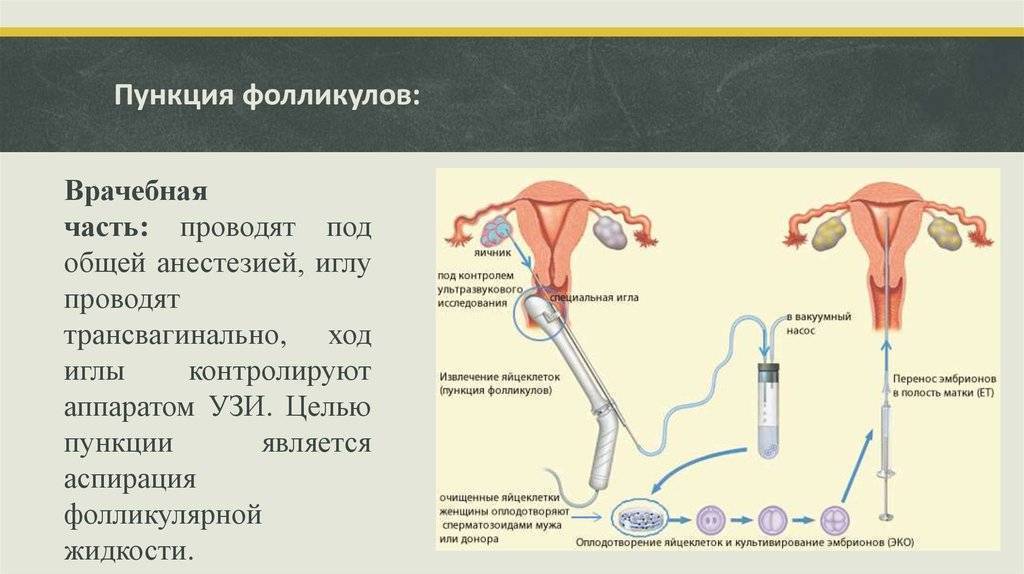
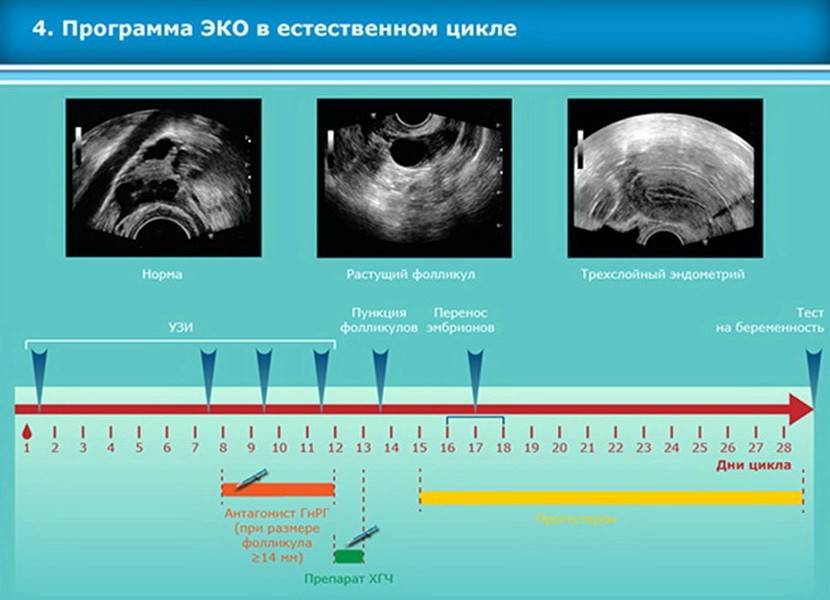
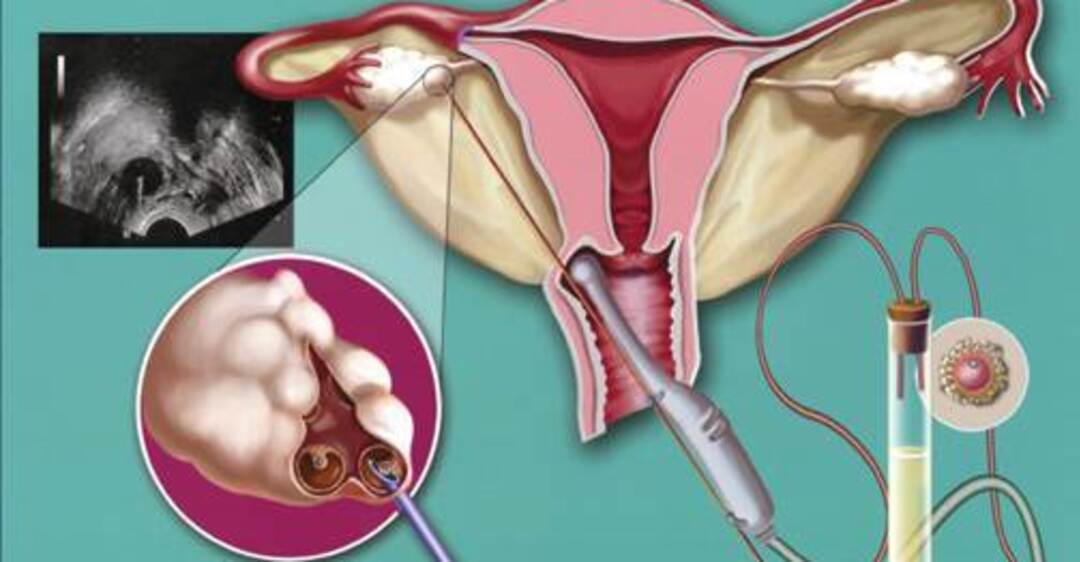
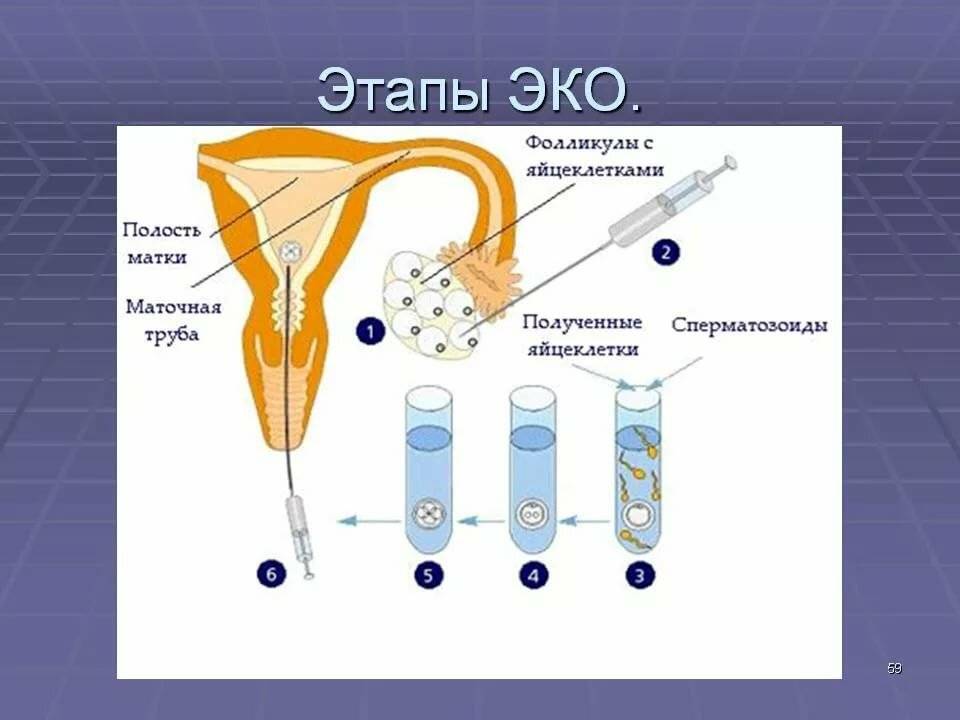
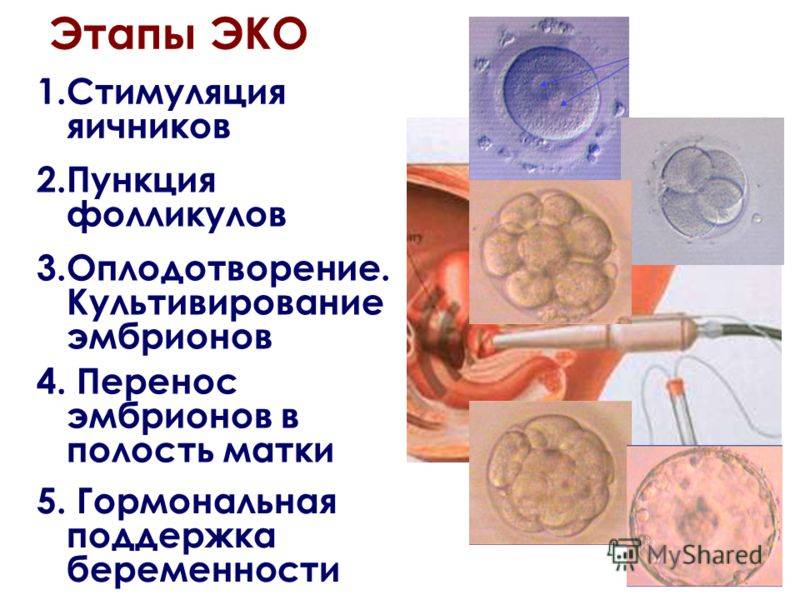
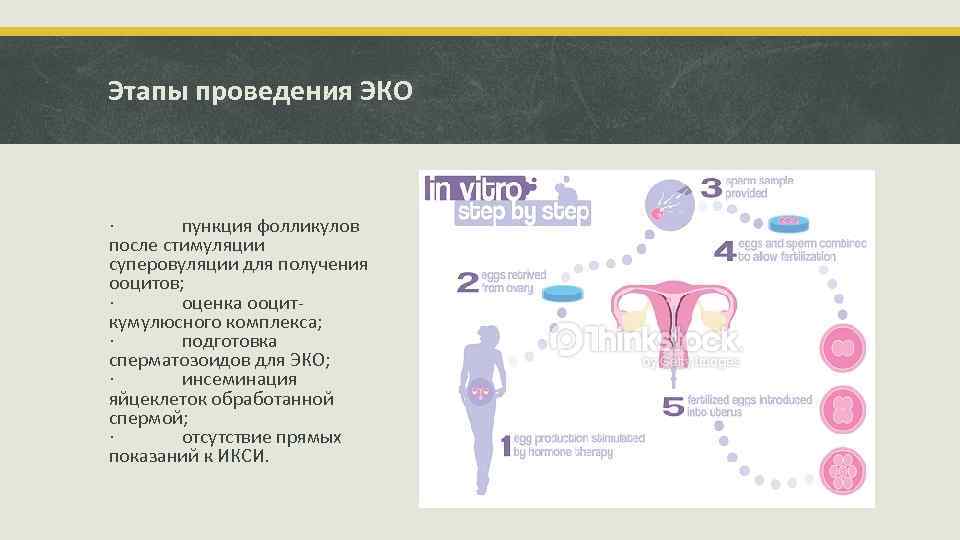

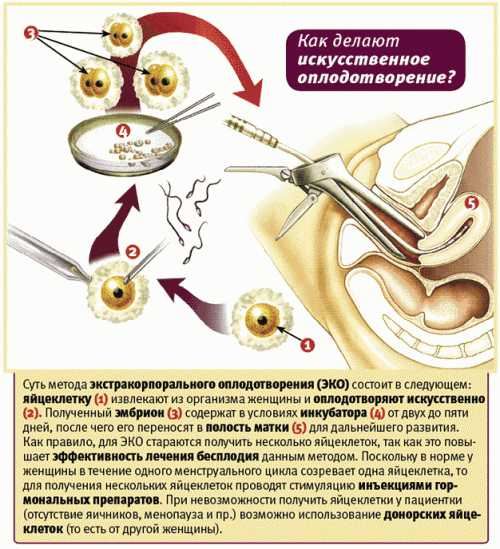
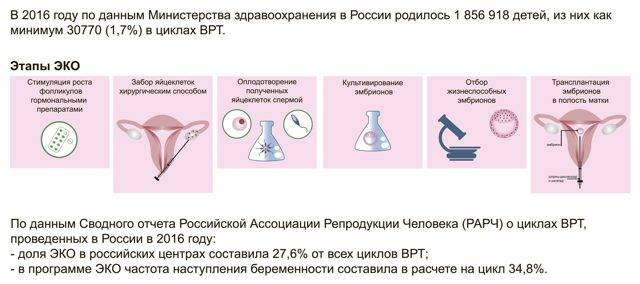
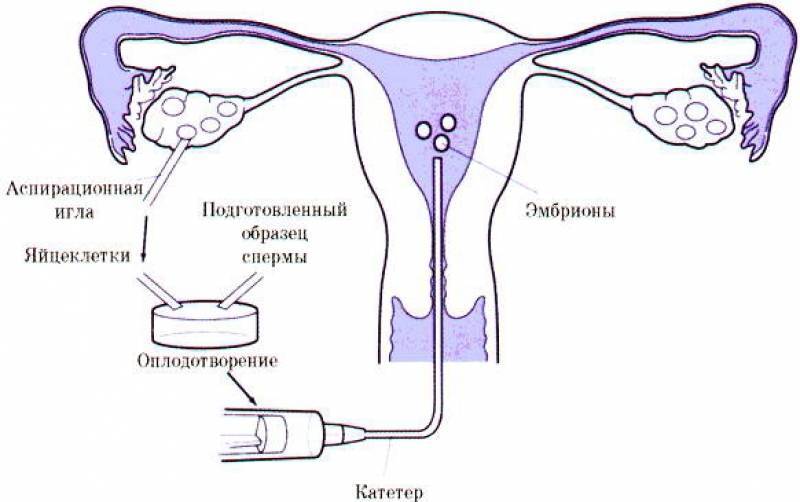



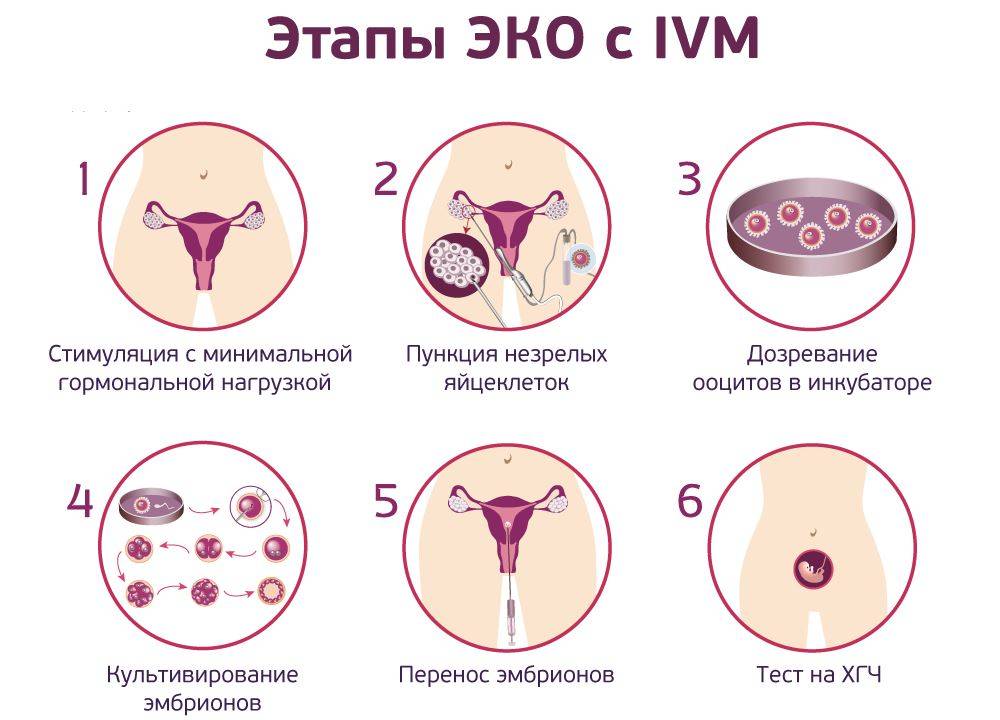
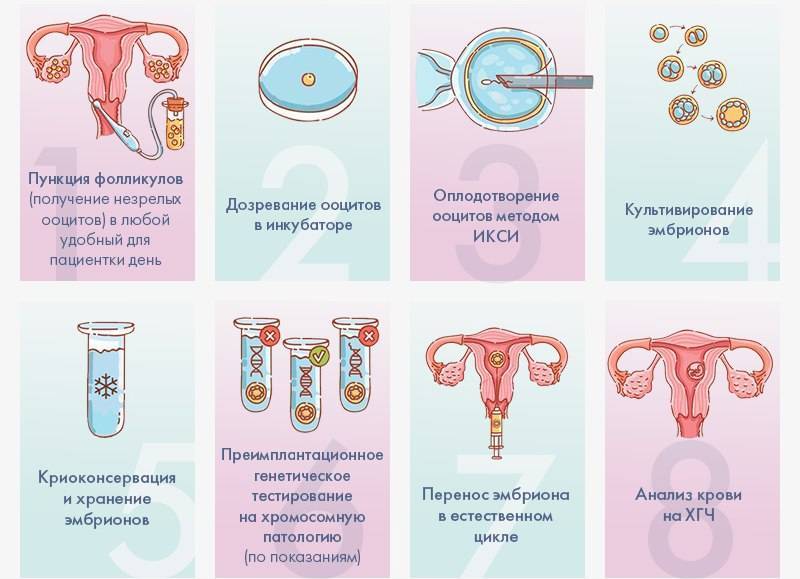
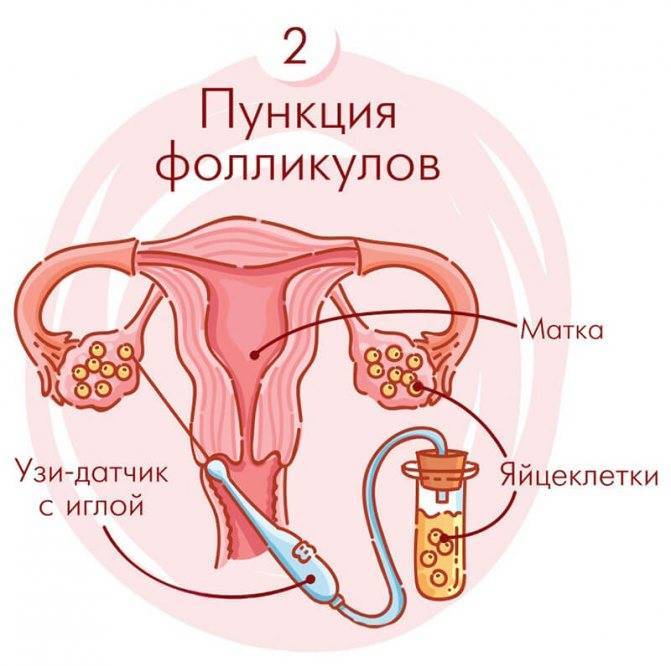



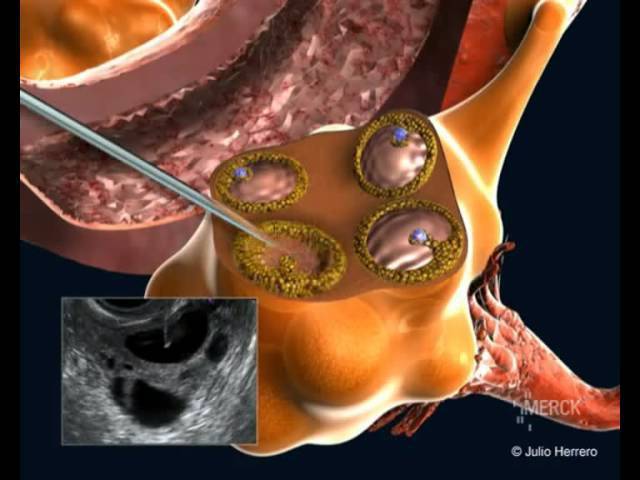
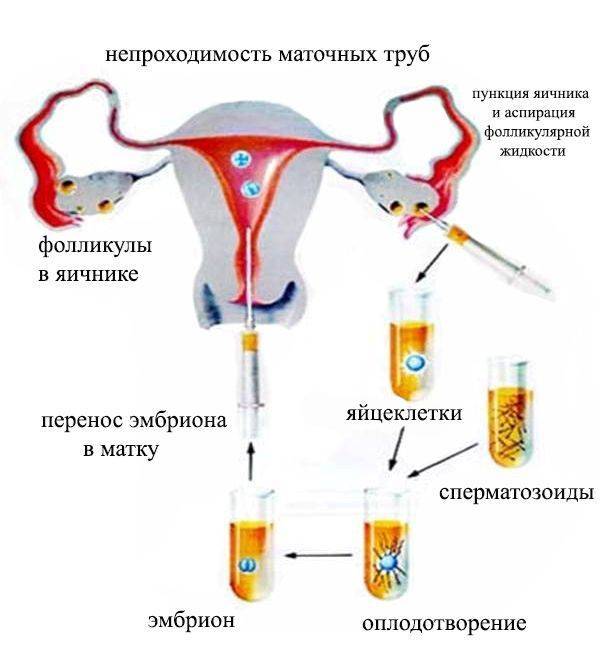
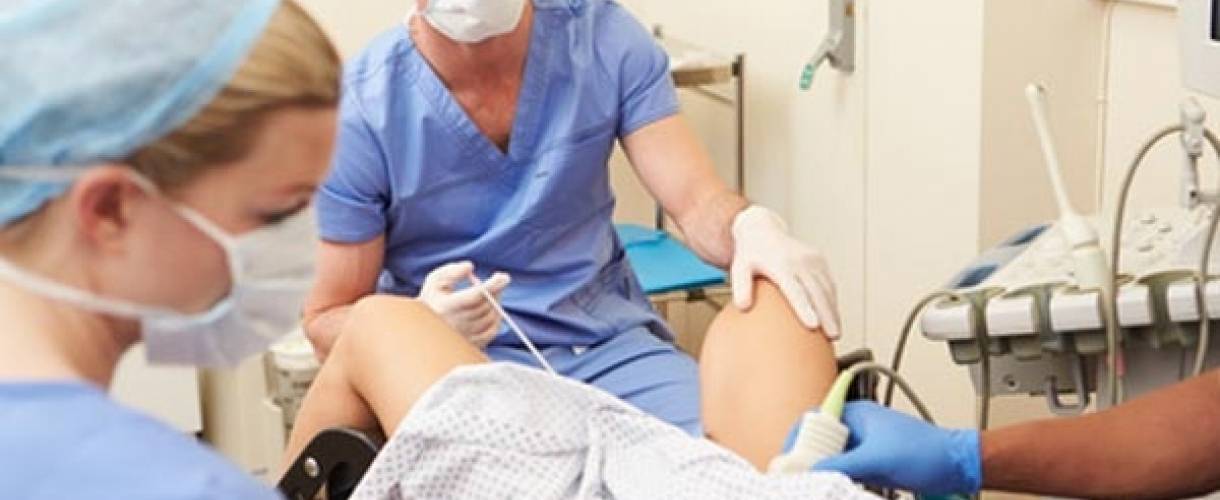
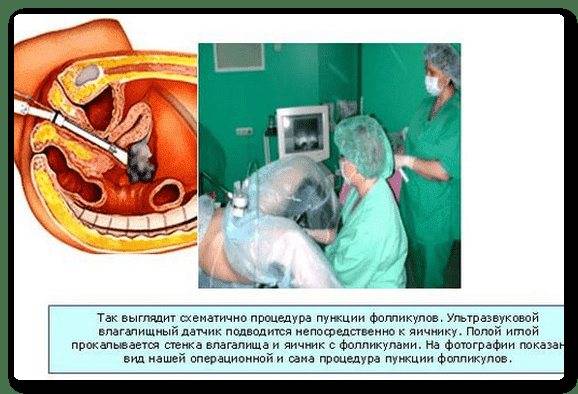
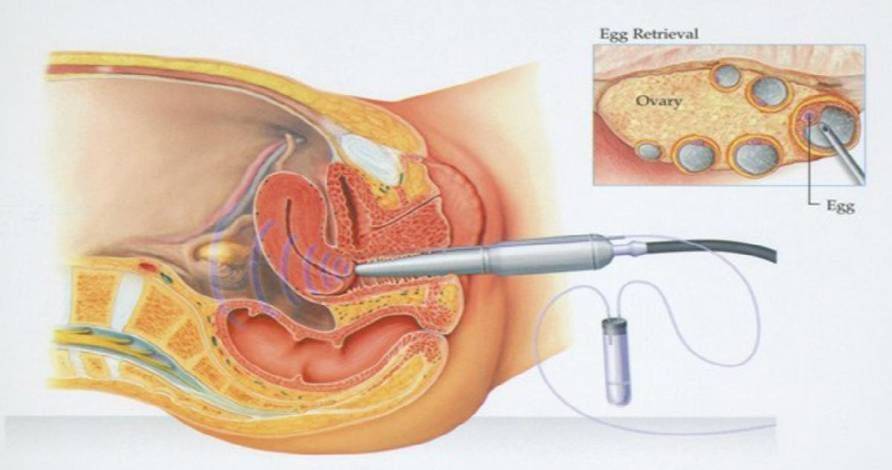
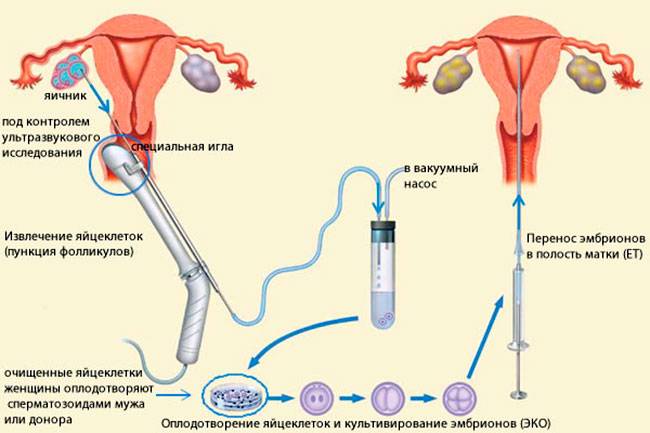
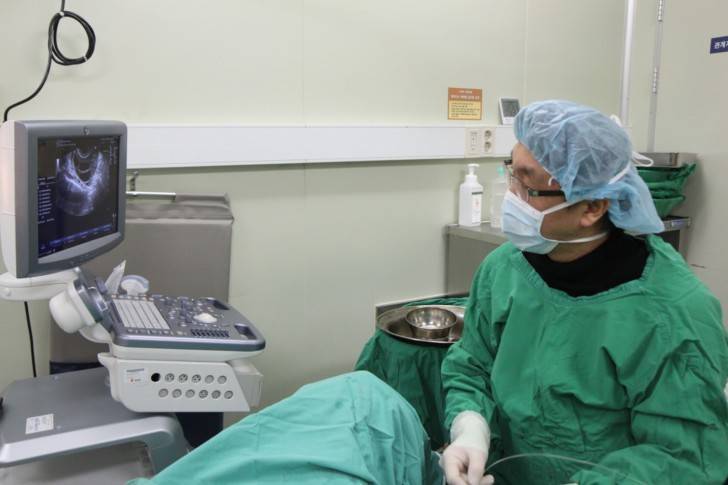
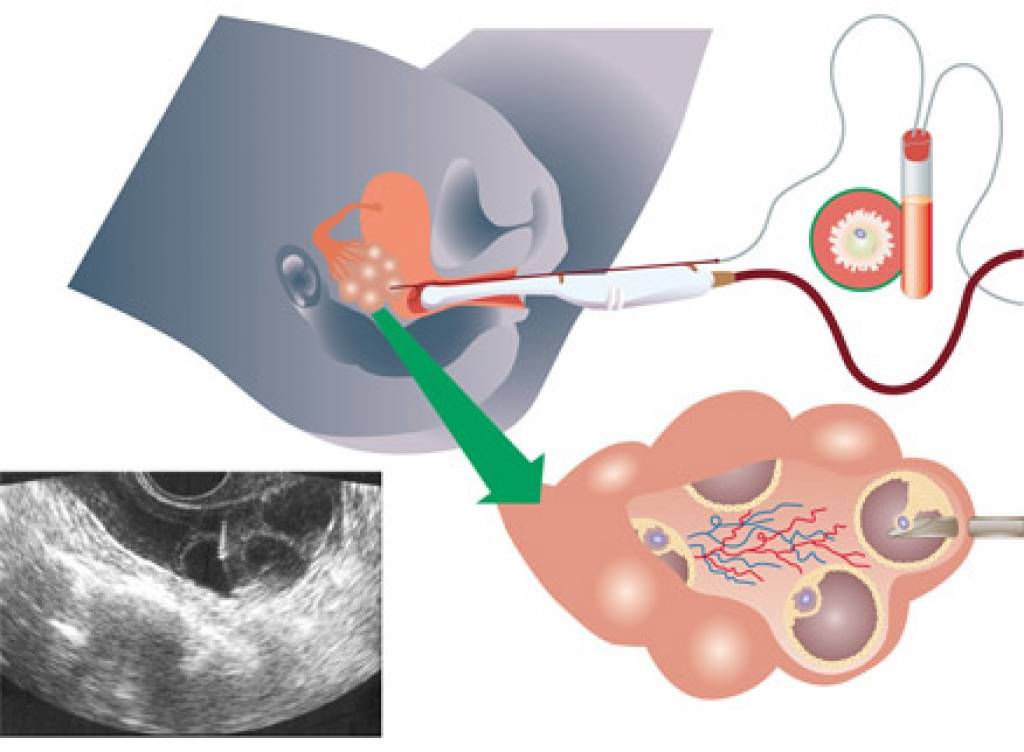

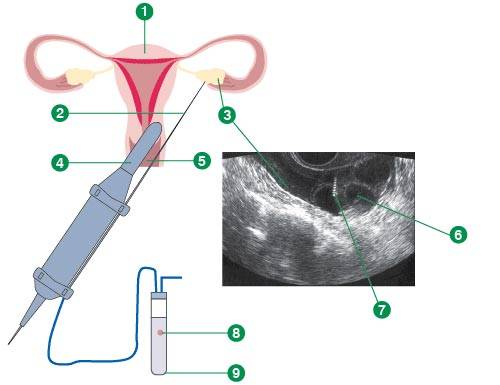
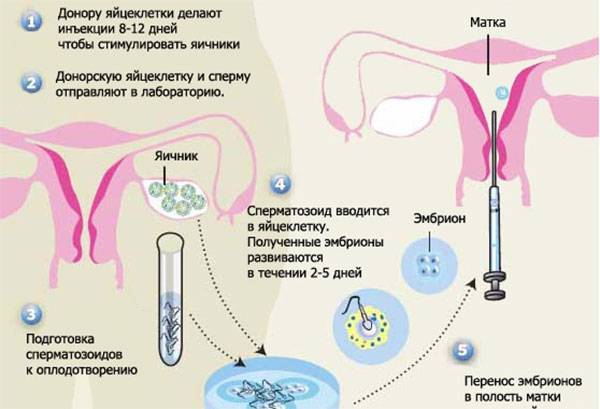
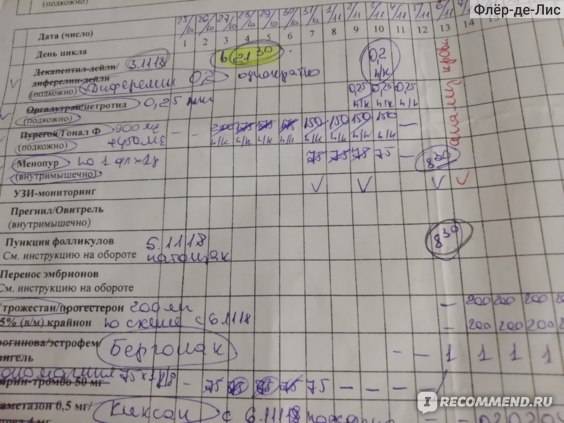
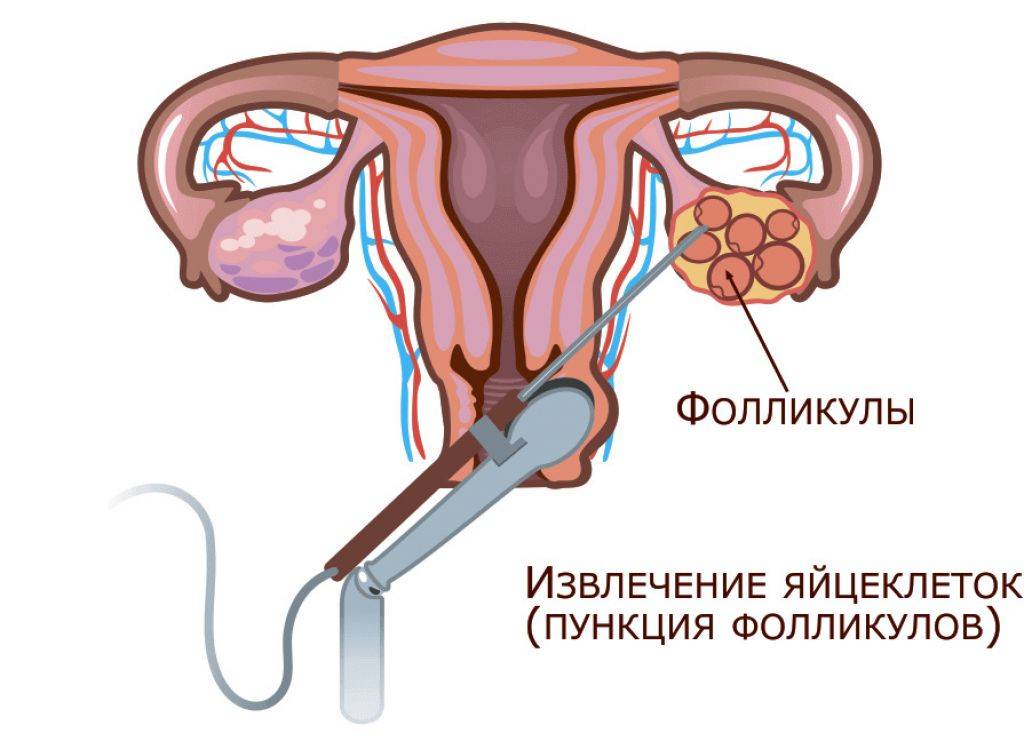
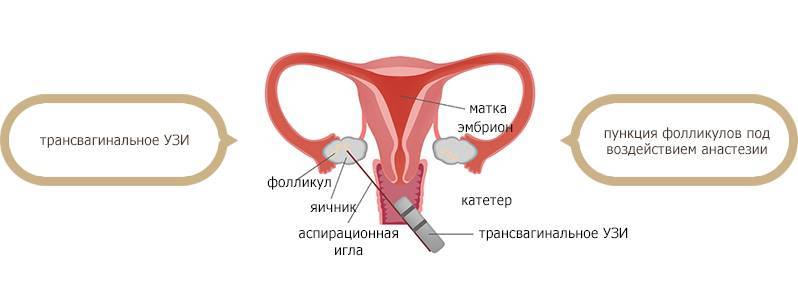

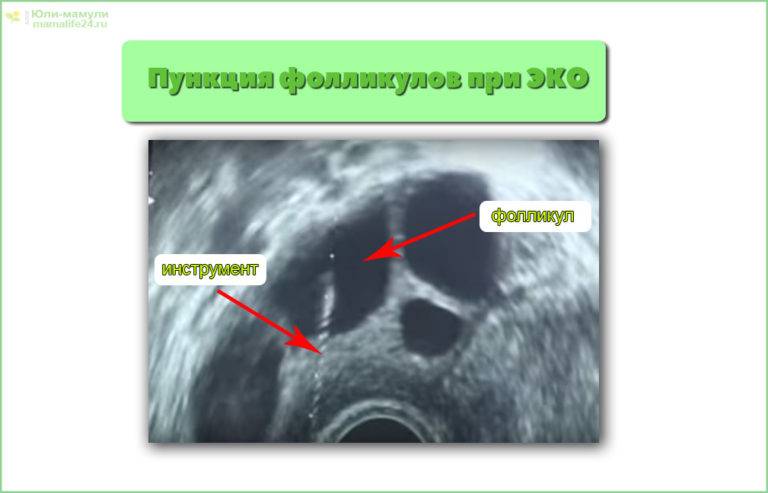
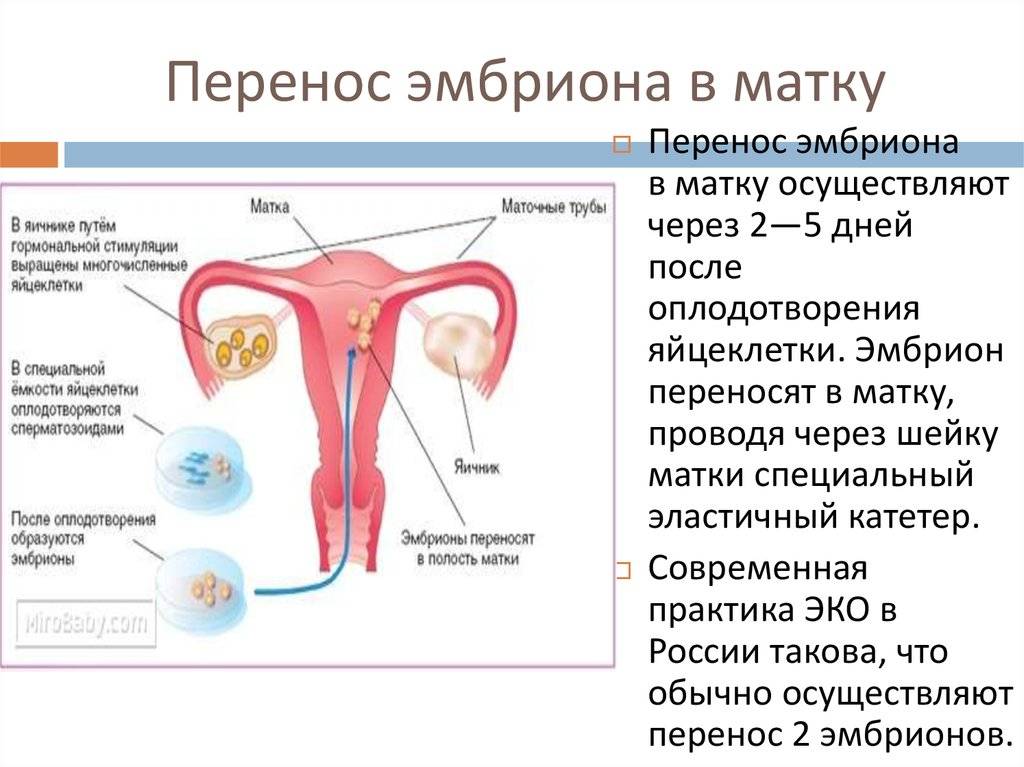
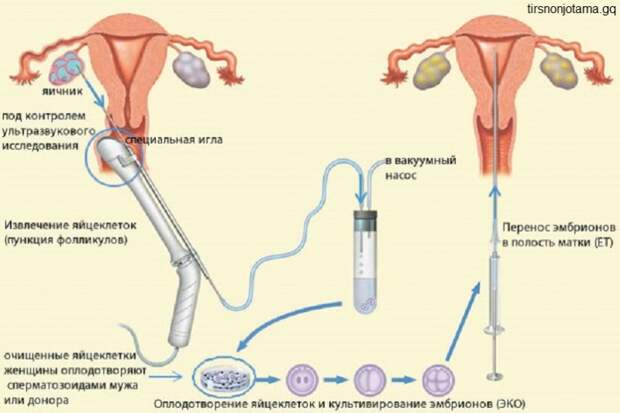
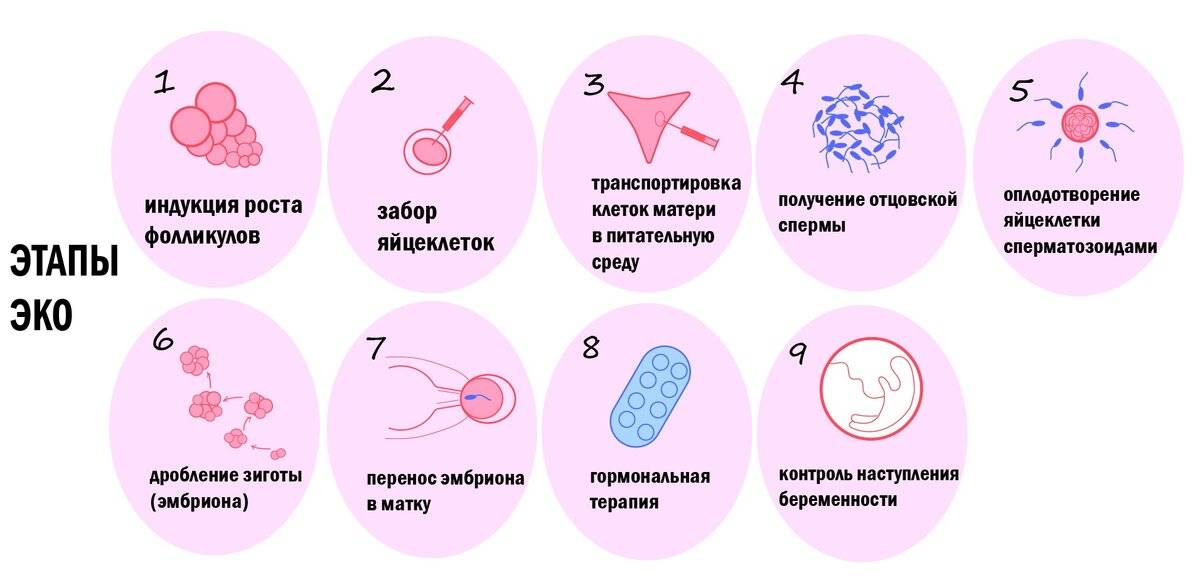
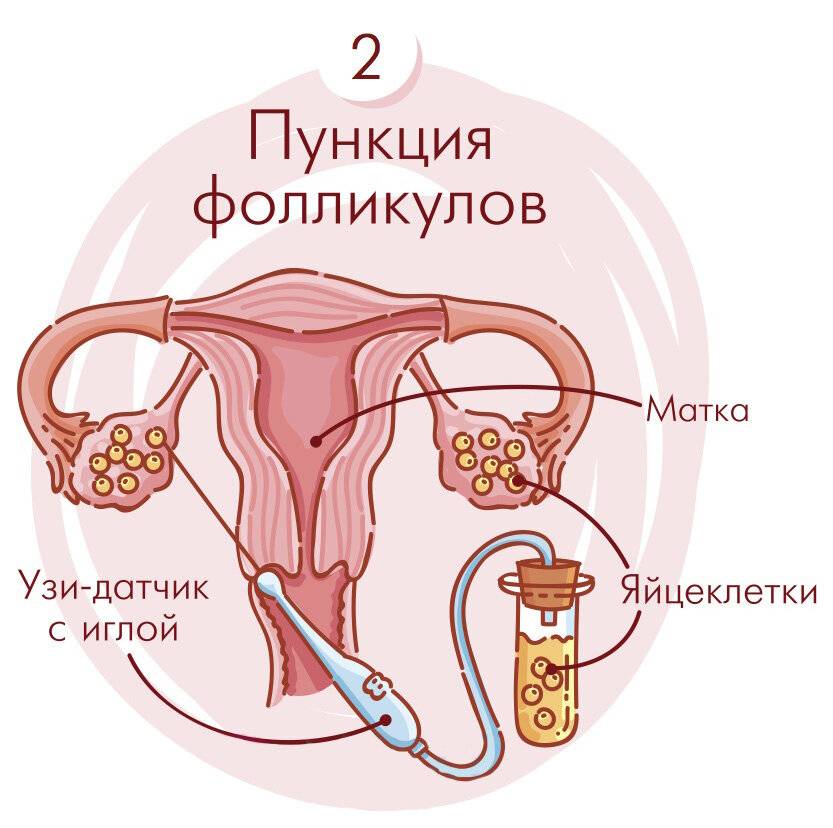
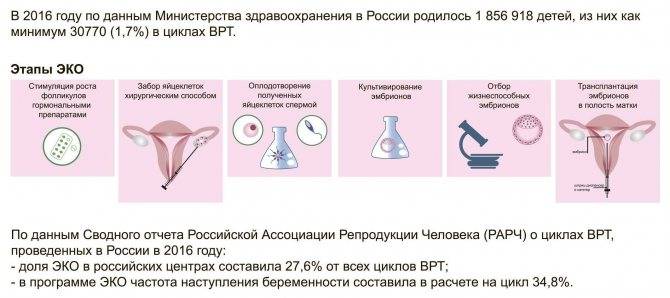


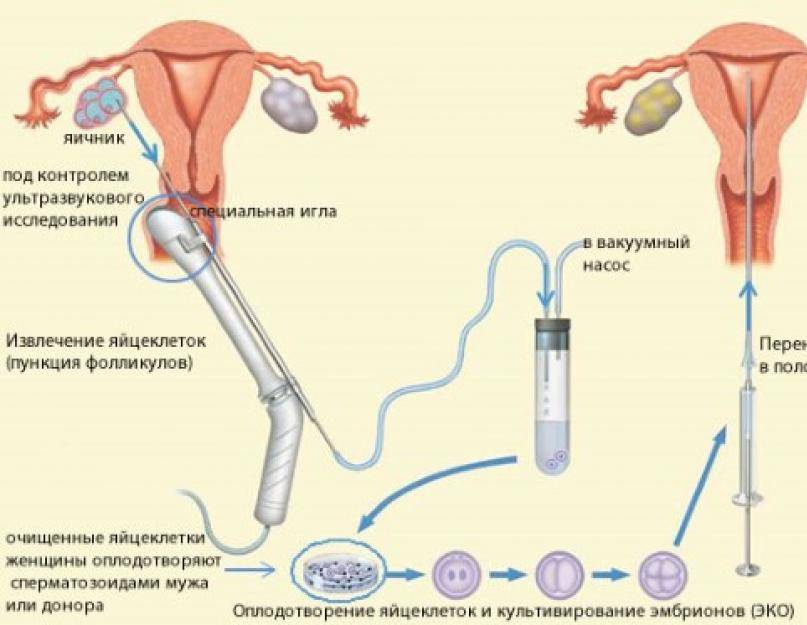






Это важный шаг перед ЭКО! Пункцию яйцеклеток обычно делают на 10-12 день цикла, когда фолликулы уже готовы. Процесс сам по себе проходит под наркозом, так что ничего страшного! После процедуры рекомендуется немного отдохнуть, пить больше жидкости и избегать физических нагрузок. Главное — не переживать и следовать рекомендациям врача. Удачи всем!
Вау, сама процедура звучит страшновато, но на самом деле всё не так уж и больно! Пункцию обычно делают на 12-14 день цикла, когда яйцеклетки уже созрели. Главное потом – побольше отдыхать и избегать сильных нагрузок, а врачи всё подробно объяснят. Главное – держаться и верить, что всё получится!