SQLITE NOT INSTALLED
Нахождение в стационаре
После удаления аденоидных вегетаций врачи рекомендуют находиться в стационаре под наблюдением дежурного специалиста. Обычно это занимает не более суток. Плюсы нахождения в стационаре в том, что риск осложнений снижается и гарантируется наилучшее послеоперационное восстановление.
На фото, палата в стационаре Клиники уха, горла и носа.
После операции в течение одного месяца должны быть исключены физические нагрузки. В течение трех суток ребенка не следует купать в горячей воде
Важно соблюдать правильное питание. Лучше избегать пребывания на открытом солнце и душных помещениях
Диагностика
Помимо классического осмотра ЛОР-врача для диагностики разрастания аденоидных вегетаций, как и для диагностики различных новообразований в носу, проводится эндоскопическое исследование. При необходимости проводится рентгенологическое исследование. Раньше вегетации прощупывались пальцами, но из-за болезненности метода его применяют крайне редко. После обследования доктор определяет степень разрастания аденоидных вегетаций.
Оториноларингологи выделяют три степени аденоидов:
- первая степень — начальная, размер вегетаций ещё небольшой, дискомфорт и проблемы с дыханием возникают, когда ребёнок спит;
- вторая степень — аденоиды ещё больше увеличиваются, приходится дышать ртом, по ночам ребёнок храпит;
- третья степень — вегетации достигают таких размеров, что почти целиком, а в некоторых случаях полностью, перекрывают носоглотку. Ребенок дышит только через рот. Возникают проблемы со сном и как следствие — головные боли, усталость, снижение памяти, проблемы с успеваемостью. Лицо приобретает характерные для заболевания черты.
Причины
Часто это заболевание обнаруживается у детей. В дошкольном возрасте аденоиды только начинают формироваться и правильно работать. Обычно во взрослом состоянии они атрофируются.
Так почему возникает заболевание? Есть несколько факторов:
-
Генетическая предрасположенность. Если родители имеют проблему с увеличенными или больными аденоидами, то и ребёнку передаётся такая патология.
-
Ослабление иммунитета, местного или общего. Тогда организм атакуют различные патогены. Аденоиды просто не справляются с нагрузкой. Ткани органа увеличиваются за счет разрастания лимфоидной ткани и воспаляются.
-
Снижение иммунитета.
-
Аллергические реакции.
-
Условия проживания. Например, негативные последствия могут возникнуть, если температура в помещении будет повышена и воздух будет пересушен. Снижается местный иммунитет, и человек будет часто болеть простудными инфекциями.
-
Вирусы герпеса: Эпштейна-Барр и Цитомегаловирус. Они атакуют именно лимфатическую ткань.
-
Хронические болезни носоглотки.
-
Перенесенные инфекции: корь, коклюш, скарлатина и др.
Консервативная терапия. Ждать ли излечения?
Комплексное консервативное лечение аденоидов у детей нацелено на подавление инфекционного процесса, уменьшение воспаления, активацию местного иммунитета. Важнейшая задача терапии – восстановление и поддержание адекватного носового дыхания.
Лечение аденоидов без операции включает:
- Прием медикаментозных препаратов (антибактериального, противомикробного, противоаллергического, иммуномодулирующего действия), поливитаминов.
- Применение местных (топических) средств в форме спреев, назальных капель, сухих и влажных ингаляций, промываний. Назначаются гормональные и противовоспалительные препараты, короткие курсы сосудосуживающих средств, нередко используются гомеопатические и растительные средства, солевые и масляные растворы.
- Немедикаментозные методики: физиотерапия, дыхательная гимнастика.
Консервативно обычно начинают лечить заболевание 1 и 2 степени. Но такой терапии нередко оказывается недостаточно.
Пациенты сталкиваются с непродолжительностью результата, сохранением симптомов даже на фоне лечения, частыми рецидивами. В 30% случаев сохраняется тенденция к прогрессированию заболевания. После эпизодов повторных респираторных инфекций возможен рост аденоидной ткани, с присоединением осложнений.
Профилактика
Чтобы избежать заболевания, надо придерживаться ряда нестрогих правил. Это прежде всего повышение резистентности организма, особенно местного иммунитета. Также стоит не забывать, что нужно избегать неблагоприятных условий среды, для этого нужно проветривать помещение, увлажнять воздух, проводить уборку.
Стоит учесть, что необходимо:
избегать большого скопления людей, особенно во время эпидемий;
поменьше контактировать с больными;
важно сбалансировать питание;
избегать холодных напитков и еды.
Заболевание всегда легче предотвратить, чем лечить. Соблюдая несложные рекомендации, можно навсегда забыть про больные аденоиды.
Имеются противопоказания. Необходима консультация специалиста.
Показания к удалению аденоидов
Увеличение аденоидных вегетаций формирует хронический очаг инфекции, снижает иммунитет, нарушает работу слуховых труб. Эти изменения в организме способствуют показанию к удалению аденоидов:
- ОРВИ и ОРЗ. В носовой полости возникает препятствие в виде аденоидов, которое затрудняет отток слизи. Слизь предохраняет нас от вирусов, когда же возникает препятствие, то в носовой полости создаются благоприятные условия для развития инфекций и воспалительных процессов.
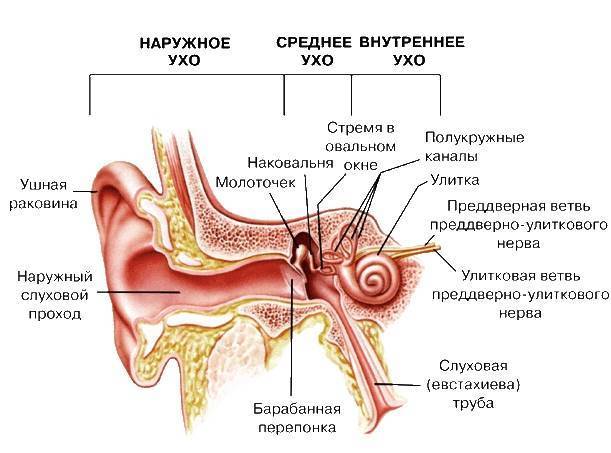
- Ухудшение слуха. Аденоид закрывает устье евстахиевой трубы, препятствуя свободному прохождению воздуха в среднее ухо. Барабанная перепонка теряет свою подвижность, которая находит свое негативное отражение в слуховом ощущении.
- Хроническое воспаление носоглоточной миндалины (хронический аденоидит). Воспаленные аденоидные вегетации — хорошая среда для атаки инфекций. В носоглоточной миндалине формируются бактерии и вирусы, вызывающие хронический аденоидит, сопровождающийся постоянным насморком.
- Многократный отит. Рост носоглоточной миндалины нарушает функцию среднего уха, и образуются благоприятные условия для распространения и развития инфекций.
- Болезни дыхательных путей – фарингит, ларингит, трахеит, бронхит. С увеличением лимфоидной ткани развивается хроническое воспаление. Из-за разрастания постоянно образуется слизь и гной, стекающие в отдел дыхательной системы. В случае контакта со слизистой оболочкой, они вызывают воспалительные процессы, которые приводят к инфекционным заболеваниям дыхательных путей.
- Аденоидный кашель. Это происходит из-за стимуляции нервных окончаний, находящихся в носоглотке и на задней стенке глотки. Чаще всего врачи связывают кашель пациента с простудой и гриппом, при этом у больного нарушения работы бронхов не отмечается, в таком случае кашель может быть симптомом аденоидов. При лечении аденоида кашель проходит.
- Бронхиты, пневмонии
- Речевые нарушения
- Отставание в физическом развитии
- Неврологические расстройства – головные боли, энурез, судорожные состояния
- Неправильный прикус с формированием «аденоидного лица»
- Неэффективность консервативного лечения
Медикаментозная терапия
В рамках лекарственной терапии больному назначают:
- антигистаминные препараты («Супрастин», «Зодак» и др.) — они снимают отёчность, уменьшают аллергические реакции;
- антисептические препараты («Мирамистин», «Хлоргексидин», «Протаргол», «Колларгол»);
- местные антибиотики в нос («Полидекса», «Изофра»);
- сосудосуживающие средства («Тизин ксило био», «Назол беби» и др.) — они облегчают носовое дыхание;
- противовоспалительные гормональные спреи («Назонекс»);
- гомеопатические препараты («Иов-малыш», «Эуфорбиум композитум») — грамотно подобранные лекарства показывают хороший терапевтический эффект;
- средства для промывания носа («Долфин», «Аквалор», «Аквамарис», раствор «Хлорофиллипта» и др.).
Прежде чем орошать носовую полость лекарственными спреями, необходимо провести её промывание.
Симптомы при воспалении аденоидов
Чтобы вовремя распознать болезнь на начальной стадии, когда ещё возможно назначать лечение ребёнку консервативными методами, важно знать симптомы, сопутствующие этому заболеванию:
- затруднённое дыхание через нос — самый первый признак. Малышу тяжело дышать носом — часто он спит с открытым ртом;
- частые длительные насморки;
- во сне малыш храпит, возможны остановки дыхания;
- частый кашель;
- отиты и снижение слуха, поскольку разрастания перекрывают слуховую трубу;
- в голосе заметны гнусавые нотки;
- ребёнок часто подвержен болезням верхних дыхательных путей;
- из-за отсутствия полноценного дыхания через нос происходит недостаточное насыщение головного мозга кислородом, что отчетливо ощущают на себе школьники — резко снижается успеваемость;
- болезнь проявляется внешне — лицо приобретает типичный «аденоидный» тип: становится вытянутым, удлиненным, меняется прикус;
- грудная клетка становится впалой;
- проблемы с желудочно-кишечным трактом.
Выше перечисленные симптомы говорят о гипертрофии носоглоточной миндалины. Если повышается температура и воспаляются лимфоузлы, значит начался воспалительный процесс (аденоидит).
Показания и противопоказания к процедуре
Мы рекомендуем записаться на консультацию к хирургу, если вы заметили следующие симптомы:
- над лучезапястным, голеностопным суставом появилась плотная опухоль
- новообразование эстетически неприятно
- в покое или при движениях возникает дискомфорт или боль
- вы периодически замечаете покраснение или отечность
- опухоль быстро увеличивается в размерах
- нарушается работа костного сочленения
Если у вас возникла гигрома запястья, лазерное удаление нельзя проводить при выраженных признаках воспаления. Сначала необходимо уменьшить отечность. Операцию перенесут, если вы беременны, болеете острыми инфекционными заболеваниями или обострились хронические патологии. Противопоказано лазерное удаление новообразования, если есть подозрение на раковую опухоль.
Подготовка к лазерному удалению гигромы и ход операции
Чтобы удалить гигрому лазером, необходимо проконсультироваться у ортопеда и пройти обследование. Вам назначат клинические анализы крови и мочи, биохимическое исследование, кровь на ВИЧ, гепатиты, сифилис. Необходимо УЗИ гигромы, в некоторых случаях нужны рентгенологические снимки.
Операция проходит под местной анестезией, поэтому вам не нужно соблюдать диету или изменять образ жизни. Но тем, кто принимает антикоагулянты, необходимо прекратить лечение за неделю до удаления кисты. Предупредите врача, если у вас аллергия на средства для местной анестезии.
Мы проводим вмешательство в стерильных условиях. Если у вас гигрома запястья, удаление лазером проводят после наложения жгута на руку. Это снизит приток крови и облегчит ход вмешательства. Оперируемую область обработают антисептиком, одноразовым шприцом введут обезболивающий препарат.
Ткани рассекают при помощи хирургического излучателя, который одновременно запаивает сосуды. Врач отделит гигрому от окружающих тканей, обязательно проводится удаление всех частиц опухоли, чтобы исключить рецидив. Хирург проведет осмотр раны, промоет ее и ушьет рассасывающимися швами. При больших опухолях в полость кисты на сутки поместят дренаж. Удаление длится около 30 минут.
Обязательное условие успешного лечения – иммобилизация костного сочленения. Поверх стерильной повязки накладывают гипсовую или пластиковую лангету. Ее не снимают в течение 1-2 недель.
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Восстановление и профилактика
Через 1-2 дня вам удалят дренаж из операционной раны, кожные швы снимут через 7-10 дней. На месте раны не формируется рубец или пигментация. Фиксирующую лангету вам нужно носить 2-3 недели, в это время ограничивают нагрузку на конечность. Заниматься спортом и перегружать руку или ногу нельзя в течение 2 месяцев.
Дополнительное лечение на период восстановления не требуется. Но при выраженном отеке, болевом синдроме используют нестероидные противовоспалительные средства. Врач может назначить лечебную физкультуру для восстановления сустава.
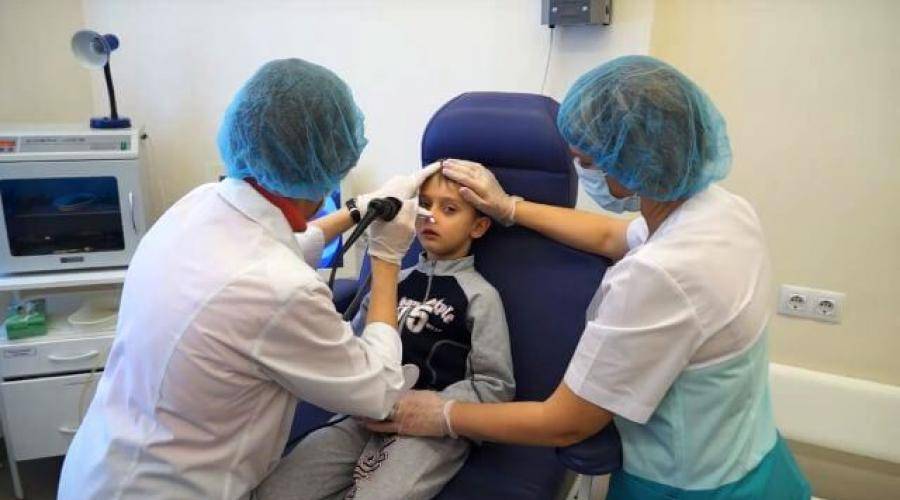
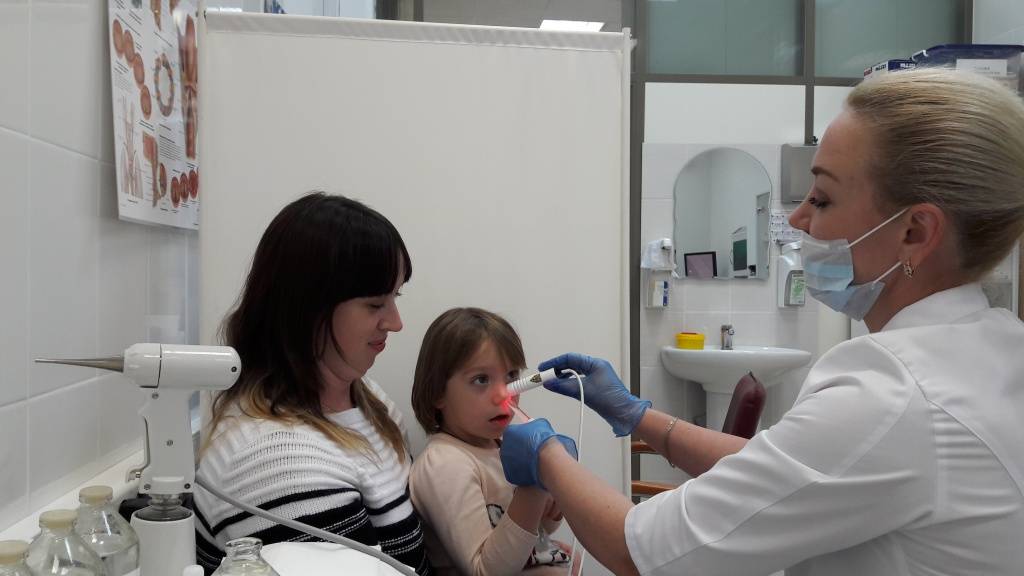
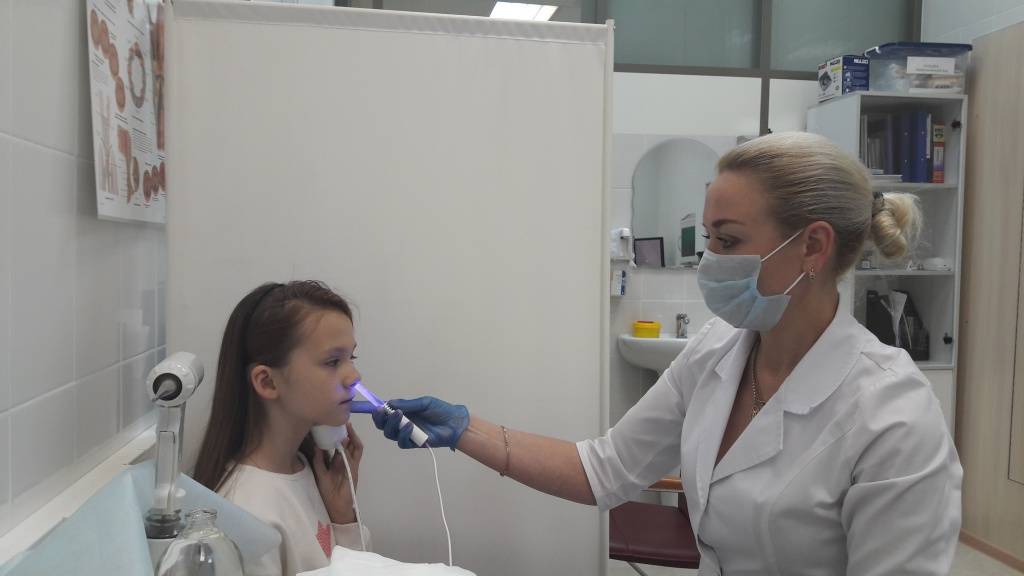
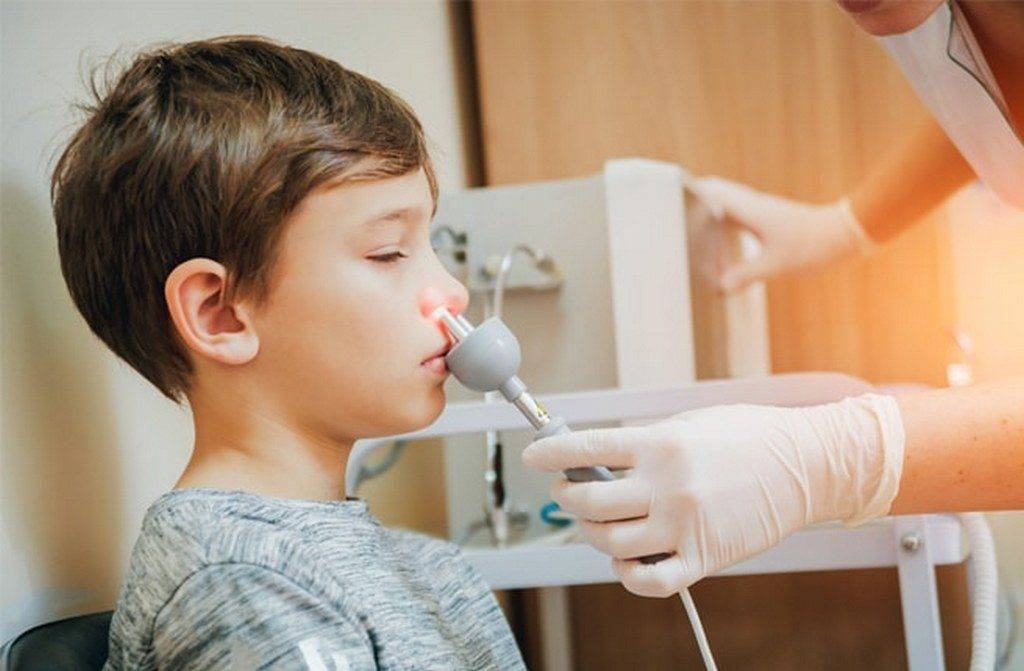
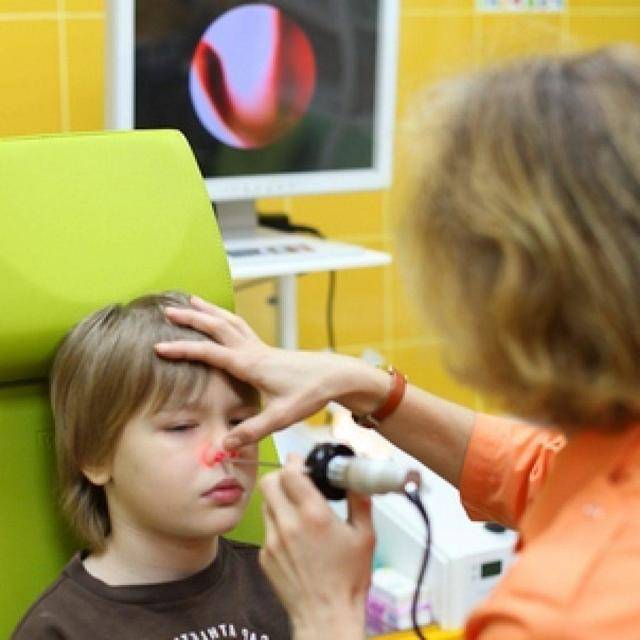
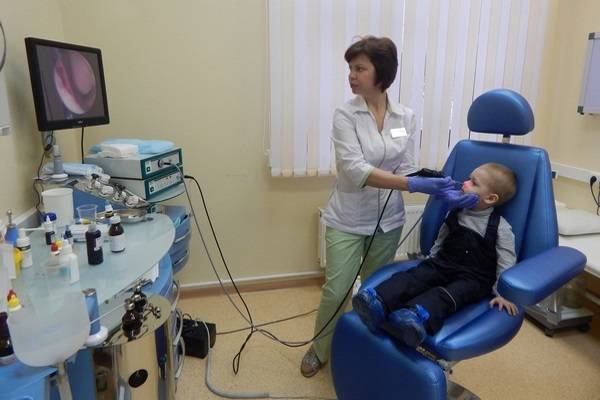
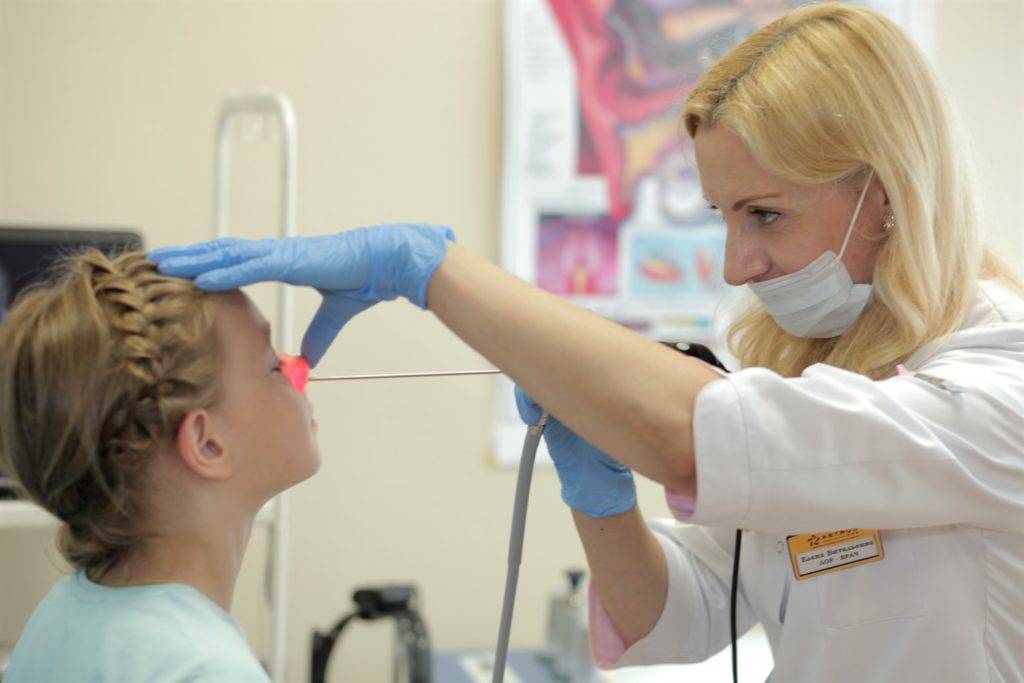
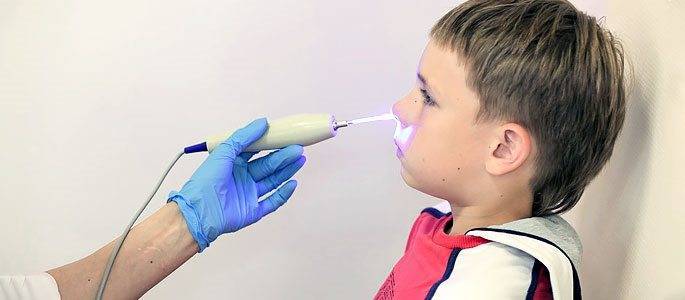
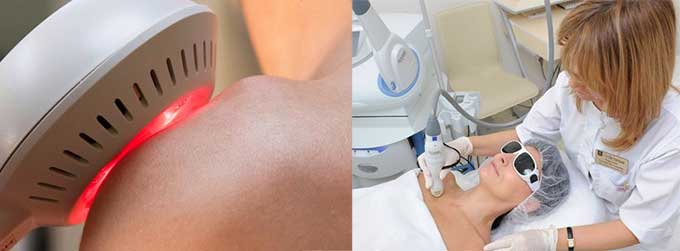
Современные методы диагностики (эндоскопический осмотр уха, горла и носа ЛОР врачом)
Золотой стандарт диагностики (и единственно верный) – это эндоскопический осмотр носоглотки ЛОР врачом, имеющим хороший навык и опыт работы с детьми от рождения. Эндоскопический осмотр – это осмотр с помощью видеокамеры, с дополнительным мощным освещением и увеличением и выводом на телевизионный экран, на котором и доктору и родителям ребенка будут хорошо видны не только все структуры носа, но и носоглотка с устьями слуховых труб и аденоидными вегетациями. При этом врач оценит степень их увеличения, воспаление слизистой, характер отделяемого, наличие и размер дыхательного просвета. Осмотр производится специальной детской насадкой – трубочкой менее 3-х миллиметров в диаметре, осмотр бесконтактный, абсолютно безболезненный, не требует специальной подготовки (ЛОР врач только закапает перед осмотром сосудосуживающие капли в возрастной дозировке) и не имеет противопоказаний и применяется у детей с рождения.
Конечно при такой диагностике пальцевое исследование не требуется.
Очень важно, что при эндоскопическом осмотре ушей, не будет пропущен такое значимое осложнение, как экссудативный отит (скопление жидкости за здоровой, не воспаленной барабанной перепонкой). Благодаря хорошему освещению и увеличению барабанная перепонка при эндоскопическом осмотре прозрачна, поэтому хорошо видна жидкость и пузырьки воздуха за ней
Тогда как при осмотре обычным способом барабанная перепонка если она не воспалена, отражает свет фонарика и выглядит серой и непрозрачной, жидкость за ней увидеть невозможно.
В чем причина заболевания?
Существует несколько причин увеличения аденоидов. К таковым относятся:
- Частые простудные и вирусные заболевания. Патогенная микрофлора, проникающая в носоглотку, оказывает раздражающее воздействие на носоглоточные миндалины. В результате они начинают активно производить иммунные клетки, чтобы подавить развитие инфекции. В итоге происходит их разрастание. После выздоровления миндалины постепенно возвращаются к нормальному размеру. Однако, если заболевания следуют одно за другим, лимфоидная ткань просто не успевает уменьшаться.
- Наличие скрытых инфекций. На первый взгляд такой ребенок может выглядеть вполне здоровым. На самом деле в этот момент в его организме разворачиваются настоящие «военные» действия. При этом происходит снижение иммунных сил организма и увеличение носоглоточных миндалин. Часто источниками патологии становятся паразиты или вирусы, например, Эпштейн-Бара.
- Аллергические реакции. Очень часто аденоиды увеличены у детей-аллергиков. Оседая на миндалинах, аллергены вызывают их разрастание. При этом в качестве раздражителей могут выступать химические соединения, органические вещества, пыльца и многое другое.
- Наследственная предрасположенность. В ряде случаев склонность к разрастанию аденоидной ткани передается по наследству.
Еще одним толчком к возникновению аденоидов может стать трудно протекающая беременность. Заболевания, перенесенные грудничком сразу после рождения, также могут повлиять на величину миндалин. Таким образом, существует множество факторов, провоцирующих развитие патологии, начиная от простуд и заканчивая плохой экологией.
Хирургическое лечение аденоидов. Когда, кому и как
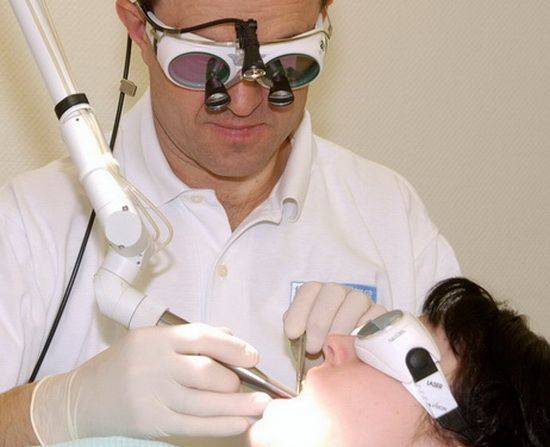
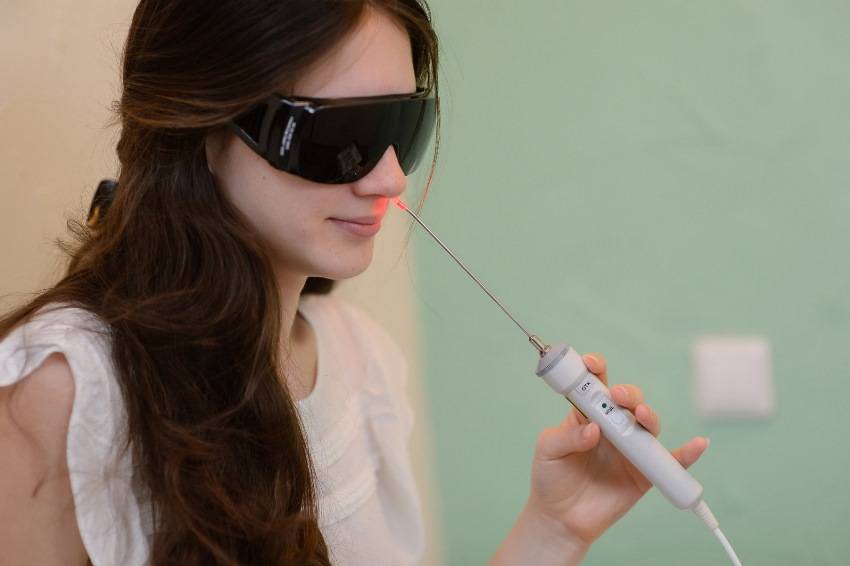
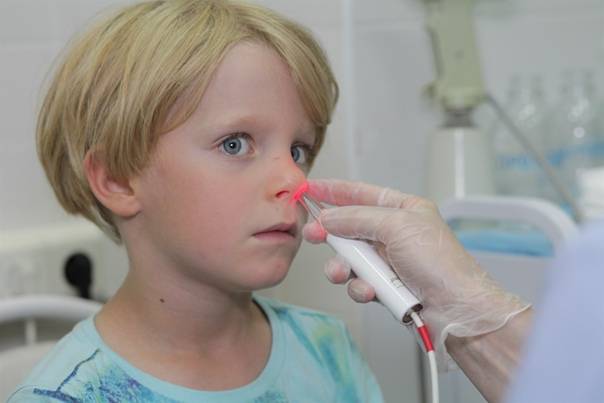
Лазерное удаление аденоидов — редукция
Лазерное воздействие под контролем эндоскопа
Местная анестезия
Время вмешательства 10-15 минут
Время пребывания в клинике — 1 час
Бесплатное наблюдение — 1 год (тариф годовой)
Стоимость 25 500 руб
Операция быстро устраняет имеющиеся симптомы, служит профилактикой осложнений и отдаленных последствий аденоидов, способствует ликвидации очага хронической инфекции в носоглотке.
Показания для хирургического лечения:
- Аденоиды 3 степени, с грубым постоянным нарушением носового дыхания.
- Аденоиды 2-3 степени, при наличии отита со снижением слуха, лицевых деформаций и других осложнений.
- Неэффективность комплексной консервативной терапии, с частыми рецидивами или прогрессированием болезни.
Долгое время при аденоидах проводили только аденоидэктомию – радикальную операцию, когда врач старается одномоментно удалить всю разросшуюся глоточную миндалину. Это предотвращает риск рецидива и полностью избавляет ребенка от основных симптомов. А использование лазера и других современных технологий делает вмешательство более щадящим.
Но тотальное удаление миндалины имеет и негативные последствия. Поэтому врачи Клиники доктора Коренченко отдают предпочтение лазерной редукции аденоидов.
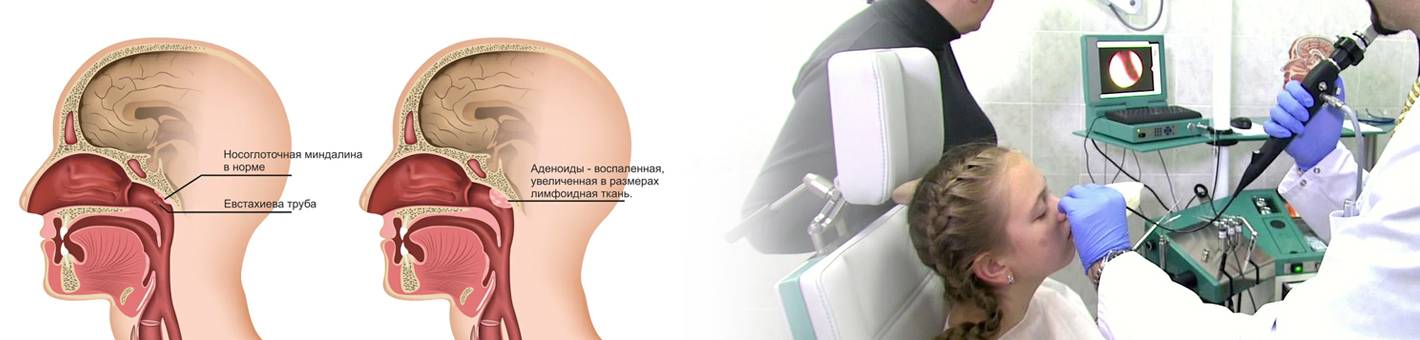
Что такое аденоиды?
Прежде, чем мы перейдет к основной теме статьи нужно разобраться с некоторыми важными общими вопросами. Итак, аденоиды – это увеличенная носоглоточная миндалина, которая вызывает патологическое затруднение дыхания, а также провоцирует снижение слуха.
Такое состояние возникает при гиперплазии (увеличении) лимфоидной ткани носоглотки
Важно отметить, что у детей аденоиды сами по себе имеют гораздо большие размеры, чем у взрослых
Связано это в первую очередь с их основной функцией – защитой от вирусов и инфекций, которые проникают в организм человека воздушно-капельным путем, а также подавлением роста условно-вредных микроорганизмов, обитающих на слизистых носоглотки.
Именно поэтому малейшее воспаление аденоидов и увеличение их размера на фоне гриппа, ОРЗ, ОРВИ, ангины и других заболеваний причиняет детям столько неудобств. Поскольку через нос дышать не получается, ребенок задействует рот. В итоге, возникают проблемы со сном и едой.
Кроме того, кислородное голодание отрицательно сказывается на мозговой деятельности и нормальном развитии мозга и всего организма в целом. Из-за того, что нос не дышит, дети с увеличенными аденоидами часто болеют, т.к. в носоглотке скапливаются патогенные микроорганизмы.
Для диагностики заболевания отоларинголог (ЛОР-врач) использует специализированные инструменты, т. к. при обычном осмотре носоглоточную миндалину не видно. Первичная пальпация считается менее информативной в сравнении с другими методами обследования, но именно она дает врачу начальные сведения о состоянии глоточного кольца (небная, трубная, язычная и носоглоточная миндалины).
Методы исследования аденоидов:
- пальцевой метод;
- компьютерная томография;
- рентген носоглотки;
- эндоскопическая риноскопия носа;
- эндоскопическая эпифарингоскопия;
- задняя риноскопия.
Степени заболевания
Выделяют три основные степени болезни:
- аденоиды 1 степени – это состояние, при котором увеличенная носоглоточная миндалина закрывает верхнюю часть носового хода или непарной костной пластины, расположенной в носовой полости (сошник);
- аденоиды 2 степени – это состояние, при котором миндалина увеличена еще больше и закрывает уже 2/3 части носовых ходов или сошника;
- аденоиды 3 степени – это состояние, при котором миндалина разрастается настолько, что закрывает практически всю поверхность сошника.
Группой риска для данного недомогания считаются дети от 3 до 7 лет. Как правило, увеличению аденоидов предшествуют хронические или острые воспалительные болезни верхних дыхательных путей, а также вирусы гриппа, инфекции дифтерии, кори, краснухи или скарлатины.
Кроме того, спровоцировать увеличение миндалин могут:
- аллергические реакции;
- кариес;
- наследственная предрасположенность;
- снижение иммунитета;
- заболевания надпочечников;
- гиповитаминоз или гипотиреоз;
- врожденные пороки развития носоглотки.
Болезнь может протекать в острой, подострой и хронической форме. Поскольку увеличение носоглоточной миндалины чаще всего происходит на фоне ОРВИ или ОРЗ, то симптомы данное недомогание имеет те же – повышенная температура, затрудненное носовое дыхание, сухой кашель, гнойные или слизистые выделения из носовых пазух.
Период реабилитации
Несмотря на заверения некоторых неопытных врачей, реабилитация после лазерной терапии длится долго. Для полного восстановления тканей может потребоваться 3-4 месяца, и все это время пациент обязан соблюдать несколько важных рекомендаций врача:
- Минимум 2 месяца чистить зубы мягкой щеткой с пастой, обогащенной кальцием и другими укрепляющими минералами. Лучше сразу уточнить у стоматолога, какую пасту выбрать, чтобы избежать неприятных последствий.
- Перейти на щадящую диету – исключить из рациона острые, соленые или кислые блюда. Они раздражают слизистую оболочку и замедляют процесс заживления. То же самое касается и алкоголя с курением – на время восстановления налагается полный запрет.
- Отказаться от зубочисток, вместо них пользоваться ополаскивателями и зубными нитями. Если дома есть ирригатор – его можно заправлять обычной фильтрованной водой и использовать специальную насадку для пародонта.
Ирригатор
- При подозрении на любое заболевание – немедленно идти к стоматологу. Плановые приемы расписываются индивидуально, но чаще всего их назначают ежемесячно.
- По возможности временно отказаться от экстремальных видов спорта, контактных единоборств и других травмоопасных занятий.
Соблюдение перечисленных правил не дает 100% гарантии того, что не возникнет других заболеваний, но забота о собственном здоровье сводит к минимуму риски рецидивов.
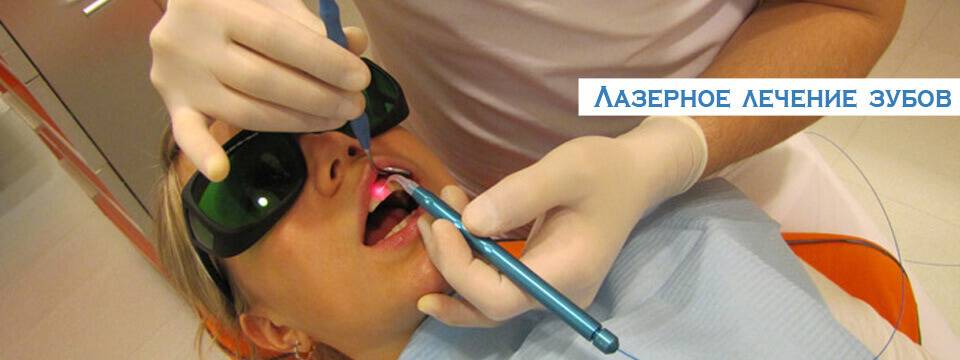
Показания и противопоказания
Главное показание, при котором назначают лечение пародонтита лазером – точно поставленный диагноз. Врач исходит из главных симптомов:
- Обильное кровотечение из пародонта.
- Появление бугристых кровоподтеков на деснах.
- Пришеечная часть зуба оголена.
- Гнилостный запах изо рта при отсутствии налета.
- Явная атрофия и отслаивание десны.
Противопоказания тоже есть, но все они относятся к любому использованию лазерного луча, независимо от диагноза:
- Сахарный диабет в декомпенсированной форме.
- Аритмия и другие сердечнососудистые нарушения, включая последствия инфаркта.
- Туберкулез.
- Онкологические заболевания.
- Почечная и легочная недостаточность.
- Нарушения свертываемости крови.
- Повышенная чувствительность эмали.
Окончательное решение, использовать лазер или нет, принимает только врач. Бывают случаи, когда уже в процессе сеанса приходится переходить на обычный инструмент, чтобы не вызвать осложнений.
Методы консервативного лечения аденоидов
Аденоид — это орган иммунной системы. Его ткань содержит клетки, вырабатывающие антитела к болезнетворным микроорганизмам. При успешности консервативного лечения, полностью сохраняется этот защитный барьер. Назначаются антибактериальные препараты, так как аденоидит (воспаление аденоидной ткани) возникает в первую очередь из-за воздействия патогенной микрофлоры. Для удаления бактерий со слизистой оболочки носа и носоглотки проводятся курсы промываний носа с помощью вакуумного насоса. Физиопроцедуры, такие как КУФ-тубус, лазерные и магнитные аппараты, быстро снимают воспаление, улучшают кровообращение и местный иммунитет. В лечении аденоида участвует не только врач-отоларинголог, но и аллерголог-иммунолог, он назначает общеукрепляющие препараты, стимулирующие защитные силы организма, чтобы снизить количество ОРЗ. Но эффективность консервативных методов лечения составляет около 50% и остается риск повторных обострений при столкновении с инфекцией, а значит, симптомы могут возобновиться.
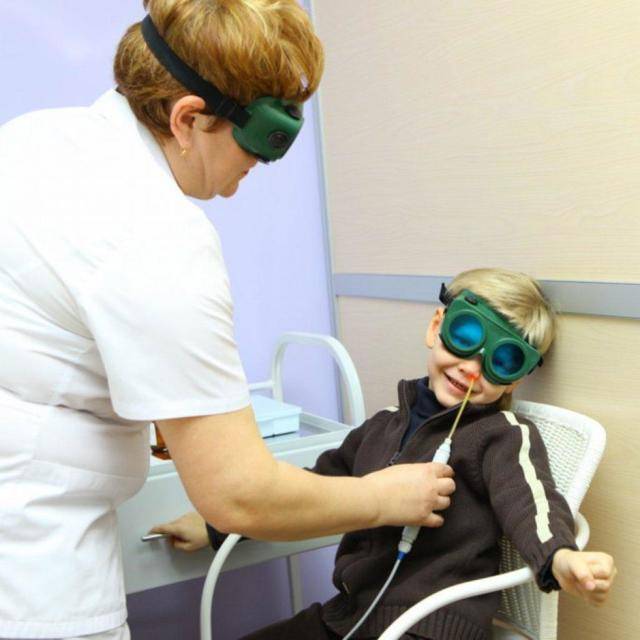
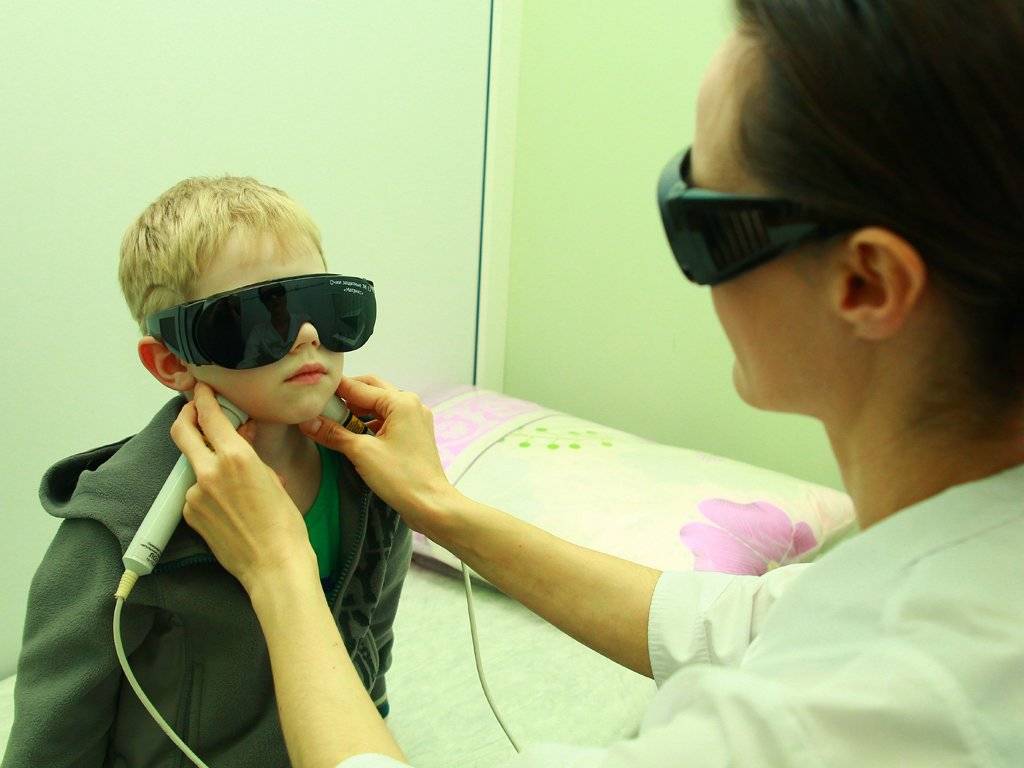
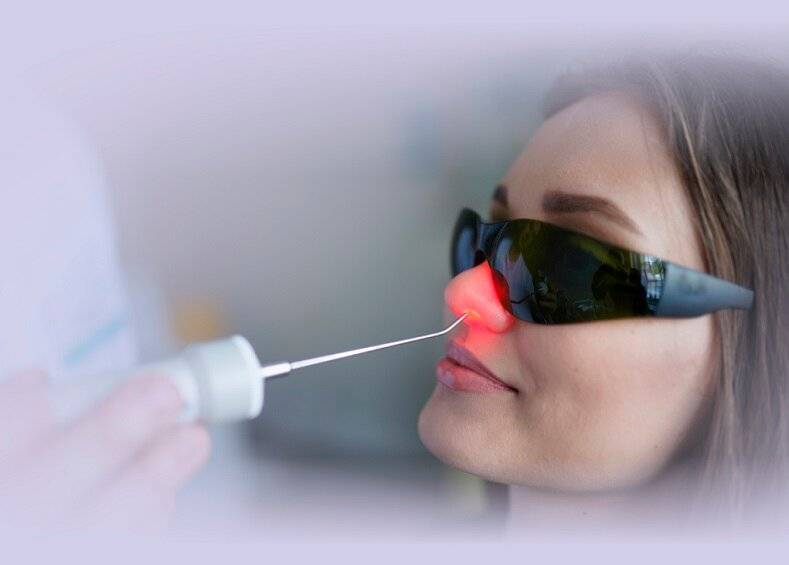
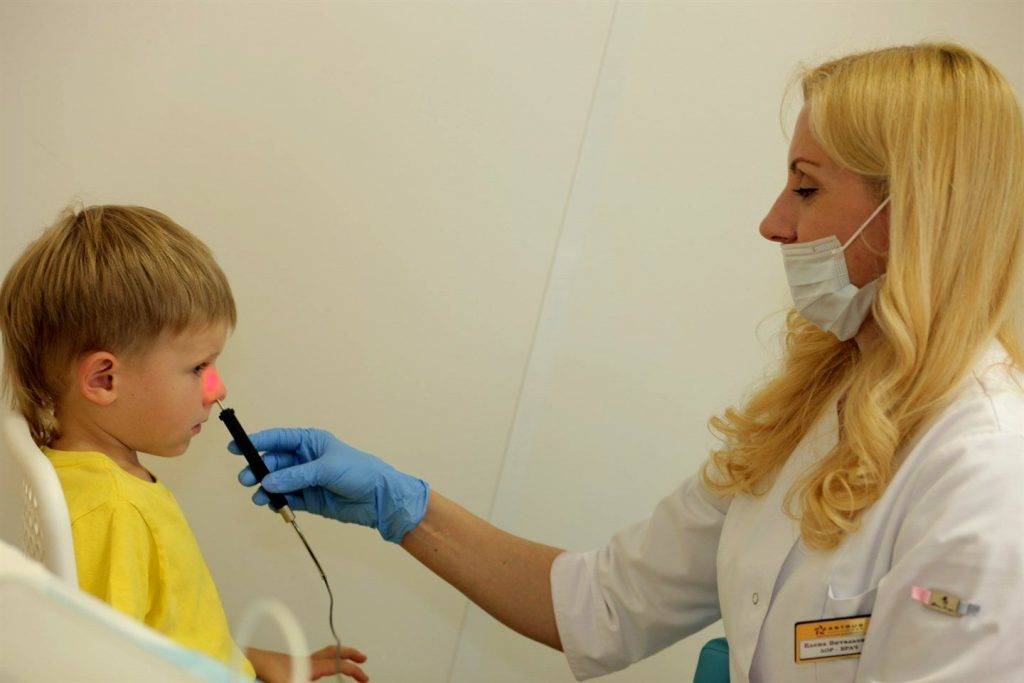
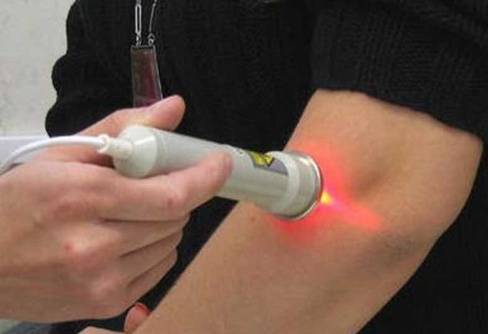
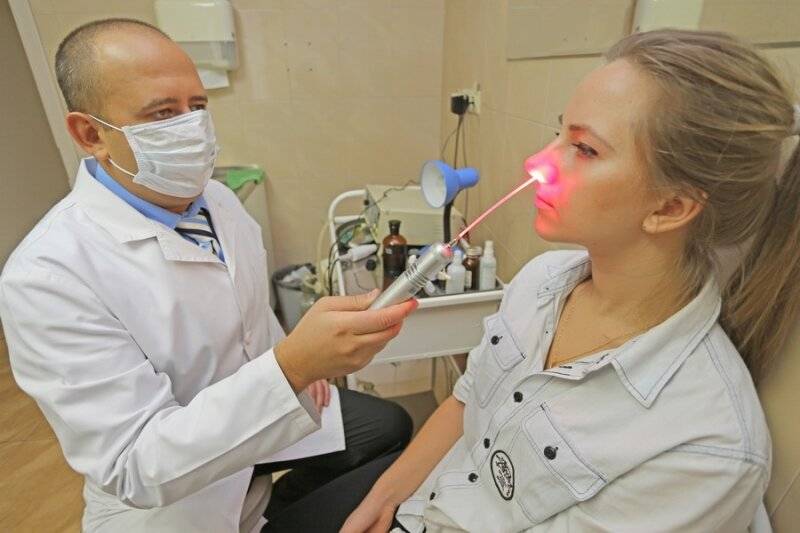
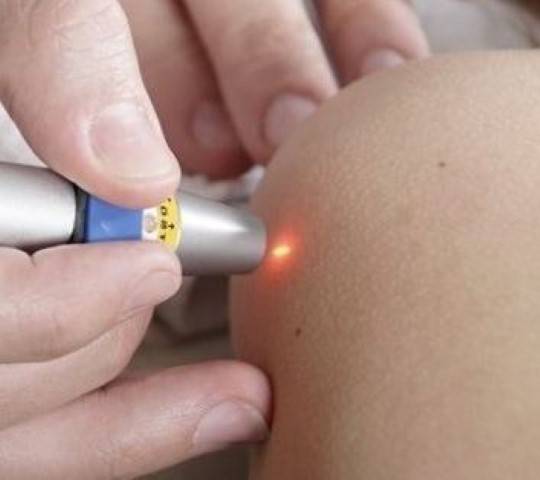
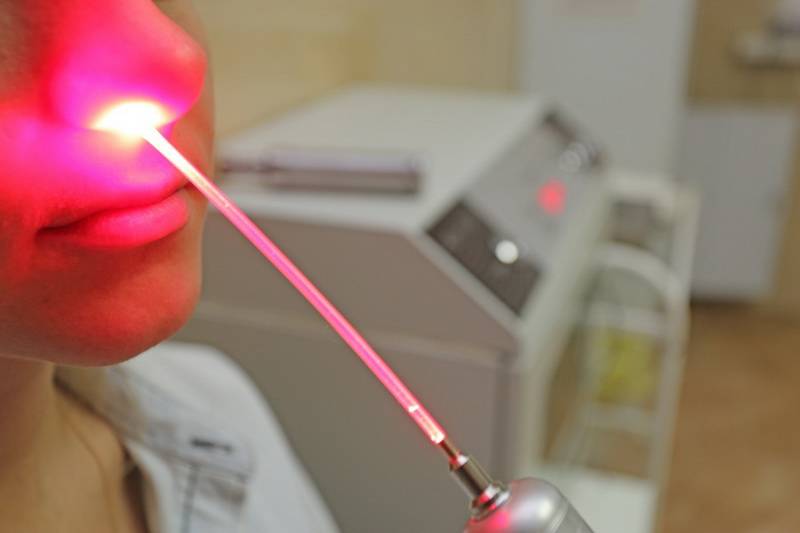
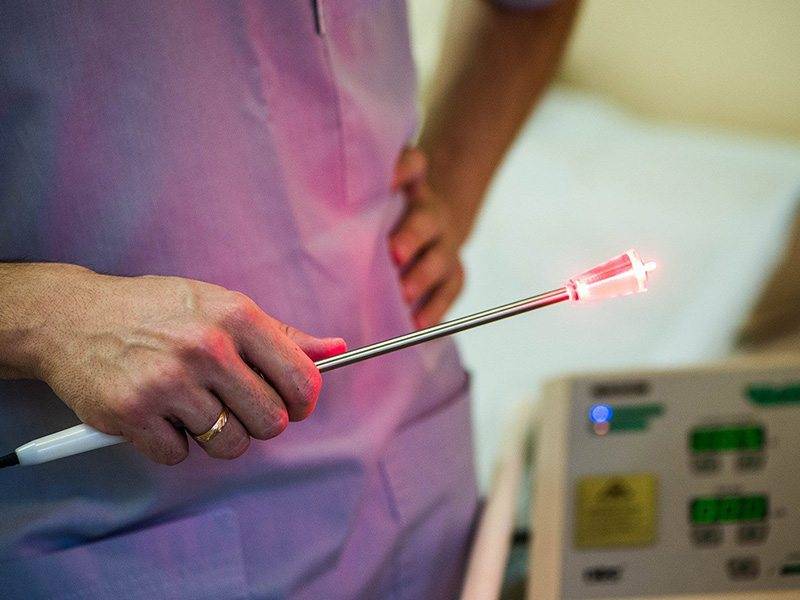
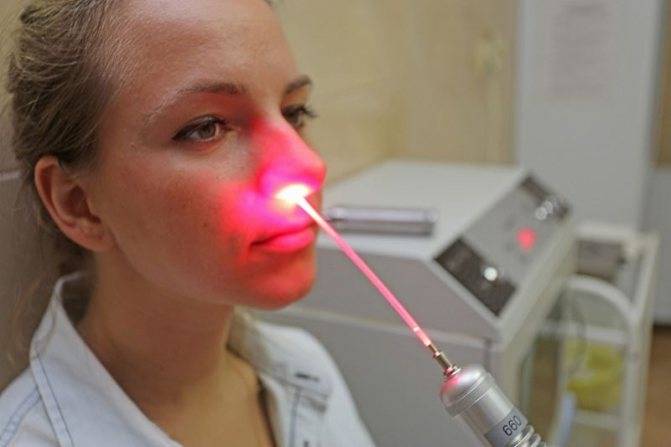
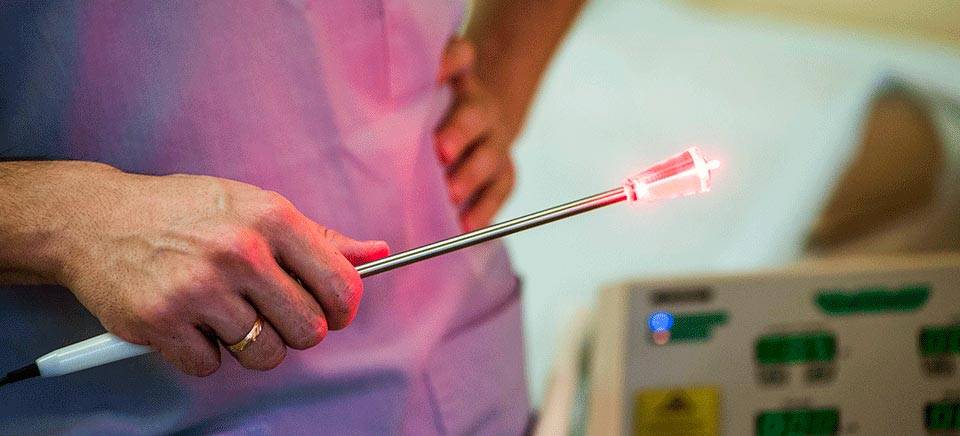
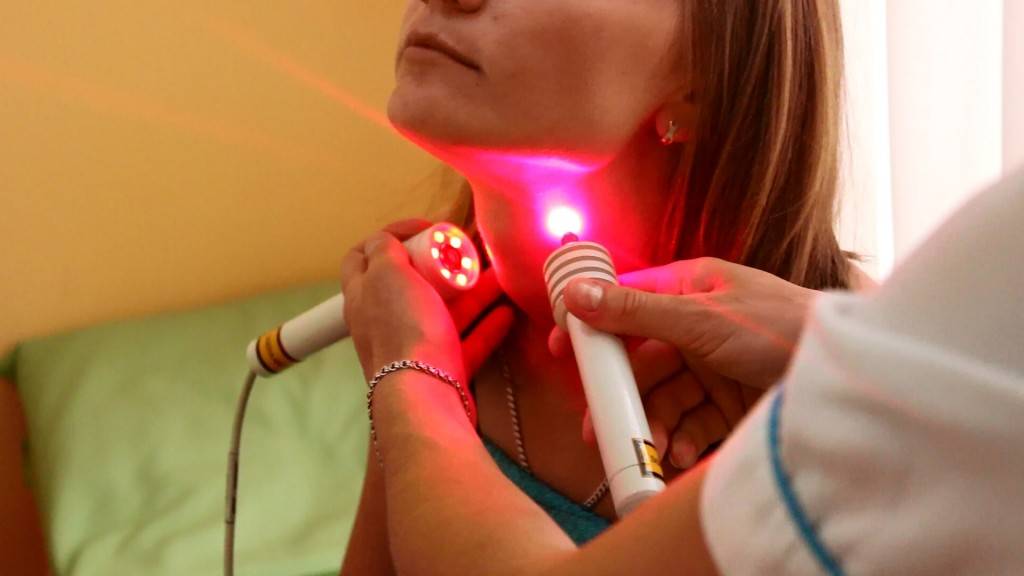
Методика применения Лазеротерапии в оториноларингологии:
Обычно курс лазеротерапии при ЛОР-заболеваниях составляет 10-12 процедур. Время проведения процедуры — от 1 минуты на точку воздействия до 5 минут. При воздействии на несколько точек тратится от 5 до 15минут.
При профилактическом лечении курс лазеротерапии рекомендуется повторять 1 раз в пол-года.
Лазерное воздействие не проявляется немедленно, а имеет выраженный эффект последействия, когда состояние улучшается через 2-4 недели.
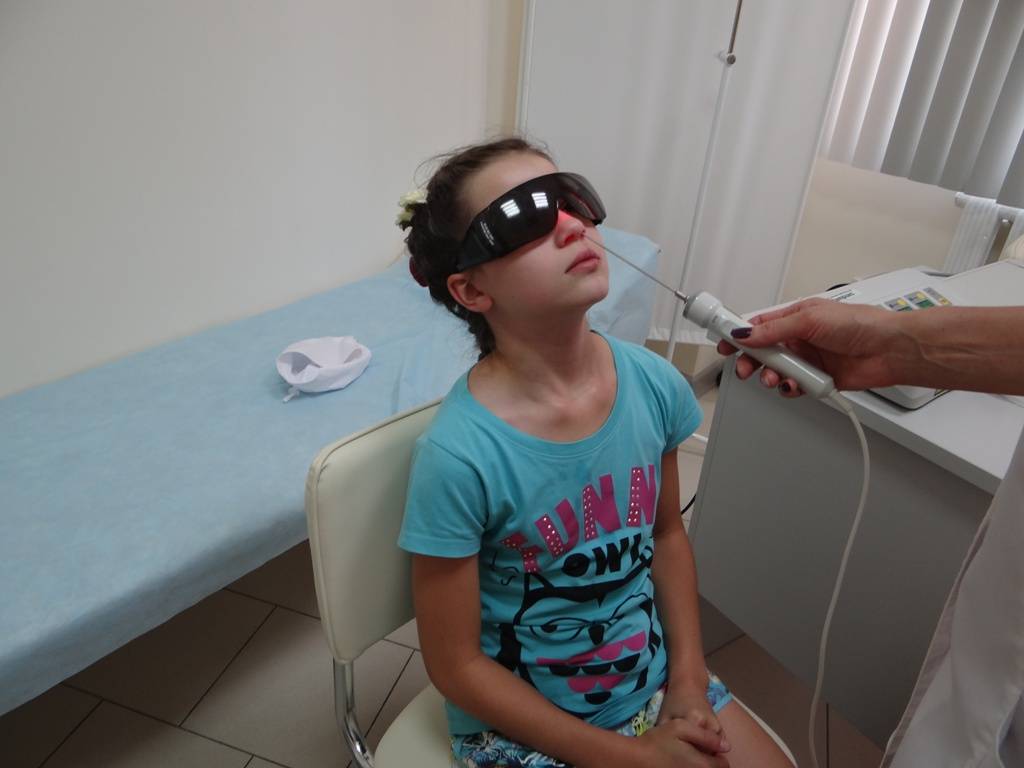
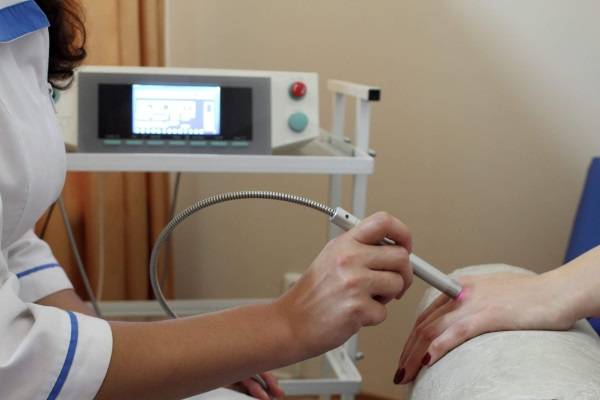
В «ЛОР клинике номер 1»
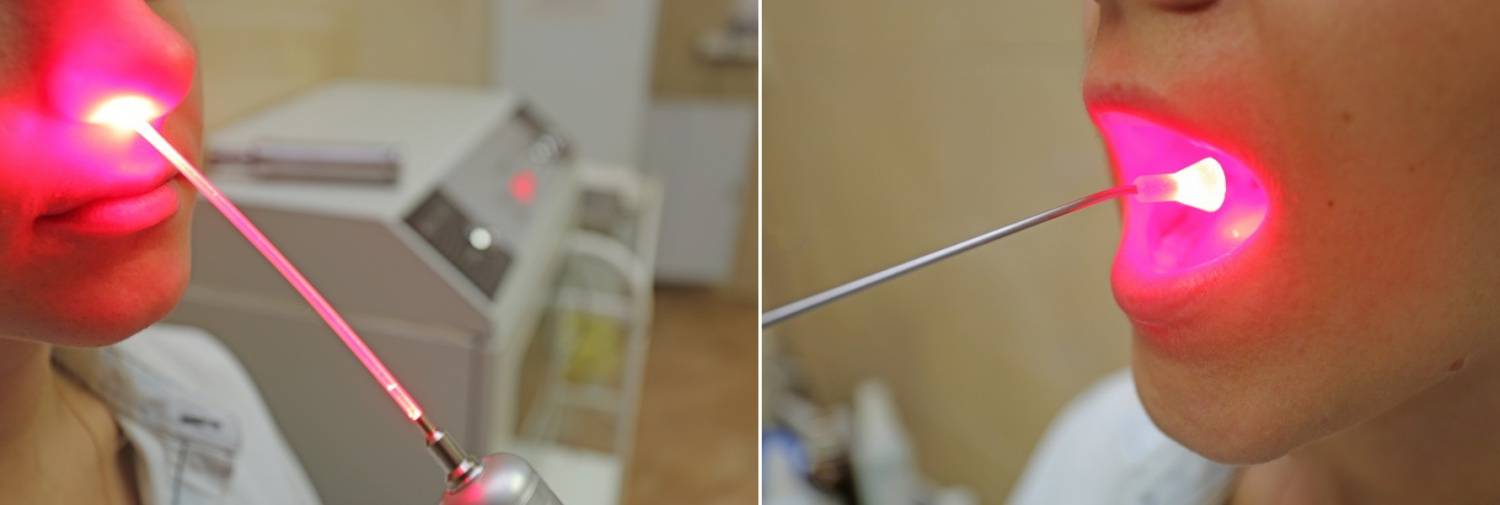
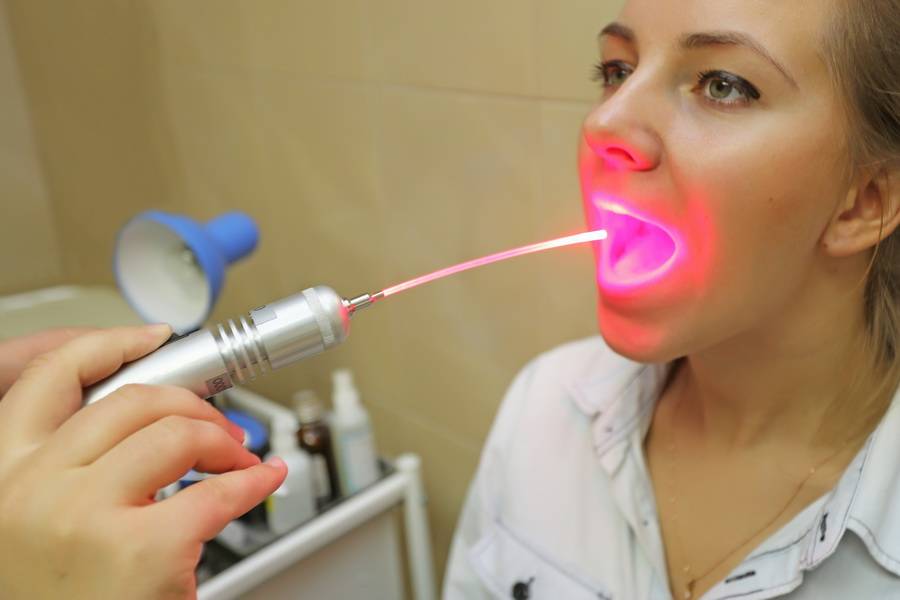
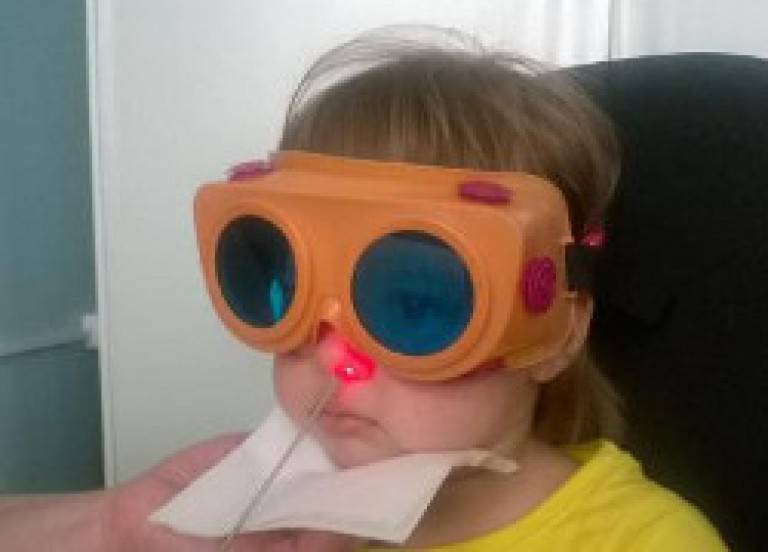
вы можете пройти комплексное лечение заболеваний ЛОР органов, в том числе лазеротерапию на аппарате «ЛАСТ-ЛОР» с применением 3-х типов лазера.
1. Фиолетовый лазер( Ф-лазер) проникает в ткани на небольшую глубину, максимум на 20-50 мкм, и действует поверхностно на слизистые оболочки, обладая ярко выраженным бактерицидным действием.
2. Красный лазер (К-лазер) применяется при длительных вялотекущих воспалительных процессах. Он проникает в ткани на глубину до1,5 см, улучшает капиллярное кровообращение, реологические свойства крови, восстанавливает поврежденные клетки сосудов, усиливает обменные процессы.
3. Инфракрасный лазер( ИК-лазер) проникает в ткани больше других, до 5-7 см, обладает ярковыраженным противовоспалительным и противоотечным действием, снижает патогенность микрофлоры и повышает её чувствительность к антибиотикам, стимулирует иммунную систему, ускоряет заживление ран.
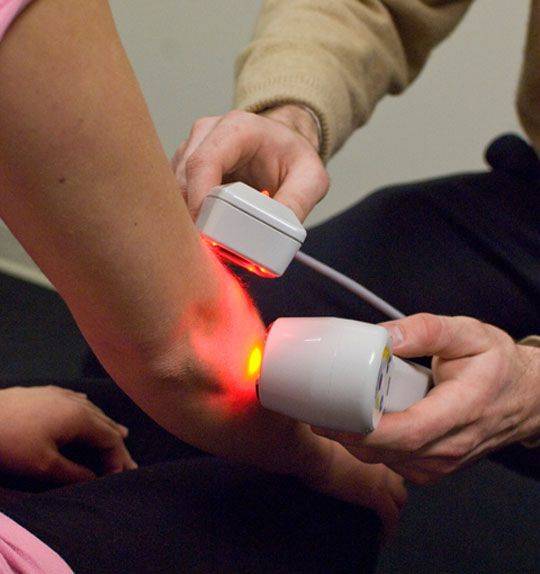
4. НВЛОК (надвенное лазерное облучение крови) — проводится ИК-лазером в области локтевого сгиба в проекции крупных сосудов. Стимулирует восстановительные процессы в организме, повышает сопротивляемость к инфекциям.
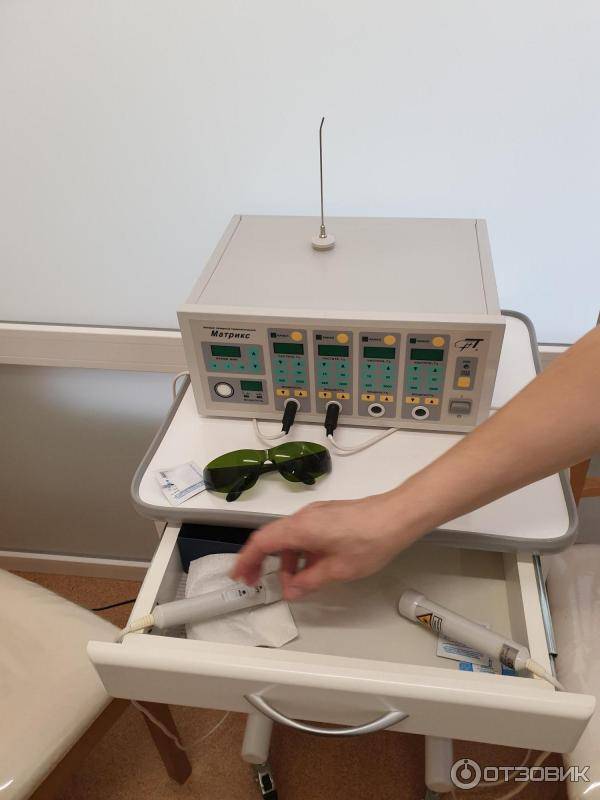
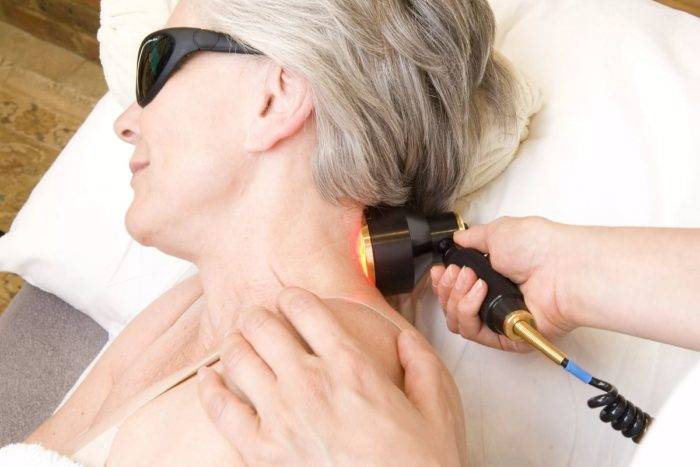
Физиотерапия аппаратом «МИЛТА»
«Милта» – магнитно-ик-лазерный терапевтический аппарат российского производства. Аппарат «Милта» применяют для терапии широкого профиля путём одновременного или раздельного воздействия на пациента постоянным магнитным полем, импульсным лазерным и непрерывным светодиодным излучением. Применяется в целях лечения, профилактики и реабилитации, как самостоятельная процедура, так и в комплексной терапии.
Низкоинтенсивная лазерная терапия – физиотерапевтический метод лечения, основанный на воздействии низкоинтенсивного лазерного излучения (света с особыми свойствами), обеспечивающего высокую проникающую способность создаваемого излучения вглубь биологических тканей.
«Милта» способствует ускоренному выздоровлению при лор-заболеваниях. Лазерная терапия помогает убрать боль, отечность и выделения из уха на начальных этапах болезни.
Аппарат «Милта» — это безопасность и эффективность, подтверждённые клиническими испытаниями. В союзе с врачебным подходом эффективность лечения составляет 85-90%. Глубина проникновения лучей составляет 6-10 см. Световые насадки к аппарату сделаны из оргстекла, что позволяет лазерному излучению проникнуть к самому очагу воспаления, и делает их универсальными для применения в разных сферах медицины.
С момента внедрения в лечебную практику факторов низкоинтенсивной лазерной терапии минуло уже более 40 лет. Терапевтические свойства лазерного излучения нашли своё применение во всех сферах медицины, включая широкое распространение в педиатрии. Сеансы физиотерапии – это нечто большее, чем борьба с болезнью. Это укрепление иммунитета, профилактика и общее оздоровление. Эффективность, безболезненность, доступность и безопасность, доказанные временем.
Преимущества процедуры аппаратом «Милта»:
- высокая биологическая активность;
- не вызывает аллергию;
- без побочных эффектов;
- не приводит к привыканию;
- комфортное лечение – процедура проводится в любом удобном для пациента положении, без внедрения в организм, четко дозируется и безболезненна;
- длительный эффект от лечения;
- сокращает сроки выздоровления;
- улучшает качество жизни;
- активизирует кровообращение, улучшает свойства крови на микробиологическом уровне;
- активизирует иммунитет;
- снижает риск развития сердечно-сосудистых заболеваний;
- ускоряет обменные процессы.