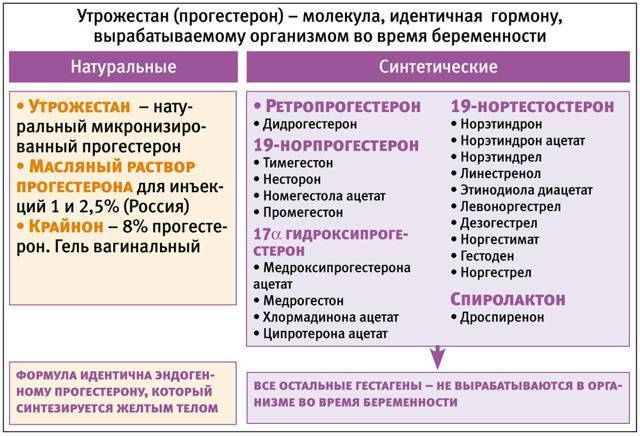
SQLITE NOT INSTALLED
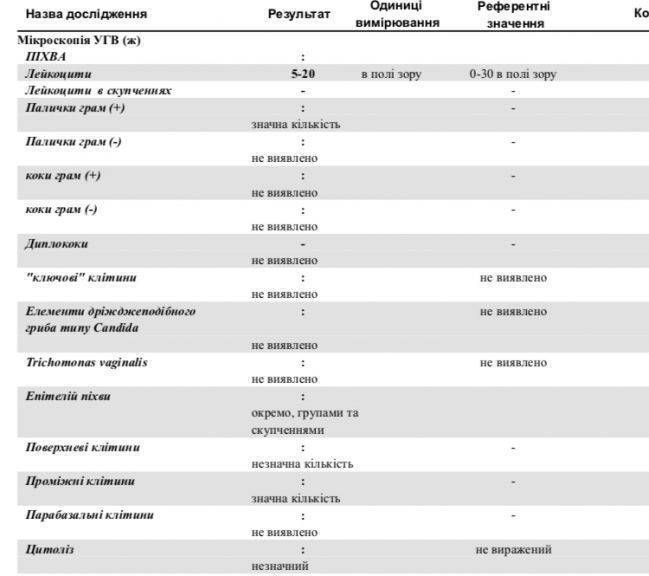
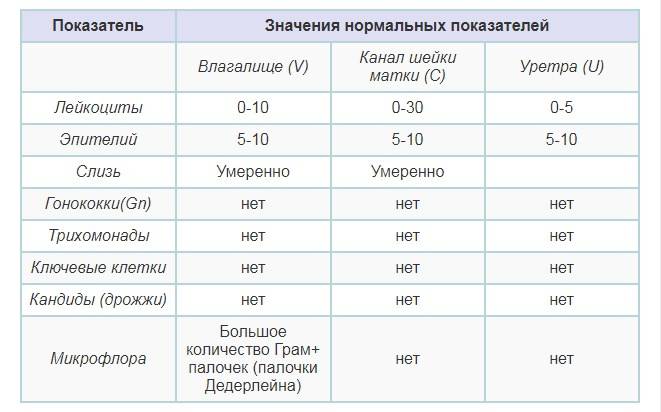
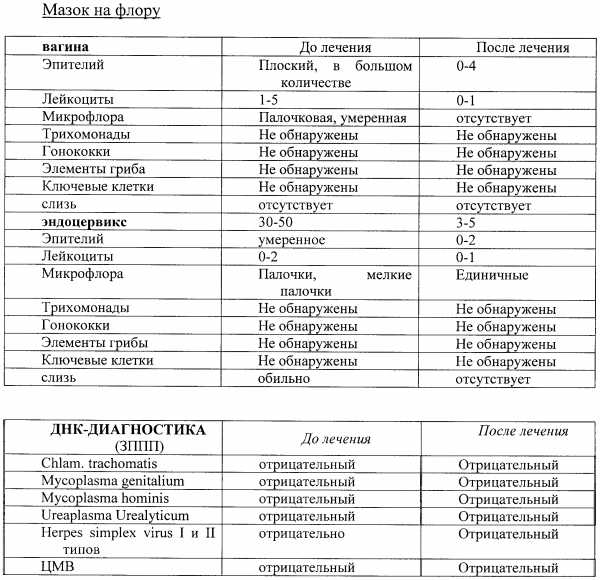
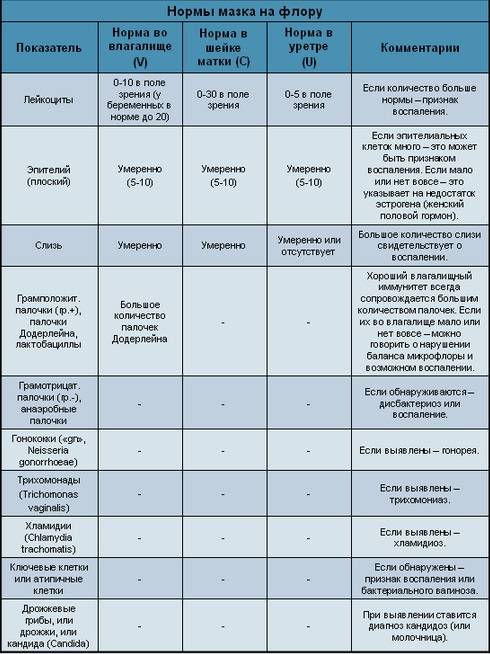
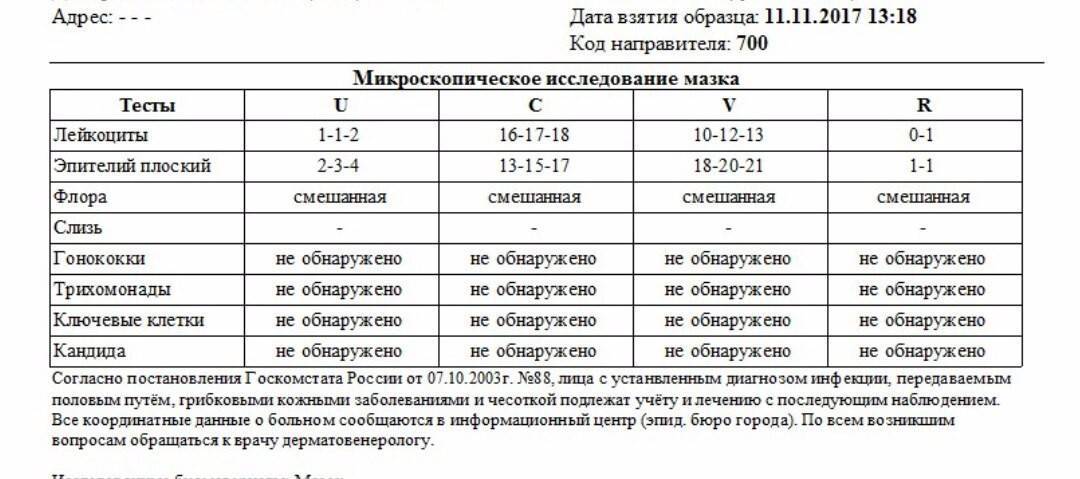
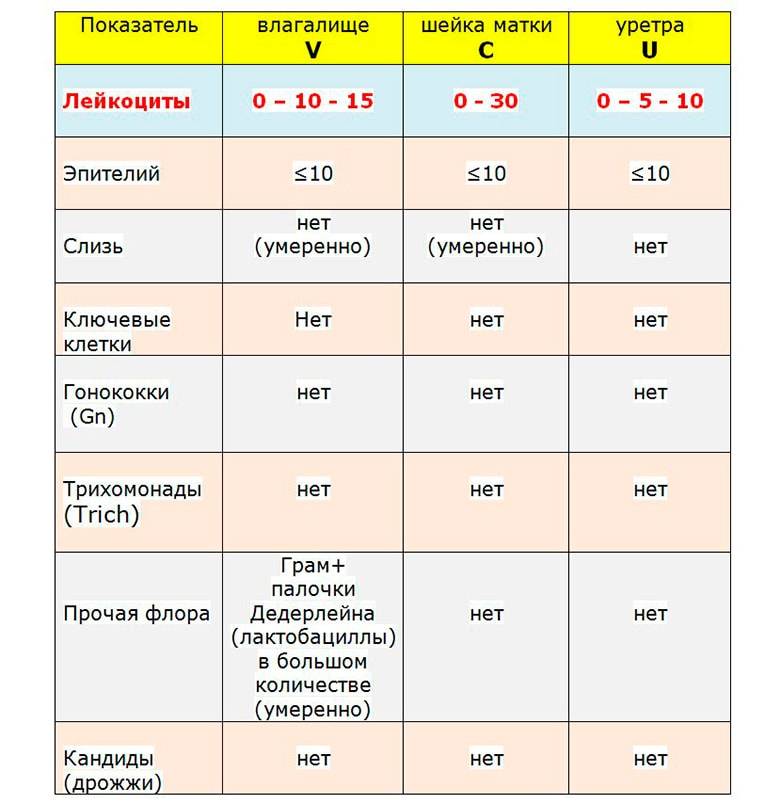
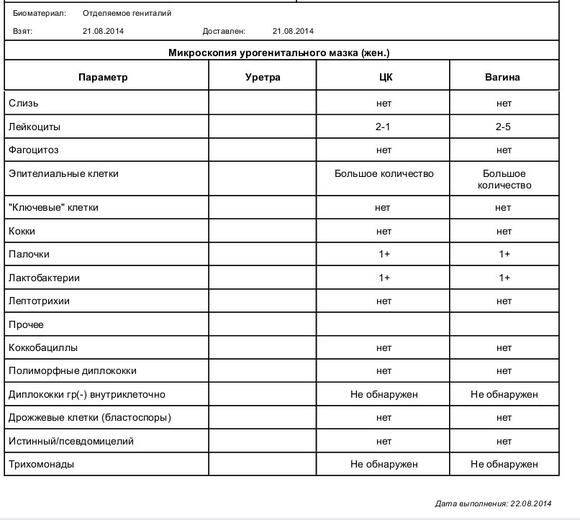
Расшифровка мазка из влагалища
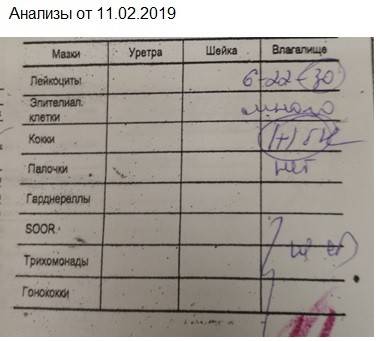
После лабораторных исследований пациентке выдают результат. В расшифровке анализа содержатся такие показатели:
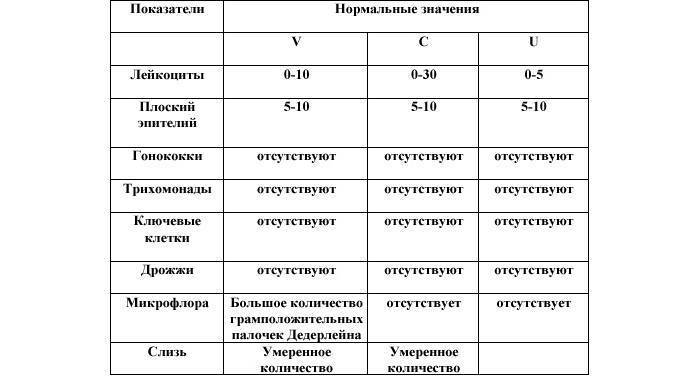
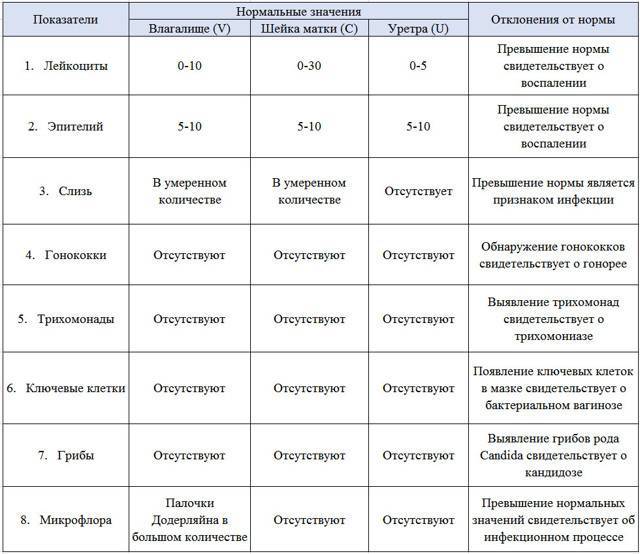
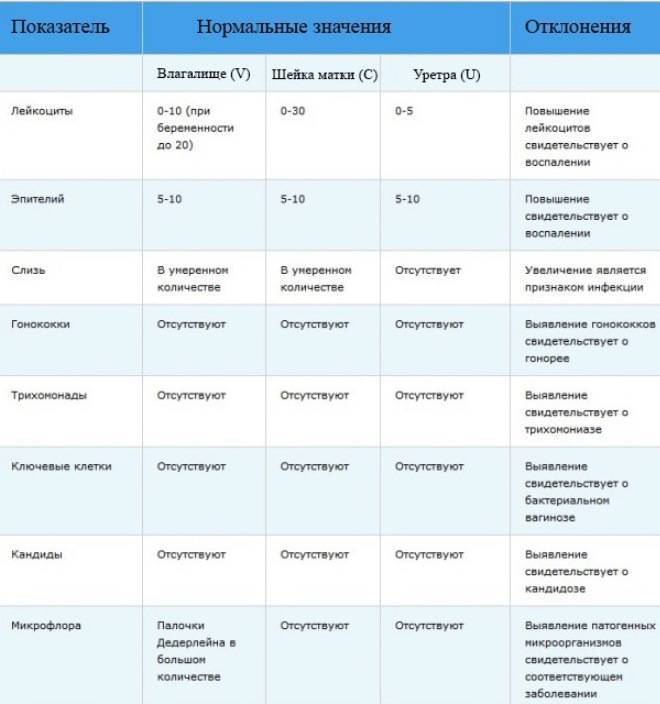
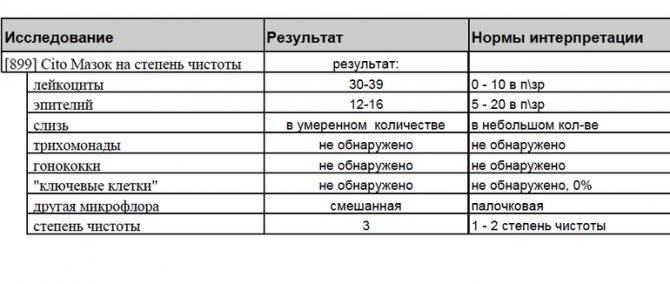
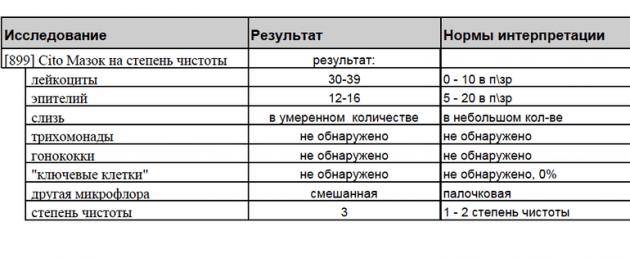
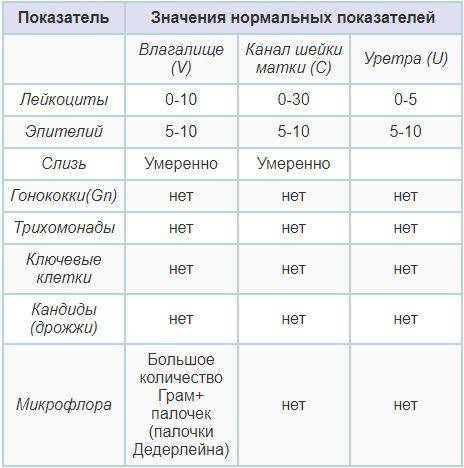
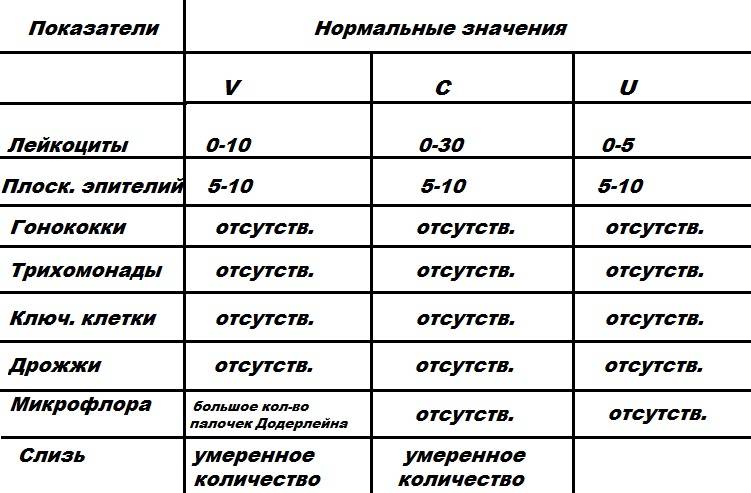
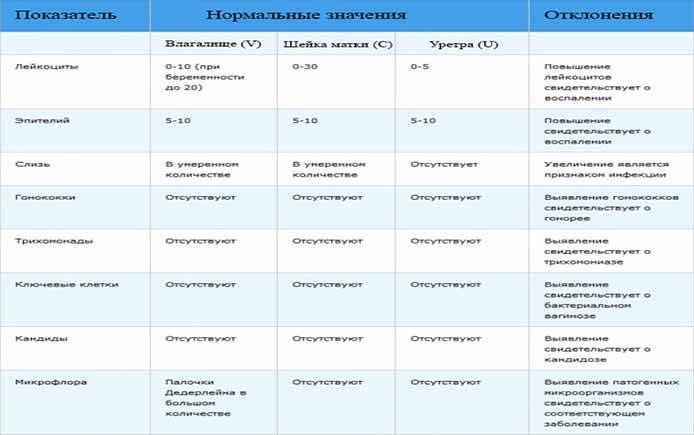
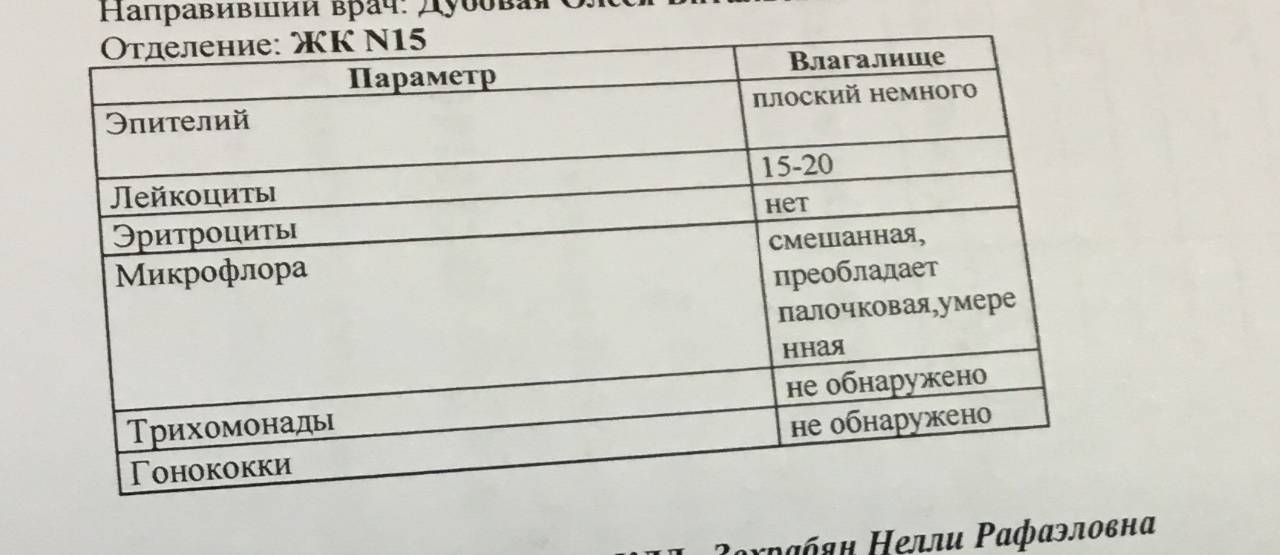
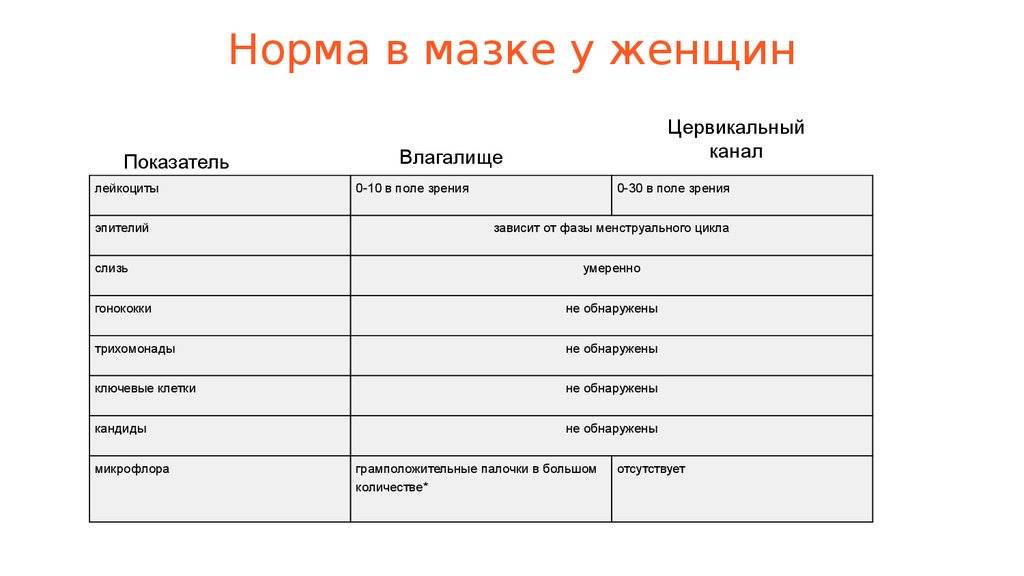
- Плоский эпителий – при здоровом организме женщины показатель не превышает 15 клеток в поле зрения. Если их больше – это начало воспалительного процесса, а если недостаточно – то гормональное нарушение.
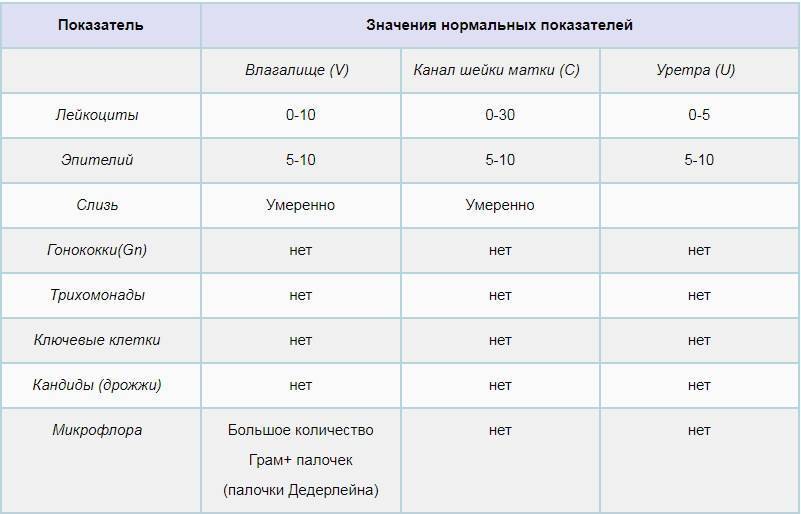
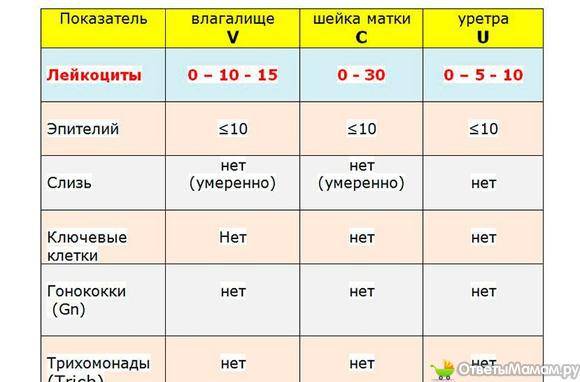
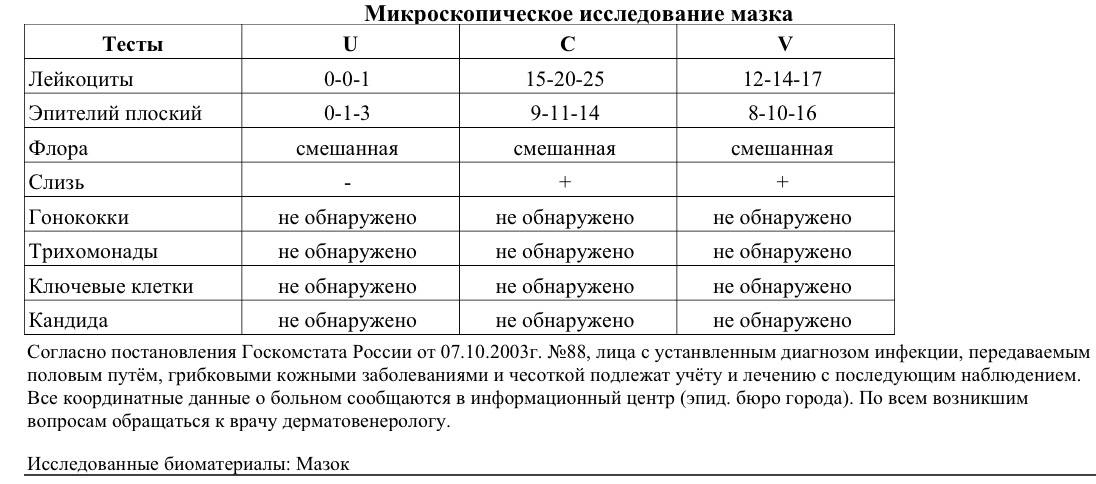
- Лейкоциты (L). Их должно быть не более 10-ти, а в области шейки матки – не превышать 30-ти единиц.
- Палочки Дедерлейна, которые обеспечивают здоровую микрофлору влагалища. Их в идеале должно быть достаточно много. Недостаток палочек говорит о нарушении микрофлоры влагалища.
- Слизь во влагалище должна быть в определенном количестве. Если слизь обильная – это свидетельство воспалительного процесса или присутствия инфекции.
Расшифровка результатов анализа
Лейкоциты в моче: какие показатели считаются нормой (общий анализ)
Норма лейкоцитов в моче устанавливается отдельно для каждой возрастной группы. На количественные показатели, в том числе влияет пол.
| Возраст | Единичные лейкоциты (обнаруживаются специалистом в поле зрения), ед. |
| Девочки (с рождения до 18 лет) | от 0 до 7 |
| Мальчики (с рождения до 18 лет) | от 0 до 5-7 |
| Женщины | от 0 до 5 |
| Мужчины | от 0 до 3 |
Повышенным будет считаться показатель выше 2000 клеток на один миллилитр объема мочи. У женщин норма лейкоцитов в анализе мочи может быть выше — допустимое значение до 4000 клеток.
Повышенное содержание лейкоцитов в моче может быть:
- истинным, связанным с воспалительными заболеваниями внутренних органов;
- ложным (попадание лейкоцитов в мочу происходит из половых органов из-за плохо проведенной гигиены перед сбором биоматериала, в связи с заболеваниями половых органов, к примеру, вульвовагинита у женщин и баланопостита — у мужчин);
- инфекционным (патологии мочевыводящих путей);
- неинфекционным (провоцируется циститом на фоне аллергических реакций, аутоимунными заболеваниями, приемом некоторых лекарственных средств).
Лейкоцитурия может быть незначительной (до 40 клеток в поле видимости), умеренной (выше 40, но не более 100), выраженной (больше ста видимых клеток) и подразделяется на подтипы. Определить точно подтип общим анализом мочи невозможно — требуется дополнительное лабораторное и диагностическое исследование.
Причины повышения лейкоцитов при беременности
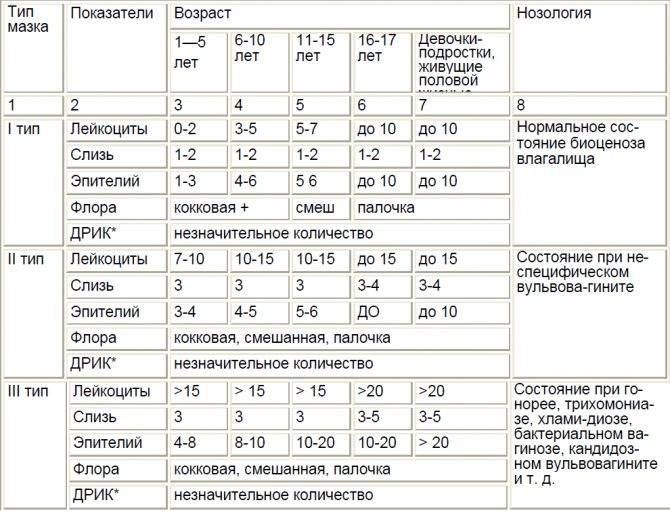
Лейкоциты в мазке при беременности немного повышаются. Общепринятой нормой считается показатель от 0 до 10. Однако в период вынашивания ребенка количество данных клеток во влагалище может быть до 15-25 (если при этом женщина не жалуется на состояние здоровья, а остальные показатели остаются в норме). В шейке матки и уретре показатели всегда должны быть в общих нормах.
Незначительное увеличение уровня лейкоцитов объясняется изменением гормонального фона и повышенной чувствительностью к внутренним и внешним факторам. Повышение лейкоцитов у беременной происходит также при несоблюдении требований подготовки к анализу, после сильного стресса, вследствие механического повреждения слизистой (например, во время активного секса), при различных заболеваниях мочеполовой системы.

Возможные патологии, которые могут быть причиной увеличения уровня лейкоцитов в биоматериале:
- воспаление яичников, цервикального канала, маточных труб, уретры, придатков;
- эндометрит;
- кольпит;
- кандидоз;
- инфекции, передающиеся половым путем;
- дисбактериоз во влагалище;
- онкология;
- аллергия;
- иммунные и эндокринные заболевания.
Подготовка к процедуре — основные правила сбора
Чтобы получить максимально точные и информативные данные лабораторного исследования, пациенту необходимо заблаговременно к нему подготовиться и выполнить ряд обязательных требований к сбору биологической жидкости:
- минимум за 10-12 часов до сбора следует прекратить прием любых лекарственных средств, и растительного происхождения;
- вечерний прием пищи не должен содержать продукты с яркой окраской, к примеру, свекла, морковь, компот из ягод;
- накануне сбора биожидкости запрещается употребление алкогольных напитков.
Основные правила сбора:
- Моча собирается только в стерильный контейнер (продается в аптеках).
- Информативной считается утреннее мочеиспускание (сбор проводится сразу после пробуждения).
- Перед сбором необходимо провести тщательную гигиену половых органов (подмываться нужно с применением нейтральных очищающих средств без красителей и ароматизаторов. Для этих целей можно использовать детское мыло или специальный гель для интимной гигиены).
- В емкость собирается средняя порция мочи.
- До сбора мочи запрещено употреблять пищу, пить воду и чистить зубы.
Требования к сбору и хранению:
- минимальное количество жидкости, которое нужно собрать для проведения полноценной диагностики — 100 мл;
- контейнер необходимо скорее доставить в лабораторию;
- от момента сбора до сдачи не должно пройти более двух часов;
- если в помещении жарко, нужно для кратковременного хранения поместить емкость в темное прохладное место (не холодильник!);
- транспортировать рекомендовано при плюсовой температуре (минимальная температура, не влияющая на достоверность результатов, +5С).
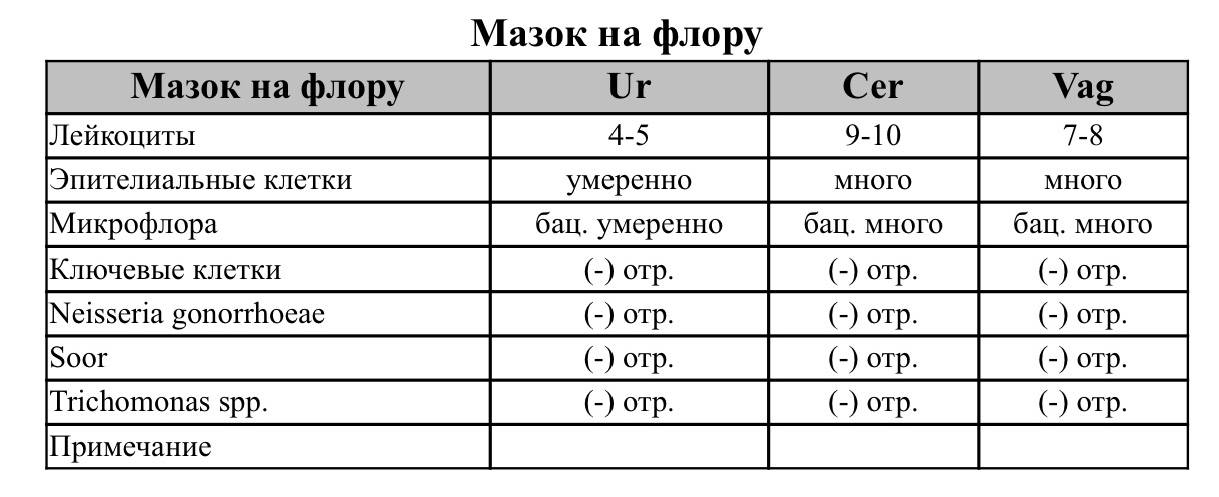
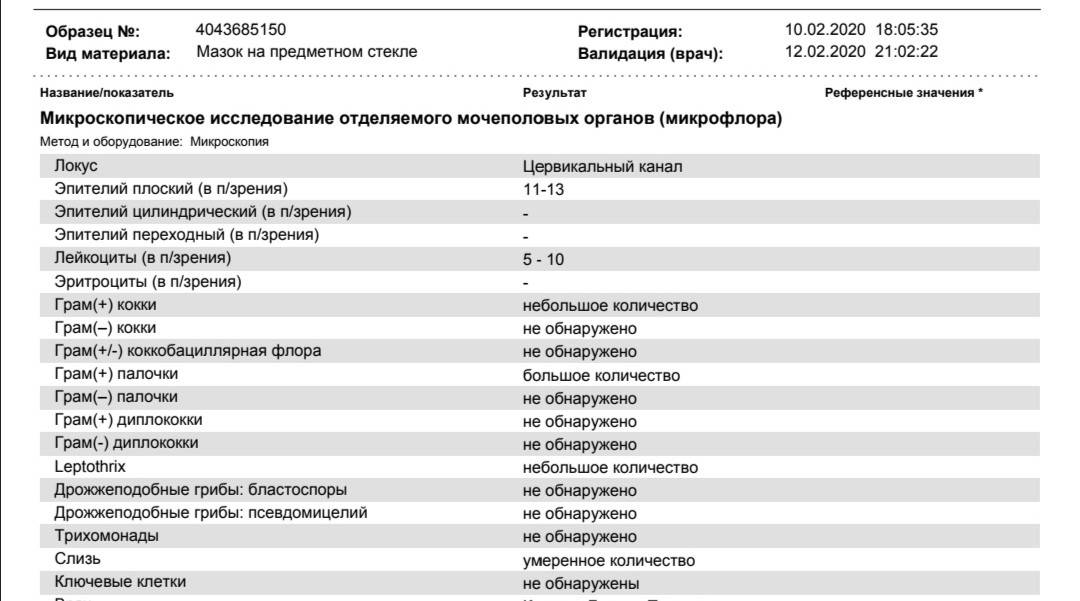
Как берут мазок на флору у женщин?
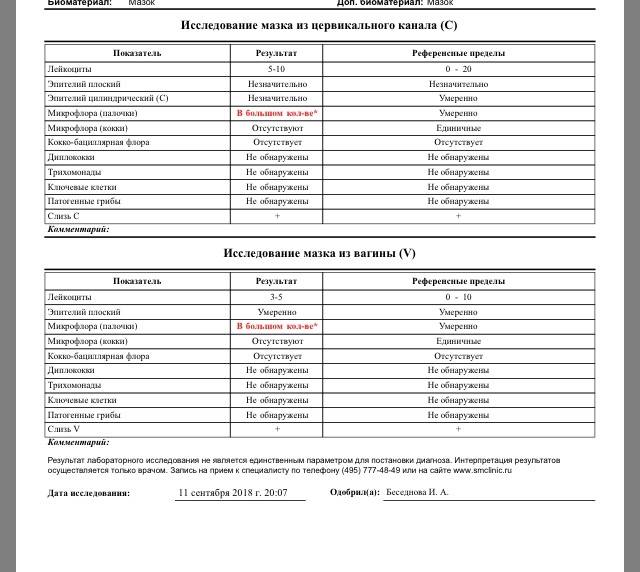
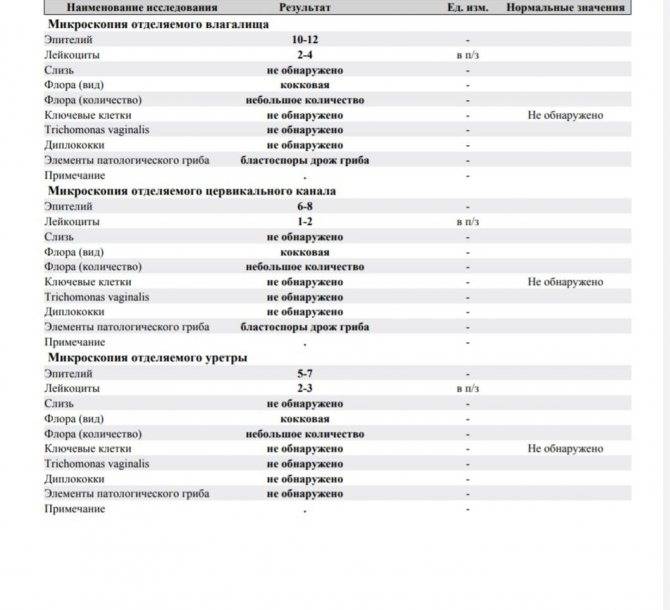
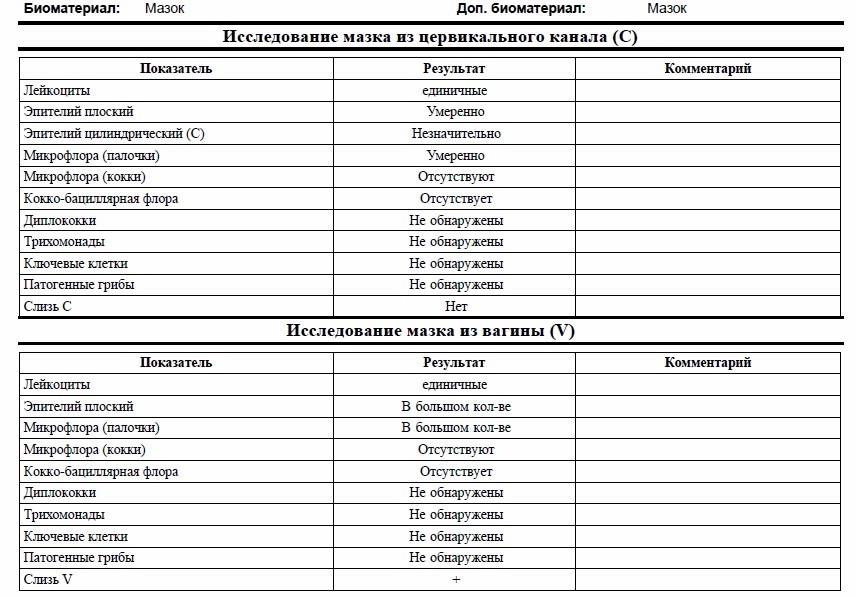
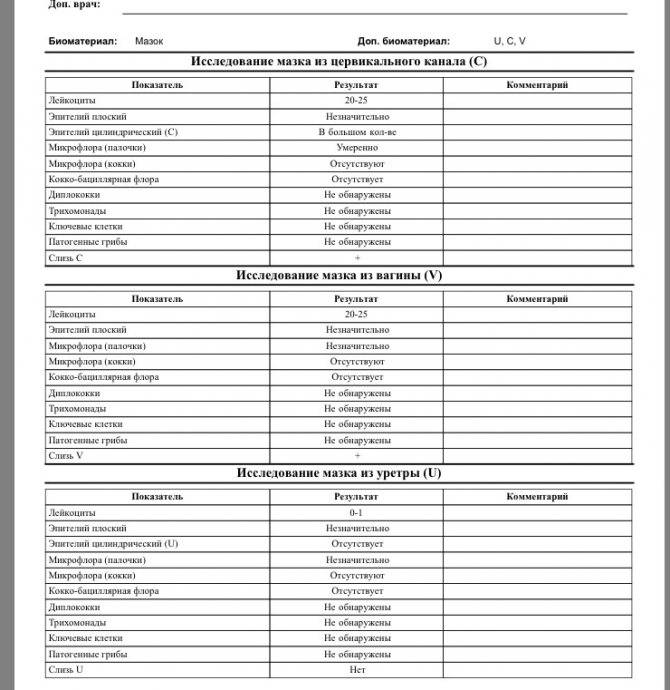
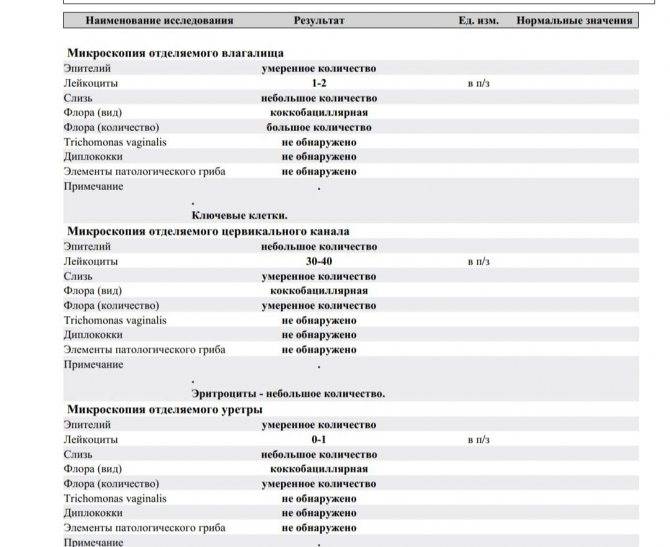
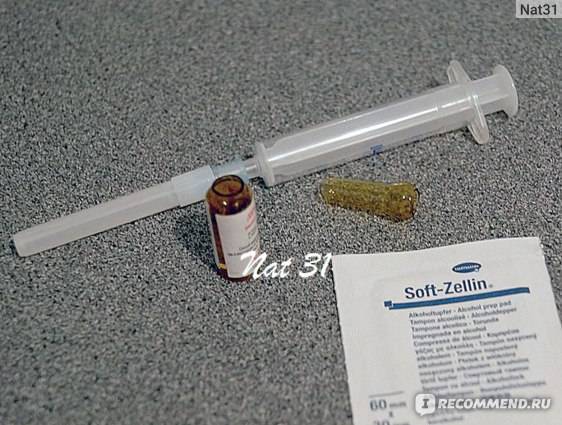
Забор биологического материала выполняет врач-гинеколог во время осмотра пациентки на гинекологическом кресле. При этом специалист использует стерильный стеклянный шпатель с широким наконечником. В просвет влагалища женщины вводятся зеркала, после чего шпателем берется секрет слизистой оболочки вагинальных стенок. Полученный материал равномерно распределяют по стерильному предметному стеклу и фиксируют специальным раствором. На стекло наносят пометку V, что означает «влагалище». Процедуру повторяют для шейки матки и уретры.
 Забор биологического материала
Забор биологического материала
Если пациентке необходимо исследование мазка из цервикального канала на онкоцитологию, для забора используют небольшую щеточку. Вращательными движениями удается снять верхний слой клеток шейки матки. Эта процедура может вызывать несильные болевые ощущения и кровянистые выделения после забора.
В каких случаях рекомендуется сдать мазок на флору?
Мазок на микрофлору производится с целью диагностики и профилактики воспалительных заболеваний женской половой сферы (как правило, если женщину ничего не беспокоит, один раз в 6 месяцев), и в диагностических целях при наличии следующих симптомов:
- Боль или чувство дискомфорта внизу живота.
- Наличие патологических выделений из половых органов.
- Зуд в области половых органов.
- Боли при половом акте.
Мазок на флору рекомендуется сделать всем женщинам, планирующим беременность, а также после длительного лечения антибиотиками или лекарствами, снижающими иммунитет (кортикостероиды, противоопухолевые средства и др.).
Мазок на флору позволяет выявить заболевания, передающиеся половым путем: гонорею, трихомониаз, а также бактериальный вагиноз (нарушение соотношения полезных и болезнетворных бактерий во влагалище).
Повышены лейкоциты при беременности: возможные причины
Лейкоцитоз может иметь физиологическую природу, такое повышение лейкоцитов не является признаком наличия какого-либо заболевания.
Повышение количества лейкоцитов в крови происходит:
- При стрессе, переживаниях
- Во время второго триместра беременности
- После приема горячей ванны
- Спустя три часа после приема пищи
Чтобы избежать ложных результатов анализа кровь необходимо сдавать строго натощак в первой половине дня, а также во время забора крови пациентка должна быть максимально расслаблена и спокойна.
Более опасными причинами лейкоцитоза могут служить:
- Бактериальная или вирусная инфекция. Это может быть инфекционное заболевание дыхательных путей — пневмония или бронхит. Обычно такие заболевания сопровождаются повышением температуры и кашлем. Возможна и острая бактериальная инфекция — аппендицит, пиелонефрит и другие.
- Воспалительные процессы, происходящие в организме. Например, при обострении хронического гастрита или артрита может повышаться уровень лейкоцитов в крови.
- Разнообразные травмы кожи, ожоги и так далее.
- Аллергические реакции или астма.
- Развитие различных урогенитальных инфекций.
- Большие кровопотери.
- Злокачественные опухоли, метастазы.
Все вышеперечисленные заболевания могут оказать негативное влияние не только на организм будущей матери, но и на развитие плода. Поэтому они требуют немедленного начала лечения. Наибольшая опасность лейкоцитоза кроется в его стремительном развитии. Развиваясь буквально за несколько часов, лейкоцитоз может вызвать внутренние кровотечения. Именно по этой причине лечение этого заболевания должно происходить под строгим наблюдением врача, который в первую очередь должен установить и устранить его причины.
В медицинской практике чаще всего случаи лейкоцитоза у беременных вызваны медленно протекающими в организме воспалительными процессами, аллергическими реакциями, бесконтрольным приемом лекарственных препаратов, почечными коликами, а также обострениями хронических заболеваний.
Еще одной из причин повышения уровня лейкоцитов в крови является скопление белых телец крови в подслизистой оболочке матки. Это естественный физиологический процесс, который необходим для того, чтобы предотвратить попадание какой-либо инфекции к плоду, развивающемся в матке, а также для того, чтобы стимулировать сократительную функцию матки, необходимую во время родов.
Например, лейкоциты в крови беременных могут повышаться, если они принимают слишком горячую или слишком холодную ванну. Также количество лейкоцитов в крови может возрасти из-за ошибок в питании беременной женщины, что требует от врача коррекции её диеты
Занятие тяжёлой физической работой тоже может спровоцировать лейкоцитоз, однако важно помнить, что такой лейкоцитоз показывают анализы только в том случае, если они проведены в ближайшее время после воздействия извне на женщину неблагоприятного фактора.
Если же лейкоцитоз определяется в крови у беременной по истечении продолжительного времени после такого воздействия, речь уже идёт о патологическом состоянии. Самые серьёзные причины, способные вызвать повышение уровня лейкоцитов в крови беременных, это: абсцессы; перитонит; сепсис. Эти состояния опасны не только для ребёнка, но и для жизни матери, поэтому если своевременно не проведена диагностика и не назначено лечение, ребёнок в утробе беременной женщины и она сама могут погибнуть.
Несколько слов следует сказать о причинах снижения лейкоцитов в крови беременных.
К ним относятся:
-
краснуха;
-
корь;
-
малярия;
-
туберкулёз;
-
вирусный гепатит
-
и некоторые другие тяжёлые патологии.
Эти заболевания опасны сами по себе, но также их опасность заключается в том, что они могут спровоцировать развитие уродств у плода, а также вызвать преждевременные роды. Поэтому на данные вирусы и инфекции беременных регулярно обследуют — многие из них входят в комплекс обследования на TORCH-инфекции. Также низкий уровень лейкоцитов в крови может отмечаться при воздействии на женщину радиационного излучения, при воздействии на её организм некоторых вредных химических веществ, при истощении.
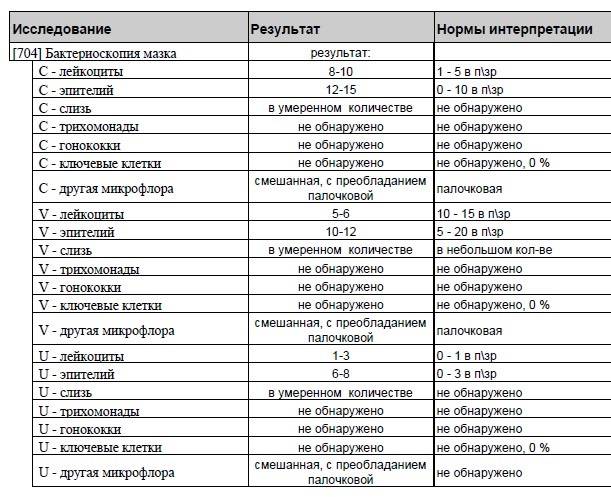
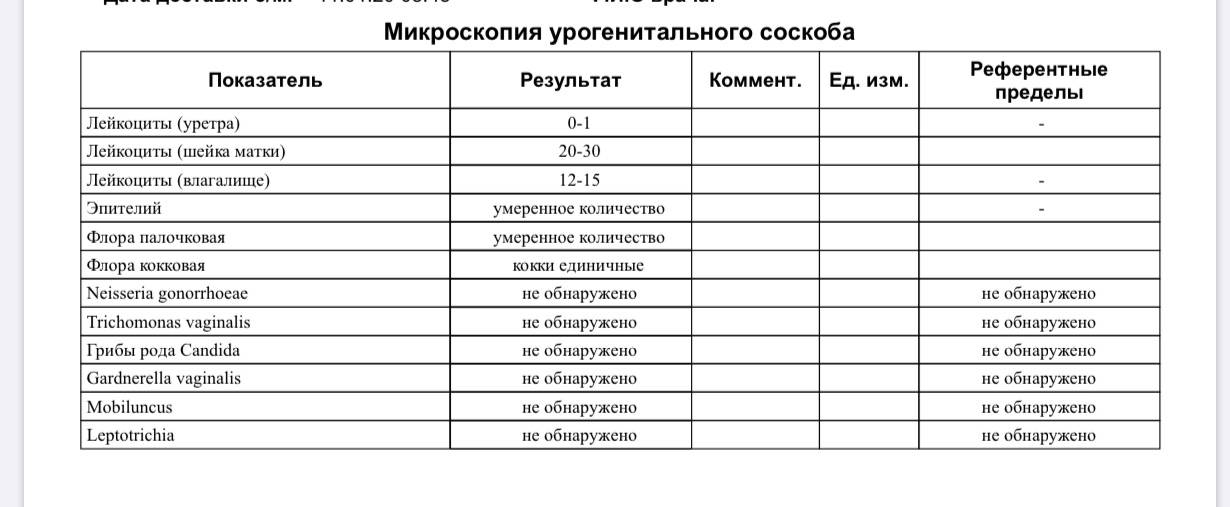
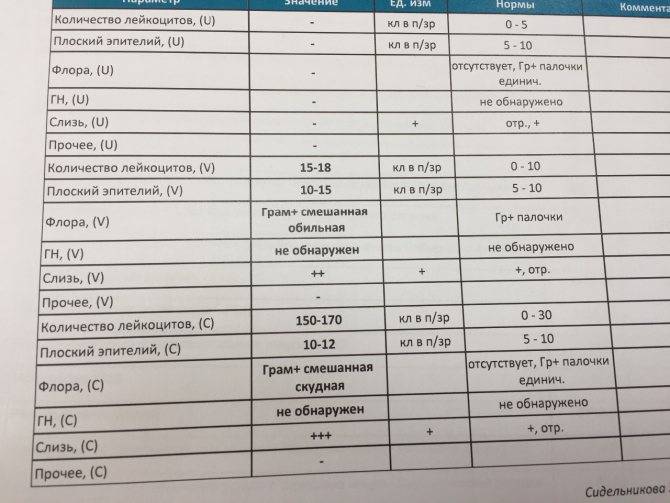
Какие патогены и отклонения обнаруживаются в плохих мазках
- Кандида — это грибковое поражение влагалища, уретры или шейки матки, вызванное снижением иммунитета, дисбактериозом влагалища. С заболеванием сталкивалась хотя бы раз каждая женщина. Оно достаточно легко и быстро лечится, но иногда свидетельствует о более серьёзной патологии — сахарном диабете.
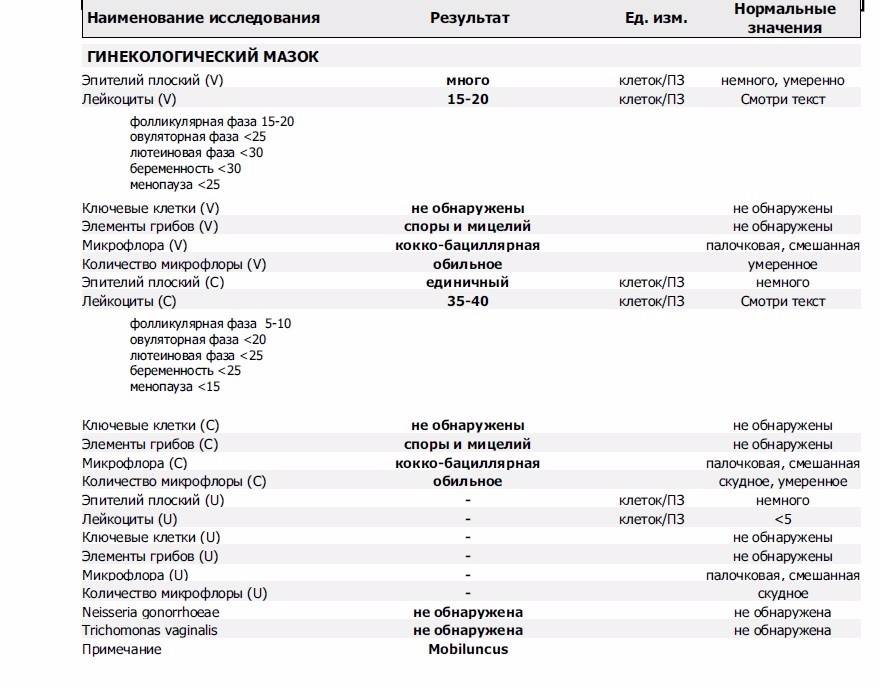
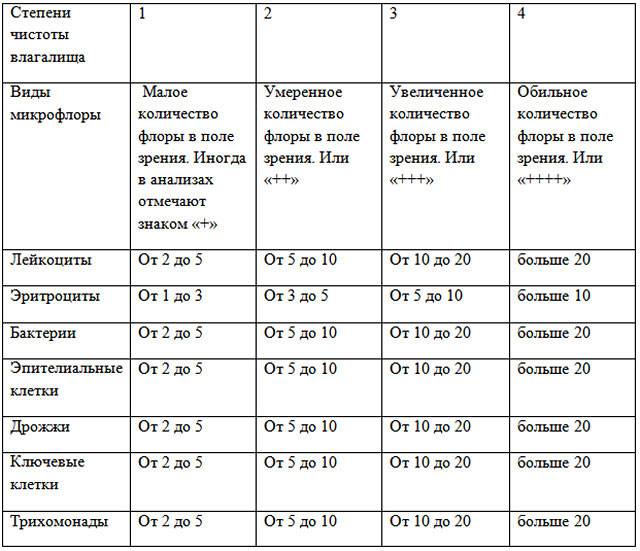
- Повышение числа эпителиальный клеток свидетельствует о воспалительном процессе, а полное отсутствие — об атрофии стенок влагалища или дефиците эстрогена. Плоский эпителий -— это отмершие, слущенные с поверхности стенок влагалища слизистые клетки. Они постоянно отпадают, и на их месте зарождаются новые клетки. В норме в мазке не должно быть более 10 эпителиальных клеток.
- Лейкоциты. Это иммунные клетки, которые ведут борьбу с патогенной микрофлорой. В мазке у небеременной женщины их не более 10, у беременной — до 30 штук. Увеличение лейкоцитов выше нормы свидетельствует как о неспецифическом воспалении (при кольпите, вагинозе), так и специфическом (при ИППП). Обязательно нужно найти источник воспаления. Это может быть аднексит (воспаление придатков), эндометрит (воспаление эндометрия), дисбактериоз влагалища, острая форма кандидоза.
- Повышение эритроцитов свидетельствует о сильном воспалении. Эритроциты — это красные кровяные тельца, в норме их количество не должно превышать 2 штуки. Если их больше, это означает, что при соприкосновении цитощётки со стенкой влагалища были повреждены мелкие сосуды. Также число эритроцитов повышается сразу после менструации.
- Большое количество слизи в мазке указывает на воспаление шейки матки, потому что слизь выделяется именно там (влагалище не имеет желез). В норме в сутки у женщины истекает 4 мл слизи. Если она розоватого цвета, и при анализе в ней обнаруживаются лейкоциты, это свидетельствует о воспалении цервикального канала. Также количество слизи увеличивается у беременных женщин.
- Гонококки. Это микроорганизмы, передающиеся половым путём. Этой бактерии в мазке быть не должно. Если к тому же лейкоциты и эритроциты также высоки, то пациентке требуется сдать ПАП-тест и пройти ПРЦ-диагностику на выявление ДНК микроба.
- Трихомонада. Это ИППП, свидетельствующая о заражении трихомониазом. Даже один микроб требует срочного лечения.
- Ключевые клетки указывают на воспалительный процесс, вызванный попаданием внутрь организма ИППП, а также развитием заболеваний детородной системы – эрозии шейки матки, эктопии, полипов эндометрия. Они появляются при изменении кислотной среды влагалища на щелочную. Ключевые клетки (это обычный плоский эпителий, окружённый патогенными микроорганизмами) имеют свойство перерождаться, поэтому при выявлении хотя бы одной из них женщине следует регулярно проходить обследование.
Лечение бактериального вагиноза
Если соблюдены основные критерии дисбиоза, врач назначает лечение, учитывая сопутствующие изменения микрофлоры. Гарднерелла является анаэробным микроорганизмом, поэтому стандартные антибиотики против нее неэффективны. Лучший эффект терапии – использование препаратов группы метронидазола. Их назначают местно в виде свечей, вагинальных таблеток или крема или используют формы для приема внутрь. Курс подбирается индивидуально, но чаще это 7-10 дней. Иногда для лечения используют производные следующих антибиотиков:
- азитромицин
- клиндамицин
- антисептик хлоргексидин
Неэффективно лечение антибиотиками из группы тетрациклинов, фторхинолонов, ампициллина. Если кроме гарднерелл обнаружены другие бактериальные организмы, используют комплексные препараты. После антибиотикотерапии необходим этап восстановительного лечения, чтобы вернуть нормальный состав микрофлоры. Когда лечат вагиноз бактерицидный, уничтожаются остатки лактобактерий. Гинекологи рекомендуют использовать свечи и капсулы с лактобактериями. Оптимально, если в составе имеется эстроген, который поможет создать условия для размножения бактериальной флоры.
Как обнаружить слизь в моче?
Самостоятельно обнаружить слизистый секрет в моче малыша можно в том случае, когда её количество достаточно большое. Подобное состояние часто сопровождает инфекционные заболевания мочевыводящих путей. Для ранней диагностики болезней следует вовремя сдавать лабораторные анализы. Общий анализ крови и мочи являются стандартными и входят в комплекс обязательных при любом обращении к педиатру.
Наличие слизи в моче устанавливается в ходе общего анализа. Моча представляет собой продукт жизнедеятельности. Она выделяется почками после фильтрации в почечных клубочках.
Исследование оценивает функциональную активность почек и обменных процессов в организме, позволяет выявить эффективность выбранной тактики лечения. При помощи общего анализа мочи можно установить факт воспаления, в том числе скрытого, а также ряд других заболеваний.
Особую опасность представляют болезни, которые имеют длительный скрытый период и не обнаруживаются типичной клинической картиной
Это ещё раз подчёркивает важность простого обязательного исследования
Как подготовить малыша к исследованию?
Перед тем как собрать биоматериал для анализа не следует принципиально менять ритм и рацион маленького пациента. Накануне визита в лабораторное отделение необходимо следить, чтобы ребёнок не испытывал физического или эмоционального стресса. Спортивную тренировку вечером лучше пропустить.
Из рациона малыша следует убрать жирную и сильносолёную пищу, особенно продукты фастфуда и сладкие газированные напитки. Следует избегать продуктов, которые влияют на окраску мочи, например, свёкла.
По предварительному согласованию с врачом на 24 часа исключается приём любых лекарственных препаратов. При невозможности отмены обязательных лекарств, следует сообщить об их приёме сотруднику лаборатории. Собирать биоматериал при помощи мочегонных средств запрещается.
Сколько и как правильно собирать мочу у ребёнка?
Для точных результатов необходимо внимательно отнестись к вопросу сбора и транспортировки биоматериала. Собирается первая или средняя порция утренней мочи (как указано в направлении). Предварительно необходимо провести малышу туалет наружных половых органов. У грудничков допустимо собирать всю выделенную порцию мочи. Для сбора биоматериала у грудничков в аптеках продаются специальные устройства – мочесборник. Следует отметить, что малышу такое устройство доставляет дискомфорт
Поэтому важно следить за тем, чтобы ребенок не сбросил его, и вся моча собралась непосредственно в мочесборник
Детям постарше следует понятно объяснить правила сбора средней порции: 2-3 секунды мочиться в туалет, затем в баночку, последнюю порцию – в туалет.
Что нельзя делать? Категорически запрещается собирать биоматериал из детского подгузника, выжимать и сливать с него. В этом случае в мочу попадают посторонние частички, которые исказят достоверность результатов лабораторного анализа. Также недопустимо собирать несколько порций мочи, полагая, что одной не хватит.
Необходимый объём для исследования – 20-30 мл. Поэтому будет достаточного того количества, которое малыш выделит естественным путём. Оптимально, чтобы с момента сбора и доставку в лабораторное отделение прошло не более двух часов. В этом случае полученные результаты будут точными и позволят оценить достоверно картину здоровья маленького пациента.
Следует избегать сбора биоматериала из детского горшка, потому что он может быть недостаточно вымыт или содержать примеси моющих средств. Контейнер для сбора – специальная стерильная баночка, которая выдается бесплатно в лабораторном отделении или приобретается в аптеке.
Лечение во время беременности
При патологических результатах мазков назначается лечение. Во время беременности предпочтение отдается местной терапии, что снижает вероятность негативного воздействия лекарственных средств на плод. Лечение зависит от выделенного возбудителя и протекает в 2 этапа. Первый этап – назначение этиотропной терапии (направленной на устранение причины «нехорошего» мазка), второй этап – восстановление нормальной микрофлоры влагалища.
При выявлении в мазке трихомонад в первом триместре назначаются спринцевания раствором фурациллина, перманганата калия или отварами лекарственных трав, а начиная со второго триместра – интравагинальное введение свечей с метронидазолом (тержинан, клион-Д). Пероральный прием препаратов метронидазола разрешается в 3 триместре (трихопол, орнидазол).
Бактериальный вагиноз при беременности на ранних сроках лечат тампонами с клиндамицином, во втором триместре назначаются свечи с метронидазолом, а в третьем системное лечение препаратами метронидазола (тержинан, тинидазол).
При выявлении гонореи показано лечение антибиотиками цефалоспоринового ряда (цефиксим, цефтриаксон).
Терапия молочницы включает введение свечей с противогрибковой активностью (Гино-Певарил, клотримазол, пимафуцин). В поздних сроках назначаются таблетки флуконазола.
Второй этап лечения «плохих» мазков включает назначение пробиотиков интравагинально (свечи и тампоны с бифидумбактерином, лактобактерином, апилак, бифидин). Продолжительность лечения составляет 10-14 дней.
Некоторые исследования при беременности
- Анализы при беременности по триместрам
- УЗИ при беременности
- Общий анализ мочи при беременности
- Коагулограмма
- Установка пессария
- Глюкозотолерантный тест
- Гомоцистеин при беременности
- Анестезия в родах
- КТГ плода (кардиотокография)
- Кордоцентез
- Эпидуральная анестезия в родах
Мазок из влагалища при беременности
Многие беременные женщины боятся во время своего положения сдавать мазок на анализ. Однако, страхи беспочвенны, потому что процедура никак не влияет на ход беременности и не может навредить ребенку.
Врач-гинеколог делает забор биоматериала очень аккуратно, так, что женщина даже не почувствует никакой боли.
При выявлении отклонений от нормы, присутствии инфекции, врач назначит специальный курс лечения щадящего действия. Обычно используются кремы, вагинальные свечи, лечебные ванночки. Применяются также народные средства по согласованию с врачом.
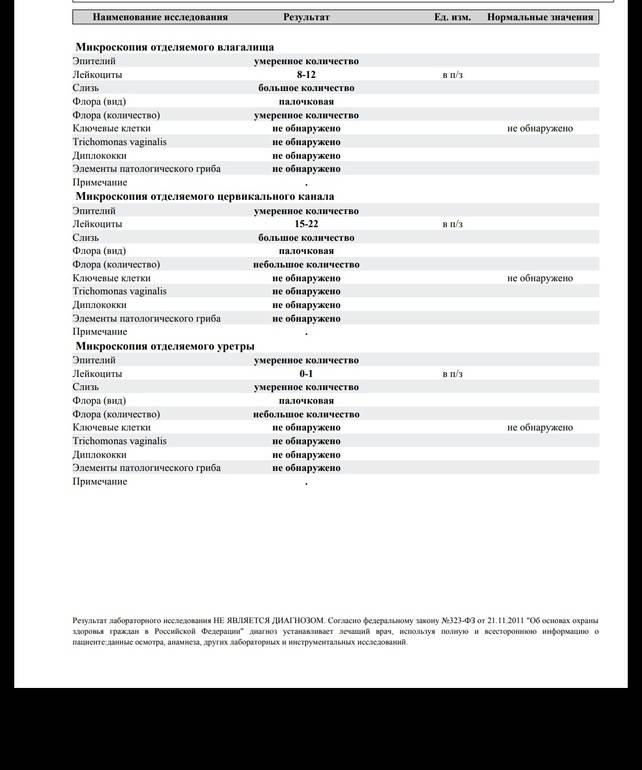
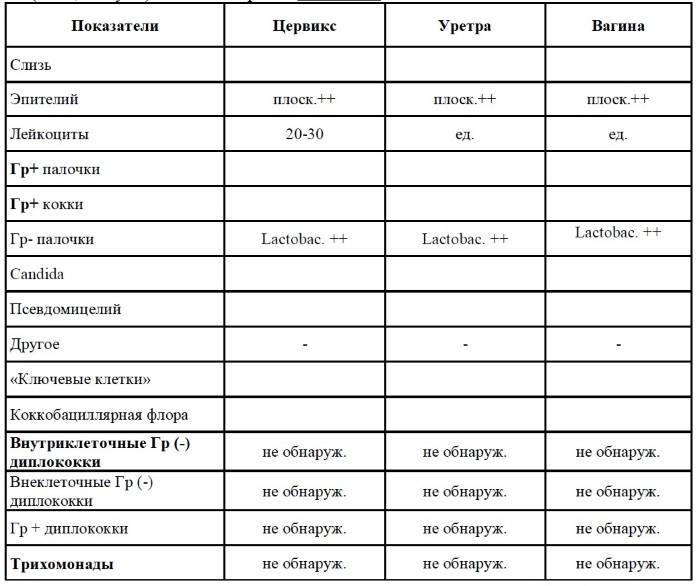
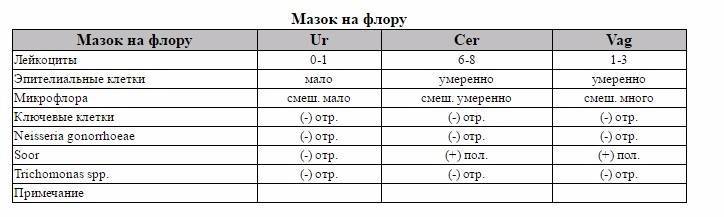
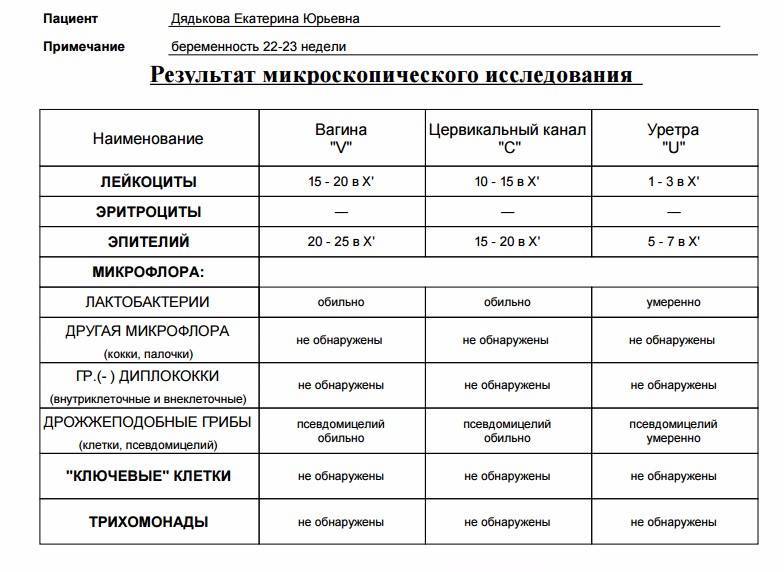
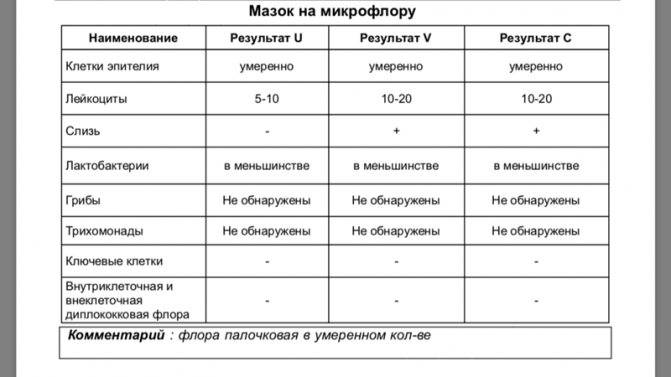
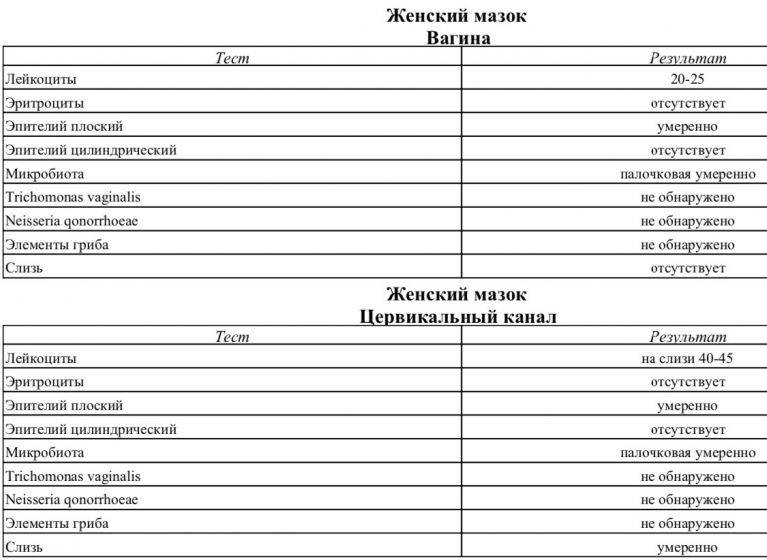
За время беременности женщина планово сдает мазок трижды, если нет других показаний. Необходимо учесть, что данные в разных лабораториях могут отличаться друг от друга.
Рекомендуем сдавать анализы в нашей лаборатории, где используется современное оборудование высокой чувствительности, а расшифровкой данных занимаются грамотные специалисты.
Цель исследования микрофлоры половых путей
Наружные половые органы, влагалище и шейка матки женщины являются родовыми путями, по которым проходит плод. В случае обнаружения в мазках воспалительного процесса возникает риск инфицирования ребенка во время родов, заселение кожи и кишечника патологической микрофлорой и развития кишечных, кожных и дыхательных заболеваний.
При неблагоприятных результатах мазка в 1-2 триместрах беременности высока вероятность инфицирования плодных оболочек и вод (патогенная микрофлора через цервикальный канал легко проникает в полость матки), поражения плаценты/хориона и внутриутробной инфекции плода. Вследствие чего беременность может закончиться спонтанным выкидышем, преждевременными родами или нарушится механизм образования вод (мало- и многоводие) и/или развитие плода (фетоплацентарная недостаточность и внутриутробная задержка развития).
Кроме того, патологическая микрофлора половых путей женщины оказывает влияние и на течение послеродового периода. Возрастает риск развития гнойно-септических осложнений после родов (начиная с нагноения швов промежности и заканчивая эндометритом и сепсисом). Также взятие контрольных анализов позволяет оценить эффективность проводимого лечения.
«Плохой» мазок в третьем триместре беременности опасен инфицированием плодных оболочек и преждевременным их разрывом, что ведет к преждевременным родам, а также к инфицированию плода. Кроме того, кольпит в последнем триместре беременности разрыхляет родовые пути, они отекают и легко травмируются, что приводит в родах к многочисленным разрывам промежности, влагалища и шейки матки.
Кроме того, патологическая микрофлора половых путей женщины оказывает влияние и на течение послеродового периода. Возрастает риск развития гнойно-септических осложнений после родов (начиная с нагноения швов промежности и заканчивая эндометритом и сепсисом). Также взятие контрольных анализов позволяет оценить эффективность проводимого лечения.
Исследование мазков урогенитального тракта при беременности позволяет выявить:
- гонорея;
- трихомониаз;
- вагинальный кандидоз (молочница);
- бактериальный вагиноз;
- цервицит;
- неспецифический вагинит.
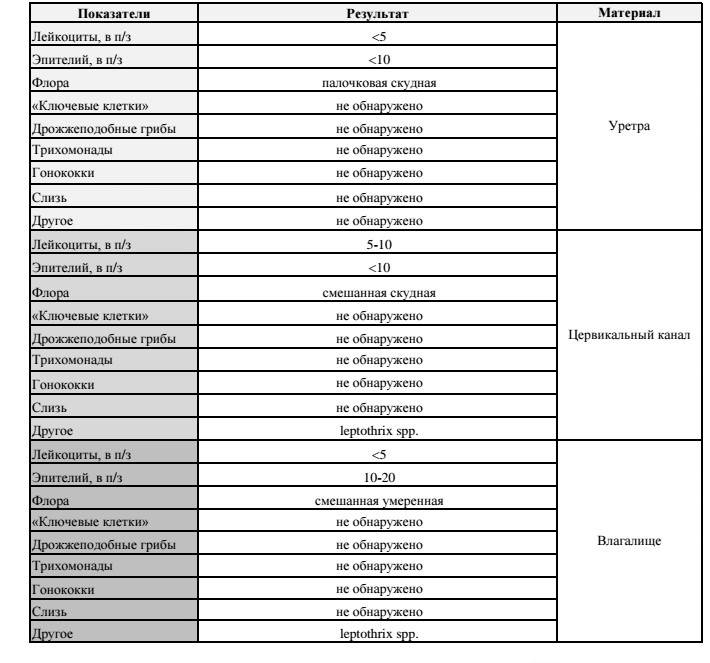
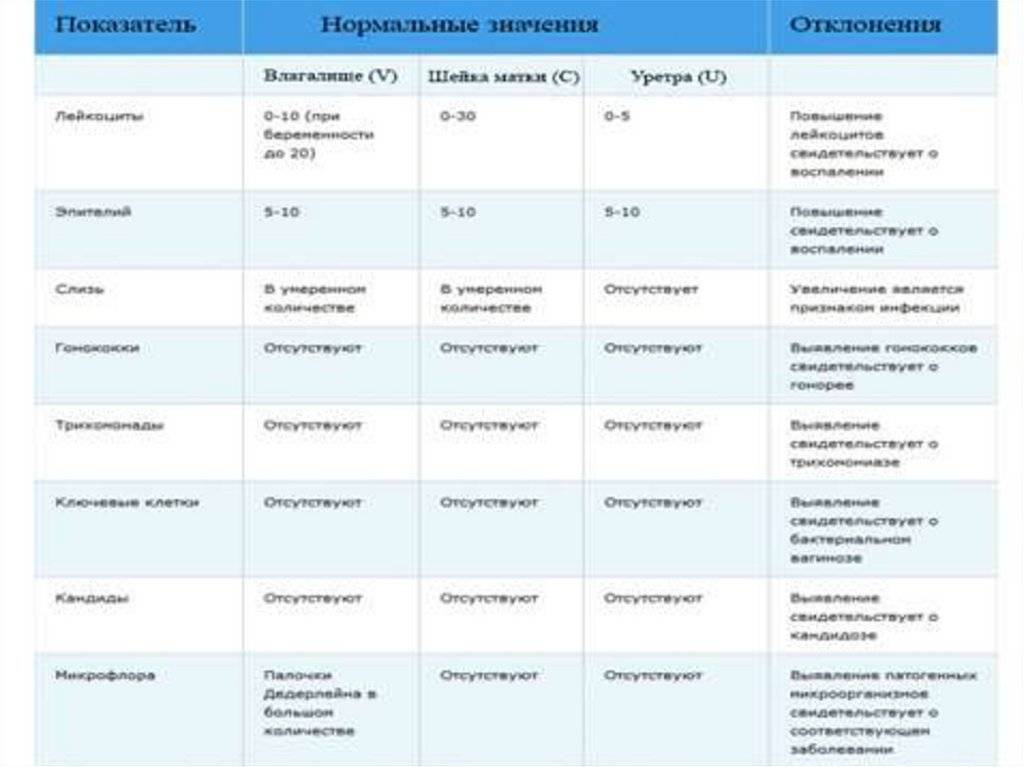
Какие микроорганизмы и отклонения обнаруживаются в мазках
Нормальная микрофлора влагалища включает в себя около 40 видов микроорганизмов. Больше всего палочек Додерлейна (лактобактерий), они составляют до 98 процентов всей флоры. Лактобактерии образуют кислую среду и не дают патогенным организмам размножаться. Если этих микроорганизмов становится меньше, то речь идет о развитии бактериального вагиноза.
Также в составе здоровой микрофлоры содержатся кишечная палочка, гарднереллы, стафилококки, энтерококки, фузобактерии и многие другие условно-патогенные бактерии.
Отклонениями от нормы являются такие показатели мазка:
- наличие грибов или спор говорит о том, что в организме увеличилось количество дрожжевых грибков рода кандида, а наличие лишь спор свидетельствует о бессимптомном течении болезни или женщина является просто носителем;
- повышенное количество лейкоцитов – знак того, что начался воспалительный процесс, некоторое превышение нормы допустимо лишь во время беременности;
- плоский эпителий в недостаточном количестве говорит об атрофии эпителия, а повышенные показатели – о наличии воспаления;
- умеренное и даже сниженное количество слизи считается нормой, а превышение – патологией, вызванной инфицированием;
- ключевые клетки в мазке являются признаками бактериального вагиноза;
- лептотрикс в чрезмерном количестве характерен для смешанных инфекций (хламидиоз, трихомониаз, кандидоз и бактериальный вагиноз);
- трихомонада – знак того, что воспалительному процессу подвержены органы мочеполовой системы;
- гонококков в норме быть не должно совсем, а если они есть, значит женщина больна гонореей.
При нарушении микрофлоры влагалища кислая среда превращается в щелочную. Щелочная среда неспособна защитить флору от проникновения болезнетворных микроорганизмов. Как правило, в таком случае обнаруживаются сразу несколько видов возбудителей одновременно. То есть, может быть гонорея и хламидио. А бактериальный вагиноз, не являющийся венерическим заболеванием, способен открыть ворота для проникновения инфекций, передающихся половым путем.
Методы диагностики гинекологических заболеваний:
- Вызов гинеколога на дом
- Диагностика гинекологических заболеваний
- Диагностика половых инфекций у женщин
- Кольпоскопия
- Анализы на ХГЧ
- УЗИ при беременности
- УЗИ малого таза
- Диагностика венерических заболеваний
- УЗИ плода
- УЗИ молочных желез
- УЗИ при беременности
- Трансвагинальное УЗИ
- УЗИ яичников
- УЗИ матки
- Мазок из шейки матки
- Мазок из влагалища
- Анализы на гормоны
- Анализы на половые инфекции
Что можно увидеть в результате исследования
Мазок на флору, если он проведен правильно и женщина придерживалась рекомендаций по подготовке, позволяет выявить воспалительные процессы, которые развиваются из-за наличия патогенных микроорганизмов.
Распространённые болезни, выявляемые в ходе исследования:
- Цервицит – поражает канал шейки матки. Патология имеет воспалительную природу.
- Вагинит – болезнь, которая пагубно влияет на влагалищные стенки.
- Кандидоз – молочница возникает из-за чрезмерного наличия во флоре женщины Кандид.
- Вагиноз бактериального типа – развивается в случае изменения состава микрофлоры влагалища.
Кроме того, анализ мазка на флору позволяет выявить ряд заболеваний, передающихся половым путем. Если были обнаружены гонококковые патогенные микроорганизмы, то это свидетельствует о развитии гонореи. Во время исследования можно обнаружить хламидиоз, трихомониаз, микоплазмоз и уреаплазмоз. Точный диагноз способен поставить только гинеколог, после изучения результатов анализов и тщательного осмотра пациентки.
Нужны ли дополнительные анализы и лечение?
Повышенные лейкоциты в мазке при беременности становятся предпосылкой к назначению дополнительных обследований, которые помогут врачу установить истинную причину повышения их уровня. Например, один из распространенных методов называют посевы или ПЦР-диагностику. Последний как раз и помогает вывить имеющиеся инфекции, причем, результат очень точный. Для этого взятый у беременной женщины биоматериал помещают в специальный контейнер и исследуют. При наличии генетического материала микробов, говорят о развитии инфекции.
Многие беременные женщины полагают, что повышенные лейкоциты в мазке при беременности не несут в себе никакой угрозы для развития малыша, а значит, лечение не требуется. Часто бывает, что при повторной сдаче анализов количество лейкоцитов устанавливается в пределах нормы, что говорит о не соблюдении правил личной гигиены перед посещением врача. Однако если количество лейкоцитов не снижается, необходимо устранить причину их появления, иначе есть риск возникновения осложнений, влияющих на развитие и даже жизнь ребенка.
Чтобы назначить правильное и грамотное лечение, врач оценивает состояние и индивидуальные особенности каждой женщины, срок беременности и чувствительность микробов, вызвавших болезнь, к лекарственным препаратам. Поскольку лейкоциты в мазке при беременности могут повышаться из-за различных заболеваний, то и назначаемые препараты тоже могут быть разными. Если это молочница, то выписывают пимафуцин или нистатин, которые безопасны для будущего малыша. Лучше всего использовать мази, свечи или кремы. При обострении заболевания предпочтение отдается таблеткам.
При обнаружении уреаплазмы врач решает вопрос о назначении лечения, исходя из особенностей организма беременной и протекания самой болезни. Гонорея требует применения антибактериальных препаратов, таких как цефиксим, эритромицин и других. Они эффективны и не оказывают отрицательного влияния на плод. При обнаружении сифилиса нужно средство, содержащее пенициллин. Однако иногда он вызывает аллергию, поэтому дополнительно могут выписать ампициллин или цефтриаксон. Во время беременности лечение такого сложного заболевания обычно проводят в 2 этапа: сначала само лечение, потом повторение для профилактики.
Иногда бывают случаи, когда даже после прохождения всего курса лечения и повторения его для профилактики, лейкоциты в мазке при беременности все равно повышены. Это может говорить о дисбактериозе самого влагалища, что требует лечение антибактериальными свечами, причем, оно должно повторяться за период вынашивания ребенка несколько раз. Стоит помнить, что отказываться от дополнительных обследований и самих лекарственных препаратов нельзя: даже если болезнь протекает бессимптомно, она может стать причиной инфицирования полости матки и прерывания беременности.
Любая женщина, которая ожидает ребенка, регулярно посещает доктора и проходит осмотры: сдает мазок на наличие патогенных микроорганизмов. Это исследование является обязательным, так как повышенные лейкоциты в мазке при беременности осложняют ее течение, а иногда и способствуют преждевременному прерыванию.