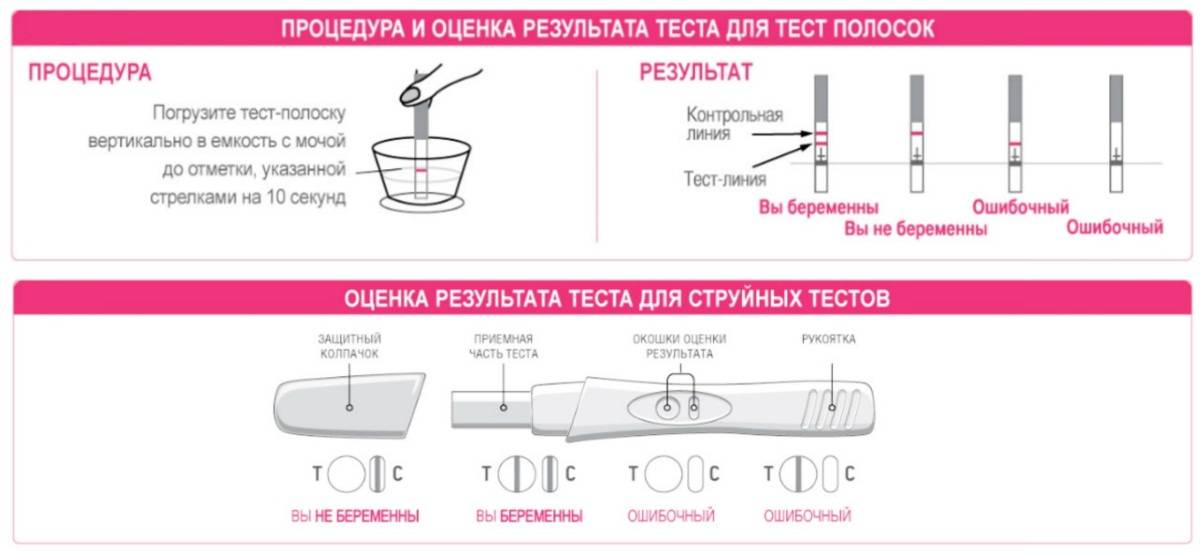
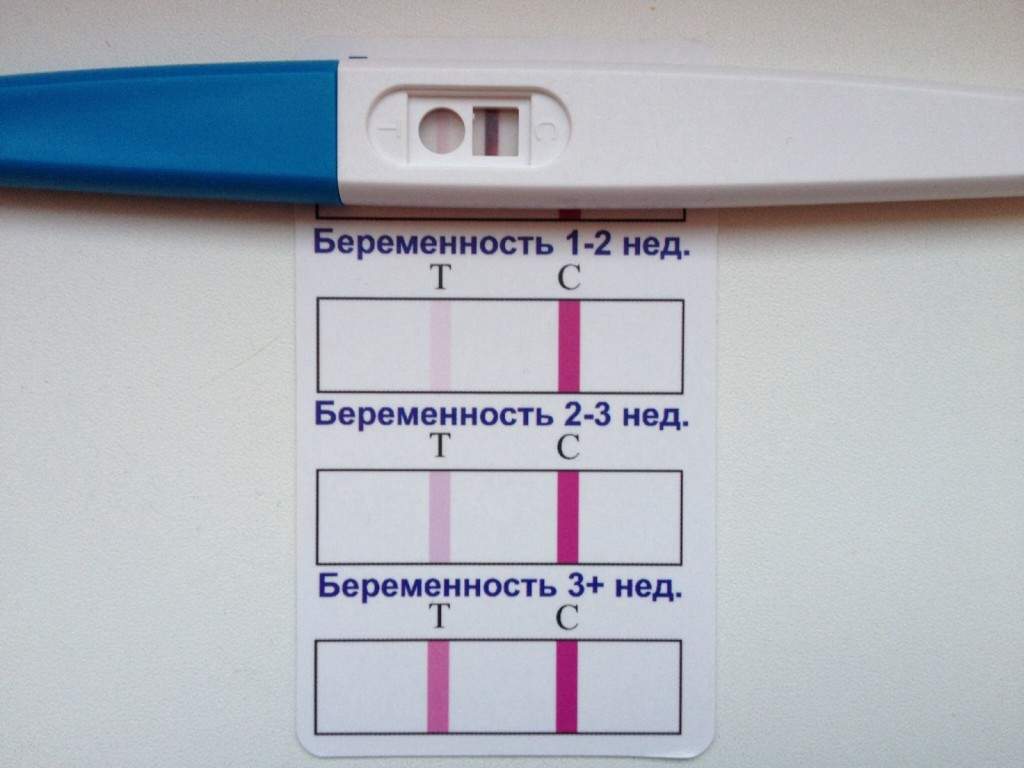
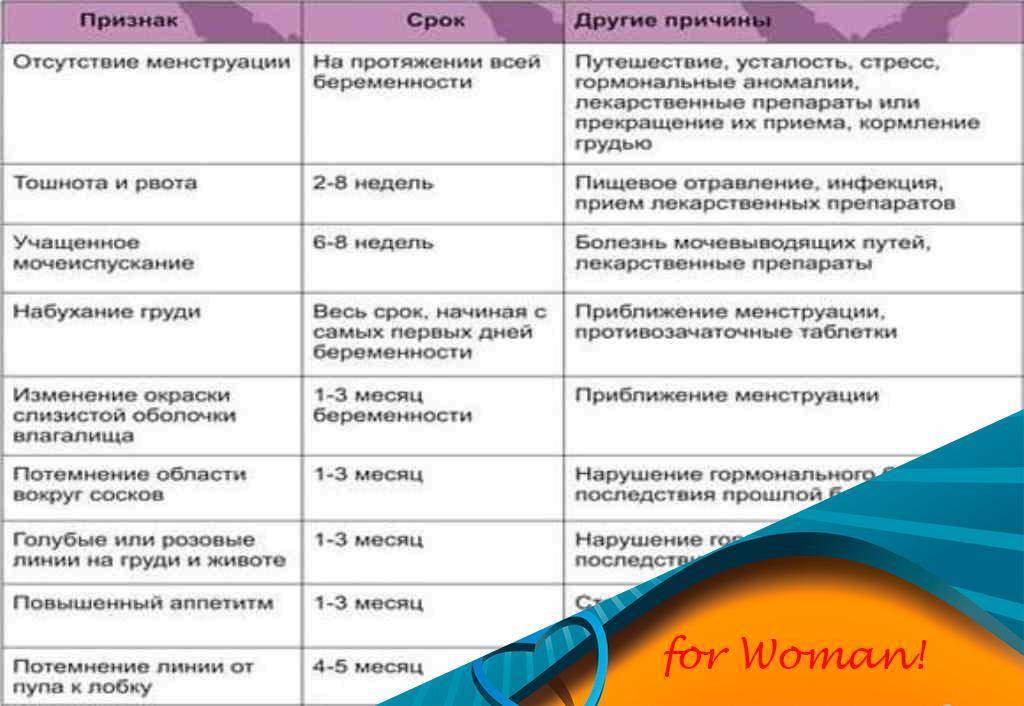
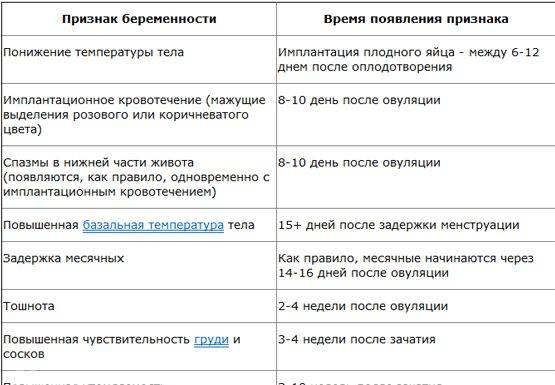
SQLITE NOT INSTALLED
Причины повышения лейкоцитов в моче и как это изменить
У здоровых женщин уровень лейкоцитов повышается:
- в период, предшествующий началу менструации;
- в период беременности (независимо от триместра);
- в процессе родовой деятельности.
У здоровых мужчин частой причиной является чрезмерная физическая активность, профессиональные занятия спортом.
У детей при высоких эмоциональных перегрузках, волнениях, перепадах настроения также может быть лейкоцитурия.
Заболевания, при которых лейкоциты повышаются
Лейкоциты в анализе мочи должны стать поводом для детального обследования, дополнительного проведения других исследований и диагностики. Заболевания, при которых может наблюдаться лейкоцитурия:
- инфекции мочеполовой системы (провоцирующими факторами являются застой мочи, установленный катетер, камни или песок в почках);
- простатит (воспаление простаты у мужчин);
- воспалительные заболевания органов малого таза у женщин (выделения из влагалища попадают в мочу при ее сборе и отображаются в результатах исследования);
- гельминтоз (уже доказано, что белые кровяные тельца активно пытаются бороться с личинками гельминтов, мигрируя к «эпицентру» скопления патогенных микроорганизмов и восстанавливая поврежденные ткани);
- сахарный диабет (патологический процесс негативно сказывается на работе мочевыводящей системы в целом: содержащаяся в моче глюкоза является благоприятной средой для размножения патогенных микроорганизмов, которые провоцируют воспаление и лейкоцитный рост).
- У детей с рождения и до года помимо основных патологий (воспалительных заболеваний мочевыводящих путей) причиной повышения лейкоцитов могут быть:
- аллергический дерматит (диатез, спровоцированный внешними и внутренними аллергенами);
- опрелости;
- период активного прорезывания зубов;
- вульвит (у девочек).
У детей после года лейкоцитурию провоцируют аппендицит, травмы почек.
Прием некоторых лекарственных средств (неважно — длительный или кратковременный, но в момент сбора анализа) может стать причиной повышенных лейкоцитов в анализе мочи. Поэтому, перед тем, как сдавать анализ, следует предупредить лечащего врача о принимаемых медицинских препаратах.
Что делать, если лейкоциты повышены?
В обязательном порядке после получения плохого результата необходимо пересдать анализ. Женщинам рекомендовано перед сбором жидкости ввести во влагалище тампон, а мужчинам — тщательно провести гигиену половых органов. Если после повторной сдачи анализ далек от нормы, требуется проведение дополнительных исследований:
- проба Аддиса-Каковского;
- бакпосев;
- анализ мочи по Нечипоренко.
От типа воспалительного заболевания зависит дальнейший ход обследования и выбирается тактика последующей терапии. Воспалительные заболевания почек и мочевыводящих путей и требуют проведения в обязательном порядке ультразвукового исследования.
Анализ на бакпосев позволит определить разновидность патогена, спровоцировавшего повышение лейкоцитов. На основании полученных результатов врачом подбирается препарат из группы антибактериальных лекарственных средств (антибиотиков), чувствительных к патогенному микроорганизму.
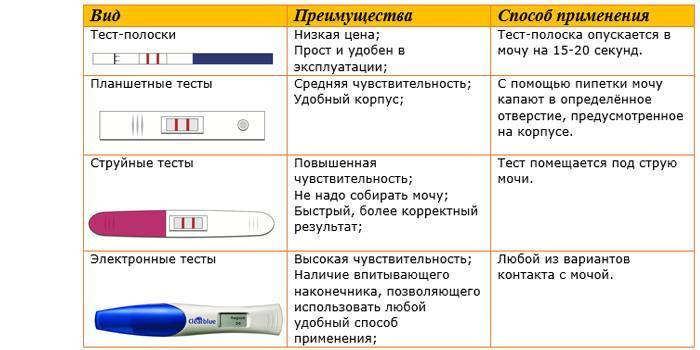
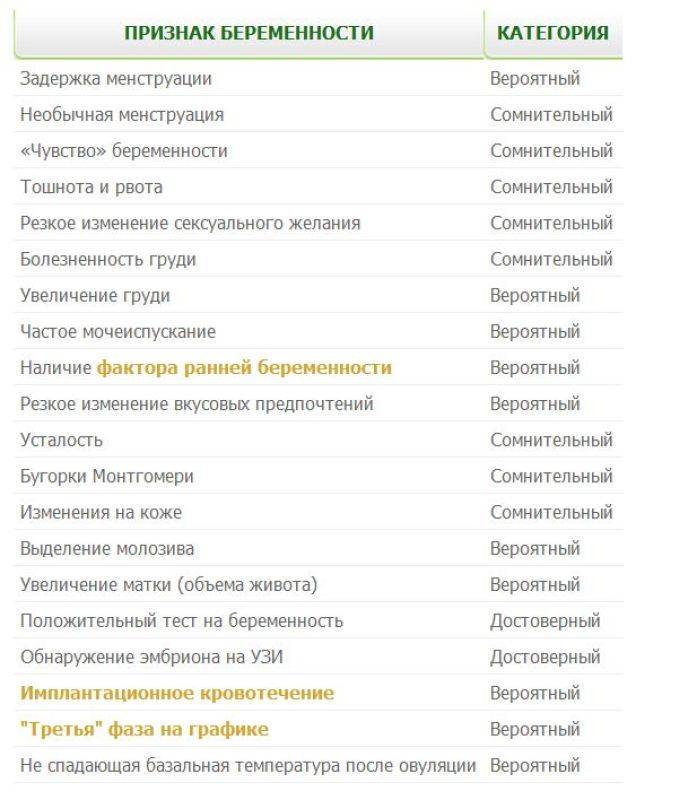
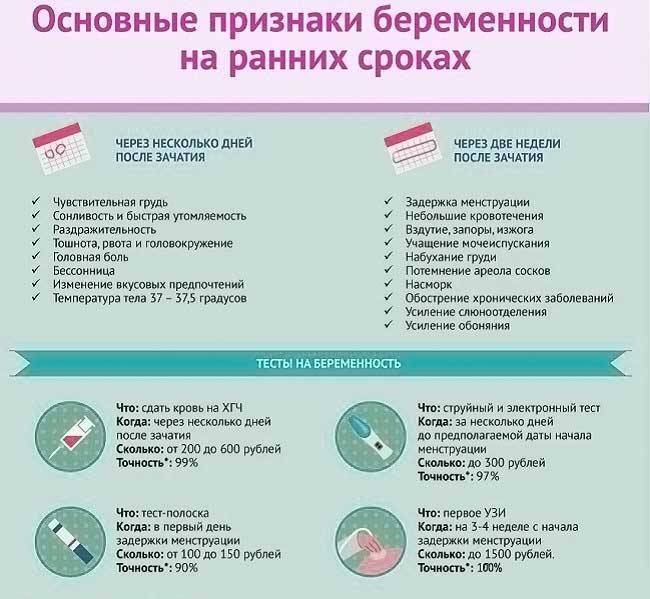
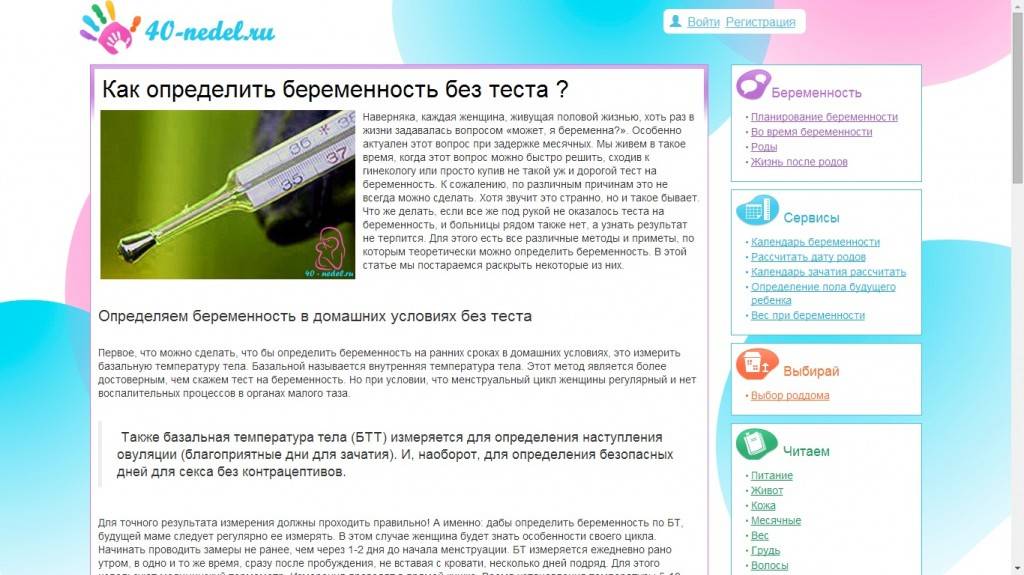
Как без теста узнать: беременна или нет
Ни для кого не секрет, что современные методы диагностики позволяют определить наличие беременности задолго до наступления задержки. Однако бывают ситуации, в которых нет возможности приобрести тест для определения беременности на ранних сроках или посетить лабораторию для сдачи крови на ХЧГ. Также не всегда есть время посетить кабинет УЗИ, а желание узнать, наступила беременность или нет, не дает спокойно мыслить и жить.
В таких случаях на помощь придут домашние методы определения беременности, о которых мы и поговорим в сегодняшней публикации.
Определение беременности методом измерения базальной температуры
Пожалуй, это самый из достоверных и простых способов определения беременности в домашних условиях. Благодаря процессам, которые происходят в женском организме, базальная температура изменяется в зависимости от фазы менструального цикла. Поэтому, если после овуляции базальная температура поднялась до отметки 370С и держится на этой отметки спустя две недели после указанного срока, то, скорее всего, беременность наступила. Однако чтобы результаты были действительно достоверными необходимо измерять базальную температуру ежедневно в одно и то же время, не ставая с постели.
Определение беременности по внешним симптомам и внутренним ощущениям
Косвенными свидетельствами наличия беременности являются следующие ощущения, которые может отметить женщина: набухание груди, изменение вкусов и предпочтений в еде, тошнота, сонливость, резкое увеличение или снижение аппетита. Многие женщины именно по этим симптомам определяют наличие беременности.
Определение беременности при помощи йода
Одним из наиболее популярных народных способов определения беременности без тестов, УЗИ и анализов является использования аптечного йода. Чтобы провести исследование, необходимо подготовить небольшую емкость, собрать в нее утреннюю мочу и капнуть одну каплю йода.
Если йод в моче сразу расплывется и раствориться, то это говорит о том, что беременности нет. Однако если капля йода задерживается на поверхности, что велика вероятность того, что вскоре вы станете мамочкой.
Исследование мочи
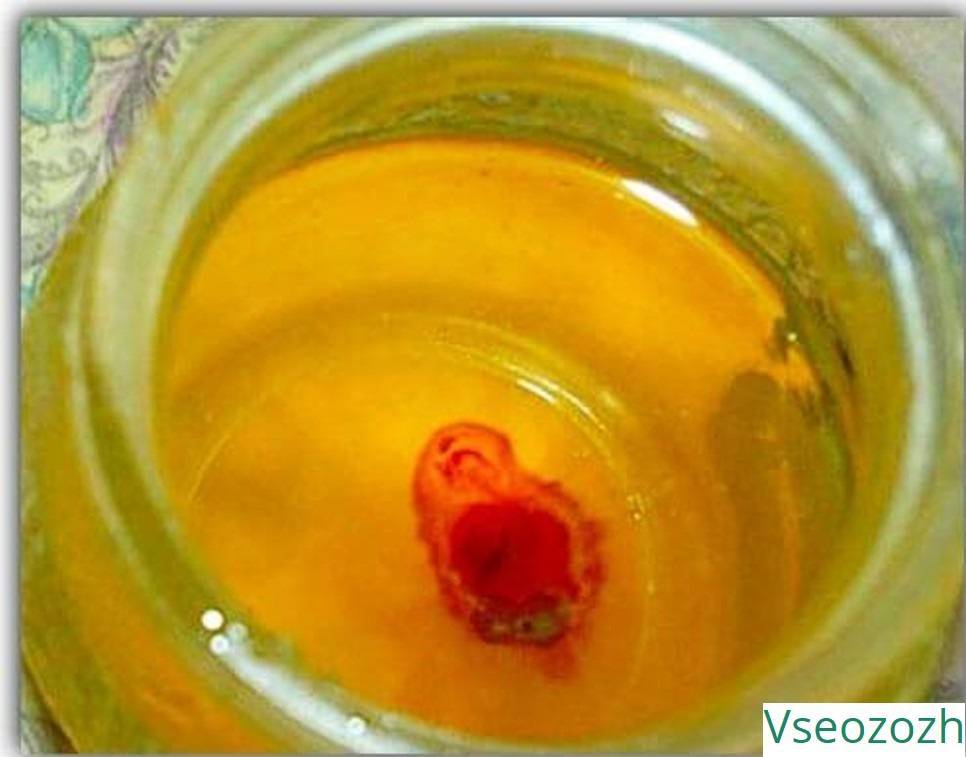
Еще один народный метод определения наличия беременности по моче: для проведения исследования необходим закипятить мочу, перелить ее в стеклянную посуду и наблюдать за реакцией. Если в моче появляется осадок, похожий на хлопья, то это говорит о наличии беременности. Однако отметим, что такой осадок может появиться и в том случае, если у женщины имеются проблемы со здоровьем.
Толкование снов
Наши предки утверждали, что если во сне молодая женщина увидела рыбу, то это свидетельствует о том, что в ее животике уже живет малыш. Также о беременности говорят сны, в которых вы видите котят, щенков и даже мышек.
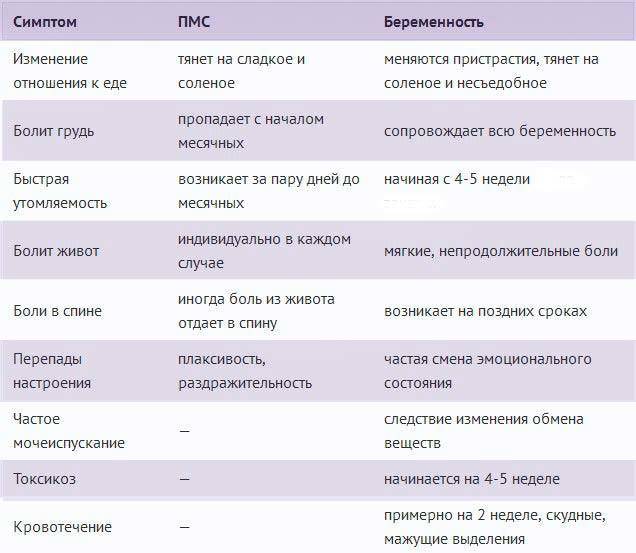
Естественно, достоверными данные методы определения беременности назвать тяжело, поэтому лучше полагаться на современные методы диагностики. Ведь очень часто симптомы, присущие беременности на ранних сроках, могут ощущаться и перед месячными, благодаря гормональным изменениям в организме. Так что прислушайтесь к своему телу и своим ощущениям и посетите в ближайшее время гинеколога, если с наступлением задержки менструации у вас наблюдаются следующие признаки:
- не присущая ранее раздражительность и плаксивость;
- болезненные ощущения в области молочных желез, увеличение объема груди;
- тошнота и рвота в любое время суток, при условии, что они не связанны с отравлением;
- тянущие и болезненные ощущения внизу живота;
- обильные прозрачные выделения без запаха;
- резкое увеличение или снижение либидо и сексуального влечения;
- учащенное мочеиспускание.
Отметим, что в совокупности с задержкой менструации, один или несколько вышеперечисленных признаков, в большинстве случаев подтверждает наличие беременности.
Вот так можно определить беременность в домашних условиях, ну а чтобы подтвердить свои догадки обязательно обратитесь к врачу.
Удачи вам и того результата, который вы ожидаете.
Сроки проведения УЗИ плода
На каких сроках (триместрах) беременности делают УЗИ — один из основных вопросов, интересующих будущих родителей.
Согласно приказу Министерства здравоохранения Российской Федерации №457 от 28 декабря 2000 года, в обязательное обследование беременных женщин наряду с проведением биохимического скрининга (анализ крови на содержание специфических белков) входит УЗИ, которое проводится на сроке 11-13 недель, а также 2 морфологических УЗИ во втором и третьем триместрах. Всего за период беременности проводится трехкратное скрининговое УЗ-обследование.
Плановые УЗИ плода по неделям беременности делают в следующие сроки:
- скрининг 1 триместра — в 11-13 недель;
- скрининг 2 триместра — в 20-24 недель;
- скрининг 3 триместра — в 32-34 недели.
Дополнительные (внеплановые) УЗ-исследования могут проводиться по рекомендации врача на любом сроке беременности. Это не должно пугать пациентку, поскольку УЗИ не оказывает вредной нагрузки на организм. Повторные процедуры могут назначаться для уточнения диагноза либо, при обнаружении той или иной патологии беременности, для принятия необходимых мер по улучшению состояния здоровья женщины и плода.
Первое УЗИ плода помогает установить точный срок беременности, получить данные о размере и количестве эмбрионов, услышать сердцебиение плода, оценить степень его развития, обнаружить возможные отклонения.
Частота сердечных сокращений, формирование носовой кости, толщина воротниковой области и копчико-теменной размер (КТР) — крайне важные параметры, по которым судят о формировании плода. Существенные отклонения от норм вкупе с соответствующими результатами лабораторных анализов будут указывать на наличие патологии беременности.
Важно! Расшифровкой скрининга должен заниматься профессионал. Только так вы можете быть уверены, что никакая патология беременности не осталась незамеченной
Попытки самостоятельно оценить результаты УЗИ не дадут объективной картины происходящего и лишь добавят тревог в и без того эмоционально сложный для будущих родителей период.
На втором УЗИ при беременности врач-гинеколог проверяет, соответствуют ли размеры плода текущему этапу беременности. Оцениваются длина конечностей ребенка, размеры его головы, внутренних органов, объемы груди и живота и т.д
Не менее важно в этот период проследить, нормально ли развиваются внутренние органы, позвоночник, сердечно-сосудистая система
Также во время УЗИ-скрининга 2 триместра оценивается состояние стенок и шейки матки, придатков, расположение, толщина и структура плаценты, число сосудов в пуповине.
1
УЗИ плода
2
УЗИ плода
3
УЗИ плода
Третье УЗИ плода — ключевое. На этом этапе врач тщательно анализирует соответствие анатомического и функционального состояния плода нормам скрининга для данного периода беременности. Чрезвычайно важным является выявление поздних пороков развития.
Если результаты скрининга 3 триместра показывают некоторую задержку в развитии плода, пациентке назначается дополнительная диагностика (оценка кровотока в сосудах матки, эмбриона и пуповины). Также доктор анализирует состояния системы «матка-плацента-плод»
Пристальное внимание при этом уделяется плаценте — зоне ее прикрепления, степени зрелости и толщине
Определение пола ребенка при третьем плановом скрининге по точности достигает 90%.
Более подробную информацию о пренатальных скринингах вы можете прочитать здесь.
Внеплановые УЗИ при беременности проводятся, если:
- пациентка испытывает боли внизу живота;
- перенесла инфекционное заболевание;
- не ощущает шевеления плода после 20-й недели;
- имеет кровянистые и иные выделения;
- началась преждевременная родовая деятельность;
- появились схватки на сроке 36-40 недель;
- имеются другие осложнения беременности.
Лечение
1. Острое заболевание
Лечение возникшей патологии нельзя откладывать. Развиваясь, болезнь может принести негативные последствия для женщины и ребенка. Это именно тот случай, когда прием антибиотиков во время беременности оправдан. Врач подбирает максимально безопасные для плода антибиотики: в зависимости от триместра, используются те или иные препараты. За ходом лечения необходимо строго следить, поэтому при острой форме рекомендуется стационар.
Препараты, назначаемые врачом:
- антибиотики — воздействуют на возбудителя патологии: пенициллины, нутрифоновый ряд лекарств, цефалоспорины и другие лекарства, согласно триместру беременности;
- спазмолитики — подавляют мышечные спазмы;
- болеутоляющие — снимают болевые ощущения;
- уроантисептики — оказывают противомикробное действие;
- общеукрепляющая терапия, прием витаминов, фитотерапия, седативные вещества. Эффективен прием канефрона, обладающего спазмолитическим, противовоспалительным и болеутоляющим действием. Это растительный препарат, позволяющий снять лекарственную нагрузку на организм;
- физиотерапия, катетеризация, дезинтоксикация и другие виды воздействия;
- позиционная терапия — для очищения почки от застоя мочи.
Постельный режим (около 1 недели) рекомендован в острой фазе болезни, при сильных болях, температуре. Далее желательно проводить время в движении, чтобы восстановить движение мочи из пораженного органа. Поза «кошки», которую беременной рекомендовано принимать несколько раз в день по 10–15 минут, способствует лучшей работе почек.
2. Хронический пиелонефрит
Лечение хронической формы, если нет отклонений в анализах, может происходить дома. Как лечить данную форму, определяет врач. Если симптомы не беспокоят, и женщина чувствует себя хорошо, обычно врач дает общие рекомендации.
При диагностике у больной хронической почечной недостаточности схема лечения корректируется (запрещается применять нефротоксичные антимикробные лекарства).
Прогноз лечения благоприятный. В некоторых случаях возможен переход острой болезни в хроническую форму. Случается, развиваются осложнения.
Диабет у детей: симптомы, профилактика
Заместитель главного врача по детству государственного учреждения здравоохранения «Городская клиническая больница № 2 г. Тулы им. Е. Г. Лазарева» Татьяна Николаевна Корягина ответила на вопросы и рассказала, почему возникает сахарный диабет, и нужно ли детям проходить обследование у эндокринолога.
Число людей, больных сахарным диабетом, неуклонно растет. Каковы причины возникновения заболевания?
Сахарный диабет – заболевание, характеризующееся постоянным избыточным уровнем глюкозы в крови. Это заболевание одно из серьезных, приводящее к инвалидности ребенка.
У детей, как правило, встречается первый тип диабета. Для него характерен чрезмерно высокий уровень глюкозы в крови. Поэтому ребенок нуждается в постоянном введении инсулина.
Основные причины, отягощающие развитие сахарного диабета у ребенка:
— оба родителя или только мать больны сахарным диабетом;
— избыточный вес в момент рождения (более 4,5 кг);
— вирусные болезни;
— ожирение;
— нарушенный обмен веществ;
— слабый иммунитет.
На что нужно обращать внимание родителям?
На ранних стадиях симптомы сахарного диабета у ребенка могут не проявляться. Насторожить должны следующие признаки:
— снижение веса при повышенном аппетите;
— жажда;
— избыток мочи (более 2 литров в сутки);
— осложнения при инфекциях, их тяжелая форма протекания;
— плохая концентрация внимания;
— быстрая и сильная утомляемость;
— зуд в промежности после мочеиспускания;
— повышение глюкозы в крови более 5,6 ммоль/л;
— тошнота и рвота;
— снижение зрения (стремительное).
При обнаружении этих признаков необходимо срочно обратиться к врачу-педиатру для проведения обследования и консультирования с врачом-эндокринологом.
Что нужно знать и делать родителям при обнаружении сахарного диабета у ребенка?
— Иметь представление о характере заболевания и его возможных последствиях.
— Строго следить за соблюдением ребенком рекомендаций врача по лечению заболевания путем своевременного ввода инсулина специальной шприц-ручкой, удобной в применении, так как ребенок может сам заправлять ее, устанавливать дозу введения и вводить препарат.
— Обеспечить постоянный контроль за соблюдением ребенком режима питания, количества и состава пищевых продуктов.
— Изменить характер питания ребенка, придерживаясь следующих принципов:
отказаться от мучного и макаронных изделий; сократить количество потребления жиров животного происхождения; отдавать предпочтение фруктам (с небольшим содержанием сахаров), овощам и зелени; исключить из рациона питания ребенка копчености, острые пряные закуски и приправы, возбуждающие аппетит; вторые блюда лучше готовить на пару (противопоказаны гуси, утки, жирная баранина, свинина) и без соли, слегка подсаливая их в готовом виде (в день разрешается не более 4-5 г соли).
— Осуществлять ежедневный контроль уровня глюкозы в крови у ребенка при помощи глюкометра.
— Планировать заранее действия при нарушении обычного режима (дальняя поездка, визит в гости или в театр, физическая нагрузка), не забывая, что ребенку, находящемуся на инсулине, необходимо постоянно носить с собой сладкую конфету или 1-2 яблока для предотвращения гипогликемии.
Профилактика сахарного диабета у детей
Профилактика сахарного диабета у детей главным образом определяется правильным питанием, если он — не наследственный. Ограничьте своих детей в приеме сладенького и хлебобулочных фабрикатов; необходимо значительно снизить употребление сладкой газированной воды и шоколадок; отменить «чупа-чупсы» и сухарики. Рацион должен быть насыщен овощами, фруктами, кисломолочными продуктами.
Нужно устранять факторы риска этой болезни: предупреждать вирусные заболевания, обучить ребенка правильно воспринимать стрессовые ситуации, контролировать массу тела и заниматься спортом.
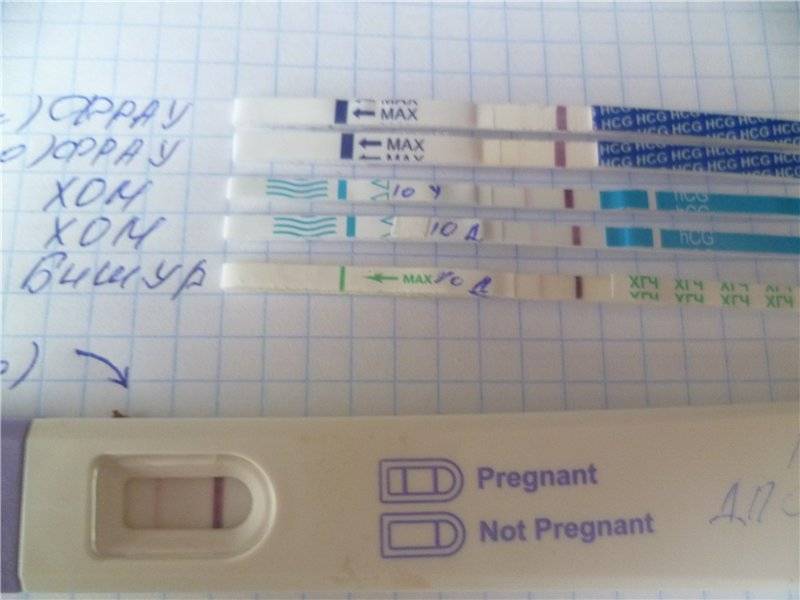
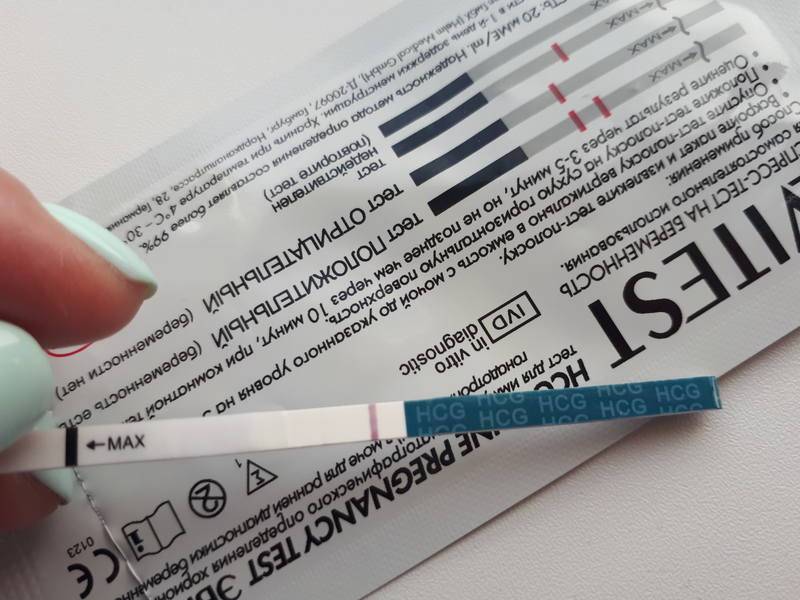
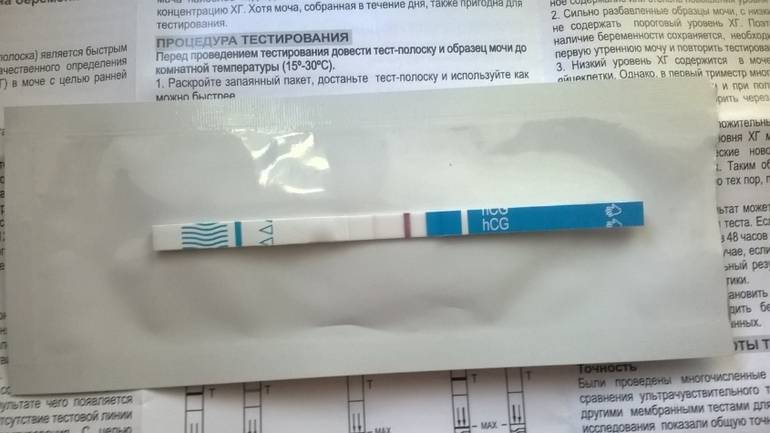
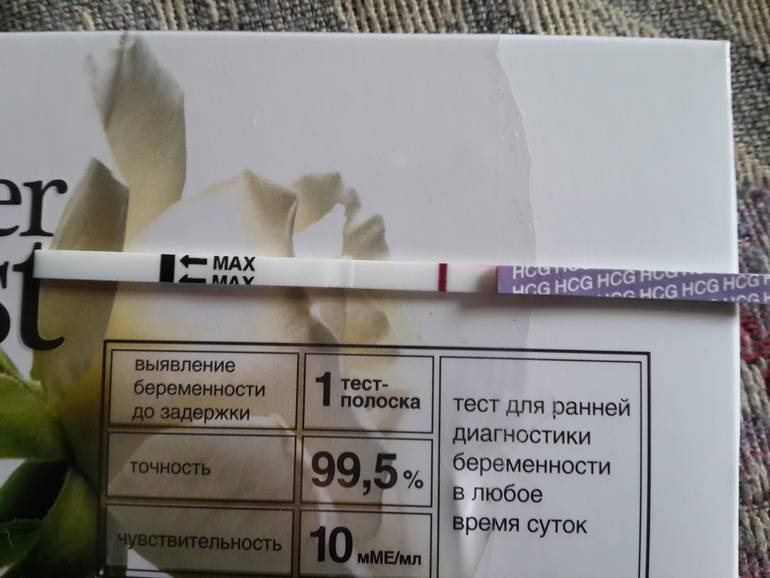
Какие анализы сдают на беременность
Основной анализ называется кратко «ХГЧ» и основывается на выявлении в крови концентрации специфического маркера зачатия. Это особый гормон у беременной женщины. Он вырабатывается клетками хориона (оболочки зародыша), обеспечивая существование желтого тела и развитие эмбриона.
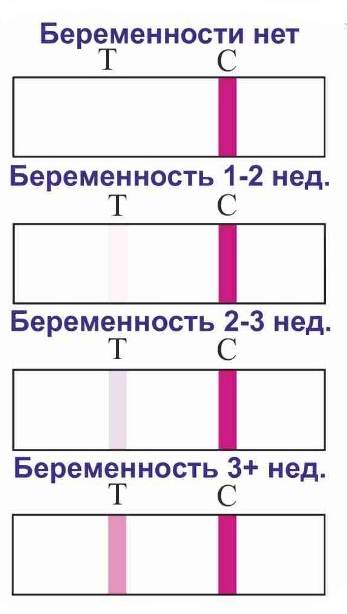
Определение ХГЧ в сыворотке крови — основа анализа на беременность: его концентрация в крови растет в геометрической прогрессии и в первый день задержки менструального цикла достигает 25 мМЕ/мл. На основании этого исследования гинеколог определяет присутствие в организме хориальной ткани, а значит — зачатие ребенка у женщины. Сдача крови на беременность делает возможным уже на 9-12 день после полового акта установить факт оплодотворения. Пик концентрации ХГЧ — между 8-10 неделями беременности, затем начинает снижаться. При многоплодной беременности в анализах уровень ХГЧ будет выше.
Сроки беременности по крови — норма ХГЧ по неделям
| Недели беременности * | Норма, мМЕ/мл |
|---|---|
| Беременность 2-3 недели | 10,0-50,0 |
| 4 недели | 40,0-6.000 |
| 5 недели | 1.000-20.700 |
| 6 недель | 2.200-74.200 |
| 7 недель | 6.000-130.000 |
| 8 недель | 12.900-190.000 |
| 9 недель | 18.500-205.000 |
| 10 недель | 18.000-290.000 |
| 11 недель | 16.500-180.000 |
| 12 недель | 14.500-125.000 |
| 13 недель | 12.500-95.000 |
| 14 недель | 10.500-80.000 |
| 15 недель | 9.000-70.000 |
| 16 недель | 7.000-64.000 |
| 17 недель | 5.500-56.000 |
| 18 недель | 4.500-50.000 |
| 19 недель | 3.300-40.000 |
| 20 недель | 2.500-32.000 |
| 21-26 недели | 1.800-25.000 |
| 26-43 недели | 1.800-59.000 |
| Мужчины | ХГЧ < 5,0 |
| Небеременные женщины | ХГЧ < 5,0 |
* Указаны акушерские недели. Акушерский срок начинается с первого дня последней менструации.
Когда еще нужно сдать кровь при беременности
Регулярный мониторинг показателей ХГЧ во время вынашивания плода является методом контроля за нормальным его развитием, т.н. «пренатальный скрининг». Сдают анаизы на ХГЧ в установленные сроки для выявления возможных патологий. Пониженный уровень гормона в крови может свидетельствовать о неразвивающейся или внематочной беременности, угрозе выкидыша.
Однако, чтобы пренатальная диагностика была более достоверной, сдают не один ХГЧ. Вместе с ним проверяются следующие маркеры: АФП, Е3 (альфа-фетопротеин, свободный эстриол), делается УЗИ скрининг с последующей интерпретацией результатов согласно установленных регламентов.
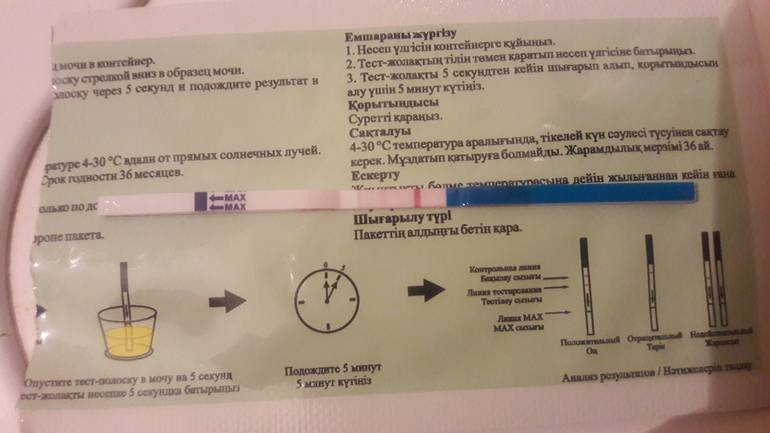
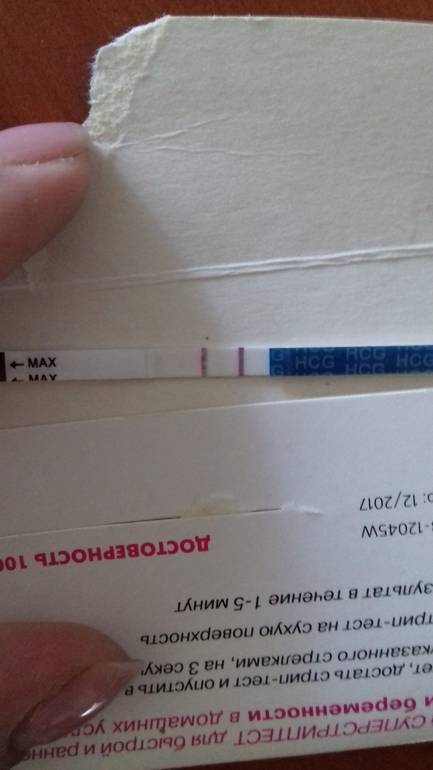
Правила сдачи анализа на беременность
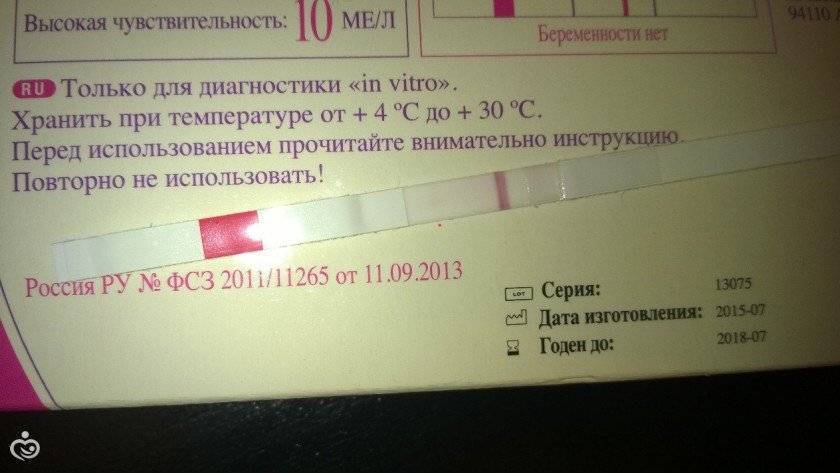
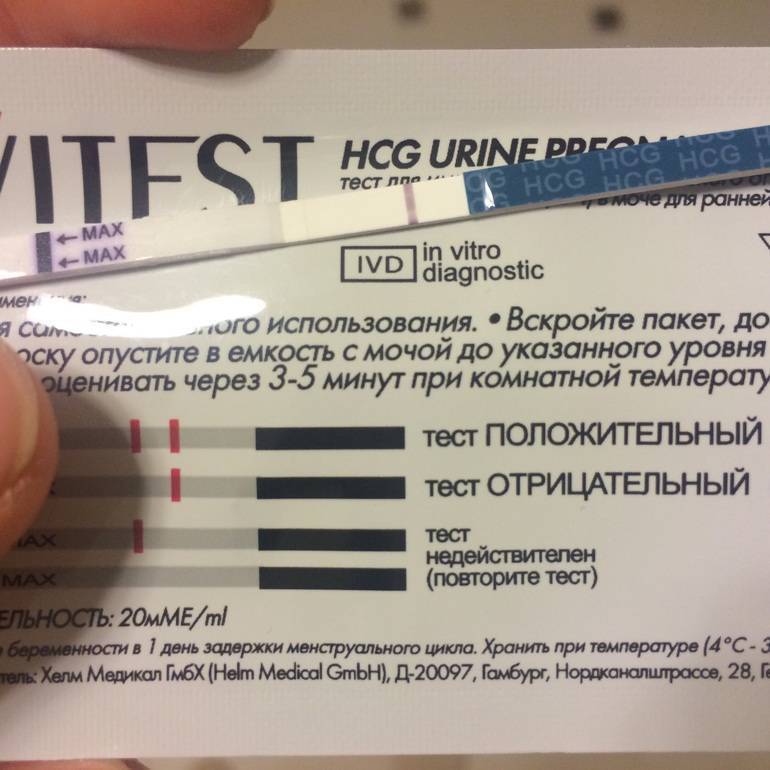
- Сроки, когда анализ покажет беременность — это 1-2 день задержки менструации и более;
- Какая достоверность — около 99%, меньще — если тест проводится до задержки;
- Сдают этот анализ натощак (не менее 3-4 и не более 14 часов голодания). Без ограничений можно пить воду без газа.
- Сроки готовности теста — 6-8 часов с момента сдачи.
- Как можно получить ответ быстрее? Кровь у нас в клинике сдаётся с 10.00 — 20.00. по будням, и до 17.00 в субботу и воскресенье. Если Вы хотите ускорить получение результата анализа и узнать, есть беременность или нет в тот же день, постарайтесь быть у нас с 10.00 до 12.00!
Цена анализа крови на беременность — 550 рублей;Взятие крови из вены — 450 рублей.
home
Где сдать кровь на беременность в Москве
Если есть хоть сомнения в наличии или отсутствии беременности, сдайте анализ на беременность с первого дня задержки месячных. При положительном результате сделайте УЗИ для уточнения расположения плодного яйца и посетите гинеколога. В случае, если кровь покажет отрицательный результат, а задержка есть и нет месячных, то посетите гинеколога-эндокринолога для уточнения причин нарушения цикла. Приглашаем в наш медицинский центр!
Взятие материала в течении всего рабочего дня, с 10-00. Срок готовности: если сдать анализы крови с 10 до 12-00 — то результат можно получить в тот же день вечером; если сдаете после 12-00 — то на следующий день. Узнать ответ можно по телефону или получить на электронную почту.
Положительный анализ на беременность?Что делать дальше:Ведение
беременности Прерывание
беременности
УЗИ после ЭКО
Только после проведения ультразвукового исследования можно судить об успешности процедуры ЭКО. Первое УЗИ проводится через 21 день после подсадки эмбрионов в матку
Во время аппаратного обследования специалист обращает особое внимание на такие показатели, как:
- локализация эмбриона;
- факт прикрепления зародыша к эндометрию;
- наличие гипертонуса матки;
- отслоение зародыша;
- состояние половых желез.
С помощью первого УЗИ не просто подтверждают беременность, но и выявляют возможные патологии. Если эмбрион закрепился в маточной трубе или внутри яичника, гестацию прерывают. Гипертонус миометрия свидетельствует о высокой вероятности самопроизвольного аборта. Поэтому в случае обнаружения проблемы проводят соответствующее лечение.
Типы ультразвукового обследования
Для контроля особенностей течения гестации могут использоваться 2 типа УЗИ:
- Трансабдоминальное (внешнее) – проводится с помощью датчика, который располагается на наружной стенке брюшной полости. Такой тип УЗИ чаще всего используют на более поздних сроках гестации – во 2 и 3 триместрах;
- Трансвагинальное – осуществляется с помощью чувствительного датчика, который вводится во влагалище. Данный метод является более точным и позволяет диагностировать беременность на ранних сроках.
Согласно статистическим данным, экстракорпоральное оплодотворение завершается успешно в 40% случаев. Часто во время завершающего этапа ЭКО в полость матки переносят несколько эмбрионов. В большинстве случаев в эндометрий имплантируется только один из них, однако исключать вероятность многоплодной беременности нельзя. Также первое УЗИ позволяет выявить внематочную беременность, развитие которой чревато не только гибелью плода, но и разрывом фаллопиевой трубы.
Расшифровка результатов анализа
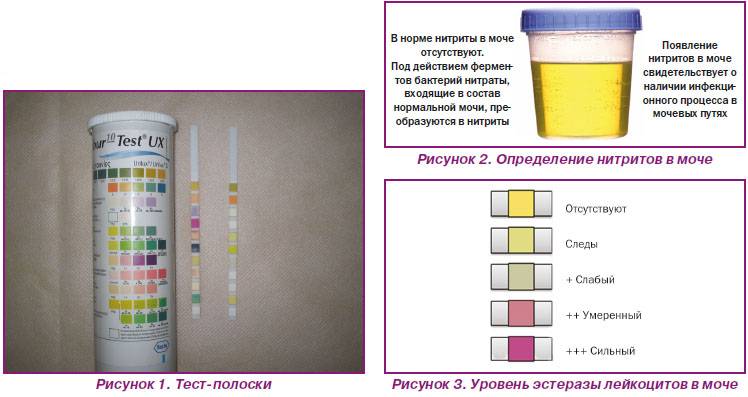
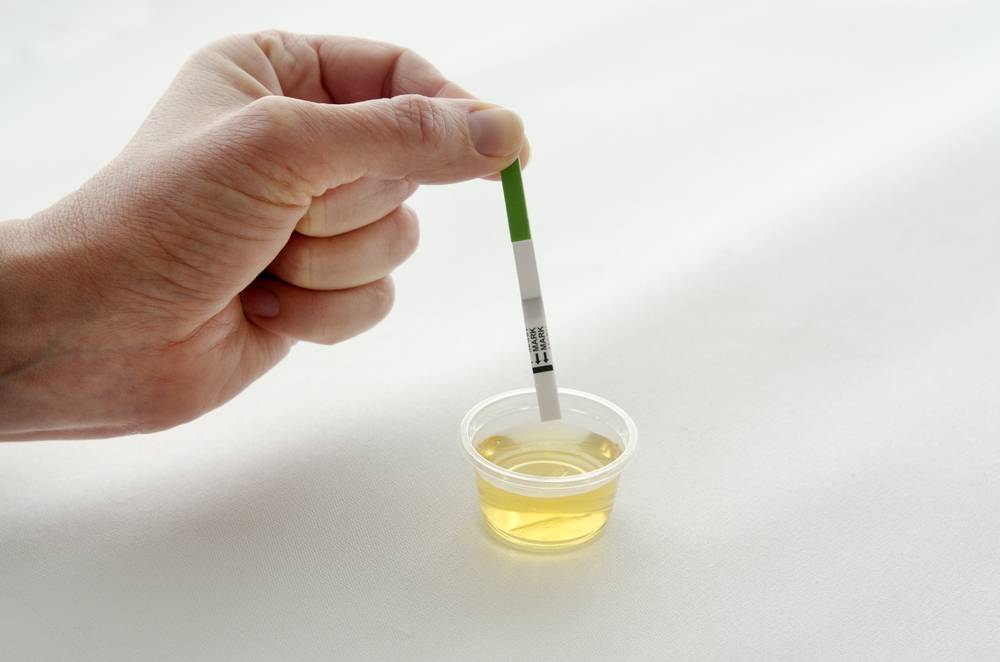
Лейкоциты в моче: какие показатели считаются нормой (общий анализ)
Норма лейкоцитов в моче устанавливается отдельно для каждой возрастной группы. На количественные показатели, в том числе влияет пол.
| Возраст | Единичные лейкоциты (обнаруживаются специалистом в поле зрения), ед. |
| Девочки (с рождения до 18 лет) | от 0 до 7 |
| Мальчики (с рождения до 18 лет) | от 0 до 5-7 |
| Женщины | от 0 до 5 |
| Мужчины | от 0 до 3 |
Повышенным будет считаться показатель выше 2000 клеток на один миллилитр объема мочи. У женщин норма лейкоцитов в анализе мочи может быть выше — допустимое значение до 4000 клеток.
Повышенное содержание лейкоцитов в моче может быть:
- истинным, связанным с воспалительными заболеваниями внутренних органов;
- ложным (попадание лейкоцитов в мочу происходит из половых органов из-за плохо проведенной гигиены перед сбором биоматериала, в связи с заболеваниями половых органов, к примеру, вульвовагинита у женщин и баланопостита — у мужчин);
- инфекционным (патологии мочевыводящих путей);
- неинфекционным (провоцируется циститом на фоне аллергических реакций, аутоимунными заболеваниями, приемом некоторых лекарственных средств).
Лейкоцитурия может быть незначительной (до 40 клеток в поле видимости), умеренной (выше 40, но не более 100), выраженной (больше ста видимых клеток) и подразделяется на подтипы. Определить точно подтип общим анализом мочи невозможно — требуется дополнительное лабораторное и диагностическое исследование.
Анализ крови на уровень мочевой кислоты
Мочевая кислота – это окончательный продукт распада пуринов. Ежедневно человек получает пурины вместе с продуктами питания, преимущественно с мясными продуктами. Затем с помощью определенных ферментов, пурины перерабатываются с образованием мочевой кислоты.
В нормальных физиологических количествах мочевая кислота нужна организму, она связывает свободные радикалы и защищает здоровые клетки от окисления. Кроме того, она так же, как и кофеин, стимулирует клетки головного мозга. Однако повышенное содержание мочевой кислоты имеет вредные последствия, в частности может приводить к подагре и некоторым другим заболеваниям.
Исследование уровня мочевой кислоты дает возможность диагностировать нарушение обмена мочевой кислоты и связанные с этим заболевания.
1
Ревматологическое обследование
2
Ревматологическое обследование
3
Ревматологическое обследование
Когда нужно провести обследование:
- при впервые возникшей атаке острого артрита в суставах нижних конечностей, возникшей без очевидных причин;
- при рецидивирующих атаках острого артрита в суставах нижних конечностей;
- если у вас в роду есть родственники страдающие подагрой;
- при сахарном диабете, метаболическом синдроме;
- при мочекаменной болезни;
- после проведения химиотерапии и/или лучевой терапии злокачественных опухолей (и особенно лейкозов);
- при почечной недостаточности (почки выводят мочевую кислоту);
- в рамках общего ревматологического обследования, необходимого для выяснения причины воспаления сустава;
- при продолжительном голодании, посте;
- при склонности к чрезмерному употреблению спиртных напитков.
Уровень мочевой кислоты
Уровень мочевой кислоты определяют в крови и в моче.
Мочевая кислота в крови называется урекемия, в моче – урикозурия. Повышенное содержание мочевой кислоты – гиперурикемия, пониженный уровень мочевой кислоты – гипоурикемия. Патологическое значение имеет только гиперурикемия и гиперурикозурия.
Концентрация мочевой кислоты в крови зависит от следующих факторов:
- количества пуринов, поступающих в организм с едой;
- синтеза пуринов клетками организма;
- образования пуринов вследствие распада клеток организма из-за болезни;
- функции почек, выводящих мочевую кислоту вместе с мочой.
В обычном состоянии наш организм поддерживает уровень мочевой кислоты в норме. Увеличение ее концентрации так или иначе связано с обменными нарушениями.
Нормы содержания мочевой кислоты в крови
У мужчин и женщин может наблюдаться различная концентрация мочевой кислоты в крови. Норма может зависеть не только от пола, но и возраста человека:
- у новорожденных и детей до 15 лет – 140-340 мкмоль/л;
- у мужчин до 65 лет – 220-420 мкмоль/л;
- у женщин до 65 лет – 40- 340 мкмоль/л;
- у женщин старше 65 лет – до 500 мкмоль/л.
Если превышение нормы происходит в течение длительного времени, то кристаллы соли мочевой кислоты (ураты) откладываются в суставах и тканях, вызывая различные болезни.
Гиперурикемия имеет свои признаки, но может протекать и бессимптомно.
Причины повышения содержания мочевой кислоты:
- прием некоторых лекарственных препаратов, например мочегонных;
- беременность;
- интенсивные нагрузки у спортсменов и людей, занимающихся тяжелым физическим трудом;
- длительное голодание или употребление продуктов, содержащих большое количество пуринов;
- некоторые болезни (например, эндокринные), последствия химиотерапии и облучения;
- нарушенный обмен мочевой кислоты в организме из-за дефицита некоторых ферментов;
- недостаточное выделение мочевой кислоты почками.
Как снизить концентрацию мочевой кислоты
Те, кто болен подагрой, знают, сколько неприятностей может доставить повышенная концентрация мочевой кислоты. Лечение этого недуга должно быть комплексным и обязательно включать прием препаратов, снижающих концентрацию мочевой кислоты в крови (ингибиторы ксантиноксидазы). Рекомендуется употребление большего количества жидкости и снижение потребления продуктов богатых пуринами.
Важно также постепенно избавиться от лишнего веса, поскольку ожирение обычно ассоциируется с повышением мочевой кислоты. Диета должна быть составлена так, чтобы количество продуктов, богатых пуринами было ограничено (красное мясо, печень, морепродукты, бобовые)
Очень важно отказаться от алкоголя. Необходимо ограничить употребление винограда, томатов, репы, редьки, баклажанов, щавеля – они повышают уровень мочевой кислоты в крови. Зато арбуз, наоборот, выводит мочевую кислоту из организма. Полезно употреблять продукты, ощелачивающие мочу (лимон, щелочные минеральные воды).
Как определить беременность по моче
В прошлом, до появления специальных медицинских приспособлений, беременность определяли несколькими народными способами, которыми каждая девушка может и сегодня воспользоваться в домашних условиях. Так, есть несколько методов определения беременности по моче. Для каждого из следующих вариантов необходимо собрать в чистую емкость утреннюю мочу и провести тест в короткое после сбора время (обычно около 20 минут).
1. Чтобы определить беременность содой, нужно добавить в мочу чайную ложку и понаблюдать. Если никакой реакции не последовало, а сода опустилась на дно, значит, результат положительный. Однако если наблюдается реакция в виде бурления и пузырьков – результат отрицательный и вы не беременны.
2. Определить ранний срок беременности без теста можно, вскипятив мочу и перелив ее в стеклянную емкость. Если на дне появился белый осадок, значит результат положительный.
3. Самой определить беременность без теста можно, если на чистую бумажную полоску капнуть пару капель йода и опустить их в емкость с мочой. Если йод изменил цвет на фиолетовый – вас ожидает пополнение.
4. Попробуйте в емкость с мочой добавить каплю йода: если она растворилась – беременности нет; если же капля осталась цельной и держится на поверхности – вы беременны.
5. Возможно, определить наступление беременности с помощью марганцовки. Для этого нужно размешать небольшое количество порошка с водой и добавить розовую воду к моче в равных пропорциях. При беременности смесь побелеет.
6. Определить беременность на раннем сроке поможет измерение на протяжении нескольких дней температуры ртутным градусником в прямой кишке. Делать это нужно утром, ещё не встав с кровати и не совершив резких телодвижений. Если температура стабильно держится выше 37°С, можно предполагать, что беременность есть.