SQLITE NOT INSTALLED
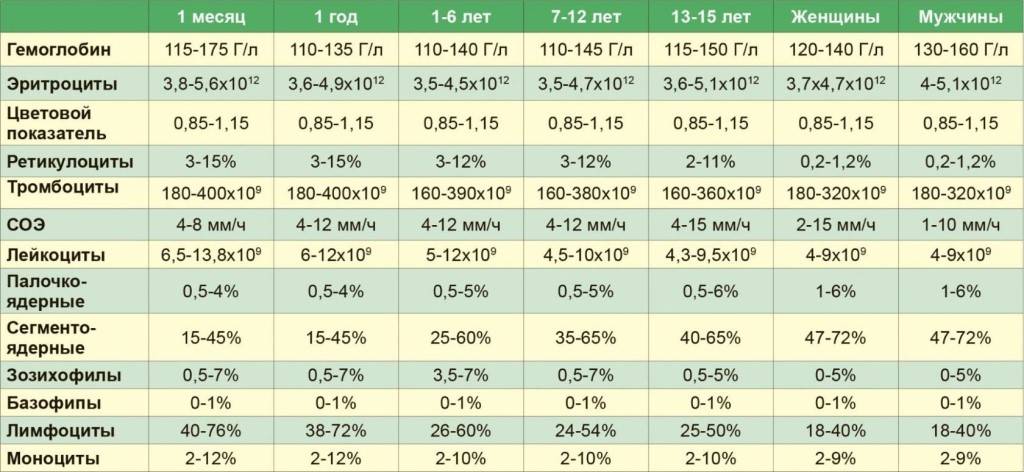
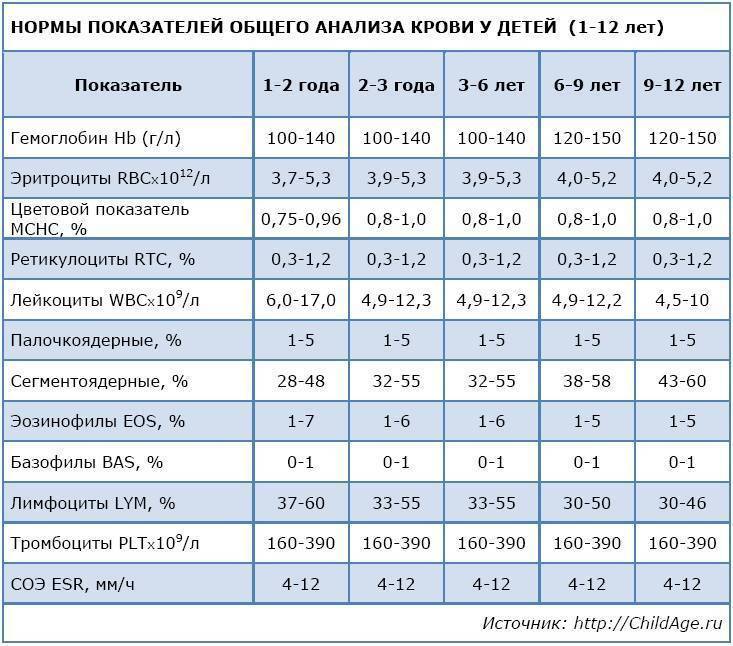
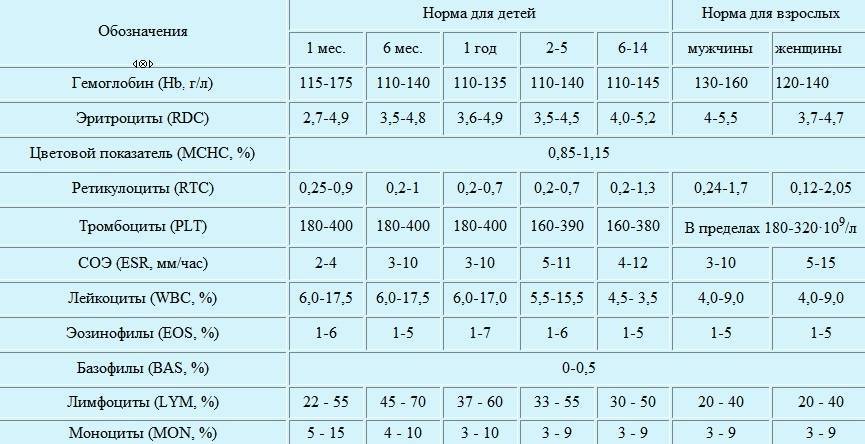
Норма моноцитов в крови у детей
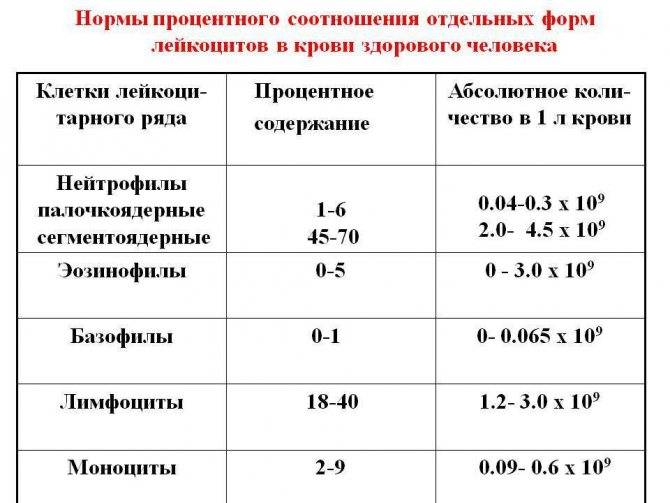
Различают два вида выдачи результатов исследованияу маленьких пациентов. Показатель может быть представлен как относительный процент от суммарного числа всех лейкоцитов или как абсолютное число.
С целью определения: здоров ребёнок или нет, достаточно провести клинический анализ крови, где будет указано относительное значение параметра. Однако эти данные недостаточно информативны для оценки выраженности моноцитоза и установления причин его возникновения. В этом случае маленькому пациенту назначается более точное исследование – лейкоцитарная формула с обязательной микроскопией мазка. При этом подсчитывается точное количество клеток в биоматериале.
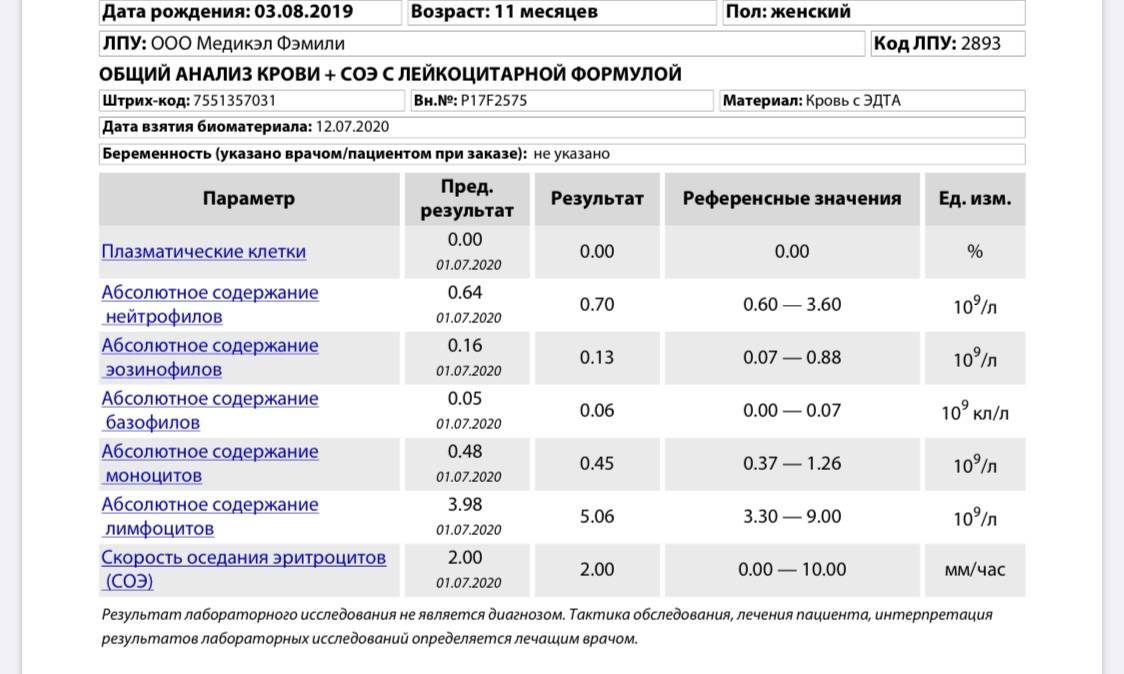
Уровень моноцитов у ребёнка варьирует для различных возрастов. Так, их количество в первые недели жизни у здорового малыша от 0,05 до 1,2*109/л.
Повышенные моноциты в крови у ребенкав первый год жизни выделяются для обеспечения максимальной защиты от инфекции, поскольку иммунитет ещё полноценно не сформирован. Начиная со второго года, уровень моноцитов находится в пределах от 0,05 до 0,5*109/л. Допускается незначительное отклонение на 0,1-0,3*109/л.
После 16 лет верхний порог нормы увеличивается до 0,6*109/л.
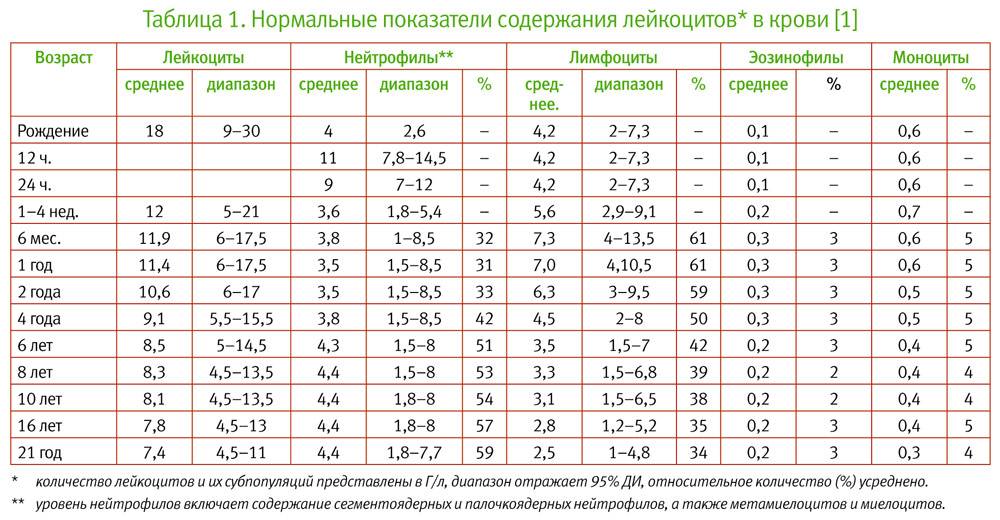
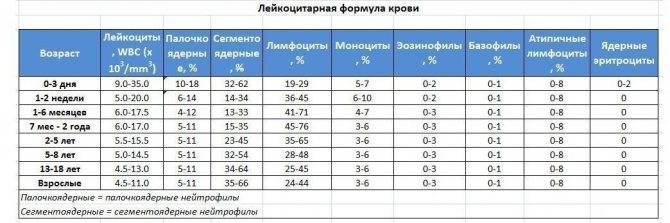
Процентное отношение от суммарного числа всех белых клеток крови с учётом возраста представлено в таблице.
| Возраст | Нормальная величина, % |
| До 2 недель | 5 – 15 |
| До года | 5 – 10 |
| От 1 до 3 лет | 2,7 – 10 |
| Старше 3лет | 3 – 12 |
Следует подчеркнуть, что при интерпретации данных лабораторного исследование значение врач придаёт только возрасту, пол не учитывается.
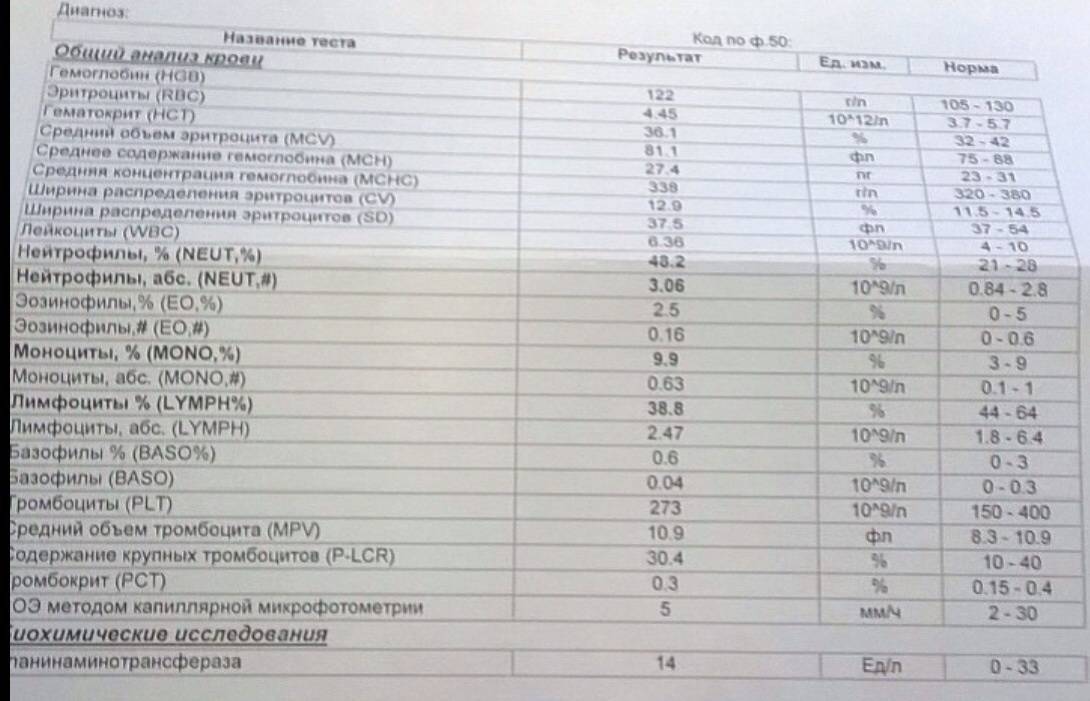
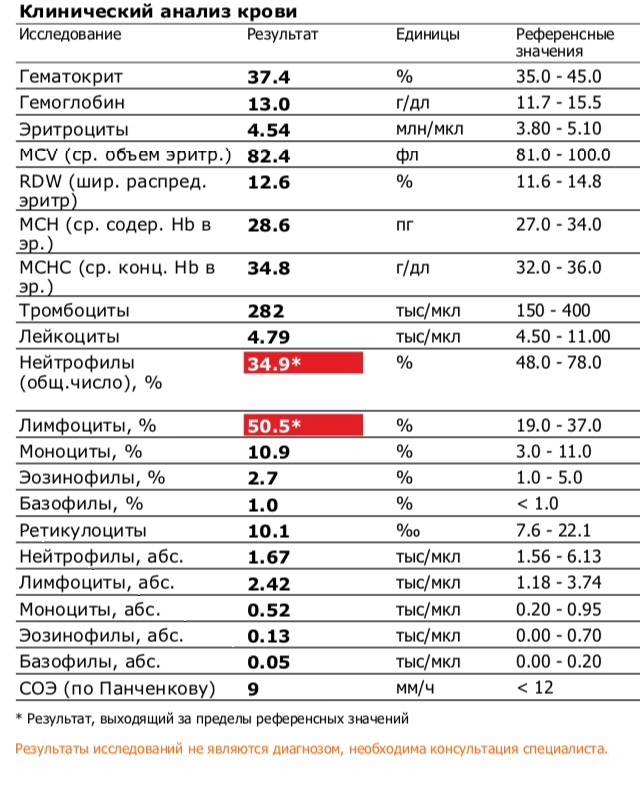
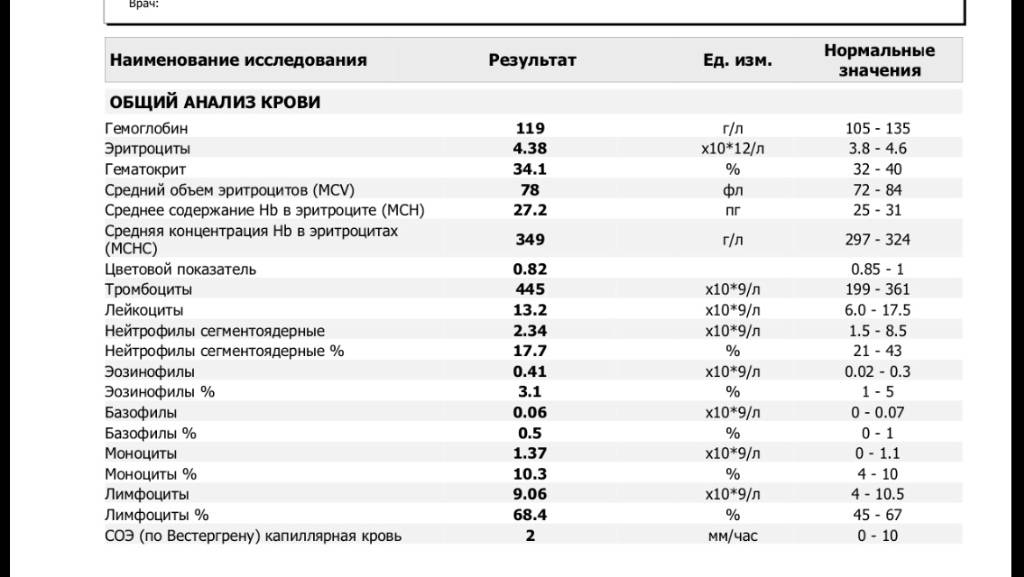
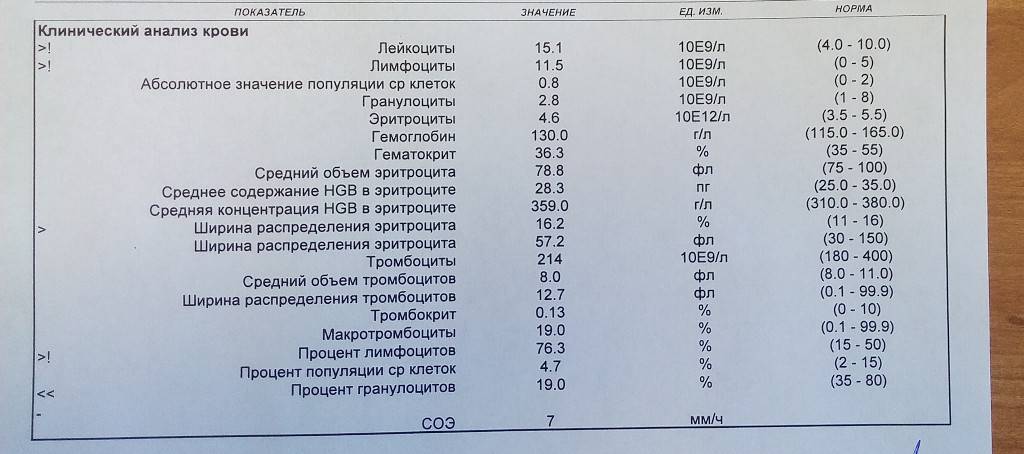
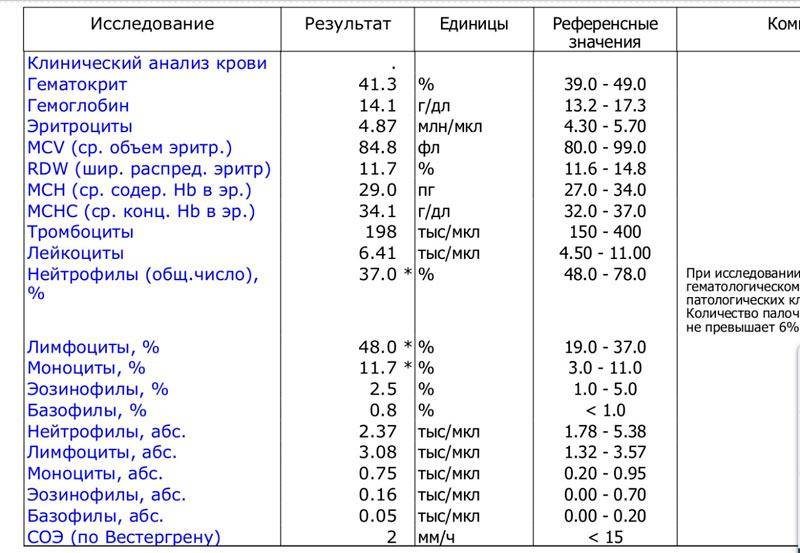
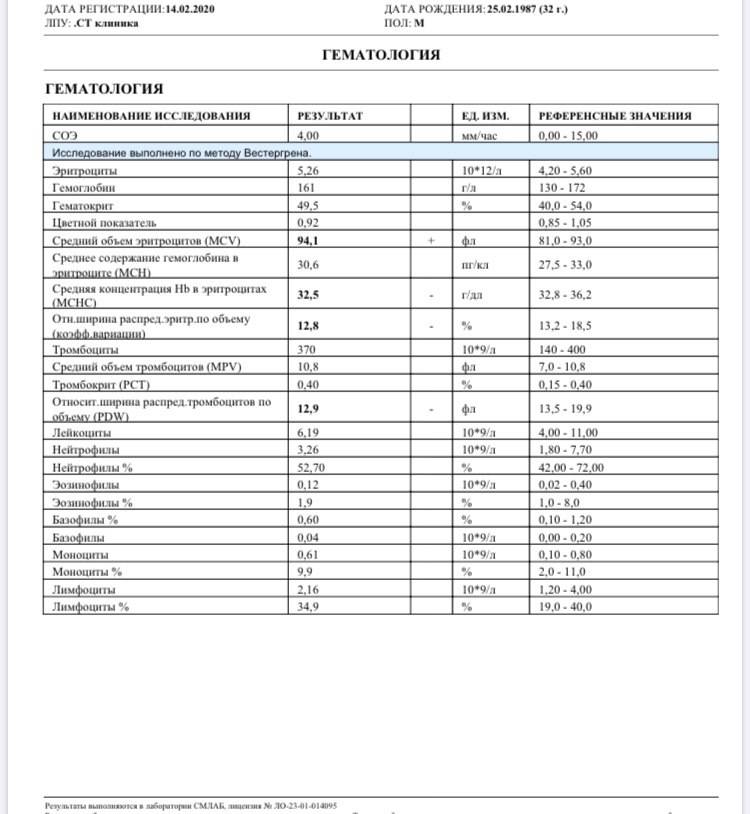
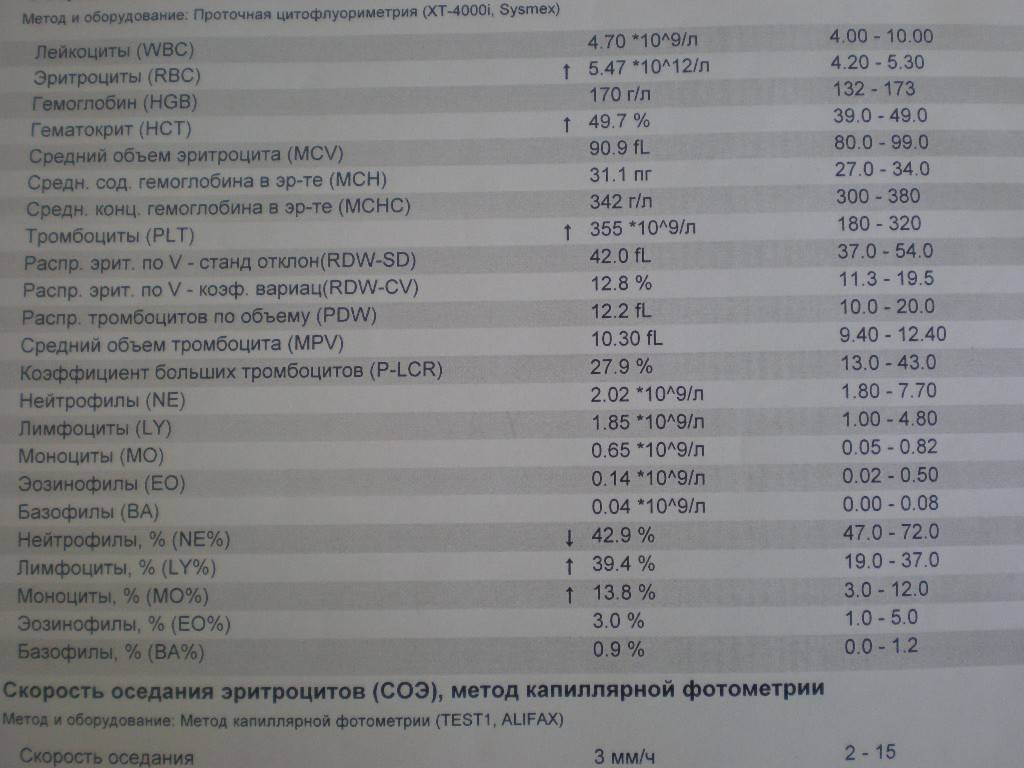
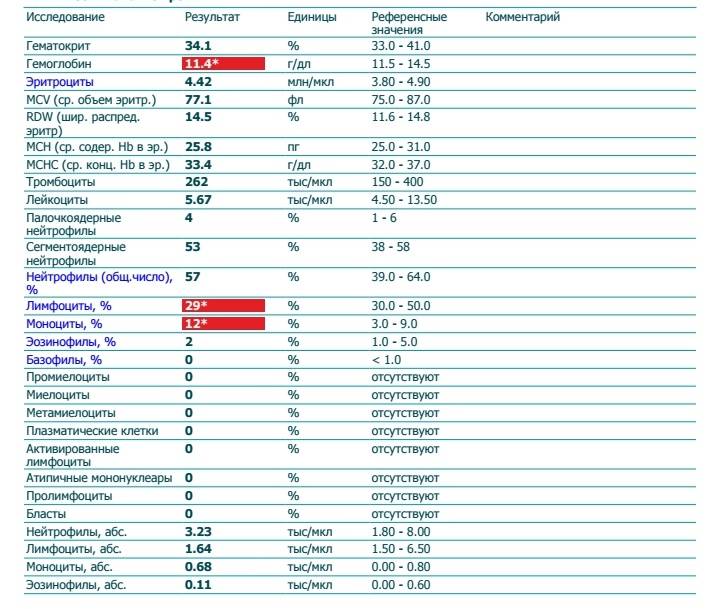
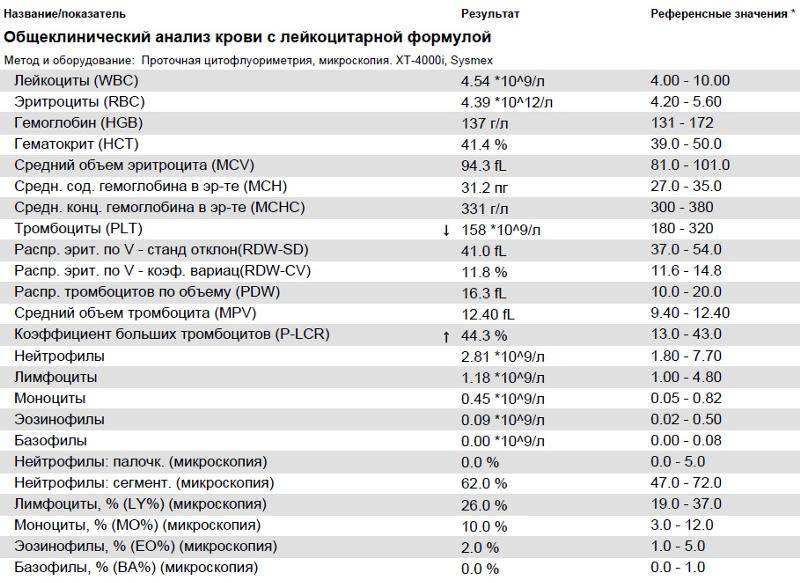
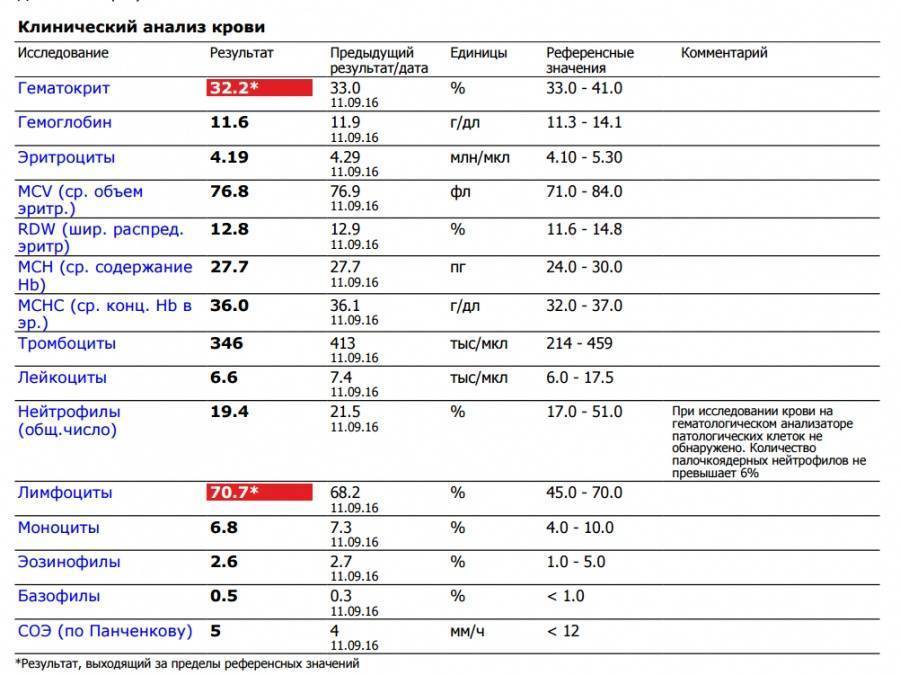
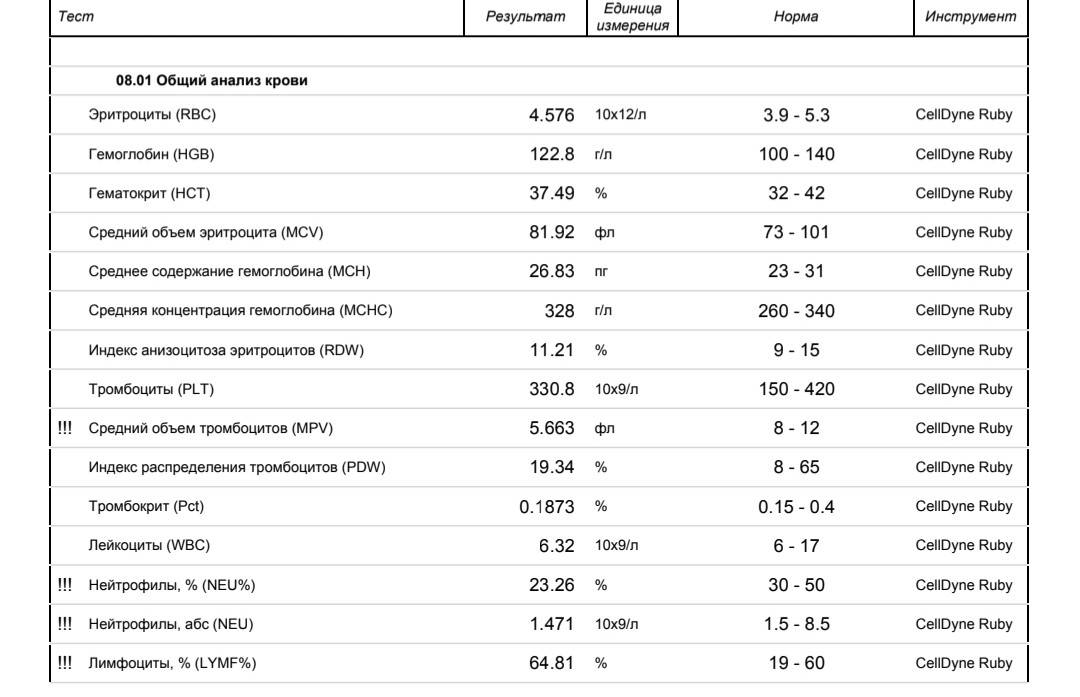
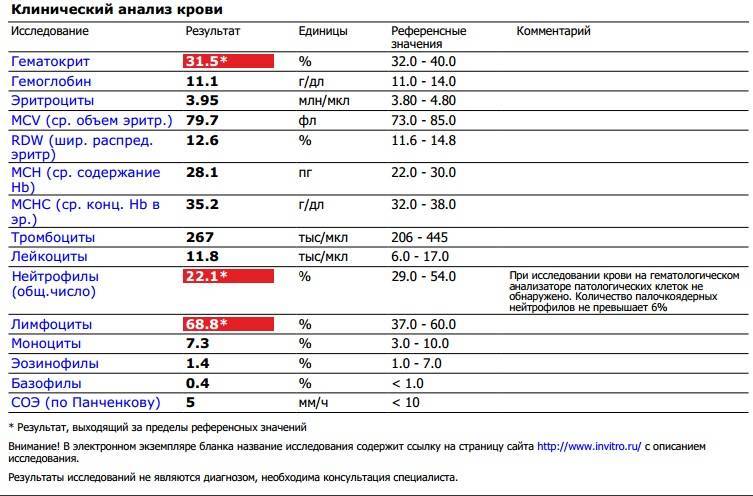
Основные показатели анализа крови
Результаты, занесенные в бланк после проведения общего анализа крови, могут иметь некоторые отличия в зависимости от варианта исследования. Отправлять ребенка на краткий или развернутый анализ решает врач.
Если анализ крови делается для профилактики, то в его расшифровке главным будет уровень гемоглобина, скорость оседания эритроцитов и количество лейкоцитов. С помощью такого анализа можно установить общую картину состояния ребенка.
Для более подробного исследования назначается развернутый анализ, который включает изучение всех основных и дополнительных элементов состава крови:
- Гемоглобин (Hb) – этот компонент регулирует газовый обмен в организме и находится в эритроцитах.
- Эритроциты (RBC). Составляют большую часть кровяного потока. Благодаря им кровь имеет насыщенный цвет. Эритроциты транспортируют кислород и углекислый газ, переносят питательные вещества, распространяют по организму лекарства и токсины.
- Цветовой показатель (МСНС). Суть исследования состоит в определении степени окрашенности эритроцитов. Этот фактор влияет на здоровье крови. Цвет эритроцитов напрямую связан с показателем гемоглобина. Отклонением считается слишком бледный и яркий цвет. В этом случае необходимо дальнейшее обследование ребенка.
- Ретикулоциты (RTC). Один из важнейших показателей в крови у детей. Ретикулоциты представляют собой недозрелые эритроциты. Их количество указывает на способность крови быстро обновляться.
- Тромбоциты (PLT). Играют не малую роль, так как отвечают за свертываемость крови и образование тромбов. Способность крови сворачиваться за короткое время является важным показателем, так как предотвращает кровотечения и развитие обширных ран.
- Тромбокрит (PST). Показатель, отвечающий за долю тромбоцитов во всем объеме крови. С помощью тромбокрита определяют способность крови свертываться. В ряде случаев нарушение свертываемости может наблюдаться с самого рождения и являться наследственным заболеванием. Для того, чтобы вовремя обнаружить патологию, следует с рождения следить за работой кровяной системы.
- СОЭ (ESR). Данный показатель позволяет убедиться или опровергнуть наличие инфекции в организме ребенка. Во время воспаления эритроциты в крови теряют свои свойства, они прилипают друг к другу, из-за этого становятся «тяжелее». В этом случае скорость оседания в пробирке значительно повышается.
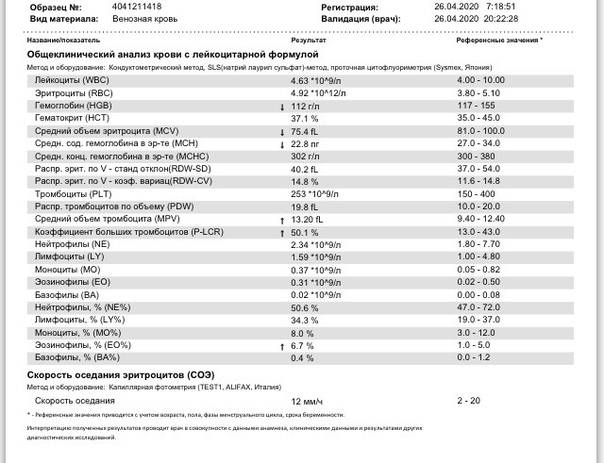
- Лейкоциты (WBC)-белые кровяные тельца. Являются главной составляющей иммунитета. Эти клетки включают в себя различные подвиды, у каждого из которых есть свои особенности и функции. Для общей оценки здоровья ребенка достаточно определить количество лейкоцитов в крови.
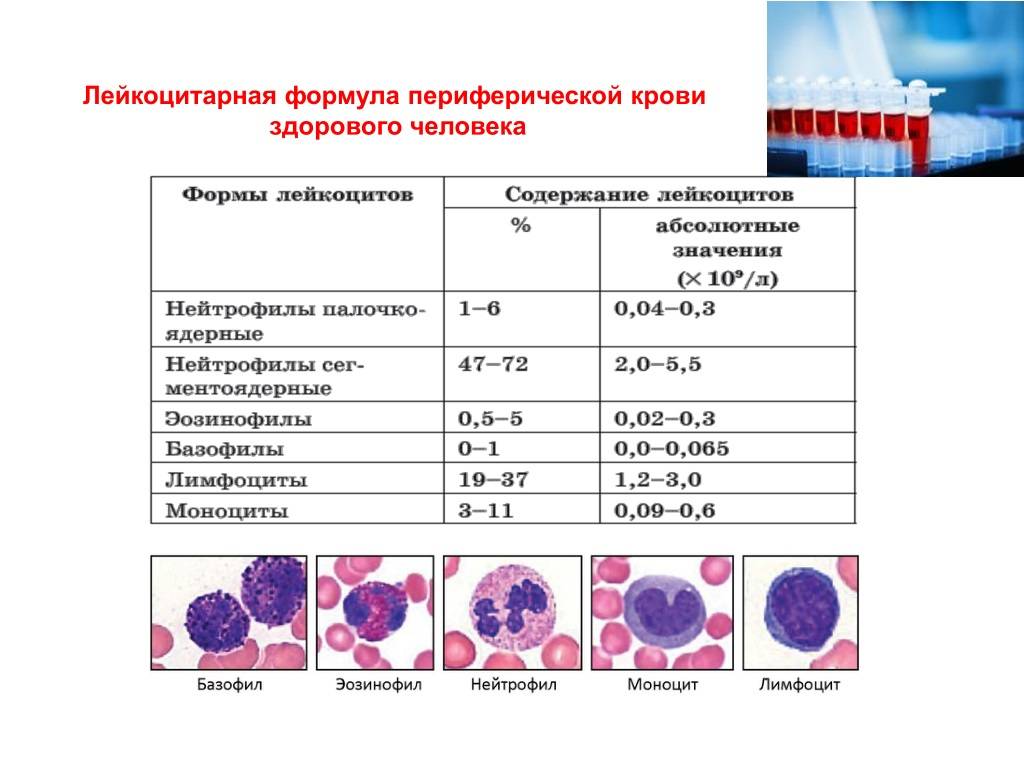
- Лейкоцитарная формула предназначена для установления процентного содержания различных типов лейкоцитов.
- Нейтрофилы. Включают обширную группы белых телец. Отвечают за уничтожение бактерий и инфекций. Для того, чтобы полностью убить инфекцию, нейтрофилы окружают бактерий и проводят атаку.
- Эозинофилы (EOS). Данная группа позволяет регулировать аллергические реакции в организме, а также вырабатывает иммуноглобулин. Показатель учитывают при обследовании ребенка на паразитарные инфекции.
- Базофилы (BAS). Вычислив уровень базофилов можно определить наличие в организме ребенка воспаления и аллергии.
- Лимфоциты (LYM). Клетки, отвечающие за уничтожение вирусов и борьбу с хроническими болезнями. Благодаря различным типам лимфоцитов идет слаженная работа иммунной и защитной систем.
- Плазматические клетки-образуют защитные антитела для борьбы с инфекционными заболеваниями. Чем выше показатель плазматических клеток, тем сильнее организм ребенка противостоит вирусам.
- Моноциты (MON). Небольшое количество моноцитов позволяет убирать чужеродные тела, а также очищать клетки после перенесенной болезни.
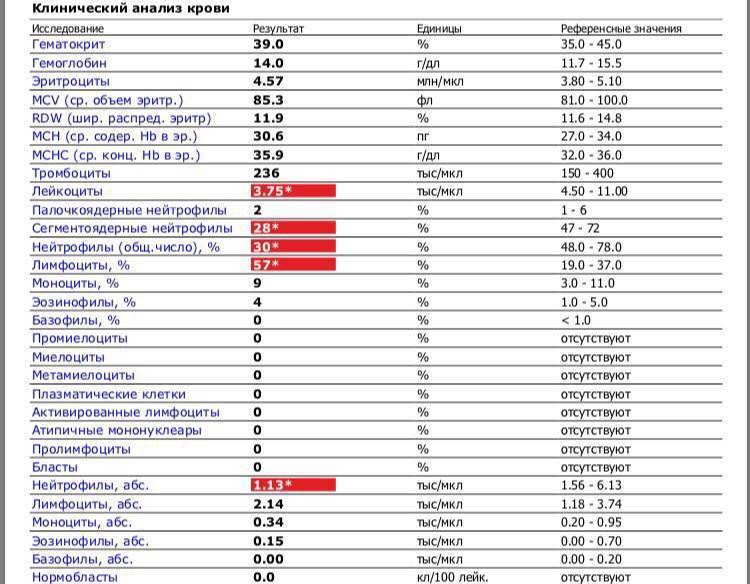
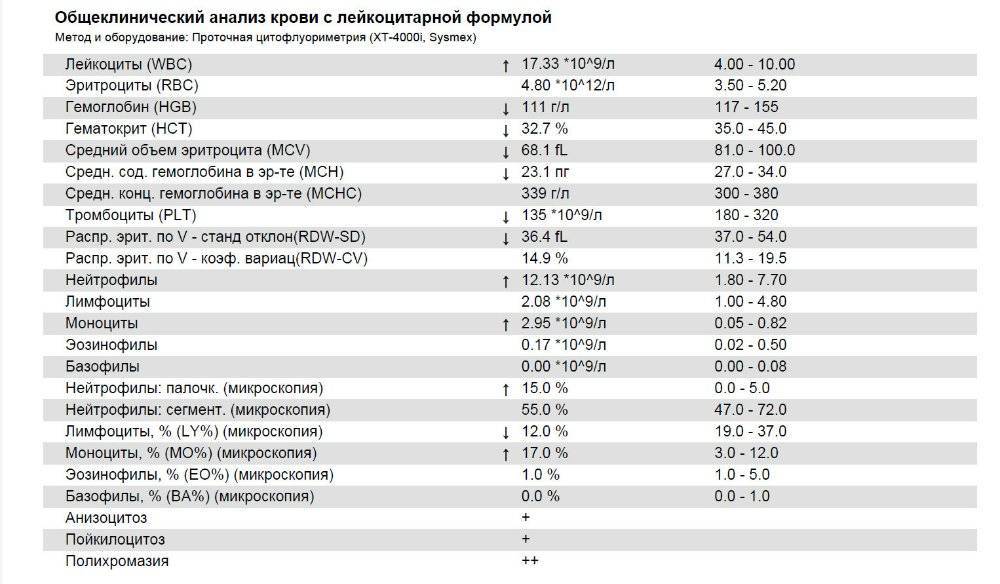
Каковы причины нейтропении у детей?
Наиболее частая причина — это доброкачественная нейтропения детского возраста. В этом случае она совершенно не опасна, и проходит за несколько месяцев или несколько лет. Обычно никак себя не проявляет, а значит — не требует никакого лечения, никаких ограничений в быте, диете или вакцинации. Но об этом — чуть ниже.
Реже — нейтропения может вызываться приемом некоторых лекарств. Антибиотики (особенно левомицетин), жаропонижающие препараты (особенно анальгин) и многие другие препараты способны вызывать временное (на несколько месяцев) снижение уровня нейтрофилов. Ну и, разумеется, к нейтропении часто приводят препараты, применяемые для лечения злокачественных опухолей и/или препараты, назначаемые после трансплантации органов.
Гораздо реже — нейтропения может быть симптомом заболеваний крови, и требовать активного лечения. В случаях, когда нейтропения сопровождается рецидивирующими упорными инфекциями, и/или количество нейтрофилов падает ниже 500-100 кл/мкл — требуется консультация гематолога, для исключения .
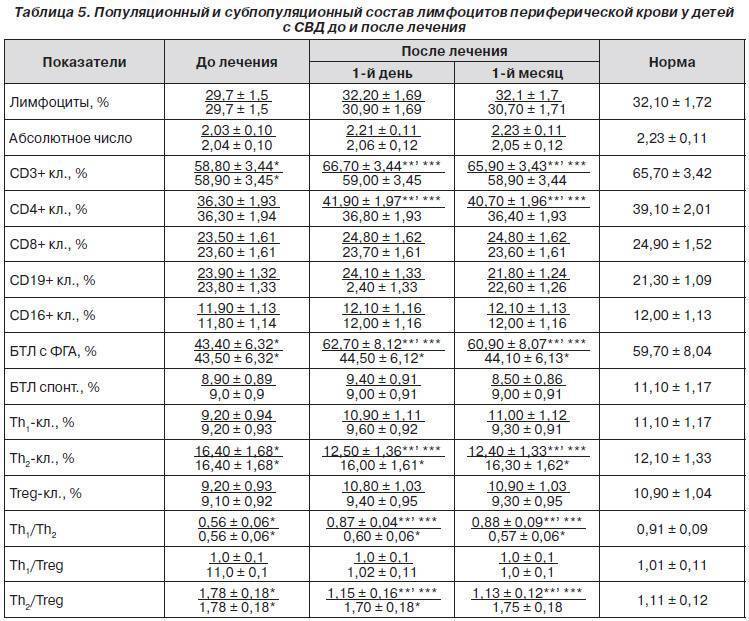
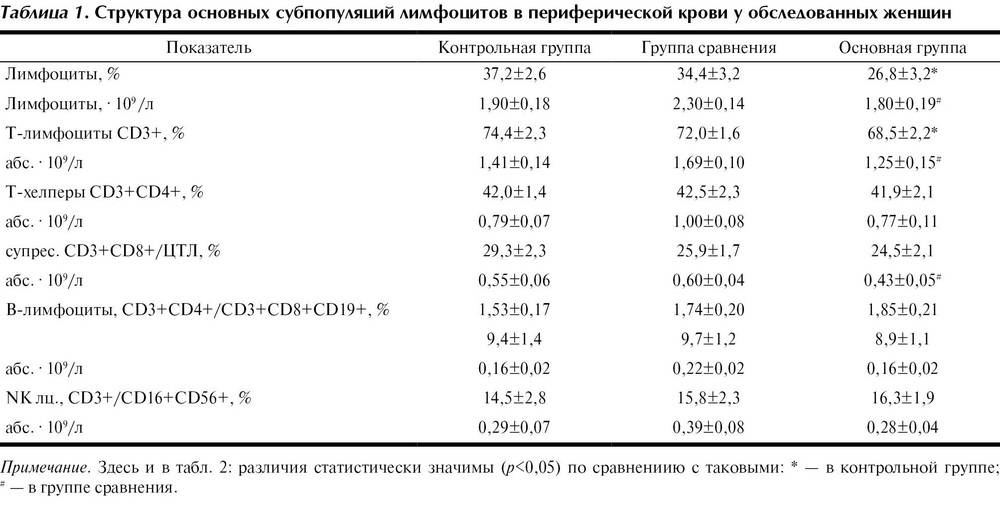
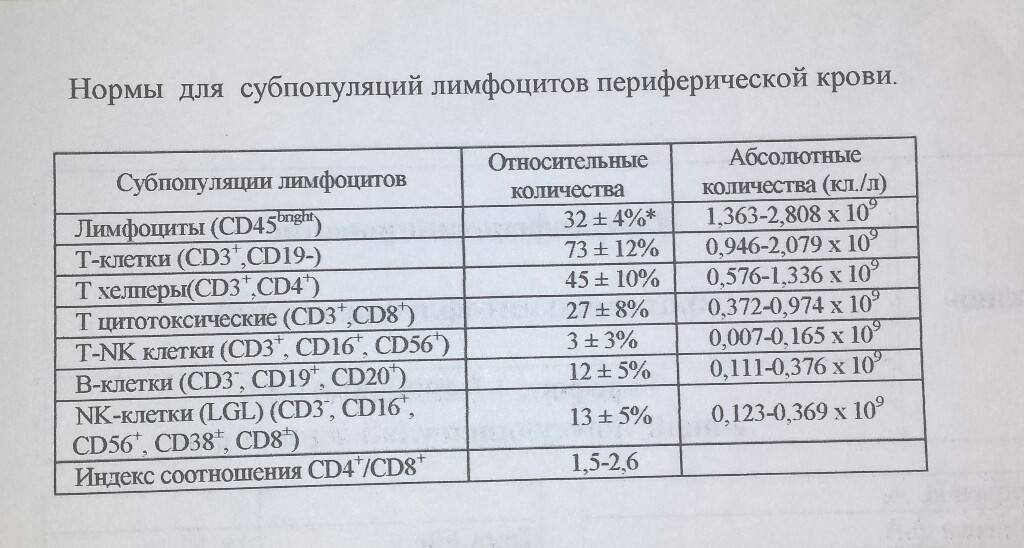
Свойства лимфоцитов
Лимфоциты – это составная часть белого ростка человеческой крови, отвечающего за формирование нормального иммунитета, способного адекватно реагировать на агрессивные воздействия извне. Выработка этих клеток происходит в основном в вилочковой железе (тимусе) и лимфатических узлах, которые в изобилии разбросаны по человеческому организму.
Лимфоциты не только обеспечивают активную борьбу иммунной системы с каким-либо патологическим фактором, но и после победы запоминают его, помогая организму сформировать в дальнейшем устойчивость и адекватно отвечать на контакты с этим же патогенном. На этой же системе основано использование прививок в детском возрасте: лимфоциты борются с ослабленными бактериями и создают прочный иммунитет, способный справиться и с полноценным паразитом, попавшим в организм.
Лимфоциты принято разделять на три основные разновидности:
- Т-супрессоры – клетки, обеспечивающие снижение агрессивности иммунной системы, чтобы она не начала негативно воздействовать на обственные клетки организма;
- Т-киллеры или природные киллеры – основное звено борьбы с чужеродными клетками;
- Т-хелперы – клетки, выделяющие специальные вещества, помогающие иммунитету нормально реагировать на агрессию в сторону организма.
Лимфоциты уничтожаются вилочковой железой, которая с возрастом замещается на обычную жировую ткань. Именно поэтому у детей уровень лимфоцитов повышен по сравнению со взрослыми людьми.
Мы сдали ОАК ребенку перед плановой вакцинацией, педиатр выявил нейтропению и на этом основании отложил ребенку вакцинацию. Правильно ли это?
На этот вопрос не получится ответить коротко.
Сперва отметим, что сдавать анализы перед прививками — совершенно бессмысленно и даже вредно. Как, например, вредно сдавать мочу на посев у ребенка, не имеющего симптомов. Потому что есть такая штука, как бессимптомная бактериурия, и если даже посев мочи покажет, что моча не стерильна — это не потребует лечения.
Однако выделение бактерий с мочой встревожит родителей, и у них, а иногда даже у врача, начнут «чесаться руки» дать ребенку антибиотик — что с точки зрения современной медицины совершенно бессмысленно. Поэтому в современных международных рекомендациях врачам запрещается сдавать посев мочи ребенку, не имеющему симптомов ИМВП.
Точно также и с анализами перед прививкой. Если ребенок внешне здоров, то ему незачем сдавать анализы — там не выявится ничего, что могло бы отложить иммунизацию, зато может выявиться что-то что вызовет волнение, или даже необоснованное дообследование или лечение. Поэтому сдавать анализы перед прививкой — не нужно, достаточно осмотра педиатром.
Еще один довод против сдачи анализов без показаний: анализы иногда делают неверно. И тогда они уж точно вызывают беспричинное беспокойство и необоснованное лечение.
Ну, и последнее об этом: Вам следует знать, что не существует никаких приказов, которые требовали бы сдавать какие-либо анализы, и проходить какие-либо консультации врачей (кроме педиатра) перед прививкой. Повсеместно распространенная практика «сдайте ОАК, ОАМ и консультацию невролога перед прививкой» — это или ненужная перестраховка, или местечковая необоснованная традиция, или откровенное выколачивание денег из пациента.
Теперь по сути.
С точки зрения доказательной медицины, общепризнанных современных подходов, нейтропения легкой и средней тяжести — не является поводом для откладывания иммунизации. При определенных условиях врач может отложить только введение живых вакцин, например MMR (корь + эпидпаротит + краснуха).
С точки зрения российской медицины все иначе. Бытует мнение, что нейтропения ниже 800 кл/мкл — это временное противопоказание к вакцинации. Это мнение кочует из учебника в учебник, из статьи в статью, например:
Профилактические прививки проводятся по возрасту при абсолютном числе нейтрофилов более 800 в 1 мкл ().
Вакцинация детей до года с ХДНДВ возможна при уровне нейтрофилов выше 800 клеток в 1 мкл, детей старше года — не менее 1000 клеток в 1 мкл ().
Однако, оно противоречит не только современным международным, но даже и :
5.9. Неправомерен отказ от вакцинации ребенка без соответствующей клинической картины, у которого выявлены отклонения показателей иммунного статуса, не достигающих уровней, характерных для конкретного иммунодефицитного состояния. Нерезкое снижение уровней сывороточных иммуноглобулинов, изменения в соотношении субпопуляций лимфоцитов, снижение численности Т-клеток и т.д. закономерно возникают при различных заболеваниях и состояниях, не достигая пороговых уровней и не сопровождаясь соответствующими клиническими проявлениями. Эти состояния не должны отождествляться с иммунодефицитами, их патологическое значение не доказано, они чаще всего отражают циклические колебания весьма динамичных иммунологических параметров во время болезни и реконвалесценции.
Что тут можно сказать?
Ни для кого не секрет, что российская медицина все больше отстает от медицины развитых стран. Ни для кого не секрет, что юридически врач в России почти никак не защищен от негодующего пациента. Итогом всего этого является «хронический перестраховочный подход» наших врачей.
Если врач не привьет Вашего ребенка из-за нейтропении — это ничем ему не грозит, как минимум. А как максимум — Вы даже сочтете его отличным врачом, мол — вот другие привили бы, а этот с «индивидуальным подходом», сразу видно что заботится о детях, не для галочки прививает. Если даже такой ребенок, скажем, заболеет коклюшем из-за того, что АКДС-вакцинация была отложена ради нейтропении — врачу ничего не будет. Он сошлется на «научные» статьи, где сказано про «ниже 800 — не прививать» и к нему ни один юрист не придерется.
А вот если врач привьет вашего ребенка, то при неудачном стечении обстоятельств, несмотря на вышеупомянутый приказ, он рискует остаться крайним. Поди докажи потом, что это не из-за прививки у ребенка развился агранулоцитоз, хотя на момент прививки нейтропения была вполне безобидной. Понимаете, перед каким выбором оказывается врач? Ну и что, по-Вашему, должно заставить его идти на риск?
Поэтому или ищите другого врача, который более смел, доверяет Вам и не станет откладывать вакцинацию «на всякий случай». Или смиритесь, и ждите пока нейтрофилы поднимутся выше 800 клеток.
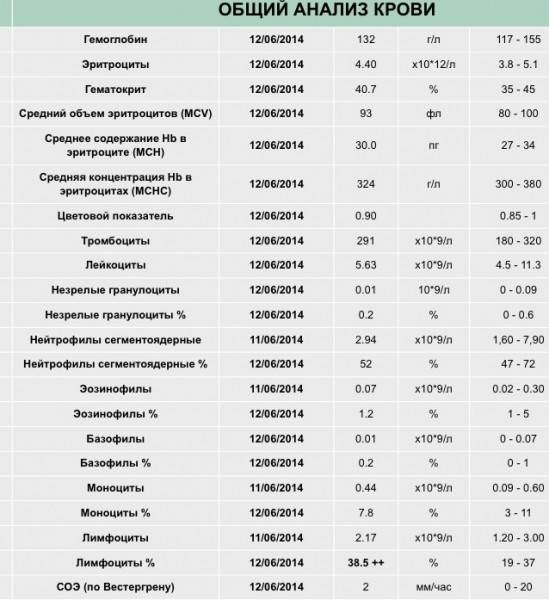
Мало лимфоцитов у ребенка – о чем это говорит
Лимфопения – еще один вариант изменения уровня лимфоцитов в крови ребенка, говорящий о том, что белых клеток в организме малыша недостаточно для того, чтобы полноценно обеспечивать работу иммунитета. Как говорят врачи, лимфопения встречается в анализах гораздо реже лимфоцитоза, но если она обнаружена в анализах у ребенка, необходимо провести тщательную диагностику, так как это может говорить о следующих болезнях:
· наличие инфицирования туберкулезной бактерией;
· недостаточное количество железа в детском организме, то есть развитие анемии;
· наличие заболевания онкологической природы;
· недавно перенесенная химиотерапия или облучение из-за лечения какого-либо заболевания;
· инфицирование вирусом иммунодефицита человека;
· наличие почечной недостаточности.
Важно понимать, что лимфопения может быть не только приобретенной, но и врожденной. Врожденная разновидность лимфопении диагностируется в том случае, если ребенок родился от матери, больной СПИДом или женщины, у которой обнаружено злокачественное новообразование
Также врожденная лимфопения может наблюдаться при синдроме Вискотта-Олдрича. В этом случае в крови образуются птаологические антитела, способные уничтожать Т-лимфоциты.
Причиной развития приобретенной лимфопении может стать не только какая-либо патология, но и длительное голодание. Для формирования лимфоцитов необходимы белковые компоненты, и если они не попадают в кровь ребенка, то образование новых лимфоцитов становится невозможным, так как недостаточно строительного материала.
Приобретенная в результате голодания лимфопения чаще всего протекает без каких-то выраженных симптомов
Единственное, на что могут обратить внимание врачи или родители – это патологии кожи и повторное заражение такими инфекционными патологиями, как краснуха, ветрянка, пневмония
Лимфопения, как лимфоцитоз требует комплексного лечения. Нельзя повысить уровень лимфоцитов в крови, если не воздействовать на причину болезни. В большинстве случаев после устранения причины, приведшей к снижению уровня лимфоцитов, они восстанавливаются самостоятельно, без дополнительного стимулирующего воздействия извне.
Лимфоциты в человеческом организме играют очень важную роль. Они не только обеспечивают устойчивость к инфекциям, но и формируют иммунную систему ребенка с детских лет. Если формированию иммунитета с детства не уделять достаточное количество времени, то с возрастом у ребенка из-за проблем с количеством лимфоцитов могут развиться разнообразные патологии, бороться с которыми бывает совсем непросто.