SQLITE NOT INSTALLED
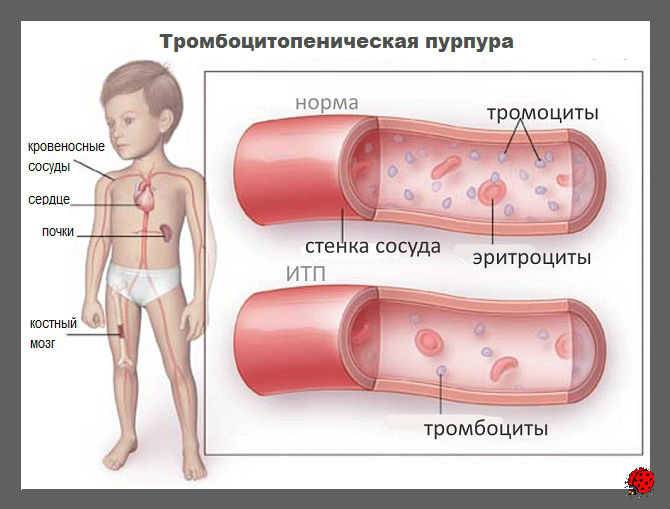
Острая тромбоцитопеническая пурпура
Острая тромбоцитопеническая пурпура (син. постинфекционная, или гаптеновая, Пурпура тромбоцитопеническая).
Этиология и патогенез
Тромбоцитопения (см.) развивается вследствие повышенного разрушения кровяных пластинок. Причины повышенной деструкции тромбоцитов (см.) при этой форме П. т. изучены недостаточно. Основное значение придают избытку в крови комплексов антиген — антитело (см. Антиген-антитело реакция) , образующихся в ответ на внедрение вируса. Связывание иммунных комплексов с определенным локусом мембраны тромбоцитов (Fc-рецептором) создает предпосылки для гибели последних. Тромбоциты, нагруженные иммунными комплексами, фагоцитируются в селезенке и печени или разрушаются под действием комплемента (см.) непосредственно в кровеносном русле. Вполне вероятно, что тромбоциты могут разрушаться под действием антител, направленных против модифицированных вирусом тромбоцитарных аутоантигенов. После выведения вируса и его антигенов из организма антителообразование прекращается, уровень деструкции тромбоцитов нормализуется, наступает выздоровление.
Клиническая картина
Наблюдается преимущественно у детей дошкольного и младшего школьного возраста. Начинается остро.
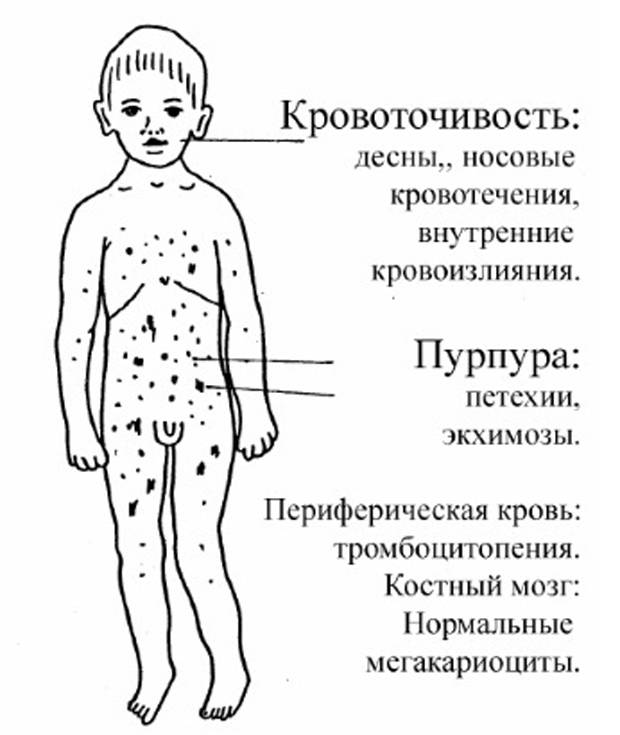
Клинической манифестации заболевания в 80—85% случаев предшествует период лихорадки, часто связанной с такими вирусными инфекциями, как краснуха (см.), корь (см.), ветряная оспа (см.), грипп (см.). Описаны случаи П. т. после вакцинации. Интервал от начала инфекции до возникновения П. т. колеблется от 3 дней до 3 нед. Характерны высыпания различных размеров, включая петехиальные, кровоточивость десен. Возможны желудочные и почечные кровотечения. В 10—20% случаев отмечается незначительное увеличение селезенки и печени. У 60% детей наблюдается умеренная лимфаденопатия. Кровоизлияния в мозг возможны в первые 2 нед. заболевания, особенно при наличии петехий на лице, кровоизлияний в слизистую оболочку полости рта и конъюнктиву. В крови обычно регистрируются глубокая тромбоцитопения (меньше 20 000 в 1 мкл), в 80% случаев — относительный лимфоцитоз, в 20% — эозинофилия. При радиоизотопном исследовании отмечается резкое укорочение продолжительности жизни тромбоцитов, иногда до нескольких часов. Компенсаторное повышение их продукции сопровождается увеличением числа мегакариоцитов в костном мозге и появлением в крови гигантских форм кровяных пластинок.
Диагноз
Диагноз основывается на исключении симптоматических форм П. т. и обычно не вызывает затруднений. Иммунный характер заболевания подтверждает обнаружение повышенного по сравнению с нормой содержания иммуноглобулина класса G (антител) на поверхности тромбоцитов.
Лечение и прогноз
Назначают преднизолон в дозе 1—3 мг/кг веса (массы) на 3—4 нед. По данным Лашера и Айера (J. М. Lusher, R. Iyer), глюкокортикоидные гормоны не уменьшают длительность заболевания и обычно не изменяют уровень тромбоцитов, однако они купируют геморрагический синдром и уменьшают вероятность кровоизлияния в мозг. Трансфузии тромбоцитов чаще всего неэффективны; переливание больших количеств тромбоцитов иногда приводит к прекращению кровоточивости.
Заболевание длится несколько недель или месяцев; обычно заканчивается спонтанным выздоровлением через 1—2 мес. (максимум 6 мес.); выздоровление констатируется у 80% больных, у остальных приобретает хроническое течение. Смертность ок. 1%. Целесообразно воздерживаться от спленэктомии на протяжении этого срока, исключая случаи, когда операция должна выполняться по витальным показаниям (некупируемый большими дозами преднизолона криз, выраженный геморрагический синдром, появление симптомов, свидетельствующих о возможности кровоизлияния В мозг). Цитостатическая терапия при этой форме П. т. нецелесообразна. Если тромбоцитопения персистирует более 6 мес., можно думать о хронической форме болезни (см. ниже).
Профилактика кровотечений при острой форме П. т. заключается в ограничении в разгаре болезни подвижности, исключении возможности травмы. Противопоказан прием лекарственных средств, нарушающих функцию тромбоцитов.
Также в разделе
Пограничные состояния у новорожденных Гормональный (половой) криз
Гормональный криз наблюдают у 2/3 новорождённых. Эти изменения обусловлены переходом эстрогенов от беременной к плоду в последние…
Смешанное вскармливание. Питание детей старше года. Режим питания детей старше года. При недостаточности молока у матери вводят докорм теми же молочными смесями, что и при искусственном вскармливании. Сначала ребёнку дают грудь и только после…
Хронический гастрит у детей. Симптомы. Диагностика. Лечение. Хронический гастрит — длительно существующее воспаление слизистой оболочки желудка диффузного или очагового характера с постепенным развитием её атрофии и…
Синдром срыгивания и рвоты. Недостаточность кардии. Кардиоспазм. Пилороспазм. Метеоризм. Острый гастрит. Вторичные (симптоматические) рвоты Синдром срыгивания и рвоты возникает у 2/3 новорождённых и может привести к аспирации и аспирационной пневмонии, асфиксии, а также дегидратации, нарушению…
Неправильный прикус у ребенка Неправильный прикус у ребенка — патология, при которой один зубной ряд отклоняется относительно другого, что нарушает анатомическую норму, и нарушается…
Острый гастрит у детей. Симптомы. Диагностика. Принципы лечения. Острый гастрит — острое воспаление слизистой оболочки желудка, обусловленное воздействием сильного раздражителя, поступающего (поступившего) в полость…
Особенности выхаживания и вскармливания недоношенных детей. Отдаленные последствия недоношенности. Профилактика преждевременного рождения детей. Особенности выхаживания недоношенных
Выхаживание недоношенных детей осуществляют в два этапа: в родильном доме и специализированном отделении. Затем…
Острый пиелонефрит у детей. Симптомы. Диагностика. Лечение. Острый пиелонефрит — острое неспецифическое экссудативное воспаление ткани почки и чашечно-лоханочной системы с выраженной лихорадкой, болью, пиурией и…
Питание здорового ребенка. Естественное вскармливание. Прикорм. Ошибки при естественном вскармливании
Рациональное питание детей — важное условие, обеспечивающее правильное физическое и психическое развитие, адекватную иммунологическую реактивность. Ребёнок…
Врождённые энзимопатии и экссудативная энтеропатия — целиакия, дисахаридазная недостаточность
Симптомы. Диагностика. Принципы лечения.
Наиболее распространённые врождённые энзимопатии ЖКТ — целиакия и недостаточность дисахаридаз.
Патогенез и клиническая картина.
Целиакия…
Нарушение свёртываемости крови: лечение
Разработка тактики лечения гематологами ЦЭЛТ основана на результатах диагностики и индивидуальных показаниях пациента.
| Заболевание | Особенности лечения |
| ДВС | Лечение будет эффективным при условии его диагностики на начальных стадиях развития. Больного с ярко проявленной симптоматикой госпитализируют и, если это необходимо, проводят искусственную вентиляцию лёгких и активную противошоковую терапию. Если клинические проявления минимальны: усилия направляют на лечение фоновых заболеваний и коррекцию гемодинамики наряду с устранением нарушений работы поражённых внутренних органов. Применяемые методики:
|
| Тромбоцитопеническая пурпура | Лечение не показано при изолированной форме, протекающей без геморрагического синдрома. При средней тяжести патологии пациентам с высоким риском кровотечений назначают медикаментозную терапию. В процессе применяют:
У пациентов с хронической формой и частыми сильными кровотечениями во внутренние органы удаляют селезёнку, назначают цитостатики. |
| Ангиогемофилия | При минимальных клинических проявлениях и умеренном гемосиндроме регулярное лечение не требуется. Оно целесообразно в ситуациях когда существует высокий риск развития кровотечения: во время родовспоможения, при травматических повреждениях, перед операциями и стоматологическими процедурами. Таким образом обеспечивается необходимый уровень дефицитных факторов свёртывания, что исключает негативные последствия подобных процедур. |
| Гемофилия | Полностью излечить это заболевание невозможно, поэтому больным назначают заместительную терапию с применением концентратов VIII-го и IX-го факторов свёртывания крови. При подборе их доз учитывают степень выраженности патологии, а также тяжесть и вид кровотечения. Лечение проводится в качестве превентивной меры и по требованию. Для этого вводят концентраты факторов свёртывания, которые позволяют исключить развитие кровотечений. Любые хирургические вмешательства у таких пациентов проводят с применением гемостатической терапии. |
В ЦЭЛТ вы можете получить консультацию гематолога.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
Записавшись на прием гематолога, вы сможете получить всестороннюю консультацию. В компетенции врача находится лечение различных заболеваний крови, большинство из которых можно выявить на ранних стадиях и назначить своевременное лечение, позволяющее справиться с болезнью быстро и легко.
Наши врачи
Тюкалова Наталья Рудольфовна
Врач-гематолог, педиатр, кандидат медицинских наук
Стаж 29 лет
Записаться на прием
Дворецкий Леонид Иванович
Врач-терапевт, гематолог, доктор медицинских наук, профессор
Записаться на прием
Лабораторные исследования
- Клинический анализ крови — 950
руб. - Коагулограмма развернутая — 2 000
руб. - Обмен железа (железо несвязанное, трансферин) — 700
руб. - Витамин В 12 — 650
руб. - Фолиевая кислота — 650
руб. - Цитологическое исследование пунктатов (1 локализация) — 1 900
руб. - Цитологическое исследование пунктатов щитовидной железы и других органов и тканей (1 локализация) — 1 900
руб. - Гистологическое исследование биопсийного материала лимфоузлов — 3 500
руб. - Гистологическое исследование биопсийного материала ткани костного мозга — 4 500
руб.
- (печень, желчный пузырь, поджелудочная железа, селезенка) — 3 800 руб.
- УЗИ лимфатических узлов, комплексное (несколько регионов) — 3 000 руб.
- Ультразвуковое исследование и компрессионная поверхностных лимфатических узлов — 4 000 руб.
Рентгенологические исследования
Рентгенография органов грудной клетки (обзорная) — 2 500 руб.
Компьютерная и магнитно-резонансная томография
- гепато-панкреато-дуоденальной области и селезенки — 11 000 руб.
- МР томография органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) с внутривенным введением контрастного вещества — 14 000 руб.
Профилактика
Первичная профилактика не разработана. Вторичная профилактика сводится к предупреждению рецидивов заболевания
При вакцинации детей с тромбоцитопенической пурпурой необходимы индивидуальный подход и особая осторожность. Школьников освобождают от занятий физкультурой; следует избегать инсоляции
С целью профилактики геморрагического синдрома больным не следует назначать препараты, тормозящие агрегацию тромбоцитов (например, салицилаты, индометацин, барбитураты, кофеин, карбенициллин, нитрофураны и др.). После выписки из стационара дети подлежат диспансерному наблюдению в течение 5 лет. Показано исследование крови с подсчётом содержания тромбоцитов 1 раз в 7 дней, в дальнейшем (при сохранении ремиссии) ежемесячно. Обязательно исследование крови после каждого перенесённого заболевания.
Диагностика и дифференциальная диагностика
Диагностика тромбоцитопенической пурпуры основана на характерной клинической картине и лабораторных данных.
| Клинические |
Геморрагии на коже и слизистых оболочках (от петехий до крупных экхимозов) Кровотечения из слизистых оболочек носа, дёсен, матки и др. Положительные эндотелиальные пробы |
| Лабораторные |
Тромбоцитопения Увеличение времени кровотечения Снижение степени ретракции кровяного сгустка |
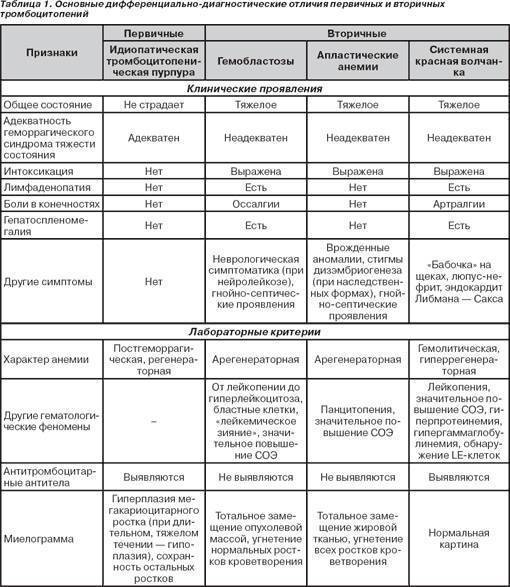
Тромбоцитопеническую пурпуру необходимо дифференцировать от острого лейкоза, гипо- или аплазии красного костного мозга, системной красной волчанки, тромбоцитопатий.
- При гипо- и апластических состояниях при исследовании крови выявляют панцитопению. Пунктат красного костного мозга беден клеточными элементами.
- Бластная метаплазия в красном костном мозге — основной критерий острого лейкоза.
- Тромбоцитопеническая пурпура может быть проявлением диффузных заболеваний соединительной ткани, чаще всего системной красной волчанки. В этом случае необходимо опираться на результаты иммунологического исследования. Высокий титр антинуклеарного фактора, наличие LE-клеток свидетельствуют о системной красной волчанке.
- Основное отличие тромбоцитопенической пурпуры от тромбоцитопатий — снижение содержания тромбоцитов.
1.Что такое идиопатическая тромбоцитопеническая пурпура?
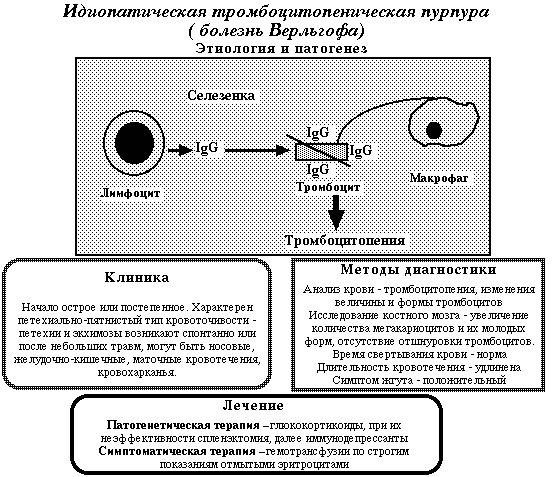
Идиопатическая тромбоцитопеническая пурпура (Болезнь Верльгофа) – это первое заболевание, которое было идентифицировано и описано из группы геморрагических болезней человека. Основной симптом ИТП – повышенная кровоточивость. Обусловлена она либо патологическими изменениями в кровяных клетках — тромбоцитах — либо дефицитом их содержания в крови. Чаще всего (80% случаев) имеет место количественный недостаток.
Тромбоциты — это самые маленькие из клеток крови. Каждый тромбоцит живёт от 2 до 10 дней. Производит тромбоциты костный мозг, а погибают они в селезёнке и печени. В процессе свёртывания крови тромбоциты становятся бугристыми и неравномерно увеличиваются в размерах. Это способствует агрегации (слипанию их друг с другом) и адгезии (прикреплению к стенкам сосудов), что вызывает образование тромба. Сосуд закрывается, останавливая кровотечение.
Когда немецкий врач Пауль Готлиб Верльгоф описал заболевание, которое сегодня мы называем идиопатической тромбоцитопенической пурпурой, состав крови ещё не был достаточно изучен. Лишь 150 лет спустя болезнь связали с недостатком тромбоцитов в крови.
В ряду заболеваний, характеризующихся тромбоцитопениями, термин «идиопатический» означает неизвестную причину данной патологии. Термин «пурпура» в названии болезни указывает на внешние проявления болезни: кожные точечные и пятнистые кровоизлияния, капиллярные геморрагии, экхимозы. На поверхности кожи они имеют тёмно-бордовый цвет.
Идиопатическая тромбоцитопеническая пурпура может протекать остро (до полугода) или иметь хроническое течение.
Самая высокая заболеваемость приходится на школьный и старший дошкольный возраст. Для детей в возрасте от 10 лет идиопатическая тромбоцитопеническая пурпура диагностируется в два раза чаще у девочек, чем у мальчиков.
2.Причины болезни Верльгофа
Причины возникновения ИТП однозначно не установлены. Треть больных перед началом заболевания не получает никаких воздействий, которые могли бы повлиять на здоровье. У остальных выявляется ряд факторов, которые теоретически могут считаться этиологическими, но реальная причинно-следственная связь с заболеванием для них до сих пор не доказана:
- вирусные и бактериальные заболевания;
- приём лекарственных препаратов;
- избыточная инсоляция;
- переохлаждение;
- операции;
- травмы;
- прививки.
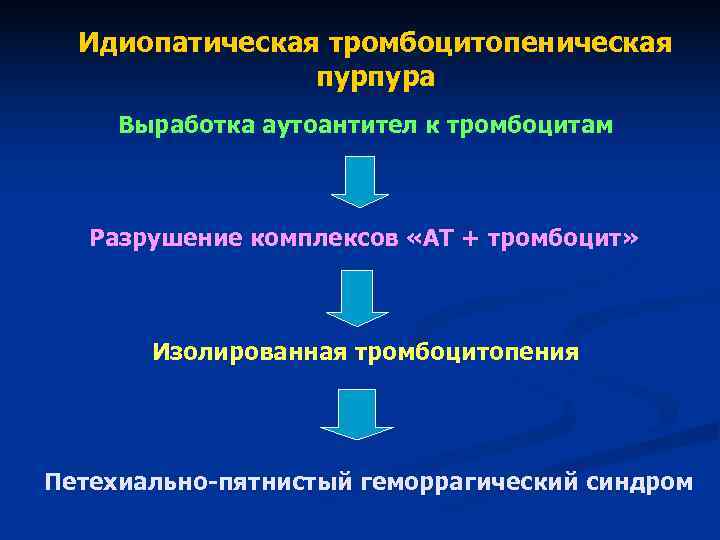
Нормальное содержание тромбоцитов в составе крови обеспечивается сбалансированностью двух постоянно протекающих процессов: образование новых тромбоцитов и разрушение их в периферическом русле. У больных идиопатической тромбоцитопенической пурпурой повышена скорость разрушения тромбоцитов.
Хотя причины такого нарушения остаются не вполне ясными, в настоящее время определённо можно сказать, что механизм, который провоцирует хроническое интенсивное разрушение тромбоцитов, носит иммунологический характер. Продолжительность жизни тромбоцитов сокращается от нескольких дней до нескольких часов. Выработка их в костном мозге остаётся на прежнем уровне. Иногда воспроизводство усиливается (как реакция на дисбаланс), однако это не компенсирует в достаточной мере тромбоцитарный дефицит. Дальнейшее течение сложных физиологических компенсаторно-иммунных процессов нередко только усиливает тромбоцитопению, поскольку к дефициту тромбоцитов добавляется их неполноценность, – что, в свою очередь, ведёт к неспособности даже существующих клеток выполнять функции свёртывания крови. Хроническая идиопатическая тромбоцитопеническая пурпура носит аутоиммунный характер. В этом случае прогнозируется пожизненное нарушение состава крови с периодами ремиссий и обострений.
Если снижение содержания тромбоцитов в крови вызвано действием какого-либо известного фактора, то при его устранении тромбоцитопения прекращается и свертываемость крови восстанавливается. Такая форма заболевания считается острой и имеет благоприятный прогноз.
Первичная манифестация заболевания в виде кожных кровоизлияний происходит при снижении содержания тромбоцитов до 30–50 х 109/л. Кровотечения из носа и слизистых начинаются при 20–30 х 109/л. Если показатели тромбоцитов снижаются до 10 х 109/л и меньше, возникает серьёзная опасность геморрагического инсульта и спонтанных желудочных кровотечений.
Причины
Почему возникает данная болезнь, неизвестно. Врачи говорят о наследственной предрасположенности и негативном действии следующих факторов:
- бактериальные и вирусные инфекции;
- прививки;
- избыточное облучение солнечной радиацией (инсоляция);
- общее переохлаждение организма;
- некоторые медикаменты («Индометацин», «Фуросемид»).
На поверхности тромбоцитов имеются молекулярные комплексы — антигены. Если в организм попадает чужеродный антиген, иммунная система тут же начинает вырабатывать специфические антитела. Взаимодействуя с антигенами, они разрушают клетки, на поверхности которых находятся.
При эссенциальной тромбоцитопении в селезенке вырабатываются антитела к антигенам своих тромбоцитов. Они фиксируются на тромбоцитных мембранах и как бы помечают их. При прохождении через селезенку форменные элементы крови захватываются и разрушаются.
Из-за уменьшения количества тромбоцитов печень начинает их усиленного вырабатывать. Скорость созревания мегакариоцитов и образования из них тромбоцитов в красном костном мозге значительно увеличивается. Но постепенно компенсаторные возможности костного мозга истончаются, болезнь дает о себе знать.
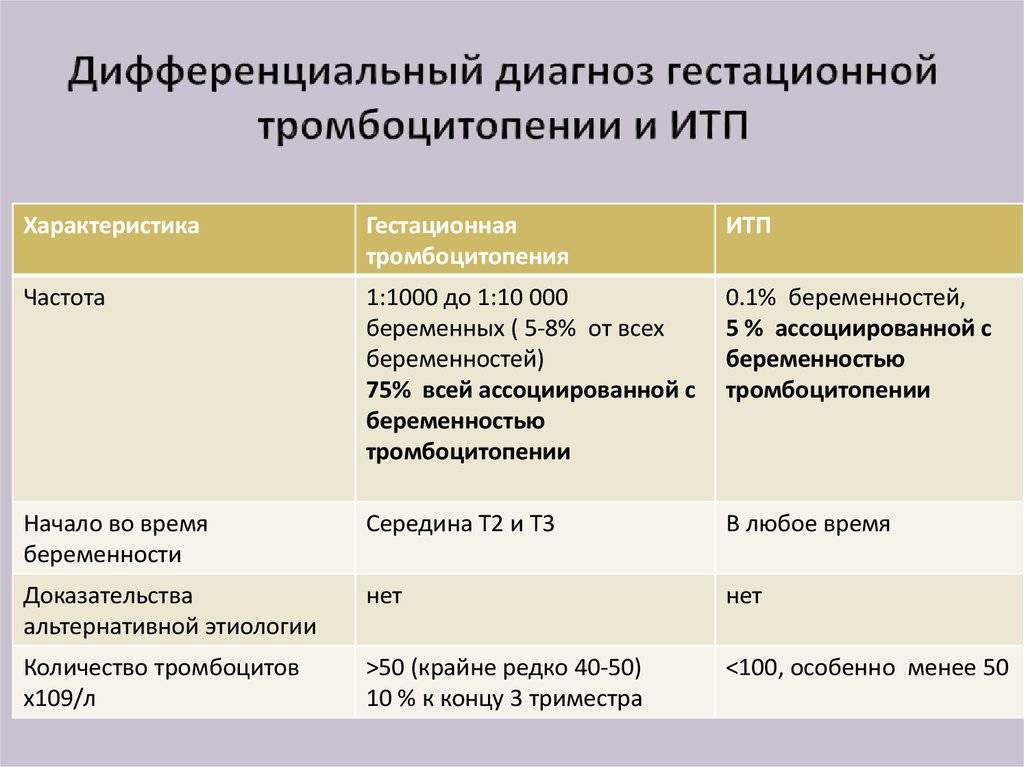
Если диагностируется аутоиммунная тромбоцитопения при беременности, это значит, что антитела к собственным тромбоцитам проходят через плацентарный барьер и разрушают нормальные тромбоциты плода. В итоге ребенок может родиться больным.
Тромбоцитопения потребления
Тромбоциты активируются в сосудистом русле, запускается механизм свертывания крови. Из-за усиленного потребления тромбоцитов красный костный мозг начинает их активно продуцировать, и если причина патологии вовремя не будет устранена, их уровень в крови уменьшится до критической отметки.
К активации форменных элементов приводят:
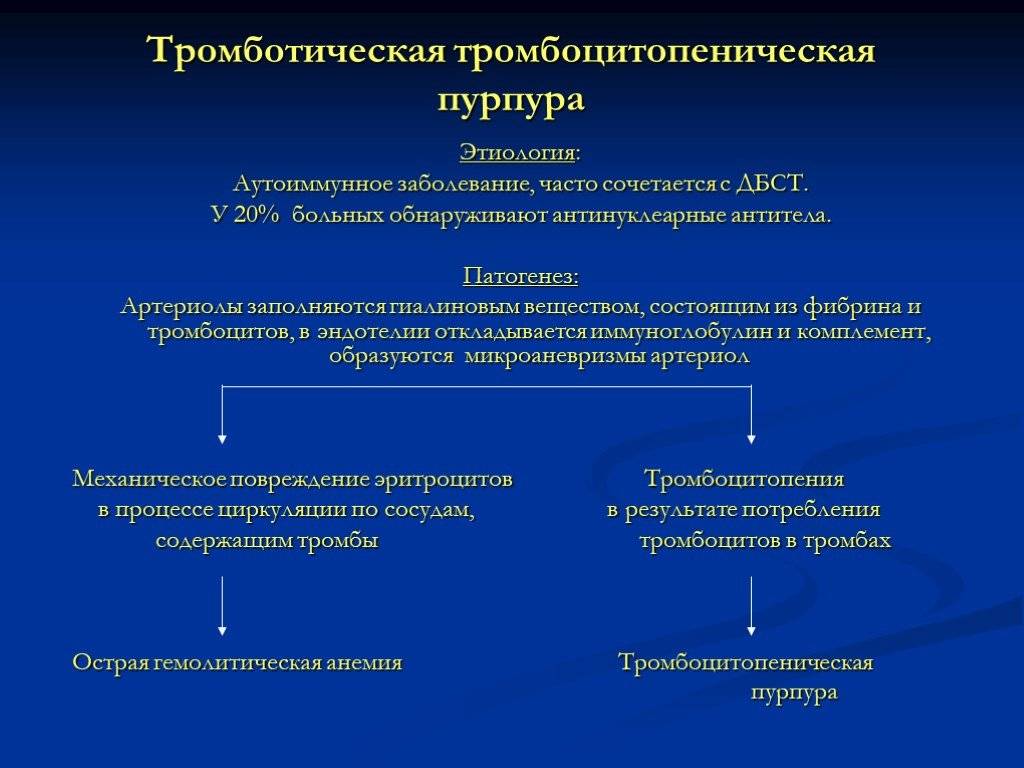
- Тромботическая тромбоцитопеническая пурпура. Вызвана недостаточным количеством в крови простациклина. Данный противосвертывающий фактор вырабатывается эндотелием и не дает тромбоцитам склеиваться друг с другом. Когда нарушается его выделение, происходит местная активация тромбоцитов, формируются микротромбы. Сосуды повреждаются, развивается внутрисосудистый гемолиз.
- Синдром диссеминированного внутрисосудистого свертывания. Появляется вследствие сильного повреждения внутренних органов или тканей (инфекции, ожоги, травмы, операции и пр.), из-за чего свертывающая система крови истощается. В сосудистом русле образуются многочисленные тромбы. Они закупоривают мелкие сосуды, препятствуют нормальному кровоснабжению почек, мозга и других органов. В ответ активируется противосвертывающая система, нацеленная на восстановление кровотока путем разрушения тромбов. Со временем кровь полностью утрачивает способность сворачиваться. Могут возникнуть сильные внутренние кровотечения, которые приводят к летальному исходу.
- Гемолитико-уремический синдром. Связан с кишечными инфекциями, наследственной предрасположенностью, системными заболеваниями и приемом некоторых медикаментов. В кровь выделяются бактериальные токсины. Они повреждают эндотелий сосудов, активируют тромбоциты путем присоединения их к поврежденным участкам. В результате образуются микротромбы, микроциркуляция внутренних органов нарушается.
Тромбоцитопения перераспределения
В норме в селезенке откладывается около 30% всех тромбоцитов. При некоторых заболеваниях орган сильно увеличивается в размерах, из-за чего в нем депонируется до 90% форменных элементов крови. Заболевание может быть вызвано циррозом печени, красной системной волчанкой, инфекциями, опухолями, алкоголизмом.
Тромбоцитопения разведения
Развивается у больных, которым переливают большие объемы плазмы, жидкостей, эритроцитарной массы, плазмозаменителей, не возмещая при этом тромбоциты. В итоге концентрация последних снижается до такого уровня, что даже их выброс из депо не способен поддержать нормальную работу свертывающей системы.
Лучшие врачи по лечению тромбоцитопении (пурпуры)
9
Гематолог
Файнберг Марина Рафаиловна
Стаж 19
лет
К+31 на Лобачевского
г. Москва, ул. Лобачевского, д. 42, стр. 4
Проспект Вернадского
1.3 км
Медицинский центр К+31 Петровские ворота
г. Москва, 1-й Колобовский пер., д. 4
Чеховская
690 м
Трубная
680 м
Цветной бульвар
730 м
8 (499) 519-34-12
8 (499) 519-34-15
9.9
Гематолог
Врач высшей категории
Кузнецов Сергей Вадимович
Стаж 35
лет
Медицинский центр К-Медицина
г. Москва, Проспект Мира, д. 105, стр. 1
ВДНХ
730 м
Алексеевская
790 м
8 (499) 519-38-31
9.5
Акушер
Гинеколог
Гематолог
Ковалев Максим Владимирович
Стаж 14
лет
ЭммаКлиник
г. Москва, ул. Щукинская, д. 2
Щукинская
1.3 км
8 (499) 116-77-12
Клиническая картина болезни Верльгофа
Заболевание начинается исподволь или остро с появления геморрагического синдрома. Тип кровоточивости при тромбоцитопенической пурпуре петехиально-пятнистый (синячковый). По клиническим проявлениям выделяют два варианта тромбоцитопенической пурпуры: «сухой» — у больного возникает только кожный геморрагический синдром; «влажный» — кровоизлияния в сочетании с кровотечениями. Патогномоничные симптомы тромбоцитопенической пурпуры — кровоизлияния в кожу, слизистые оболочки и кровотечения. Отсутствие этих признаков вызывает сомнение в правильности диагноза.
-
Кожный геморрагический синдром возникает у 100% больных. Количество экхимозов варьирует от единичных до множественных. Основные характеристики кожного геморрагического синдрома при тромбоцитопенической пурпуре следующие.
- Несоответствие выраженности геморрагии степени травматического воздействия; возможно их спонтанное появление (преимущественно ночью).
- Полиморфизм геморрагических высыпаний (от петехий до крупных кровоизлияний).
- Полихромность кожных геморрагии (окраска от багровой до сине-зеленоватой и жёлтой в зависимости от давности их появления), что связано с постепенным превращением гемоглобина через промежуточные стадии распада в билирубин.
- Асимметрия (нет излюбленной локализации) геморрагических элементов.
- Безболезненность.
- Нередко возникают кровоизлияния в слизистые оболочки, наиболее часто миндалин, мягкого и твёрдого нёба. Возможны кровоизлияния в барабанную перепонку, склеру, стекловидное тело, глазное дно.
- Кровоизлияние в склеру может указывать на угрозу возникновения самого тяжёлого и опасного осложнения тромбоцитопенической пурпуры — кровоизлияния в головной мозг. Как правило, оно возникает внезапно и быстро прогрессирует. Клинически кровоизлияние в головной мозг проявляется головной болью, головокружением, судорогами, рвотой, очаговой неврологической симптоматикой. Исход кровоизлияния в мозг зависит от объёма, локализации патологического процесса, своевременности диагностики и адекватной терапии.
- Для тромбоцитопенической пурпуры характерны кровотечения из слизистых оболочек. Нередко они имеют профузный характер, вызывая тяжёлую постгеморрагическую анемию, угрожающую жизни больного. У детей наиболее часто возникают кровотечения из слизистой оболочки полости носа. Кровотечения из дёсен обычно менее обильны, но и они могут стать опасными при экстракции зубов, особенно у больных с недиагностированным заболеванием. Кровотечение после удаления зуба при тромбоцитопенической пурпуре возникает сразу же после вмешательства и не возобновляется после его прекращения в отличие от поздних, отсроченных кровотечений при гемофилии. У девочек пубертатного периода возможны тяжёлые мено- и метроррагии. Реже бывают желудочно-кишечные и почечные кровотечения.
Характерные изменения внутренних органов при тромбоцитопенической пурпуре отсутствуют. Температура тела обычно нормальная. Иногда выявляют тахикардию, при аускультации сердца — систолический шум на верхушке и в точке Боткина, ослабление I тона, обусловленные анемией. Увеличение селезёнки нехарактерно и скорее исключает диагноз тромбоцитопенической пурпуры.
По течению выделяют острые (длительностью до 6 мес) и хронические (продолжительностью более 6 мес) формы заболевания. При первичном осмотре установить характер течения заболевания невозможно. В зависимости от степени проявления геморрагического синдрома, показателей крови в течении заболевания выделяют три периода: геморрагический криз, клиническая ремиссия и клинико-гематологическая ремиссия.
- Геморрагический криз характеризуется выраженным синдромом кровоточивости, значительными изменениями лабораторных показателей.
- Во время клинической ремиссии исчезает геморрагический синдром, сокращается время кровотечения, уменьшаются вторичные изменения в свёртывающей системе крови, но тромбоцитопения сохраняется, хотя она менее выраженная, чем при геморрагическом кризе.
- Клинико-гематологическая ремиссия подразумевает не только отсутствие кровоточивости, но и нормализацию лабораторных показателей.





































Спасибо за подробное объяснение! Теперь стало гораздо яснее, какие методы лечения применяются при этой болезни у детей. Очень важно знать, что есть несколько вариантов и можно подобрать подходящий именно для ребенка.