Обезболивание без медикаментов
Итак, если у женщины все в порядке со здоровьем и нет никаких осложнений в процессе родовой деятельности, то можно попробовать избежать болезненных ощущений при помощи различных физиологических методов: массажа, водных процедур, гимнастики и специального дыхания.
Все процессы в организме взаимосвязаны: если женщина боится, то возникает спазм мускулатуры, провоцирующий возникновение кислородной недостаточности в кровеносных сосудах и острую боль. Напряжение лицевых мышц вызывает ответный спазм маточных и задержку раскрытия шейки матки. Исходя из этих данных, при возникновении схваток нужно расслабиться и успокоиться, чувствуя, что боль уходит с каждой минутой.
Конечно, сразу освоить такую технику нелегко, поэтому во время беременности надо обязательно посещать специальные курсы для будущих матерей, на которых обучают правильной тактике дыхания на разных этапах родов, показывают основные техники расслабления и упражнения для облегчения боли. Такие курсы можно и нужно посещать с партнером, так как многие упражнения построены на совместной работе.
Для физических упражнений не нужны никакие специальные приспособления, надо просто прислушиваться к себе и чаще менять позы, так как двигательная активность облегчает течение родов и уменьшает боли. Если врачом не назначен постельный режим, нужно больше ходить, лежать желательно только на боку. Сидеть нежелательно, так как при этом создается давление на промежность.
Очень многим женщинам помогают водные процедуры, но их можно проводить, только если не отошли воды, так как очень велик риск занести инфекцию. Теплая ванна с гидромассажем отлично снимает напряжение и помогает расслабиться, но при процедуре обязательно должен присутствовать либо партнер, либо кто-нибудь из медицинского персонала. Можно пользоваться и душевой кабиной, направляя струи воды на спину и низ живота. Вода должна быть температурой около тридцати шести градусов, чтобы не вызвать кровотечения.
Ароматерапия, самогипноз и другие техники, включая массаж, также достаточно эффективны для снятия сильных болевых ощущений. При желании, можно прибегнуть к самым разным техникам, чтобы минимизировать боль, но перед их применением обязательно надо поговорить с врачом, ведущим роды.
Таблетки для прерывания беременности на поздних сроках
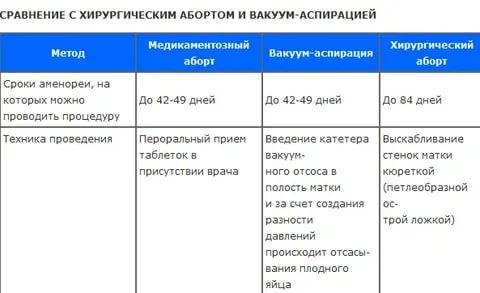
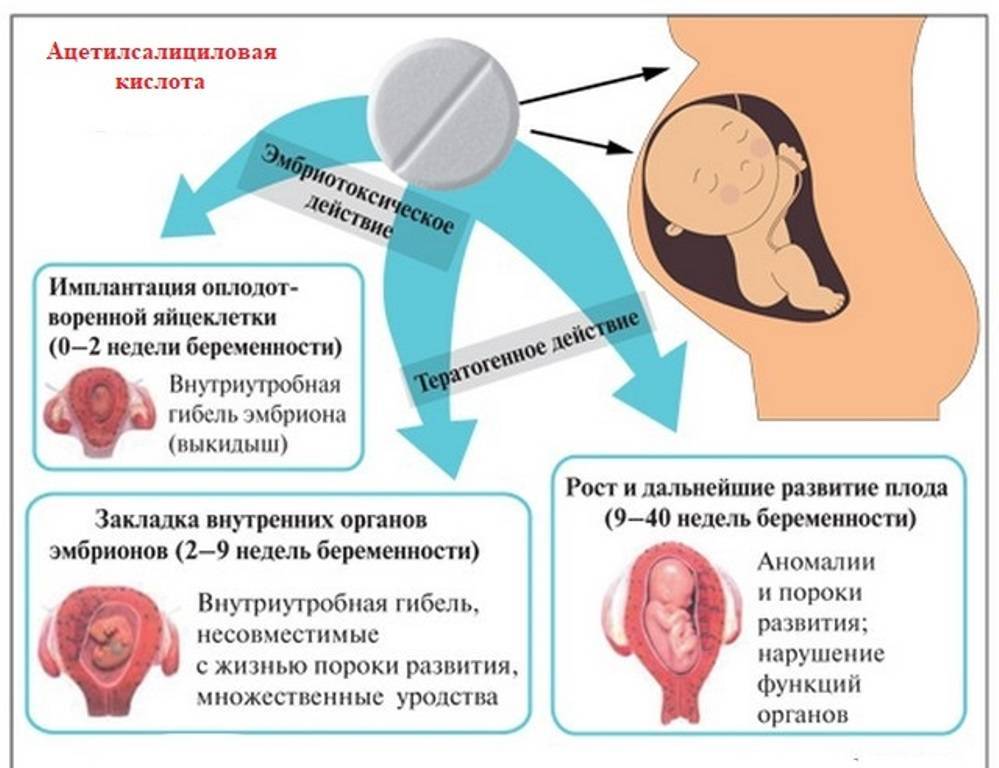
Один из щадящих методов срыва беременности — с помощью различных медикаментозных средств. Таблетки для прерывания беременности на поздних сроках не применяются. Максимальный срок для медикаментозного аборта — 6 недель. Но даже при приеме таблеток в эти сроки нет гарантии, что они вам помогут. На поздних сроках вынашивания беременности возможны только более радикальные и опасные осложнениями методы прерывания беременности.
Обращение на аборт должно быть крайней мерой, когда нет другого решения. Относитесь ответственно к своему здоровью и вновь зарождающейся жизни, используйте средства контрацепции, и нежелательная беременность не появится в вашей жизни.
Процедура внутриматочной инсеминации и ее применение
Суть данного метода лечения бесплодия заключается во введении через катетер в цервикальный канал или маточную полость женщины заранее полученной вне полового акта мужской спермы. Эта простая процедура проводится в амбулаторных и стационарных условиях в тех случаях, когда женщина может зачать и выносить ребенка, но по каким-либо причинам естественное оплодотворение при половом акте невозможно. Со стороны мужа показаниями к применению искусственной инсеминации являются:
- эректильная дисфункция или другие сексуальные расстройства (например, гипоспадия, недостаточное развитие пениса и т. д.), затрудняющие или делающие невозможным нормальный половой акт;
- сниженная фертильность спермы – в частности, недостаточная концентрация сперматозоидов в эякуляте или их слабая подвижность, затрудняющая проникновение в маточную полость.
Также имеются показания к искусственной инсеминации со стороны женщины:
- цервикальный фактор бесплодия – затрудненность или невозможность проникновения спермы в маточную полость через цервикальный канал из-за его анатомических аномалий (рубцов, стеноза) или изменений характеристик (вязкости, кислотности и т. д.) цервикальной слизи;
- иммунный ответ на мужскую сперму, проявляющийся в выработке влагалищем антител, которые убивают сперматозоиды до их попадания в маточную полость;
- вагинизм и другие сексуальные расстройства женщины органической или психической природы, делающие невозможным естественный половой акт.
Помимо лечения бесплодия, искусственная инсеминация спермой донора применяется для оплодотворения здоровых одиноких женщин. К этой процедуре также обращаются однополые пары, желающие стать родителями.
Противопоказаниями к использованию этого метода лечения бесплодия являются:
- анатомические аномалии половых органов, затрудняющие зачатие или рождение ребенка – например, отсутствие матки и яичников, непроходимость маточных труб и придатков;
- эндометриоз (патологическое разрастание слизистой оболочки матки) 3-4 степени;
- миома (доброкачественная опухоль) матки с подслизистым расположением узла;
- острые или находящиеся в стадии обострения хронические воспалительные и инфекционные заболевания половых органов, венерические инфекции;
- общие заболевания, при которых противопоказано зачатие, вынашивание или роды.
Противопоказания к искусственной инсеминации могут быть абсолютными или относительными. В первом случае подразумеваются необратимые патологии, при которых процедуру невозможно провести в принципе – например, отсутствие матки или яичников. Относительными противопоказаниями являются заболевания, поддающиеся лечению, после которого репродуктивная функция восстанавливается в достаточной для успешного зачатия и родов состояния.
Часто внутриматочную инсеминацию спермой полового партнера или донора путают с другой вспомогательной репродуктивной технологией — экстракорпоральным оплодотворением (ЭКО). Разница между ними в том, что в первом случае само зачатие происходит естественным путем в матке пациентки, а во втором – вне ее в специальном инкубаторе с последующей подсадкой уже оплодотворенных клеток (эмбрионов) в маточную полость. В целом искусственная инсеминация гораздо проще и дешевле ЭКО, поэтому проводится гораздо чаще.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Противопоказания к планируемым родам
Наряду с показаниями есть ряд противопоказаний к осуществлению плановых родов, при которых показано только плановое кесарево сечение:
- узкий таз (анатомические размеры плода гораздо больше размеров таза беременной);
- рубцы на матке;
- полное предлежание плаценты;
- кровотечение при неполном предлежании плаценты;
- деформация половых органов или таза;
- тазовое, косое или поперечное положение плода;
- острое кислородное голодание плода;
- отход околоплодных вод до родов;
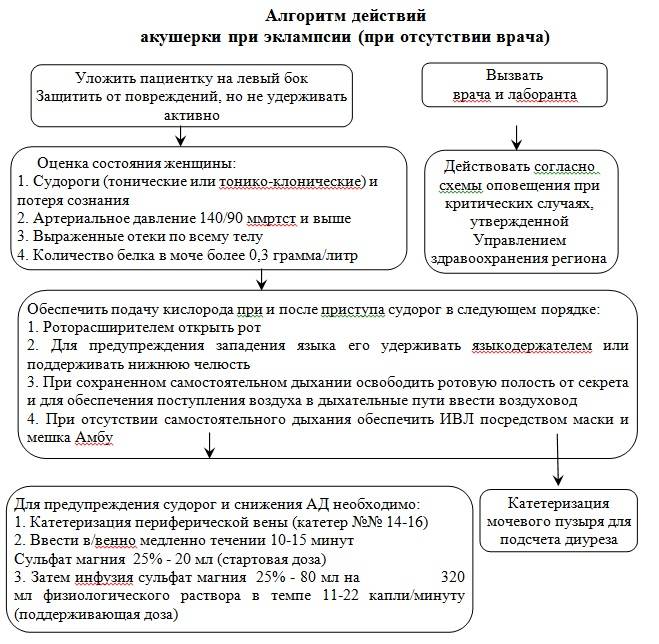
- эклампсия или преэклампсия;
- плохая свертываемость крови;
- терапия антикоагулянтами;
- почечная или печеночная недостаточность;
- тяжелые патологии легких и сердца;
- тяжелая гемолитическая болезнь плода;
- онкология шейки матки;
- индивидуальная непереносимость препаратов для «созревания» шейки матки»;
- острые воспаления различной локализации;
- срок беременности до 37 недель;
- анемия, порфирия (наследственная патология нарушения пигментного обмена);
- длительное лечение кортикостероидами;
- незрелые родовые пути (при отсутствии положительного результата от препаратов после их регулярного приема не более одной недели).
Плюсы программируемых родов
На самом деле программировать роды удобно. Выигрывают от этого все: и медицинский персонал, и будущая мама. Запланировать рождение ребенка можно на определенное время суток, при этом ваш организм уже будет тщательно подготовлен к его появлению. Учеными уже доказано, что показатели здоровья детей, рожденных в результате плановых естественных родов, ничем не отличаются от аналогичных показателей у детей после кесарева сечения.
С помощью планируемых родов можно сохранить здоровье детей, которые в случае дальнейшего сохранения беременности имеют риск угрозы жизни по причине воздействия таких факторов как:
- много- или маловодие;
- резус-конфликт;
- хроническая плацентарная недостаточность;
- гестоз;
- перенашивание.
Значительным плюсом плановых родов, в отличие от спонтанных, является то, что они в несколько раз снижают вероятность возникновения:
- родовых травм (парез нервов, переломы ключицы и т.д.) – в четыре раза;
- асфиксии (нехватки кислорода) – в два раза;
- ишемических поражений (уменьшение кровотока) ЦНС – в два раза.
Как происходит подготовка к программируемым родам?
Естественный родовой процесс проходит три ступени:
- созревание шейки матки в виде ее раскрытия, размягчения и укорочения, т.е. подготовка родовых путей;
- роды (процесс изгнания плода);
- отход последа («детского места») – послеродовой период.
Женщина понимает, что наступило время рожать, когда начинает чувствовать схватки. Это регулярные сокращения матки и ее шейки, которые готовят родовые пути к выходу плода. В данный период времени матка начинает размягчаться и постепенно раскрывается до 10-12 см непосредственно к началу родов.
«Зрелая» шейка матки – это одно из необходимых условий для благополучного рождения ребенка, которое нельзя не учитывать при подготовке к программируемым родам. Если шейка не раскроется до необходимых размеров, то стимуляцию родовой деятельности введением окситоцина проводить будет нельзя по причине возможности развития:
- аномалий родовой деятельности;
- нарушений сократимости матки;
- родовых травм;
- гипоксии плода;
- преждевременной отслойки плаценты.
В случае возникновения одного из таких осложнений придется проводить экстренное кесарево сечение
Все это еще раз подчеркивает важность момента подготовки шейки матки к планируемому сроку родов, которая осуществляется несколькими способами
Самый современный метод – это прием внутрь синтетического антигестагена (Mifepristone). Действие препарата направлено на «созревание» шейки матки, при этом он не провоцирует чрезмерную активность миометрия (мышц матки) и может применяться в случае наличия воспалительных явлений во влагалище. Другие методы в таких случаях противопоказаны.
Прерывание беременности на поздних сроках по медицинским показаниям
Прерывание беременности на поздних сроках по медицинским показаниям чаще всего проводится в срок от 12 недель до 22 недель. Медицинское прерывание беременности в эти сроки считается опасным для здоровья матери, поэтому к нему прибегают в крайнем случае. Также прерывание на больших сроках беременности разрешено женщинам по социальным причинам — в случае смерти мужа; отсутствии средств на содержание; если беременная несовершеннолетняя; некоторым другим причинам. В данном случае разрешение на аборт выдается после рассмотрения комиссией. В ее состав входят врач, работник социальной службы, юрист и другие представители.
Прерывание беременности на поздних сроках по медицинским показаниям разрешается при угрозе здоровью, а также жизни матери: тяжелой болезни; травме, несовместимой с вынашиванием беременности; предстоящей операцией; если проводятся медицинские процедуры, которые могут нанести непоправимый вред плоду; при условиях гибели плода; при нарушениях в развитии плода.
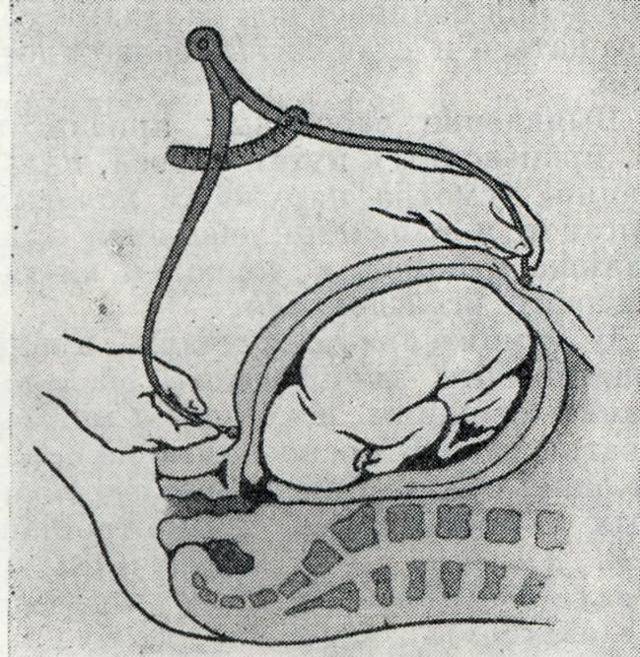
Прерывание беременности на поздних сроках по медицинским показаниям возможно только в условиях стационара. Используется стерильная трубка со стержнем, которая вводится в шейку матки. Затем стержень вынимают и вводят иглу, делают прокол плодного пузыря и отбирают амниотическую жидкость. Для процедуры прерывания беременности на поздних сроках по медицинским показаниям с помощью иглы вводится специальный солевой раствор в плодный пузырь. Смерть плода мучительна, он уже чувствует боль. Находясь в растворе, плод получает ожоги всего тела и погибает в мучениях от кровоизлияния в мозг.
Такой метод прерывания беременности возможен на сроке не больше 15 недель. Осложнением после такой процедуры может быть головная боль, сильные боли в груди, развитие гипотонии, шок, кома и даже летальный исход. Прерывание беременности на поздних сроках по медицинским показаниям с выскабливанием полости матки считается операцией с очень высоким риском. Риск возрастает на 15 неделе беременности.
Как метод прерывания беременности на поздних сроках по медицинским показаниям используют вскрытие плодного пузыря. Если женщине противопоказано введение изотонического раствора, то применяется этот метод. С помощью расширителя раскрывают шейку матки, затем плодный пузырь вскрывается и щипцами захватывают предлежащую часть плода. На щипцы закрепляют груз и назначают средства, усиливающие сокращение матки. Такой аборт может идти длительное время. К осложнениям относится инфицирование матки, разрыв шейки матки. Используется этот метод от 17 до 28 недель беременности, если к другим методам есть противопоказания.
Прерывание беременности на поздних сроках по медицинским показаниям проводят и с помощью операции малого кесарева сечения. Плод чаще всего жив, ему прекращают доступ воздуха к легким. Осложнением у женщины после такой операции может быть тромбоэмболия. Этот метод применяют только в случаях экстренного проведения аборта, когда противопоказаны другие методы, так как он опасен серьезными осложнениями.
Кесарево сечение чрезвлагалищно – ещё один метод прерывания беременности на поздних сроках по медицинским показаниям. Этот метод почти не используется, так как часто вызывает осложнения и сама операция технически сложна.
Причины внематочной беременности
Ответить на вопрос, почему возникла внематочная беременность не всегда удается. Считается, что чаще всего причиной становится нарушение функции маточных (фаллопиевых труб). Под действием ряда факторов оплодотворенная яйцеклетка может не добраться до матки и прикрепиляется в трубе. Длина маточной трубы — около 10 см, изнутри она покрыта миллионами клеток с движущимися ворсинками — ресничками. При повреждении маточной трубы (ее непроходимости или сужении) реснички не могут доставить яйцеклетку в матку, и беременность развивается в маточной трубе.
Ниже описаны наиболее распространенные факторы риска внематочной беременности.
Воспалительное заболевание органов малого таза. Это бактериальная инфекция органов женской репродуктивной системы. Обычно воспаление начинается с влагалища или шейки матки и распространяется на выше расположенные половые органы.
Причина воспалительных заболеваний — бактерии, чаще хламидии, которыми можно заразиться во время незащищенного полового акта. Зачастую хламидиоз не имеет симптомов, и женщина не знает о болезни, однако бактерии могут вызывать воспаление маточных труб (сальпингит), повышающее риск внематочной беременности в четыре раза. Прочитайте подробнее о признаках и диагностике хламидиоза.
Перенесенная внематочная беременность. Если в прошлом у вас была внематочная беременность, риск повторного заболевания повышается и составляет от 10% до 25%, в зависимости от ее первоначальных причин.
Проконсультируйтесь с гинекологом, когда можно будет планировать следующую беременность после внематочной беременности. Как правило, этот вопрос решается индивидуально. Чаще всего рекомендуется подождать 2 полных менструальных цикла, чтобы маточные трубы могли полностью восстановиться. После лечения метотрексатом этот срок обычно увеличивают до 3 месяцев. Но даже по прошествии этого времени не все женщины психологически готовы к новой попытке.
Шансы на успешную беременность зависят от состояния маточных труб. В среднем 65% женщин могут забеременеть через полтора года. Если зачатие обычным способом невозможно, предлагается лечение бесплодия, например, — оплодотворение яйцеклетки в пробирке и ее последующая хирургическая пересадка в матку.
Перенесенная операция. Риск внематочной беременности повышают перенесенные операции на маточных трубах, особенно:
- женская стерилизация (легирование, или перевязка, маточных труб) — примерно в 0,5% случаев операция оказывается неэффективной, женщина может забеременеть, и зигота прикрепляется вне матки;
- операция по устранению внематочной беременности в прошлом.
Лечение бесплодия. Препараты, стимулирующие овуляцию (выход яйцеклетки из яичника), повышают риск внематочной беременности приблизительно в 4 раза. Экстракорпоральное оплодотворение (ЭКО) не всегда эффективно и также может привести к неправильному расположению эмбриона (зародыша). По статистике, это происходит примерно в 1 случае из 22.
Контрацепция. Внутриматочная спираль очень эффективна (99–100%) в профилактике беременности, однако если при ее использовании беременность все же наступает, скорее всего, она будет внематочной. Такой же результат возможен при использовании экстренной пероральной контрацепции в случае ее неэффективности.
Прочие факторы риска:
- аборты;
- опухоли и аномалии развития половых органов, в том числе маточных труб;
- курение — риск внематочной беременности у курящих женщин в два раза выше, чем у некурящих;
- возраст старше 35лет.
Эпидуральная анестезия
Преимущества
Эпидуральная анестезия абсолютно безопасна для ребенка, при ее применении полностью обезболивается и снимается чувствительность, поэтому ее часто используют в процессе операции кесарева сечения. Пациентка при этом остается в сознании, но абсолютно ничего не чувствует, однако при введении небольших доз анестетиков некоторые женщины ощущают сокращения матки.
Проводится процедура эпидуральной анестезии под местным обезболиванием области поясницы, затем врач тонкой длинной иглой вводит в позвоночник, точнее в его эпидуральное пространство, катетер, через который при необходимости вводится доза анестетика. После процедуры надо полежать пятнадцать минут, как раз за это время лекарство начнет действовать. Катетер не извлекается, пока не окончатся роды, обычно пациенткам вставать с кровати, лежать не рекомендуют, но существует и мобильная разновидность эпидуральной анестезии.
По отзывам пациенток, перенесших роды с такой разновидностью анестезии, боли практически не ощущаются, особенно если своевременно введена дополнительная доза лекарства. Однако и для этой процедуры есть строгие противопоказания:
- Различные неврологические заболевания;
- плацентарное кровотечение или любого другого генеза;
- применение антикоагулянтов или нарушение свертываемости крови.
И наконец, отказ от подобной процедуры тоже является категорическим противопоказанием.
Побочные действия
Обычно женщина, размышляющая о побочных действиях такого рода обезболивания, думает о параличе нижних конечностей, повреждении спинного нерва или остановка дыхания. Однако эти осложнения являются, скорее, исключениями. Основную опасность представляют отдаленные последствия: головные боли, сильные боли в спине, которые могут длиться месяцами. Лекарственная терапия подобных болей обычно не дает результатов и они проходят только с течением времени.
Во время действия лекарства пациентка может испытывать озноб, дрожь, снижение артериального давления и нарушение дыхания. Обо всех симптомах обязательно надо рассказать врачу, чтобы при необходимости он назначил симптоматическое лечение. Затруднение дыхания возникает в процессе эпидуральной анестезии достаточно часто. Это следствие слишком большой дозы введенного препарата и требует применения кислородной маски.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
По последним данным врачебных исследований, применение эпидуральной анестезии почти в половине случаев приводило к различным затруднениям в процессе родов. Так как роженица не может контролировать процесс родов и не понимает, когда надо тужиться. Это в сороках процентов случаев приводило к затяжным родам, наложению щипцов на головку младенца и черепно-мозговым травмам ребенка. Большая вероятность разрывов промежности и влагалища при таких родах тоже не добавляет плюсов такому обезболиванию.
С такой реакцией организма на эпидуральную анестезию сталкивается примерно сорок пять процентов женщин, подвергшихся ей. Это достаточно много и прежде чем согласиться на такую процедуру, надо все хорошо взвесить и обдумать.
Методика проведения программируемых родов
Для подготовки к плановым родам, беременную заранее помещают в стационар, где проводят клинические, ультразвуковые и лабораторные обследования женщины. В случае программируемых родов активность матки и состояние плода должны находиться под постоянным динамическим контролем.
Тактика ведения плановых родов строится на основании оценки:
- степени риска развития осложнений и угрозы здоровью плода и мамы;
- «зрелости» шейки матки;
- состояния фето-плацентарного комплекса (УЗИ, допплерометрия).
После приема одной таблетки мифепристона (двух с промежутком в 24 часа) у большинства женщин (90%) в течение двух дней начинается родовая деятельность, и шейка матки раскрывается до необходимых размеров. Если этого не происходит на третьи сутки даже при условии приема второй таблетки, то готовить беременную продолжают простагландинами.
У мифепристона существуют свои побочные эффекты, что может привести:
- к аномалиям родовой деятельности;
- слабости родовых сил;
- обострению инфекций мочевыводящих путей и матки после родов;
- субинволюции матки (замедлению ее обратного развития).
Весь процесс подготовки к программируемым родам и само родоразрешение находятся под контролем специалиста. Наличие допплерометрического, кардиотокографического и аускультативного контроля – обязательные условия. У рожденного ребенка педиатр проводит тщательную оценку состояния его здоровья, по которой врачи будут выстраивать дальнейшую тактику ведения новорожденного.
Не относитесь скептически к программируемым родам, если у Вас есть к ним показания. С помощью родов по плану Вы сможете несмотря ни на что родить здорового ребенка.
Показания к планируемым родам
Для проведения программируемых родов есть свои требования к женщине. Нет нужды что-то планировать, если у вас хорошо протекает беременность, в этом случае все должно идти естественным путем. Не стоит забывать, что любые применяемые медицинские препараты негативно воздействуют на организм матери и будущего ребенка. А вот в случае попадания в группу беременных с высокими рисками по развитию осложнений и отсутствию показаний к кесареву сечению, программируемые роды – ваш вариант.
Врач будет рекомендовать вам программируемый вариант естественных родов в случае:
- переношенной беременности (40-41 неделя);
- гестоза (легкая и средняя степень тяжести);
- плацентарной недостаточности;
- общих заболеваниях легких, сердца, почек, а также при гипертензии и сахарном диабете;
- воспалении хориоамнионит;
- задержке роста или гибели плода;
- несовместимых с жизнью аномалий развития;
- резус-конфликта;
- легкой формы гемолитической болезни ребенка.
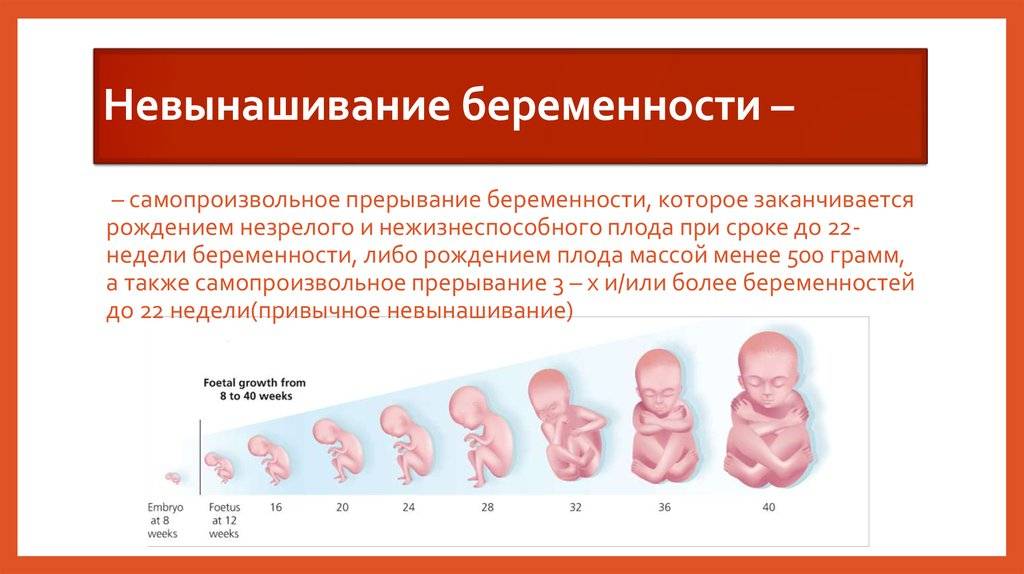
Методы лечения невынашивания
Для коррекции гипофункции яичников применяют препараты эстрадиола и прогестерона, при гиперандрогении – глюкокортикоидные препараты до 16 недель беременности, под контролем концентрации 17- оксипрогестерона, дегидроэпиандростерона в крови. Для корректного выбора дозы назначаемого препарата проводят определение содержания половых гормонов в периферической крови в динамике.
Назначение гормональной терапии при угрозе невынашивания в ранние сроки беременности проводится согласно основным принципам:
-
строгое обоснование необходимости применения гормонотерапии;
-
гормональные препараты назначают в минимальных эффективных дозах в течение первых 14-18 недель беременности, препараты прогестерона до 36-ти недель;
-
комплексное применение половых стероидных гормонов (эстрогены назначаются в сочетании с гестагенами).
У женщин с невынашиванием беременности имеется ряд функциональных изменений нервной системы, что приводит к развитию чувства беспокойства, напряженности, вплоть до неврастении и психастении. В таких случаях необходима помощь психолога, проведение психотерапии, назначение седативных препаратов.
В комплексе мер для лечения невынашивания беременности широко применяют физиотерапевтические методы: эндоназальный электофорез витамина В1 в первом триместре беременности, электрофорез магния синусоидальными токами на нижние отделы живота во второй половине беременности, центральная электроналгезия, иглорефлексотерапия, гирудотерапия при выявленном повышении свертываемости крови.
Реабилитация при невынашивании
Комплекс мероприятий по реабилитации женщин с привычным невынашиванием беременности включает несколько этапов. На первом этапе проводят комплексное противовоспалительное и общеукрепляющее лечение. На втором этапе применяют специальные методы исследования для выявления причин невынашивания как в амбулаторных условиях, так и в стационаре. На третьем этапе проводят патогенетическую терапию. На четвертом этапе осуществляют комплекс профилактических и лечебных мероприятий в критические и индивидуальные критические сроки, направленных на сохранение беременности.
Независимо от причинных факторов невынашивания беременности в процессе беременности проводят профилактику плацентарной недостаточности и хронической гипоксии плода, которые, как правило, наблюдаются при данной патологии.
Таким образом, только комплексный подход к формированию индивидуального плана лечения и реабилитации пациенток с невынашиванием беременности позволяет пролонгировать беременность с целью обеспечить рождение ребенка.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку