SQLITE NOT INSTALLED
Разделы медицины
- Лечение в Израиле
- Лечение рака в Израиле
- Андрология
- Урология
- Проктология
- Флебология
- Кардиология
- Пластическая хирургия
- Маммология
- Гинекология
- ЛОР заболевания
- Офтальмология
- Нейрохирургия
- Ортопедия
- Стоматология
- Кардиохирургия
- Вертебрология
- Онкология
- Бариатрическая хирургия
- Лечение избыточного веса
- Хирургия ожирения в Израиле
- Бариатрическая хирургия в Эстонии
- Торакальная хирургия
- Восстановительная медицина
- Медицинский check up
- Лечение в Германии
- Кардиология в Германии
- Нейрохирургия в Германии
- Онкоцентр София в Москве
- Протонная терапия
- Хирургия роботом Да Винчи
- Санавиация
- Лечение в Турции
- Лечение в Индии
- Европейская онкоклиника в Москве
- Клиника неврологии и онкологии в Москве
- Лечение в Финляндии
- Лечение в Швейцарии
- Хирургия в Германии — Больница Саксенхаузен
4.Лечение воронкообразной грудины
В зависимости от степени деформации грудины и сопутствующих нарушений применяется консервативное либо хирургическое лечение. Неоперативные методики включают:
- ЛФК;
- дыхательную гимнастику;
- массаж;
- плавание;
- гипербарическую оксигенацию.
Хирургическое лечение показано при выраженных нарушениях дыхательной и сердечной деятельности, а также существенной ортопедической несостоятельности. Необходимость операции чаще всего чётко определяется в подростковом возрасте. После успешной торакопластики восстанавливается анатомическая форма грудной клетки, устраняются функциональные расстройства в работе сердца и дыхании, сглаживается косметический дефект.
У моего животного рвота. Что можно сделать?
- Прежде всего необходимо определить, рвота это или. Оба состояния приводят к выбросу корма и жидкости наружу. Перед рвотой всегда наблюдаются сокращения брюшной стенки вверх-вниз или позывы на рвоту. Регургитация не связана с сокращениями брюшной стенки; обычно животное просто открывает рот и извергает жидкость или корм. Обычно при регургитации материал представляет собой прозрачную или коричневую жидкость.
- Затем необходимо установить причину рвоты или регургитации.
- Причины и лечение рвоты после операции:
- Некоторые животные после возвращения домой из стационара выпивают слишком большой объем воды за один раз, после чего возникает рвота; если причина в этом, следует ограничить потребление воды животным, давая ее часто и маленькими порциями.
- Лекарства, такие как антибиотики, препараты для наркоза и нестероидные противовоспалительные препараты, часто вызывают рвоту после операций. Чтобы посмотреть, какой препарат вызывает проблему, следует давать их с интервалом 2 часа между каждым. Обычно у животного возникает рвота или признаки тошноты (слюнотечение, больной вид) в течение часа после введения препарата, к которому оно чувствительно. В некоторых случаях можно заменить антибиотик или отменить его прием.
- Расстройство желудка в результате наркоза — возможная причина рвоты, которая должна прекратиться за пару дней.
- В редких случаях рвота после операции обусловлена недостаточностью внутренних органов. Для подтверждения этого необходим анализ крови. По этой причине не следует игнорировать рвоту, сохраняющуюся более 24 ч.
- Если ваше животное перенесло операцию на кишечнике или желудке, рвота всегда считается тревожным признаком, так как может указывать на инфекцию брюшной полости или перитонит. Не игнорируйте этот симптом.
- Симптоматическое лечение рвоты включает голодную диету на 12-24 ч, а затем постепенную дачу легкого корма, такого как рис и фарш из нежирного вареного мяса; если после этого у животного не возникает рвота, можно постепенно перевести его на обычный корм в течение трех дней. Для снижения кислотности в желудке можно давать внутрь Пепсид АС 0,5 мг/кг дважды в сутки в течение 5 дней. Метоклопрамид и серения – хорошие противорвотные препараты для собак и кошек. Перед тем, как давать лекарства, всегда следует проконсультироваться с ветеринарным врачом.
Причины и лечение регургитации после операции:
- Самой распространенной причиной регургитации является рефлюкс кислоты из желудка в пищевод, когда животное находится под наркозом. Кислая жидкость из желудка может вызвать химический ожог пищевода и привести к сильной изжоге, то есть эзофагиту. Это ослабляет моторику пищевода, поэтому в нем накапливается вода и пища. В большинстве случаев эзофагит проходит самопроизвольно в течение 2-3 дней.
- При тяжелом эзофагите в пищеводе может образоваться один или несколько суженных участков. Такие суженные участки (или стенозы) пищевода мешают прохождению пищи, становясь причиной регургитации, длящейся более недели. Необходимо сообщить ветеринарному врачу об этой проблеме в течение двух недель, когда ее можно излечить с помощью баллонного расширения (малоинвазивная процедура, проводящаяся с помощью эндоскопа). При хроническом сужении пищевода необходимо хирургическое лечение.
- Симптоматическое лечение регургитации, вызванной эзофагитом, включает кормление легкой пищей и дачу внутрь обволакивающих средств (сукралфат) и средств для снижения кислотности (омепразол или другие). Если регургитация длится более двух дней, проконсультируйтесь с ветеринарным врачом.
1.Что означает диагноз «килевидная грудь»
Килевидная грудь (называемая также «куриная грудь») представляет собой аномалию развития костей грудной клетки. Грудина и рёберные хрящи в процессе роста развиваются неправильно, что приводит к формированию явного косметического дефекта. Средняя часть груди выступает вперёд, а рёбра по краям грудины западают. Такое западание может быть симметричным или односторонним и чаще всего охватывает с четвёртой по восьмую пары рёбер.
«Куриная грудь» имеет такую форму, что грудная клетка словно постоянно пребывает в состоянии вдоха – её форма не меняется в процессе дыхательной экскурсии.
Наиболее характерна данная патология для лиц астенического телосложения. Кроме того, вероятность развития килевидной формы груди выше у людей, страдающих болезнью Марфана. Также ередким является сочетание килевидной формы грудной клетки со сколиозом, болезнью Бехтерева и врождёнными пороками сердца, связанными с растяжением миокарда.
Наследственный характер килевидной формы груди подтверждается данными, согласно которым наличие родственника с данным заболеванием увеличивает вероятность проявления аналогичного дефекта у других членов семьи.
Частота килевидной формы груди связана с полом – у девочек данный дефект встречается в четыре раза чаще, чем у мальчиков.
Развитие этой наследственной патологии реализуется за счёт неравномерного (чрезмерного) разрастания хрящевой и костной ткани груди и рёбер.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Лечение деформации грудной клетки у детей
Килевидную и воронковидную аномалию при отсутствии выраженных нарушений дыхания и функций сердца лечат консервативными методами:
- массаж;
- физиотерапия;
- лечебная физкультура;
- лечебное плаванье;
- применение компрессионных систем;
- ношение корсета или ортеза.
Мануальное лечение в Клинике Мануальной Медицины «Galia Ignatieva M.D» позволяет добиться выраженного эффекта у детей до 14 лет. Чем младше ребенок, тем пластичнее его костная организация. Остеопаты и вертебрологи разрабатывают индивидуальную программу коррекции. Результат терапии деформации стабилизирует дыхательная гимнастика и комплекс упражнений ЛФК, укрепляющий мышечный корсет.
Рис 3. Лечение килевидной анормальности с помощью компрессионной системы
Если деформация грудной клетки у детей, лечение которой проводится консервативными методами, продолжает прогрессировать, то показано оперативное вмешательство. Современная торакопластика проводится малоинвазивным методом. В разрезы в подмышечной области вводят титановую пластину, смоделированную с учетом индивидуальных особенностей архитектоники грудины. Ее фиксируют к ребрам в таком положении, что изгиб «выдавливает» впадину изнутри. Описано более 100 способов при коррекции недуга. Процент рецидивов и неудовлетворительных результатов даже при применении высокотехнологичных методах торакопластики составляет 3,5-32%.
Методы лечения воронкообразной грудной клетки
В лечении воронкообразной груди применяются как хирургические, так и консервативные методы терапии. При принятии решения в пользу того или иного метода важными факторами являются:
- есть ли физические жалобы;
- насколько сильно выражена деформация;
- возраст пациента.
Всего можно выделить 5 основных методов терапии воронкообразной деформации груди.
Коррекция по методу Эрлангера (стернохондропластия)
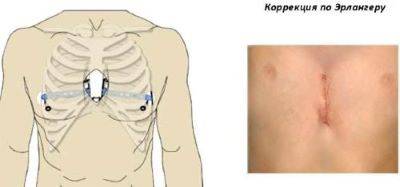 Данный метод коррекции является открытой хирургической техникой, которая подходит для исправления практически всех форм воронкообразной деформации грудной клетки во время операции. При этой манипуляции рёбра у основания грудной кости надрезаются, грудная кость приподнимается и закрепляется в таком положении с помощью одного или нескольких металлических рамочных замков. Данный замок, как правило, остается в организме на протяжении года и удаляется в рамках повторного хирургического вмешательства. В сравнении с более старыми хирургическими методами коррекции воронкообразной груди, операция по методу Эрлангера является более щадящей, т. к. при этом методе нет необходимости отделять ребра от грудной кости полностью, однако в этом случае делается достаточно большой кожный разрез над грудной костью. Именно по этой причине в настоящее время часто предпочтение отдается другому методу — по Нассу.
Данный метод коррекции является открытой хирургической техникой, которая подходит для исправления практически всех форм воронкообразной деформации грудной клетки во время операции. При этой манипуляции рёбра у основания грудной кости надрезаются, грудная кость приподнимается и закрепляется в таком положении с помощью одного или нескольких металлических рамочных замков. Данный замок, как правило, остается в организме на протяжении года и удаляется в рамках повторного хирургического вмешательства. В сравнении с более старыми хирургическими методами коррекции воронкообразной груди, операция по методу Эрлангера является более щадящей, т. к. при этом методе нет необходимости отделять ребра от грудной кости полностью, однако в этом случае делается достаточно большой кожный разрез над грудной костью. Именно по этой причине в настоящее время часто предпочтение отдается другому методу — по Нассу.
Минимально инвазивная коррекция по Нассу
При данном методе коррекции также используется металлический рамочный замок, который приподнимает грудную кость и стабилизирует ее, однако сама операция воронкообразной груди проводится минимально инвазивно. Установка металлического рамочного замка производится через два небольших кожных разреза с обеих сторон грудной стенки. Минимально инвазивная операция по Нассу имеет несколько преимуществ: операционная травма и связанный с ней риск осложнений меньше, более того, пациент может рассчитывать на меньший период временной нетрудоспособности. Однако при этой операции металлический рамочный замок остается в теле в течении трех лет и по истечению данного периода удаляется в рамках повторного хирургического вмешательства.
Физиотерапия
Как правило, при небольшой деформации грудной клетки не рекомендуется хирургическое лечение. Терапией в таких случаях является лечебная гимнастика и тренировка мускулатуры. С помощью специальных дыхательных и мышечных упражнений можно укрепить мускулатуру живота, груди и спины, что позволяет маскировать деформацию и одновременно улучшить осанку. Для достижения долгосрочных положительных результатов рекомендуются постоянные тренировки, которые, в том числе, являются поддерживающими мерами перед и после операции по коррекции воронкообразной деформации грудной клетки.
Терапия вакуумным экстрактором
Приподнимание воронкообразной груди посредством вакуумного экстрактора — метод коррекции деформации, который особенно показан детям и подросткам, у которых грудная стенка еще достаточно пластична.
При этой процедуре на груди устанавливается специальная вакуумная камера, которая при регулярном использовании предназначена для медленного приподнимания грудной клетки. Недостаток вакуумного экстрактора заключается в том, что его необходимо использовать ежедневно в течение нескольких лет. Он подходит только для лечения почти симметричных, несильно выраженных деформаций. Чем старше пациент, тем дольше должна продолжаться терапия вакуумным экстрактором.
Коррекция воронкообразной деформации с помощью имплантатов молочных желез
При условии, что воронкообразная деформация груди не вызывает никаких жалоб, женщинам может быть показана коррекция с помощью имплантатов груди. При этом речь идет об индивидуально изготовленных и подобранных силиконовых имплантатах, которые очень точно выравнивают воронку и устанавливаются через опустившуюся грудную клетку без изменений костных структур. Для коррекции воронкообразной деформации груди применяются специальные имплантаты, изготовленные из силиконового каучука, который является значительно формоустойчивее, чем классические силиконовые имплантаты. Коррекция деформации таким способом имеет три основных преимущества в сравнении с традиционными хирургическими методами:
- меньшие риски осложнения;
- сокращенный период нетрудоспособности;
- позволяет корректировать даже очень сильную асимметрию.
Современные методы лечения грудины при воронкообразном дефекте
Воронкообразный дефект грудной клетки отличается по глубине и форме западения передней грудной стенки.
По статистике на долю воронкообразной деформации грудной клетки приходится более 90% всех деформаций грудной клетки. Встречается данное заболевание примерно у 1% населения, причем у лиц мужского пола в 3-4 раза чаще.
Основная причина развития заболевания это наследственное нарушение формирования хрящевой ткани (дисплазия), что проявляется ускоренным ростом ребер в длину. Деформация проявляется и прогрессирует в периоды активного роста организма.
Показания к оперативному лечению грудной клетки с воронкобразной деформацией:
- 1. Функциональные кардио-респираторыне показания – западение передних отделов грудной стенки приводит к сдавлению и смещению органов грудной полости с нарушением их функции. Это в свою очередь проявляется снижением переносимости физических нагрузок, одышкой, сердцебиением, нарушением ритма сердечных сокращений.
- 2. Косметические показания – воронкообразная деформация грудной клетки является тяжелым косметическим дефектом и серьезно отражается на психическом состоянии пациента, его поведении, социальных и сексуальных контактах.
- 3. Ортопедические – западение грудной клетки влияет на статику позвоночника. Нарушается осанка, развивается деформация позвоночника (кифоз, сколиоз), в более раннем возрасте проявляются остеохондроз, протрузии и грыжи межпозвонковых дисков. Все это может сопровождаться развитием серьезных невралгий (хронического болевого синдрома) в старшем возрасте.
Лечение грудной клетки с воронкообразной деформацией: единственным эффективным методом лечения воронкообразной деформации грудной клетки является хирургический. Никакие консервативные методы лечения, такие как массаж, лечебно-физическая культура, занятие спортом к улучшения конфигурации грудной клетки не приводят.
Хирургия воронкообразной деформации грудной клетки имеет 100 летнюю историю. Первая удачная операция была выполнена L. Meyer в 1911 году. В России пионерами хирургического лечения ВДГК были Н.А. Богораз, Г.А. Баиров, Н.И. Кондрашин.
К настоящему времени известно более 100 методов хирургического лечения грудной клетки с воронкообразной деформацией.
Лечение
- При легкой деформации лечение не проводится.
- Лечение этого состояния требуется при наличии у пациента симптомов или при нарушении функции органов грудной полости на основании рентгеновских снимков
- Лечение следует проводить в возрасте не менее 8 недель; самый молодой пациент, получивший лечение, был в возрасте 7 недель.
- Существует два способа лечения этого состояния:
- Хирургическое удаление пораженного сегмента грудины и замена имплантатом.
- Наложение лангеты с шовным материалом вокруг грудины (см. ниже).
- Сначала стекловолоконной лангете придают нормальную форму нижней части грудной клетки.
- Затем протягивают шовный материал вокруг пораженных сегментов грудины (начиная с каудальной части; при продевании каждой следующей нити натягивают предыдущую, чтобы оттянуть грудину от легких и сердца); на грудную стенку накладывают кусок пластика (пластиковый пакет) такого же размера, как лангета, точно на то место, где будет располагаться лангета (две черные линии на груди обозначают расположение заднего края лангеты); на пластиковом шаблоне делают метки, показывающие места, где будут проходить нити через лангету.
- Пластиковый шаблон накладывают на стекловолоконную лангету.
- В лангете сверлят отверстия для шовного материала.
- Нити шовного материала протягивают через отверстия в лангете.
- Нити завязывают, перемещаясь спереди назад; затем закрепляют лангету на месте с помощью наружной повязки, накладывая ее в форме восьмерки вокруг передних конечностей.
- Рентгеновские снимки грудной клетки до и после процедуры; «S» означает положение воронкообразного углубления до и после операции.
3.Диагностика и классификация килевидной груди
«Куриная грудь» выявляется хирургом в ходе физикального осмотра. Дополнительно назначается рентгенография, данные которой позволяют судить о характере и степени деформации. На рентгеновском снимке обычно видны следующие нарушения:
- увеличение загрудинного пространства;
- каплевидная форма сердца, его разворот по собственной оси и смещение;
-
отграничение друг от друга сегментов грудины в боковой проекции./li>
При наличии жалоб больного на трудности с дыханием и сердечной деятельность дополнительно проводятся исследования, направленные на оценку влияния костного дефекта на работу сердечнососудистой системы и дыхательной функции:
- электрокардиография;
- сонография;
- диагностика функции внешнего дыхания.
При классификации дефекта «куриная грудь» исходят из степени влияния этой патологии на положение сердца:
- 1 степень — сердце не смещено;
- 2 степень — имеется смещение сердца не более чем на 3 см;
- 3 степень — положение сердца отклонено от нормы на 3 и более см.
Кроме этого определяется конкретный тип аномального строения груди:
- корпокостальный (выпуклой является нижняя часть груди);
- манубриокостальный (выступает верхняя часть грудной клетки);
- костальный (дефект локализован в области рёберных хрящей).
Симптомы
У новорожденных ВГК-изменения проявляются в виде незначительного вдавливания в ГК-области, которое увеличивается при крике или плаче. У 50% таких детей подобная симптоматика исчезает в течение первых месяцев жизни. У остальных западение грудины прогрессирует по мере их роста.
Обнаружение подобных клинических признаков – серьезный повод, чтобы записаться на прием к врачу для прохождения ребенком внепланового обследования.
Типичные ВГК-изменения наиболее характерны после 3-летнего возраста. В этот период у пациентов наблюдается грудной кифоз, плоская спина, боковые искривления позвоночника.
Визуально обращает на себя внимание выступающий живот, ГК-уплощение, воронкоподобная деформация. Ее глубина варьирует в зависимости от возраста и выраженности дефекта
На компенсированной ВГК-стадии обнаруживают лишь косметический дефект без расстройств функциональности. При субкомпенсированной-ВГК выявляют нарушения функций легких и сердца, которые при переходе на декомпенсированную стадию приобретают явный характер.
Этиология и патогенез вогнутой грудной клетки. Почему возникает воронкообразная деформация грудной клетки?
Самой распространенной деформацией грудной клетки является воронкообразная деформация (ВГДК, Pectus Excavatum, «грудь сапожника», чашковидная грудь, грудь сапожника). Она относится к так называемым врожденным порокам развития грудной клетки, которые обнаруживаются у 1 новорожденного на 1000 (по некоторым другим статистическим данным – у 3 человек на 1000). 91% всех пороков развития грудной клетки приходится на воронкообразные деформации той или иной степени тяжести.
ВГДК существует в трех формах:
- симметричная ВГДК
- ассиметричная ВГДК,
- плоская ВГДК.
Более подробные классификации предложены разными авторами и имеют большое значение при выборе метода лечения и прогнозировании результата операции. Наиболее распространённые классификации степени деформации воронкообразной груди представили доктор Парк (Hyung Joo Park, Южная Корея) и доктор Зенг (Zeng Q, Китай).
Наследственно приобретенная патология прогрессирует вследствие ускоренного, опережающего роста реберных хрящей. А это, в свою очередь приводит к неправильному развитию грудной клетки – ее западению в 80% случаев развития заболевания. Иногда при рождении дефект (ямочка) практически не заметен, но начинает стремительно прогрессировать в период активного роста пациента. В связи с этим крайне важна своевременная диагностика ВГДК и наблюдение у педиатора, ортопеда, торакального хирурга.





