SQLITE NOT INSTALLED
Первичная ретинопатия
Заболевания, объединённые в эту группу, имеют идиопатическую природу возникновения и самостоятельный механизм развития.
Центральная серозная ретинопатия
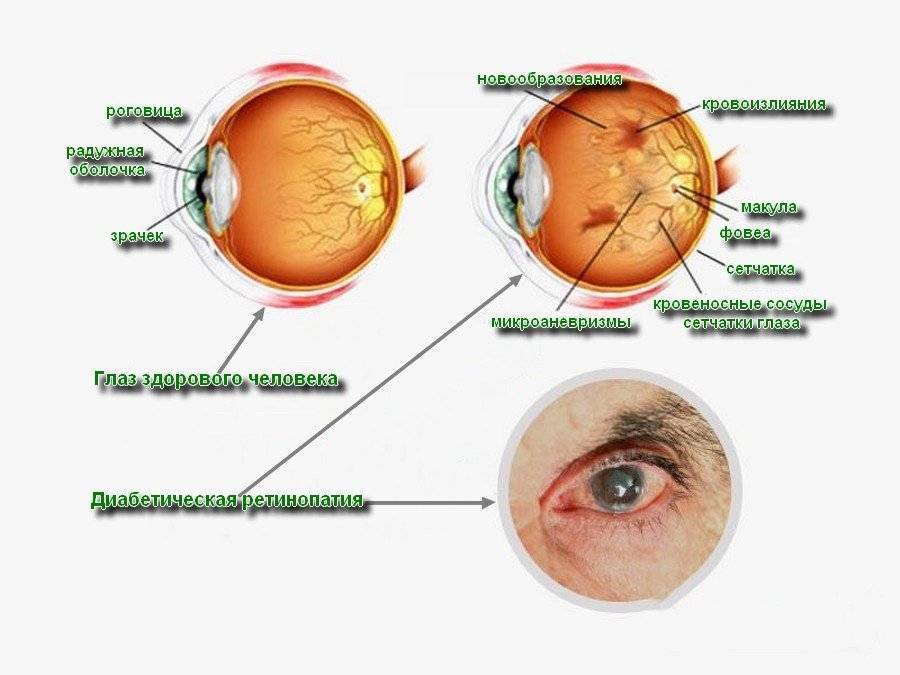
Это офтальмонарушение связано с появлением и локализацией субретинальной жидкости под центральным радиусом сетчатки (макулой) на пути фокусировки светового луча. Возникновение жидкости – результат серозного отслоения пигментного эпителия в области макулы. Характерными признаками являются также присутствие преципитатов и отрицательный фовеальный рефлекс.
Такая ретинопатия глаз чаще всего встречается у мужчин до 40 лет без соматических патологий, однако, подверженных мигреням, эмоциональным стрессам. Клиническая картина выражается в затуманенности видения, появлении белесых пятен. Не редко также оптически неверное восприятие форм, цветов и размеров предметов, а также расстояния до них. При отсутствии должного лечения симптоматика и генез расстройства будут усугубляться, что может привести к отслойке сетчатки.
Острая многофокусная пигментная ретинопатия
Патология выражается в обнаружении множественных очаговых образований четкой формы кремового оттенка с последующей депигментацией сначала в районе макулы, а затем по всей периферии сетчатки. При этом наблюдается деформация, отечность капиллярной сетки, зрительного нерва.
Симптомы появляются в обоих глазах в виде помутнения витреума, появлении скотом, нередко иридоциклита, эписклерита. Болезнь поражает, в основном, молодых людей, ранее перенесших вирусную инфекцию.
Наружная экссудативная ретинопатия
Болезнь носит односторонний характер. Патогенез связан с концентрацией в субретинальных областях периферии сетчатки экссудата, кристаллов холестерина, геморрагий – результата кровоизлияний патологически деформированных сосудов. Пациент сталкивается с нечеткостью видения, «пеленой» перед глазами. Ситуация усугубляется фотопсией, явлением движущихся точек, узоров.
Ретинопатия глаз такого типа опасна тяжелыми последствиями – отслойкой сетчатки, глаукомой.
Причины возникновения болезни
На сегодняшний день точные причины развития макулярной дистрофии сетчатки все еще не известны. Достоверно известно только то, что при заболевании истощаются клетки макулярной зоны, страдает центральное зрение без потери качества периферического, а подвержены ему в основном люди в возрасте.
Среди факторов, способствующих развитию недуга, помимо возраста фигурируют:
- раса (как показывает статистика, от болезни чаще страдают представители европеоидной расы);
- пол (среди женщин распространенность больше);
- наследственная предрасположенность (риск развития ВМД возрастает минимум в три раза, если болезнь обнаружена у кого-то из родственников первой линии);
- наличие сердечнососудистых патологий (наличие атеросклероза повышает риск в три раза, а гипертонии – в семь);
- пристрастие к курению (значимость этого фактора однозначно подтверждена во всех исследованиях);
- частое прямое воздействие солнечных лучей;
- привычка неправильно питаться (особенно сказывается потребление насыщенных жиров и холестерина);
- светлый цвет радужки;
- наличие катаракты ядерного типа (даже если была проведена операция по поводу катаракты, ВМД может развиться быстрее).
Макулодистрофия: характеристика заболевания
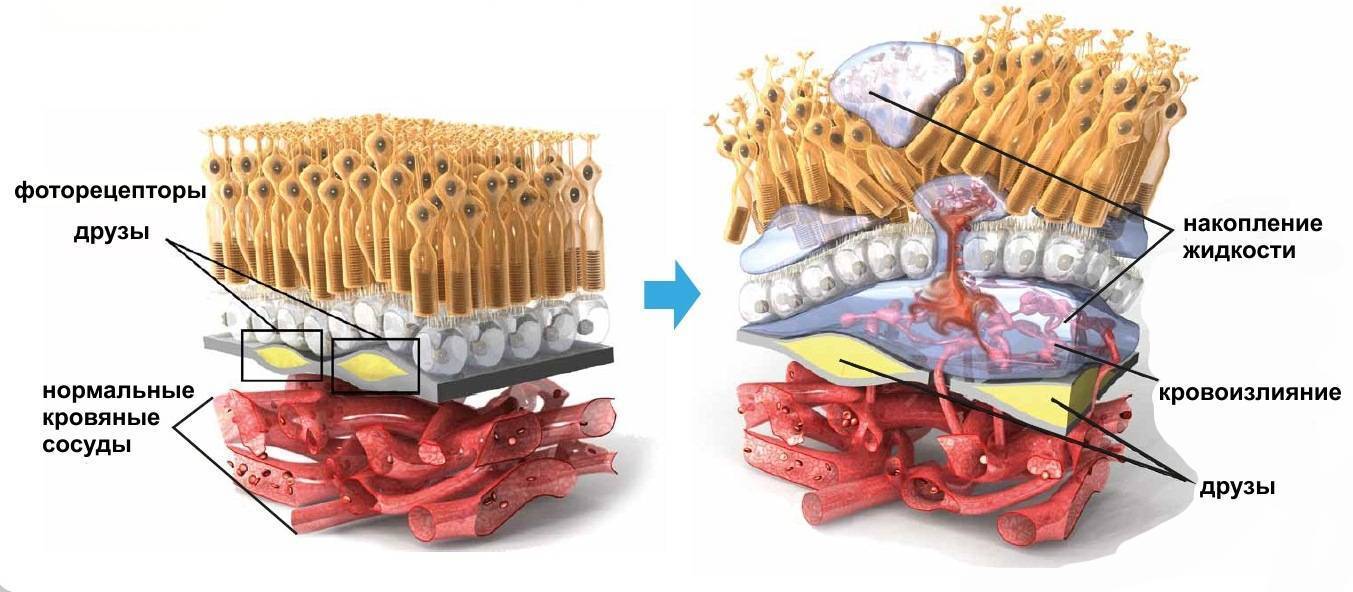
Зона макулы или желтого пятна располагается в самом центре ретины. В норме в ней отсутствуют кровеносные сосуды, а питание и газообмен происходят благодаря очень тонким капиллярам, которые расположены не в светочувствительном слое, а снаружи от него.
Чем старше человек, тем больше различных продуктов обмена веществ и шлаков откладывается между макулой и капиллярами, которые ее питают. Чтобы скомпенсировать недостаток кислорода и питательных веществ, ретина вынуждена медленно выращивать собственные сосуды, по которым кровь будет поступать к ней в достаточном объеме. Но полноценные сосуды вырасти в оболочке не могут, что и приводит к кровоизлияниям из-за их ломкости. В результате вместо того, чтобы питание тканей улучшилось, оно только ухудшается, так как очаги кровоизлияний, как и отложения продуктов обмена веществ, становятся помехой для нормальных обменных процессов.
Макулодистрофия – заболевание людей в возрасте, из-за чего ее также называют возрастной макулодистрофией (ВМД). Она диагностируется у людей младше 45 лет лишь в исключительных случаях. Зато ее можно обнаружить у 2% людей, чей возраст уже пересек отметку в 50 лет. По мере увеличения возраста риск заболеть лишь возрастает. Так, к 60 годам он равен уже 10%, а к 70 поднимается до 30%. После 75 признаки обнаруживаются у каждого третьего пациента!
Лечение диабетической ретинопатии
Если диагностирована первая стадия, то есть непролиферативная ретинопатия, то обычно назначается медикаментозное лечение препаратами, уменьшающими ломкость сосудов — ангиопротекторами
В это время очень важно строго придерживаться назначенной схемы инсулинотерапии. При диабетической ретинопатии также необходима определенная диета, включающая продукты с большим содержанием витаминов группы B, Р, Е, А, а также прием аскорбиновой кислоты и антиоксидантов
При этом из рациона следует исключить животные жиры и быстрые углеводы. Обязательно регулярно проводить контрольные замеры уровня сахара в крови, чтобы не допустить длительной гипергликемии.
Если врач обнаружит у больного препролиферативную ретинопатию или пролиферативную, при которых наблюдается неоваскуляризация, кровоизлияния, развивается отек макулы и прочие поражения глазного дна, то назначается хирургическое лечение при отсутствии противопоказаний. Один из эффективных способов приостановить прогрессирование заболевания — лазерная коагуляция сетчатки. Эта процедура позволяет обойтись без разреза глазного яблока и наименее травматична.
Коагуляция проводится амбулаторно и занимает всего 15-20 минут под местной анестезией. Операция легко переносится пациентами разного возраста и не оказывает негативного влияния на состояние сердца, сосудов и других органов. Суть ее в следующем: луч лазера резко повышает температуру тканей, что вызывает их свертывание — коагуляцию. Происходит «приваривание» сетчатки к сосудистой оболочке органов зрения в слабых местах и вокруг разрывов, вследствие чего возникает их прочная связь. Таким образом удается остановить процесс разрастания новых сосудов, убрать уже разросшиеся капилляры, уменьшить макулярный отек.
При сильных нарушениях в глазных структурах может быть назначена витрэктомия — удаление части и целого стекловидного тела, вместо которого в глаз вводится специальное вещество. Процедура позволяет восстановить оптические функции и существенно повысить качество зрения. Стекловидное тело отделяется и высасывается через проколы, удаляются патологически измененные ткани, вызывающие натяжение сетчатки, а затем освободившееся пространство в глазном яблоке наполняют каким-либо составом — это могут быть пузырьки газа и силиконовое масло, солевые растворы, специальные синтетические полимеры. После того, как поверхность сетчатой оболочки таким образом будет очищена, ее расправляют и накладывают на сосудистую — так, как это должно быть правильно анатомически. Далее офтальмохирург проводит лазерную коагуляцию сетчатки — укрепление поврежденных участков лазером для надежного соединения с сосудистой оболочкой. Эта процедура минимально травматична и позволяет сохранить зрительные функции, избавить пациента от негативных симптомов, приостановив прогрессирование диабетической ретинопатии.
На основе вышесказанного можно сделать вывод: первые заметные признаки сахарного диабета проявляются уже на развитых стадиях, и тогда лечение будет довольно затруднено. При наличии заболевания следует регулярно проходить профилактические осмотры у врача, придерживаться правильного питания, соблюдать назначенную схему инсулинотерапии. При бережном отношении к своему здоровью его удастся сохранить как можно дольше даже при наличии сахарного диабета.
Существующие виды макулодистрофии
Врачи офтальмологи, работая с больным с подозрением на эту патологию, в первую очередь определяют форму дистрофических изменений. Всего их две.
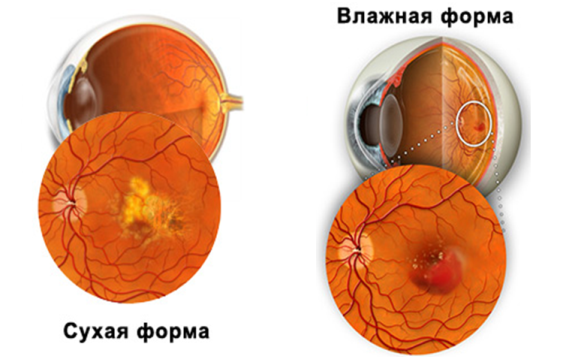
Сухая форма
Сухую форму или стадию диагностируют у 90% обращающихся в больницу, обращающихся к доктору с характерными жалобами. Считается начальной стадией развития заболевания. Часто признаки поражения выражены очень слабо, человек может даже не замечать того, что его центральное зрение постепенно ухудшается. Людям в возрасте рекомендуются профилактические походы к глазному именно для того, чтобы застать макулодистрофию на сухой стадии развития.
Влажная форма
Влажная форма макулодистрофии – это следствие игнорирования происходящих с человеческим зрением изменений. Если сухая форма болезни не подвергается полноценному лечению, то рано или поздно она усугубится. По мере прогрессирования патологии в ретине будут формироваться новые кровеносные сосуды, которые не смогут справиться с током крови. Их ломкость приведет к тому, что будут образовываться кровоизлияния, а затем и «друзы» — специфические желтые скопления. В результате человек быстро потеряет зрение, так как флажная форма болезни развивается значительно быстрее, чем сухая.
Причина ретинопатии недоношенных
Основная причина этого заболевания — преждевременное рождение ребёнка.Вероятность развития ретинопатии напрямую зависит от срока рождения малыша и массы тела — чем раньше он родился и чем меньше он весит, тем больше риск и тем тяжелее ретинопатия протекает.
Кроме того, при наличии у ребёнка заболеваний других заболеваний: пневмония, пороки сердца, внутриутробная инфекция и другие ретинопатия усугубляется.
Ретинопатия недоношенных — это заболевание глаз, возникающее вследствие нарушения развития сетчатки (светочувствительной области глаза) у недоношенных малышей.
В основе ретинопатии недоношенных лежит незавершенность формирования глазного яблока, сетчатки и её сосудистой системы. Формирование сосудов сетчатки плода начинается на 16 неделе беременности и заканчивается к моменту рождения доношенного ребенка. Соответственно, чем раньше родился ребёнок, тем меньше площадь сетчатки, покрытая сосудами, и более обширные бессосудистые зоны. У 7-месячного плода недоразвитие сосудов сетчатки: её центральный отдел кровоснабжается, а на периферии кровеносные сосуды отсутствуют. После рождения у недоношенного ребёнка на процесс образования сосудов действуют различные патологические факторы — внешняя среда, свет, кислород, которые могут привести к развитию ретинопатии.
Основным проявлением ретинопатии недоношенных является остановка нормального образования сосудов сетчатки, прорастание их непосредственно внутрь глаза в стекловидное тело. Рост сосудистой и вслед за ней молодой соединительной ткани вызывает натяжение сетчатки и её отслойку.
В группу риска развития ретинопатии недоношенных входят все дети, родившиеся со сроком гестации до 35 недель, с массой тела до 2000 г (Приказ МЗ РФ № 442н от 25 сентября 2012 г.).
Первые признаки заболевания появляются на 4-6 неделе жизни недоношенного ребёнка.
Профилактика
Поскольку дистрофия – процесс, который сложно не только остановить, но и повернуть вспять, людям рекомендуется сосредотачивать внимание на профилактике. Чтобы снизить вероятность с возрастом столкнуться с ВМД, рекомендуется:
- отказаться от курения, так как это пристрастие бьет, в первую очередь, именно по сосудам, включая сосуды глаз;
- использовать в солнечную погоду специальные солнцезащитные очки, шляпы или кепки с большими полями, дающими глазам тень;
- в больших количествах потреблять капусту, шпинат и другие овощи и фрукты;
- под контролем врача дополнительно принимать витамины, если в пище отмечается их недостаток;
- регулярно посвящать время занятиям физкультурой, так как спорт благотворно влияет на весь организм в целом;
- стоит взять за правило регулярные посещения офтальмолога в профилактических целях (так врач сможет своевременно заметить негативные изменения и дать рекомендации относительно их коррекции).
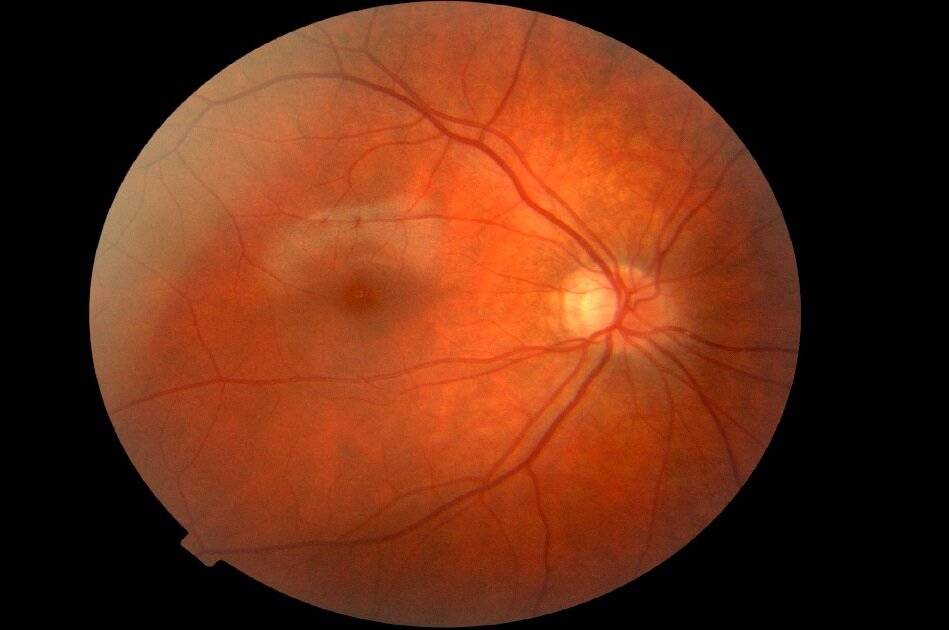
Макулодистрофия – заболевание, при котором сохраняется периферическое зрение, а потому полная слепота больному не грозит, если у него нет сопутствующих патологий глаз. Однако недуг значительно снижает качество жизни, лишая человека возможности читать, выполнять мелкую работу. Даже если больной не лишается этих возможностей полностью, появляются значительные затруднения. Именно ради сохранения высокого качества жизни пациентам рекомендуется обращаться к врачу при первых же подозрительных симптомах!
Симптомы макулодистрофии
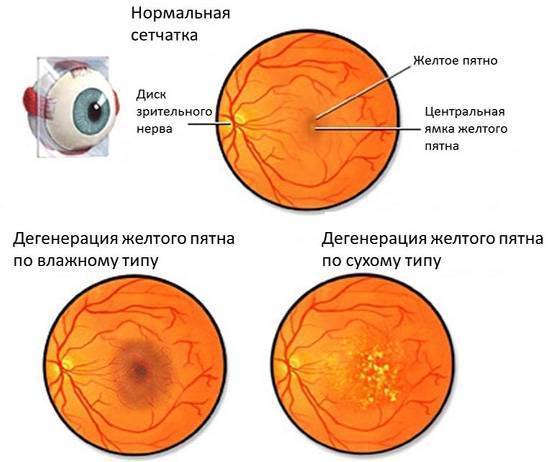 ВМД – заболевание, которая развивается медленно, но неотвратимо, в чем и состоит его основное коварство. Первые признаки болезни в течение длительного времени могут игнорироваться больным. Быстрое развитие недуга, приводящее к быстрой потере зрения, встречается крайне редко, когда макулодистрофия редко переходит из сухой формы во влажную.
ВМД – заболевание, которая развивается медленно, но неотвратимо, в чем и состоит его основное коварство. Первые признаки болезни в течение длительного времени могут игнорироваться больным. Быстрое развитие недуга, приводящее к быстрой потере зрения, встречается крайне редко, когда макулодистрофия редко переходит из сухой формы во влажную.
К типичным ранним признакам, при появлении которых стоит посетить окулиста, относят:
- появление в областях центрального зрения черных пятен, от которых не удается избавиться при моргании;
- нечеткость изображения, его искаженность (неправильно расчерченный тетрадный лист, изменение стыков плитки кафеля);
- снижение способности нормально воспринимать цвета;
- сильное ухудшение качества зрения в темное время суток или при плохом освещении.
Пациенты обычно в первую очередь обращают внимание на то, что стали хуже воспринимать информацию при чтении, перестали узнавать знакомые лица, стало сложнее работать с мелкими деталями, которые ранее не вызывали затруднений.
Важно помнить, что даже при изначально невыраженных симптомах ВМД обладает способностью к быстрому прогрессированию. В результате человек может потерять центральное зрение, что значительно снизит качество его жизни.
Диагностика
Диагностировать в первую очередь нужно заболевание, приведшее к развитию ангиопатии сетчатки. Основной метод обследования – это офтальмоскопия. При этом изучается поверхностная структура глаза с помощью офтальмоскопа.
При флюоресцентной ангиографии глазного дна в кровеносные сосуды вводится светящее рентгеноконтрастное вещество, полностью безопасное для организма.

Электроретинография – метод, позволяющий обнаружить малейшие изменения биоэлектрической активности сетчатки на фоне ухудшения ее кровопитания. Дополнительным методом обследования является периметрия – диагностическое обследование, замеряющее поле зрения пациента.
Причины
Выделяют такие причины, провоцирующие развитие ангиопатии у детей:
- отклонения в иннервации кровеносных сосудов, приводящие к снижению их тонуса;
- аутоиммунные патологии;
- диабет;
- черепно-мозговая травма, приводящая к нарушению кровообращения головного мозга;
- повышение или понижение артериального давления;
- системные патологии органов кроветворения;
- недостаточность сердечно-сосудистой системы;
- наследственные факторы строения крупных и мелких кровеносных сосудов;
- кислородное голодание плода на поздних сроках гестации или во время родов;
- врожденные пороки развития малыша;
- травма шейного отдела позвоночника во время родов;
- механическое повреждение глаз;
- ухудшение экологической обстановки;
- повышение значений внутричерепного давления.
Механизм развития патологии
Заболевание формируется в результате нарушения нормальной иннервации глазного дна. Оно провоцируется некоторыми системными заболеваниями, которые поражают различные сосуды.
Иммунная система грудного ребенка еще формируется. Его организм больше расположен к возникновению патологий, вызванных внешними либо внутренними причинами. Некоторые детские заболевания могут пройти бесследно, а могут вызвать неизлечимые органические дефекты. Один из них – ангиопатия.
У новорожденных ангиопатия может развиваться из-за избыточного полнокровия вен. Оно обнаруживается во время офтальмологического осмотра. Повышение внутричерепного давления тоже приводит к тому, что кровоснабжение сетчатки работает с перегрузкой.
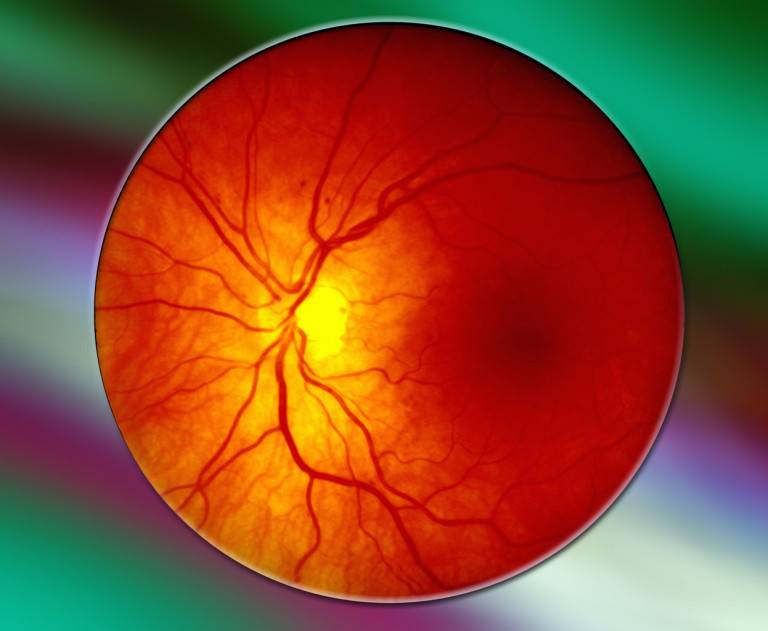
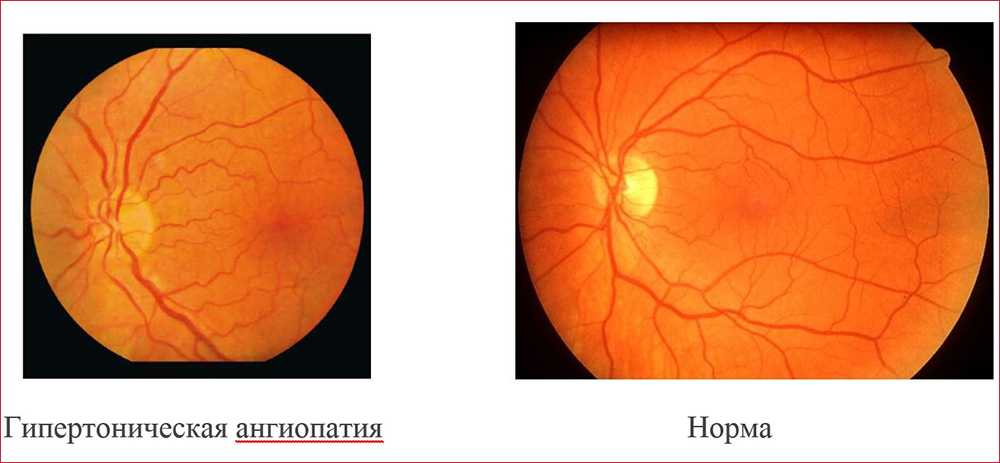
Симптомы ангиопатии сетчатки
Перечислим общие симптомы, характерные для всех видов ангиопатии сетчатки:
- боль и пульсация в глазном яблоке;
- туман, пятна перед глазами;
- желтые пятна и лопнувшие сосуды на конъюнктиве;
- ухудшение периферического зрения;
- снижение остроты зрения.
Диагностика заболевания:
- тонометрия (измерение глазного давления);
- офтальмоскопия (с помощью этого метода можно выявить место поражения и количество разорванных сосудов);
- визометрия (определение остроты зрения на пораженной атеросклерозом сетчатке глаза, изучение состояние центральных участков глазного дна);
- компьютерная периметрия (обследование периферических отделов сетчатки);
- оптическая когерентная томография (исследование тканей глаза);
- УЗИ, КТМ, МРТ глаза применяется для изучения зрения в центральной области сетчатки;
- электрофизиологическая диагностика (помогает проанализировать жизнеспособность клеток зрительного нерва и глазного дна).
С помощью обследования сосудов можно увидеть:
- тромбы и кровоизлияния в сосудах;
- размер просвета в сосудах;
- диаметр измененных сосудов глаза;
- структуру расположения;
- толщину стенок артерий и вен.
1
Диагностика и лечение ангиопатии сетчатки
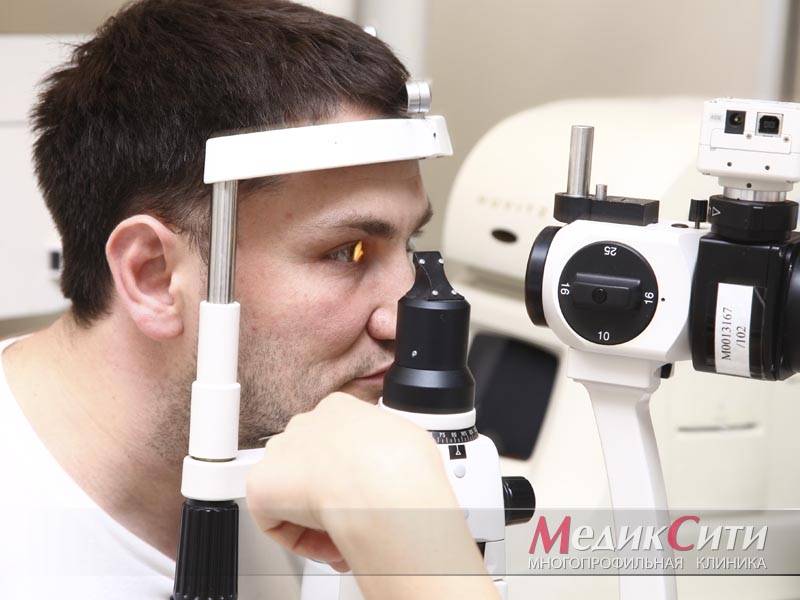
2
Диагностика и лечение склерита
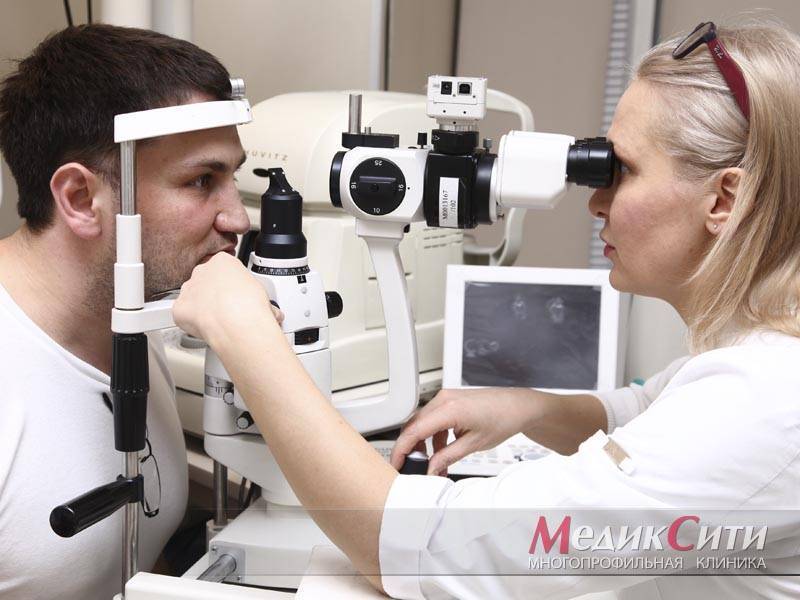
3
Лечение склерита
Симптомы и диагностика
На начальной стадии ангиопатии симптомы почти отсутствуют. Пациенты обращаются к офтальмологу, когда ухудшение зрения становится ощутимым. К основным признакам относятся:
- затуманенность, ухудшение зрения;
- нарушение цветочувствительности или сумеречного зрения;
- черные точки перед глазами;
- чувство давления в глазу;
- частые кровоизлияния.
Для опытного офтальмолога диагностика ангиопатии не составляет труда: доктора клиники Санта в Челябинске успешно справляются с этой задачей. Осмотр начинается с визометрии: врач определяет по таблицам остроту зрения. Для уточнения диагноза подключают аппаратную диагностику.
При необходимости рекомендуются обще анализы крови и мочи. Они помогают выявить основное заболевание, ставшее причиной поражения сосудистой оболочки. Если результаты анализов указывают на патологические изменения в организме, потребуется консультация узких специалистов.
Лечение ангиопатии сетчатки
Лечение строго индивидуально с учетом степени тяжести и характера заболевания.
Медикаментозная терапия основана на полном устранении факторов, провоцирующих патологию:
- применение гипотензивных препаратов при повышенном давлении;
- назначение препаратов, снижающих уровень сахара в крови, при сахарном диабете.
Лечение ангиопатии сетчатки проводится комплексно терапевтическими и оперативными методами при взаимодействии врачей разных специальностей: офтальмолога, терапевта, эндокринолога, ревматолога, кардиолога, невролога.
Что входит в терапию при данной патологии:
- препараты, препятствующие тромбообразованию;
- капли для улучшения микроциркуляции крови в глазах;
- лекарства, укрепляющие стенки сосудов и способствующие циркуляции крови;
- препараты, уменьшающие проницаемость сосудов;
- витамины группы В, С, Р, Е;
- медикаментозное лечение первичного заболевания, вызвавшего ангиопатию сетчатки;
- физиотерапевтические процедуры (иглотерапия, магнитотерапия, лазерное облучение).
Если терапевтическое лечение не дает результатов, применяется хирургическая операция.
В клинике «МедикСити» лечение заболеваний сетчатки глаза проводится на современном лазерном коагуляторе Supra, который сводит до минимума реабилитационный период и побочные эффекты от операции.
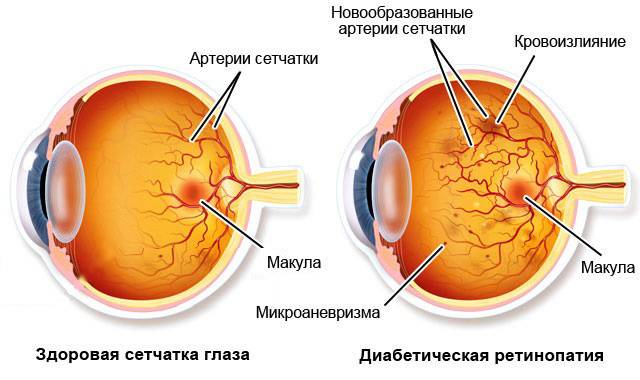
Диабетическая ретинопатия
Ретинопатия как осложнение диабета развивается практически у всех диабетиков. При этом поражение сосудов наблюдается при обоих типах данного заболевания. Риск развития диабетической ретинопатии повышают следующие факторы:
- длительное течение патологии;
- полное отсутствие лечения диабета;
- почечные патологии;
- гипертония;
- анемия.
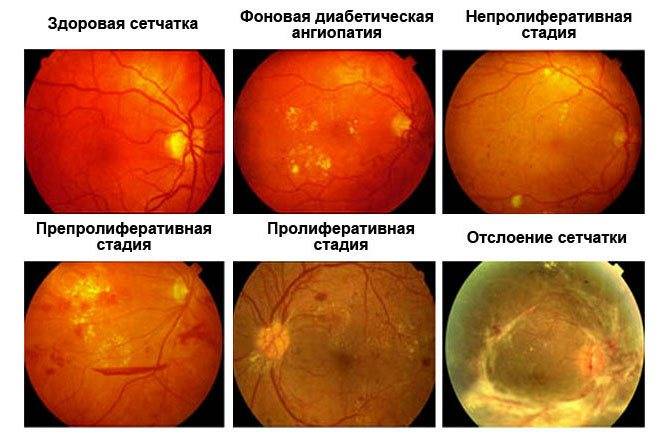
Вредные привычки (курение и злоупотребление алкоголем) также являются провоцирующими ретинопатию факторами при диабете. Заболевание прогрессирует медленно. Долгое время человек может не замечать никаких офтальмологических симптомов. Выделяется 3 клинических стадии диабетической ретинопатии:
- диабетическая ангиопатия — первичное и обратимое поражение сосудов;
- диабетическая ретинопатия: соответствует атеросклеротической и гипертонической формам заболевания на 2 и 3 стадиях;
- пролиферирующая диабетическая ретинопатия, которая характеризуется разрастанием новых сосудов в сетчатой оболочке.
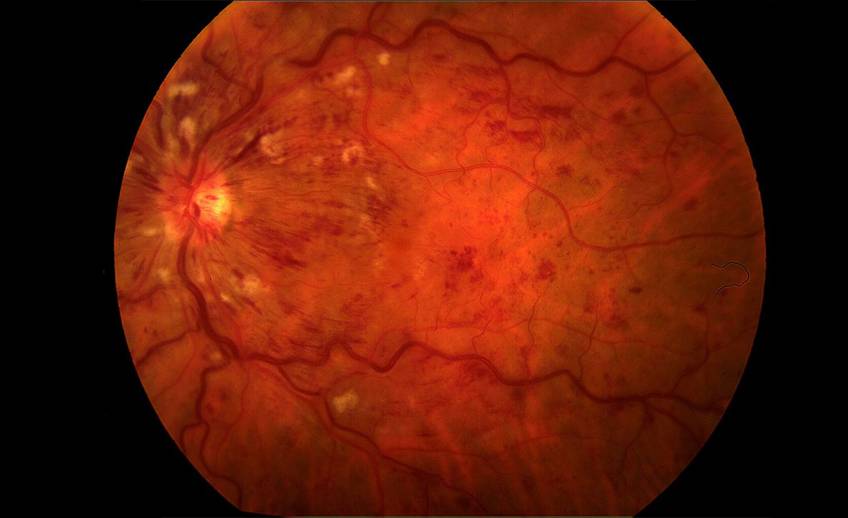
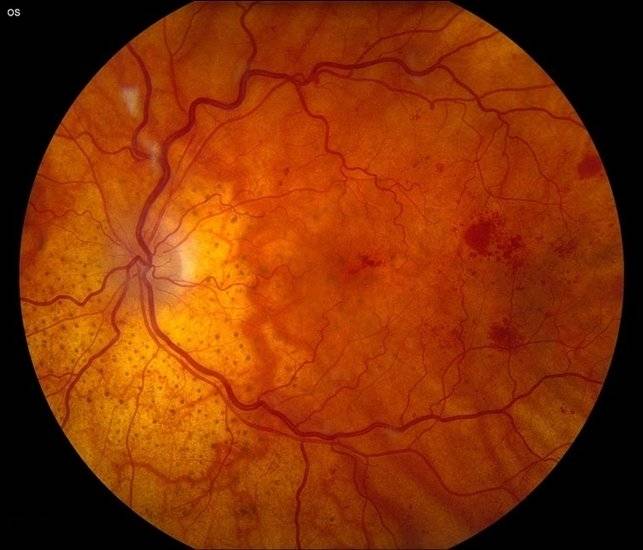
Новообразовавшиеся капилляры имеют хрупкие стенки. Из-за этого возникают кровоизлияния, в том числе в стекловидное тело. Геморрагии впоследствии становятся причиной образования рубцов и отслоения сетчатки, что сопровождается сильным снижением зрения.
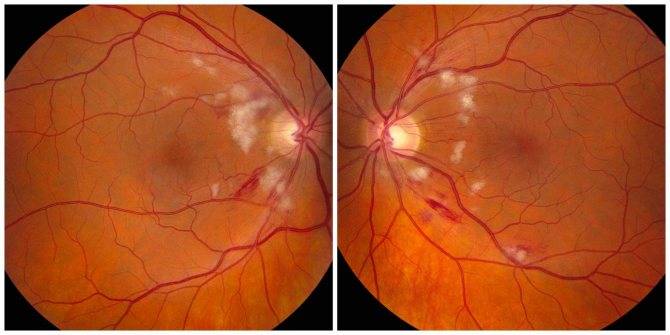
Диабетическая ретинопатия на разных стадиях проявляется в следующих симптомах:
- стойкое падение остроты зрения;
- образование пелены перед глазами;
- появление плавающих «мушек»;
- ухудшение зрения вблизи.
На поздней стадии происходит окончательная потеря зрительных функций, а человек становится инвалидом.
Как лечить диабетическую ретинопатию? Прежде всего необходимо следить за уровнем сахара в крови. Придется постоянно наблюдаться у эндокринолога и дважды в год посещать офтальмолога. Для улучшения состояния сетчатки назначаются ангиопротекторы, препараты для активации микроциркуляции крови и витамины. При отслойке внутренней оболочки глаза проводится лазерная коагуляция.
Диабетическая ретинопатия нередко осложняется и приводит к таким патологиям, как гемофтальм, катаракта, отслоение сетчатки. При появлении рубцов в стекловидном теле и обширных помутнений делается витрэктомия — частичное или полное его удаление. Но самое тяжелое последствие диабетической ретинопатии — это необратимая слепота.
История открытия сахарного диабета
Сахарный диабет известен людям с глубокой древности. Еще древние греки подметили его важные признаки – увеличение выделения жидкости и усиленную жажду. Считалось, что больной сахарным диабетом активно теряет воду и затем должен пить, чтобы восполнить запасы жидкости. Значительно позднее ученые заметили, что моча при сахарном диабете имеет сладкий вкус. С тех пор и появился термин «сахарный диабет». В Древней Индии это заболевание называли «болезнью сладкой мочи», потому что моча больных сахарным диабетом привлекала к себе муравьев. Уже в наше время люди получили возможность определять концентрацию глюкозы в крови – стало ясно, что уровень глюкозы повышен не только в моче, но и в крови, причем в течение долгого времени при сахарном диабете может быть повышен только уровень глюкозы крови, и только потом, при усугублении диабета, глюкоза появляется и в моче. Сейчас повышенное содержание глюкозы в крови (гипергликемия) считается основным симптомом сахарного диабета, и именно на выявлении гипергликемии и базируется диагностика диабета.
В результате экспериментов XIX-XX веков было установлено, что у части больных сахарным диабетом выявляется недостаток инсулина в крови. Инсулин – гормон, вырабатывающийся в поджелудочной железе клетками островков Лангерганса. Его основной функцией является стимулирование усвоения глюкозы клетками тела человека. Без инсулина большинство человеческих органов и тканей не способны усваивать глюкозу. При удалении поджелудочной железы у лабораторных животных развивалась клиника сахарного диабета. Введение же инсулина устраняло симптомы заболевания.
После установления важной роли инсулина в развитии сахарного диабета стало ясно, что этот гормон может использоваться для лечения болезни. Значительные усилия были приложены для организации производства инсулина, но потребовалось много времени для того, чтобы препараты инсулина достигли должного уровня качества.. В ходе исследований было выяснено, что у значительной части больных сахарным диабетом уровень инсулина крови не снижен, а повышен
У таких пациентов причиной развития сахарного диабета является нарушение действия инсулина на клетки тканей и органов человеческого организма. Лечение такого типа диабета (он был назван сахарным диабетом 2-го типа) основывается на применении препаратов, повышающих чувствительность клеток к инсулину, а сам инсулин применяется только в тяжелых случаях, когда другие средства оказываются неэффективными.
В ходе исследований было выяснено, что у значительной части больных сахарным диабетом уровень инсулина крови не снижен, а повышен. У таких пациентов причиной развития сахарного диабета является нарушение действия инсулина на клетки тканей и органов человеческого организма. Лечение такого типа диабета (он был назван сахарным диабетом 2-го типа) основывается на применении препаратов, повышающих чувствительность клеток к инсулину, а сам инсулин применяется только в тяжелых случаях, когда другие средства оказываются неэффективными.
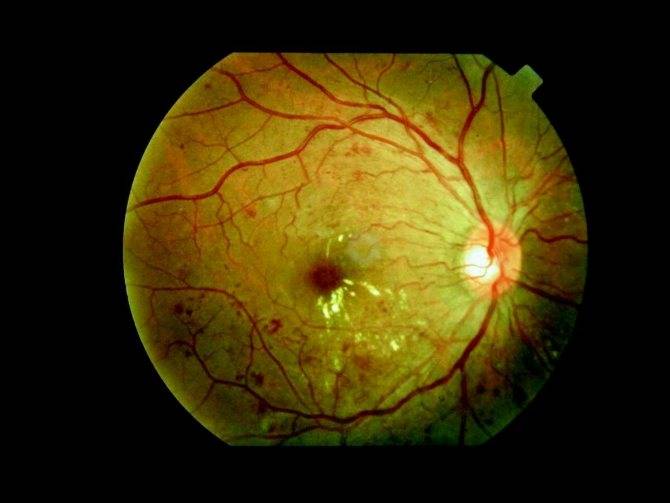
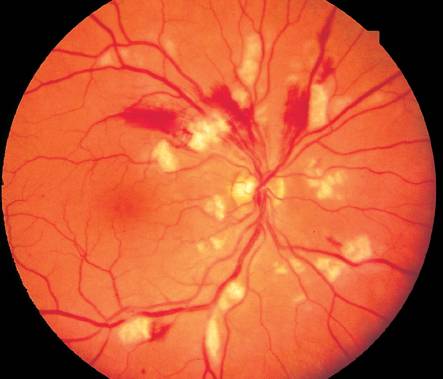
Признаки диабетической ретинопатии
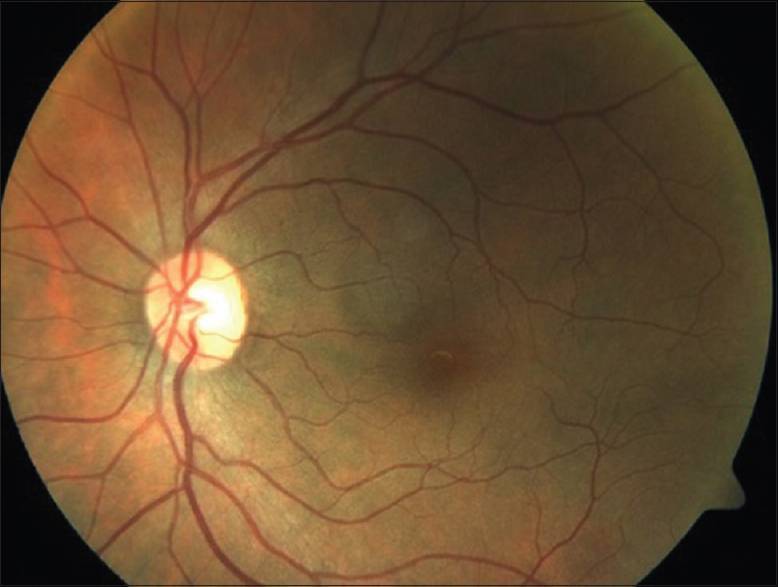
На первой и зачастую второй стадиях заболевания пациент может не замечать никаких проявлений болезни. Лишь на третьем, пролиферативном этапе, дают о себе знать первые признаки патологии: ухудшение сумеречного зрения (куриная слепота), размытость, искажение очертаний предметов. Вот почему при наличии диабета 1 или 2 типа осмотры у окулиста должны являться обязательными — минимум раз в полгода.
С помощью приборов врач увидит изменения в глазном дне, когда сам пациент еще не будет испытывать никакого дискомфорта. Ранняя диагностика очень важна для успешного лечения заболевания.
Симптомы диабетической ретинопатии обычно наступают друг за другом в определенном порядке:
- просветы сосудов расширяются, в очаги воспаления прилипают Т-лейкоциты;
- нарушения обмена веществ приводят к увеличению кровотока;
- поражается эндотелий кровеносных сосудов;
- капилляры закупориваются, повышается их проницаемость;
- образуются микроаневризмы (выпячивания стенок сосудов и капилляров);
- наступает неоваскуляризация — разрастание капилляров на тех участках, где их быть не должно;
- в глазу начинаются кровоизлияния, так как стенки новообразованных сосудов очень хрупкие и не выдерживают давления увеличившегося кровотока;
- часть капилляров разрушается, и происходит дегенерация сосудов глаза.
Эти процессы постепенно приводят к нарастающему возникновению кровоизлияний, кислородному голоданию сетчатки, отеку макулы и постепенной дегенерации ткани.
Диагностика
Начиная с 34 недели развития (или с 3 недели жизни) ребёнок нуждается в осмотре офтальмолога, имеющего специальное оборудование для осмотра сетчатки глаза у маленьких детей. Такой контроль необходим всем детям, рождённым до 35 недель и с массой тела при рождении менее 2000 гр.. При выявлении признаков ретинопатии недоношенных осмотры проводят каждую неделю (при так называемой «плюс»-болезни — каждые 3 дня) до момента развития пороговой стадии (на этой стадии решается вопрос о проведении профилактического хирургического лечения) или полного регресса заболевания. При регрессе патологического процесса осмотр можно проводить 1 раз в 2 недели. Осмотр проводят с обязательным расширением зрачка, с применением специальных детских векорасширителей (чтобы не оказывать давление пальцами на глаз).
Чаще всего пороговая стадия ретинопатии недоношенных развивается к 36-42 неделе развития (1-4 месяцам жизни), поэтому родители недоношенного ребёнка должны знать, что в этот период он должен быть осмотрен специалистом (окулистом, имеющим специальное оборудование и знающим о признаках активной ретинопатии).
Активная ретинопатия — это стадийный патологический процесс, который может завершиться регрессом с полным исчезновение проявлений заболевания или рубцовыми изменениями.
Согласно международной классификации активная ретинопатия подразделяется по стадиям процесса, его локализации и протяжённости.
- 1 стадия: появление разделительной беловатой линии на границе сосудистой и аваскулярной сетчатки. При выявлении 1 стадии должно быть назначено профилактическое лечение кортикостероидами и если ребёнок получает дополнительную кислородотерапию — антиоксидантами. С этого момента наблюдение должно проводиться еженедельно для коррекции лечения при прогрессировании или до полного регресса заболевания (если ребёнок выписывается из стационара — наблюдение у окулиста по катамнезу). Если ретинопатия 1 стадии не прогрессирует после 38 недель и соматическое состояние ребёнка стабильное, то периодичность осмотров можно увеличить до 2 недель.
- 2 стадия: появление вала на месте линии. Производится увеличение дозировки кортикостероидов, ограничивается использование препаратов, расширяющих сосуды, по возможности, постепенно снижается концентрация дополнительного кислорода.
- 3 стадия: характеризуется появлением в области вала серой ткани, уплотнения стекловидного тела над валом с втягиванием сосудов сетчатки в стекловидное тело и развитием натяжения сетчатки с тенденцией к её отслойке.
- 4 стадия: частичная отслойка сетчатки (А — центральный, макулярный отдел прилежит, В — макулярная область — отслоена).
- 5 стадия: полная отслойка сетчатки.
Отдельно выделяются «плюс»-болезнь и задняя злокачественная форма, как наиболее неблагоприятные формы активной ретинопатии. Заболевание начинается раньше, чем классическая ретинопатия, не имеет четко определяемых стадий, быстро прогрессирует и приводит к отслойке сетчатки не достигая пороговой стадии. Патологический процесс характеризуется резким расширением сосудов сетчатки, выраженным отеком стекловидного тела, кровоизлияниями по ходу сосудов, расширением сосудов радужки, часто с невозможностью расширения зрачка. Эффективность лечения при злокачественных формах ретинопатии недоношенных пока остаётся низкой. При «плюс»-болезни осмотр проводится 1 раз в 3 дня. После 1 года жизни дети с рубцовой ретинопатией недоношенных наблюдаются у окулиста пожизненно.
Если активный процесс достиг в своём развитии 3 и более стадий, то после его завершения (с профилактическим лечением или без него) на глазном дне формируются рубцовые изменения различной степени выраженности.
- 1 степень: минимальных изменений на периферии глазного дна
- 2 степень: дистрофические изменения в центре и на периферии, остатки рубцовой ткани
- 3 степень: деформация диска зрительного нерва, со смещением центральных отделов сетчатки
- 4 степень: наличие складок сетчатки, сочетающихся с изменениями характерными для 3-ей стадии
- 5 степень: полная, чаще воронкообразная, отслойка сетчатки.
При первой и второй степени может сохраняться достаточно высокая острота зрения, при развитии третьей и более степеней происходит резкое, часто безвозвратное снижение остроты зрения.
Лечение
Эффективность терапии ангиопатии зависит от своевременности и адекватности лечебных мер, направленных на коррекцию диабета, устранение последствий травм, избавление от гипертонии и прочих патологий.
Обычно врач назначает медикаменты, положительно влияющие на местное кровообращение. В ряде случаев показаны средства для предотвращения склеивания тромбоцитов. Указанные средства запрещено использовать для лечения грудных детей. Самолечение с помощью народных средств может быть опасным для жизни.
При ангиопатии врач может назначить витаминные и минеральные комплексы. Они оказывают оздоравливающее воздействие на организм, обмен веществ в тканях глаза.
Назначают такие физиотерапевтические процедуры:
- магнитотерапию (с целью восстановления нормальной циркуляции крови);
- иглоукалывание (помогает при ангиопатии, вызванной повышенным артериальным давлением);
- облучение лучами лазера (процедура восстанавливает нормальное кровообращение, укрепляет стенки артерий и вен глазного дна);
- хромотерапию;
- волновой пневмомассаж.
Рекомендуется диета с исключением жирных, соленых, сладких блюд.
Если консервативное лечение не дает результатов, то прибегают к оперативному вмешательству.
Что происходит со зрением при диабетической ретинопатии?
Сетчатка — очень сложная и чувствительная структура глаза. Она состоит из 10 слоев и содержит светочувствительные фоторецепторы — палочки и колбочки, отвечающие за цветное, дневное и сумеречное зрение. Неудивительно, что любая патология сетчатой оболочки приводит к негативным последствиям для здоровья глаз. При наличии сахарного диабета зрительные функции начинают страдать только по прошествии нескольких лет, когда диабетическая ретинопатия переходит во вторую и третью стадии. Вот какие симптомы при этом наблюдаются:
- «мушки» в глазах — помутнения, особенно заметные на светлом фоне;
- размытость изображения, двоение;
- неправильное восприятие формы и размеров объектов, их цветности, искривление прямых линий;
- появление «молний» и вспышек в глазах;
- в поле зрения появляются скотомы, или слепые участки, то есть выпадают фрагменты видимой картинки.
У больных сахарным диабетом, по сравнению со здоровыми людьми, риск полной потери зрения выше в целых 25 раз! Не зря диабетическая ретинопатия стоит на втором месте по причинам слепоты в мире. Это также один из основных факторов, приводящих к инвалидности и потере зрения среди населения в наиболее трудоспособном возрасте — от 25 до 65 лет.
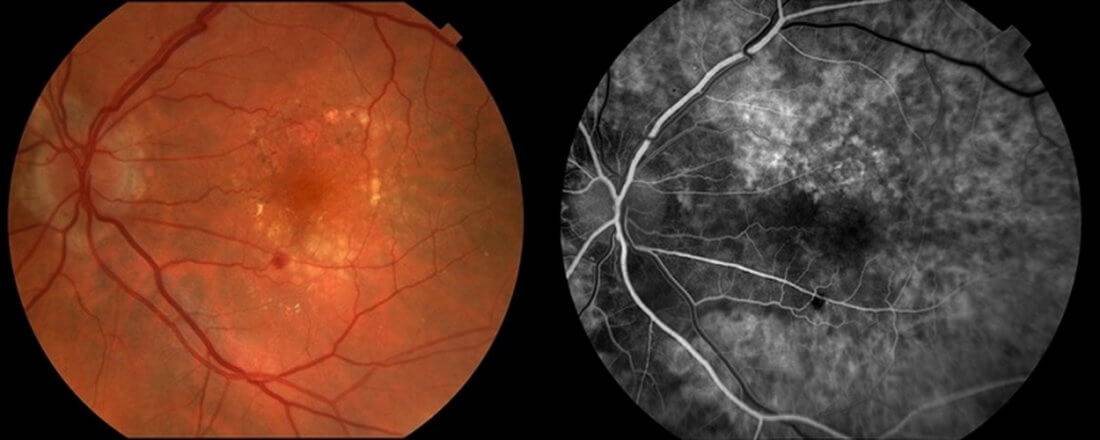
Снижение остроты зрения при диабетической ретинопатии происходит по трем основным причинам.
- Из-за макулярного отека или ишемии макулы страдает центральное зрение.
- Кровоизлияния в сетчатку или стекловидное тело способствуют резкому ухудшению резкости зрения. Обычно такое состояние наступает при пролиферативной ретинопатии.
- Разрастание и сокращение соединительной ткани приводит к отслойке сетчатки, в результате чего наступает потеря зрения.
Диагностика
При первых признаках нарушения зрения следует обратиться к врачу. Врач-офтальмолог проведет ряд диагностических процедур, позволяющих выявить причину заболевания и тяжесть состояния.
К ним относятся:
-
консультации окулиста и врачей, лечащих сопутствующие заболевания (эндокринолога, кардиолога и пр.);
-
лабораторные исследования (ОАК, содержание глюкозы в крови и др.);
-
флюоресцентная ангиография сетчатки;
-
офтальмоскопия (прямая и непрямая);
-
биомикроскопия;
-
визометрия;
-
периметрия;
-
УЗИ;
-
электроретинография;
-
лазерная томография.
Диагностика может также проводиться и по сопутствующей паталогии-первопричине для более полного сбора сведений и корректировки выбранного курса терапии.


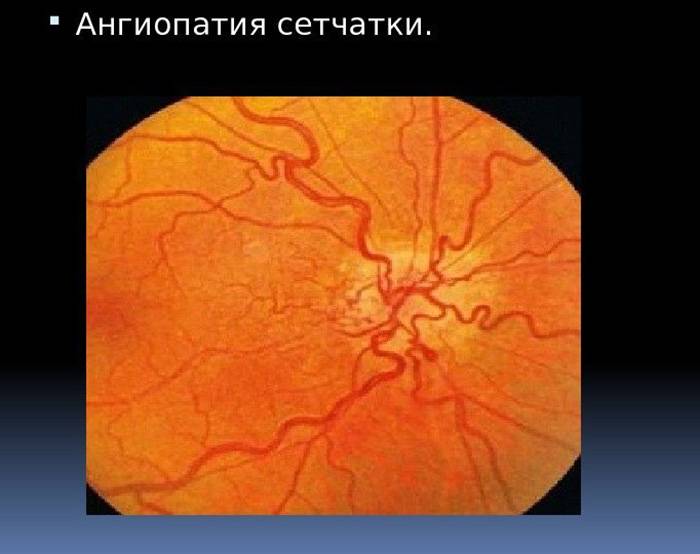
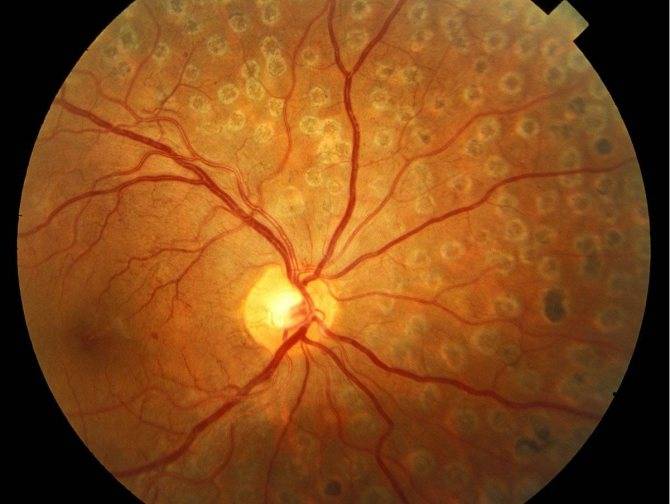
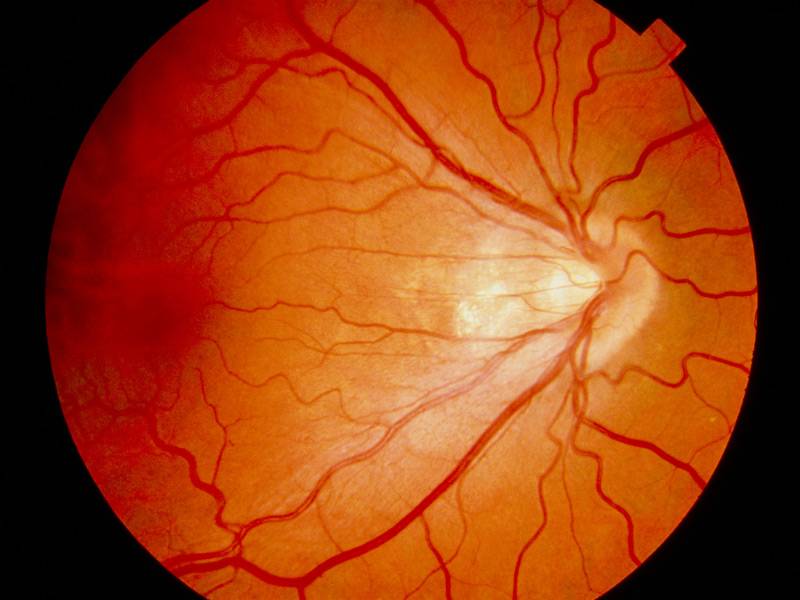
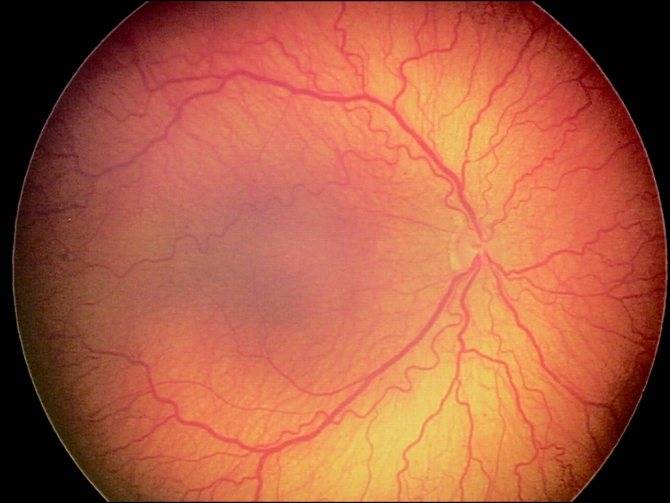
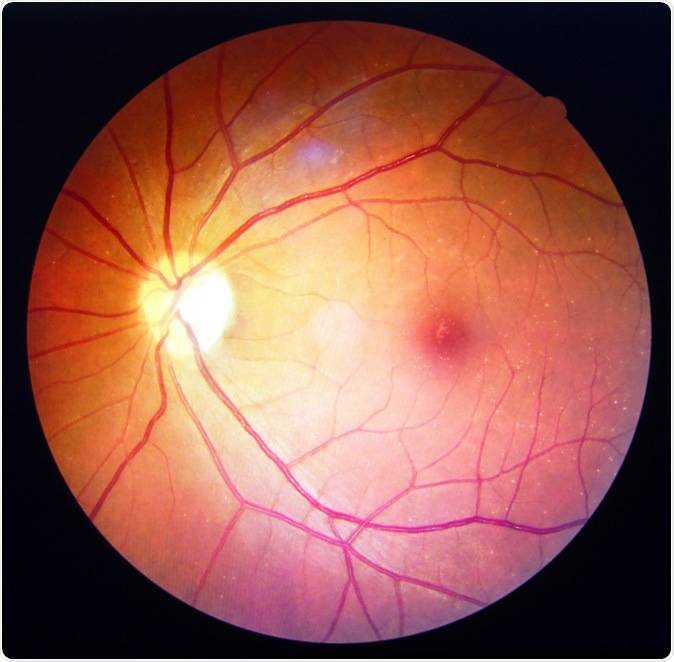
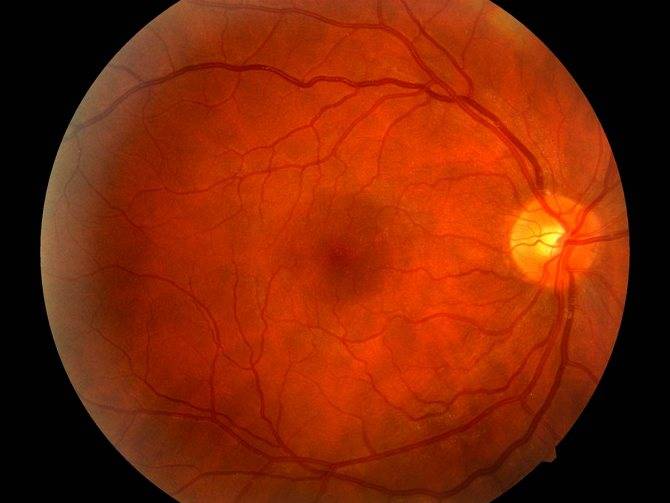
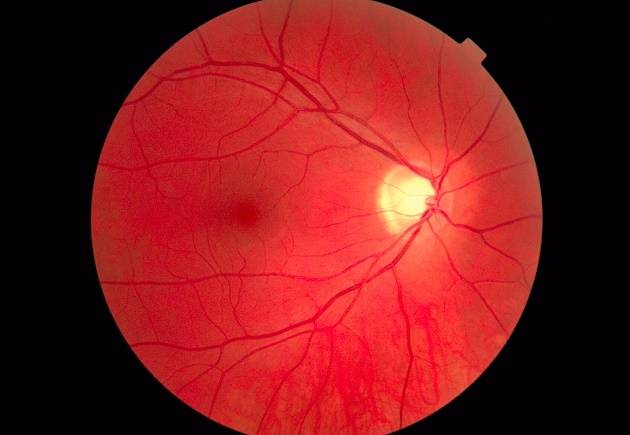
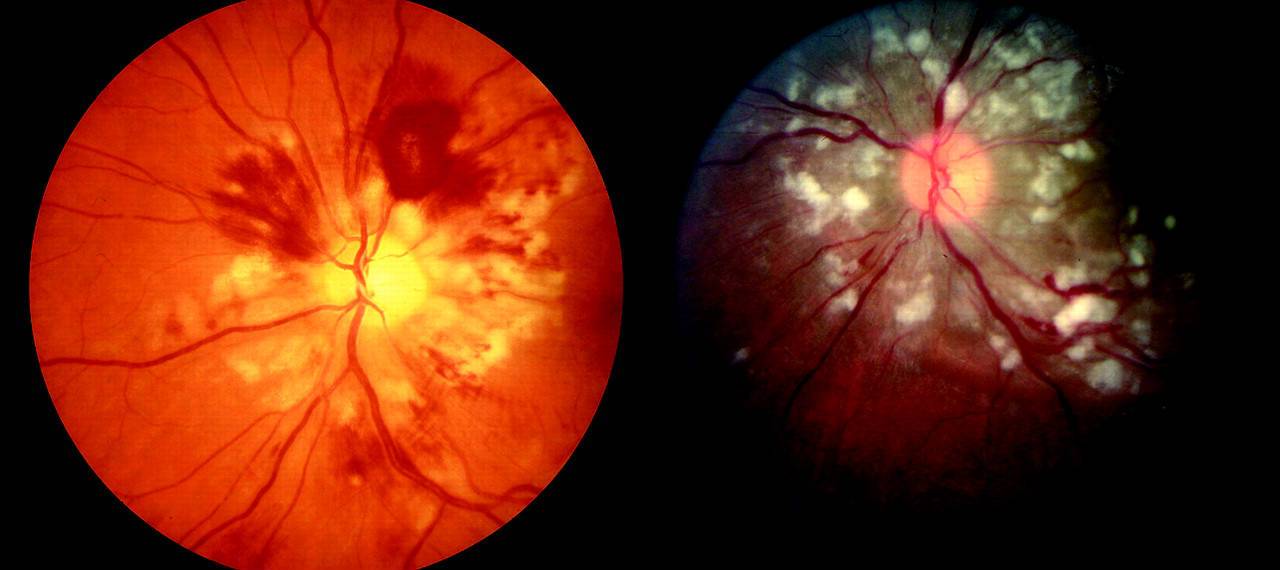

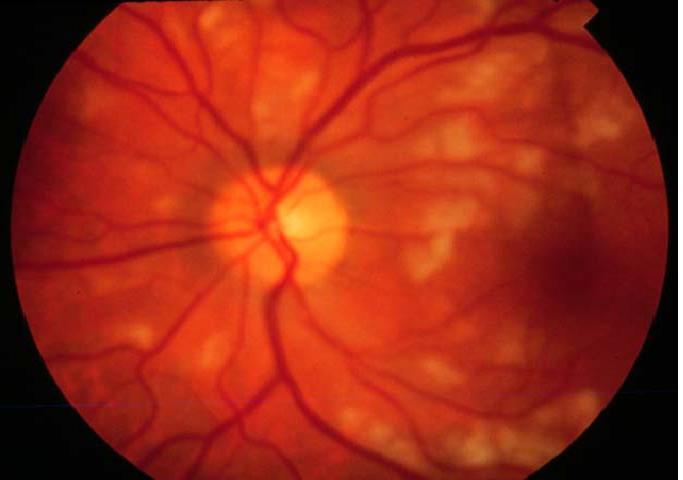
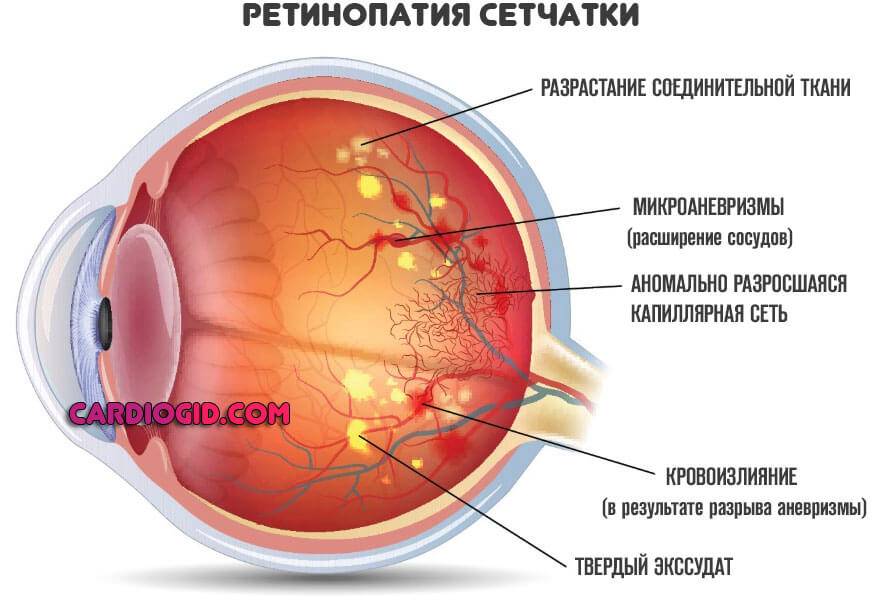
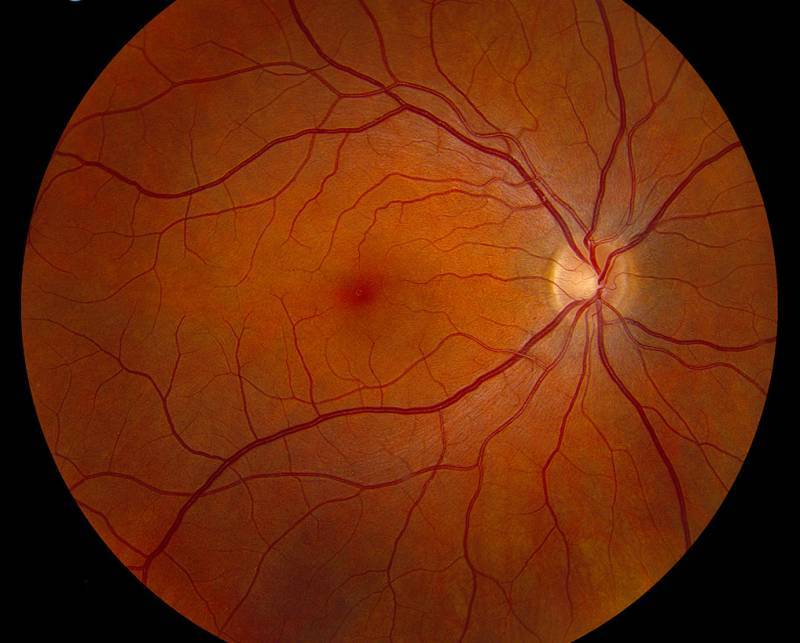


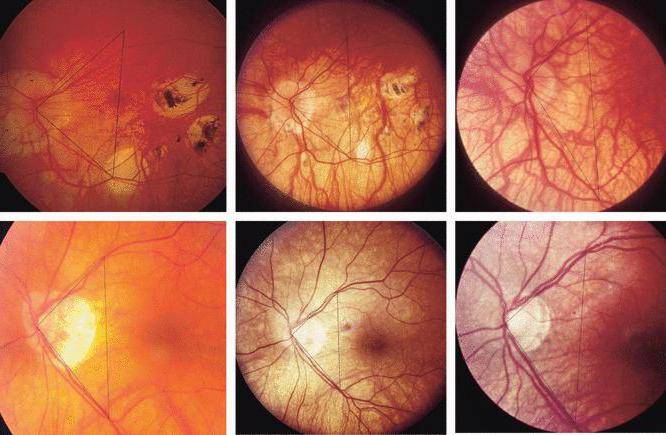
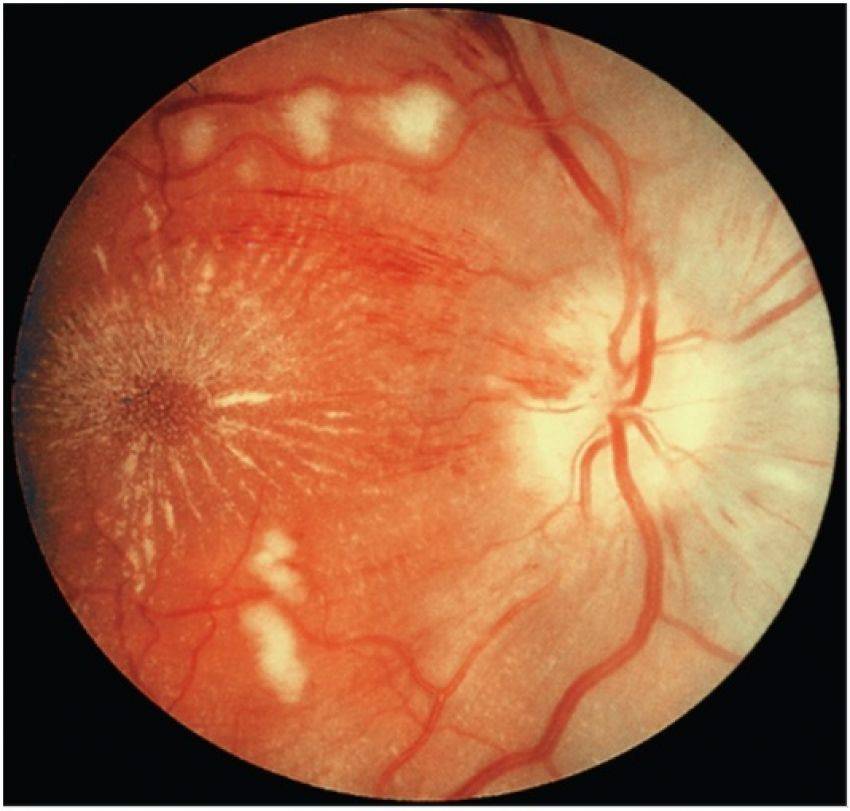
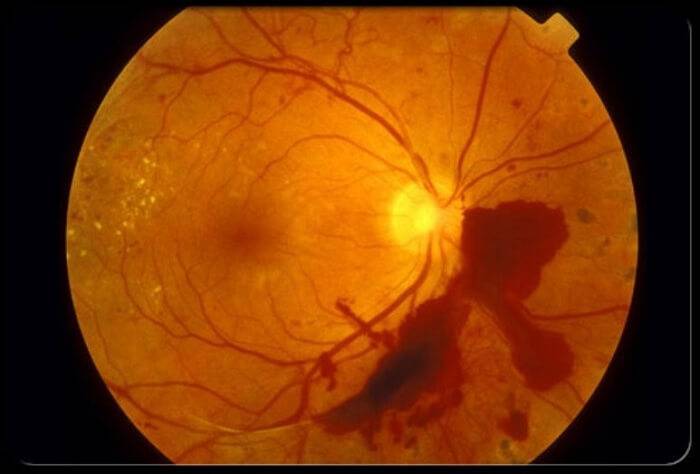
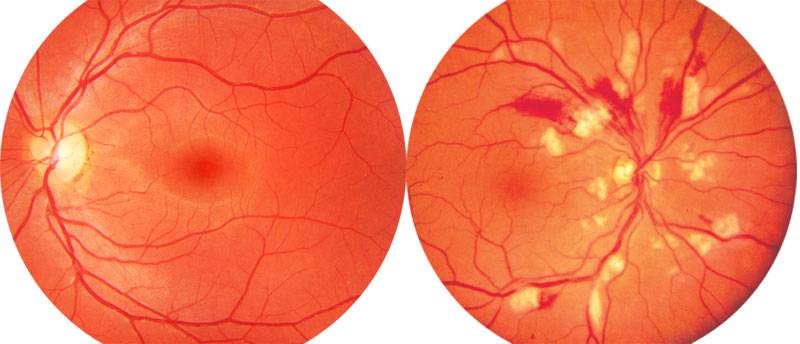

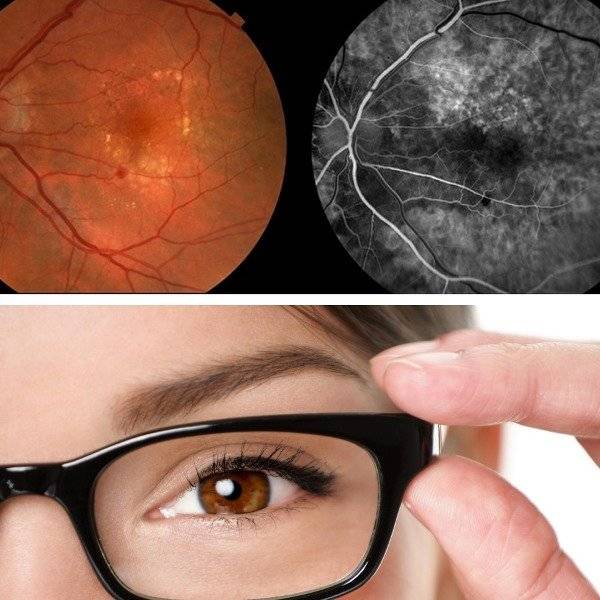
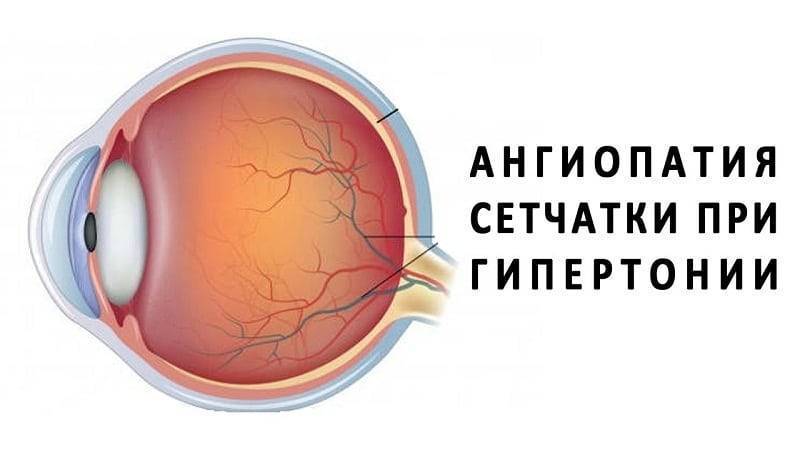
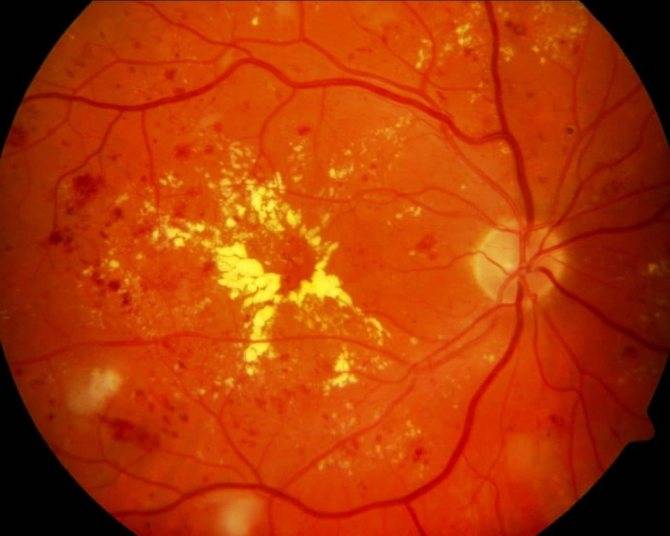
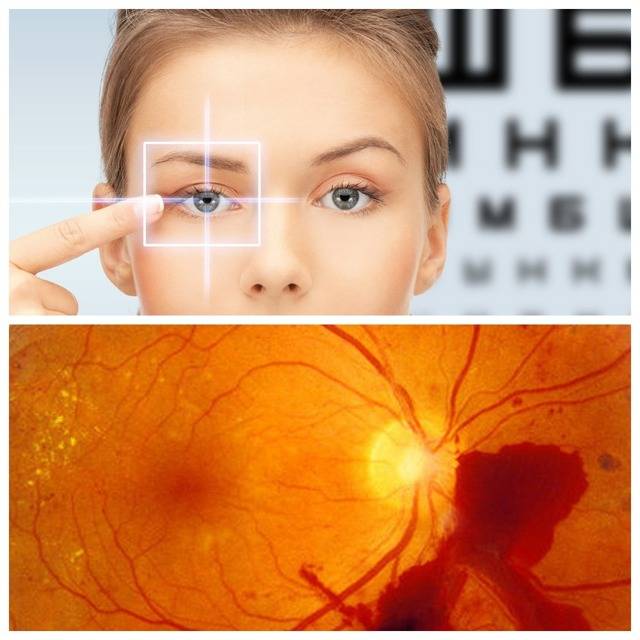
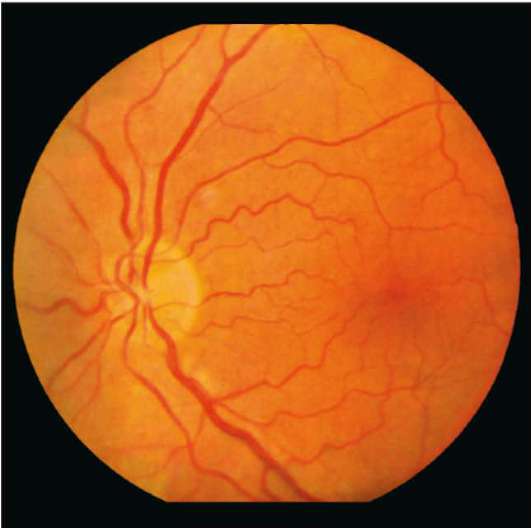
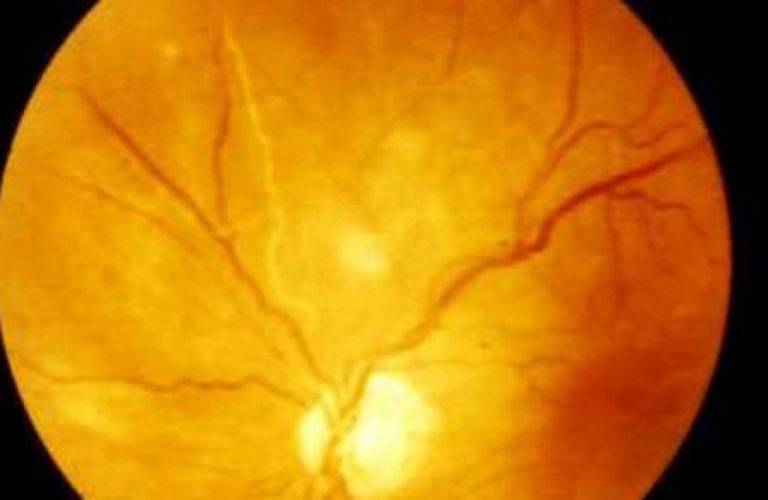
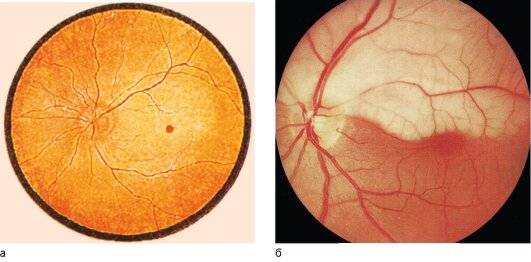
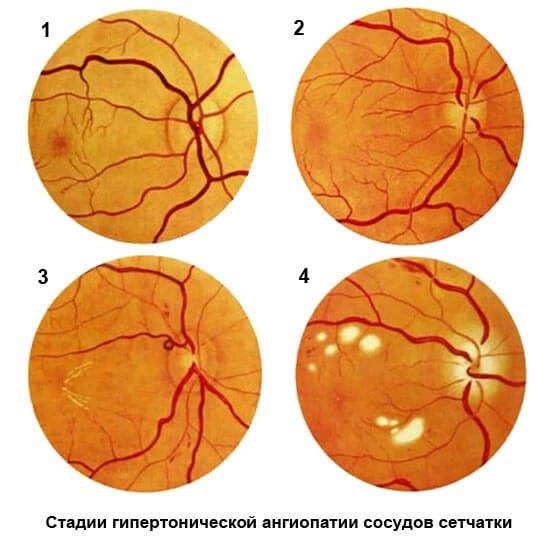

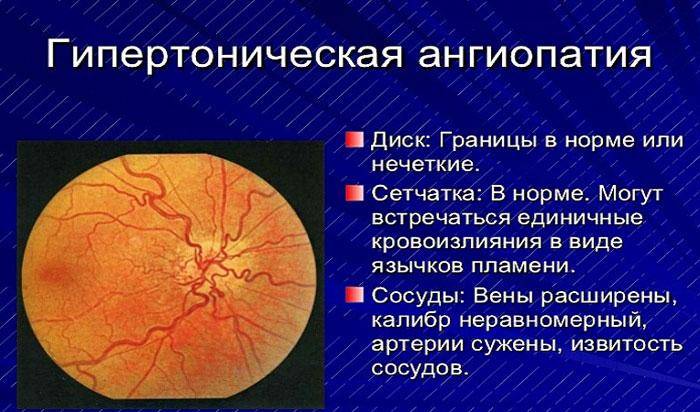
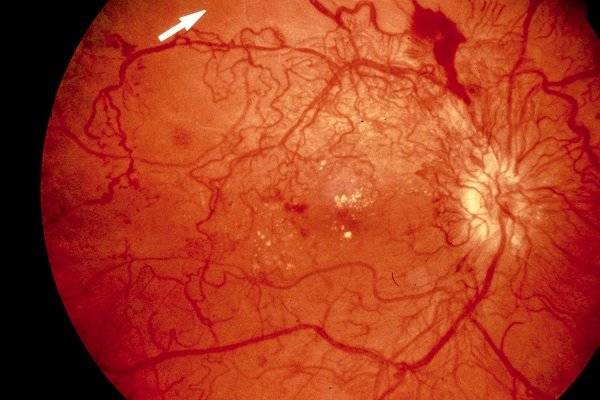
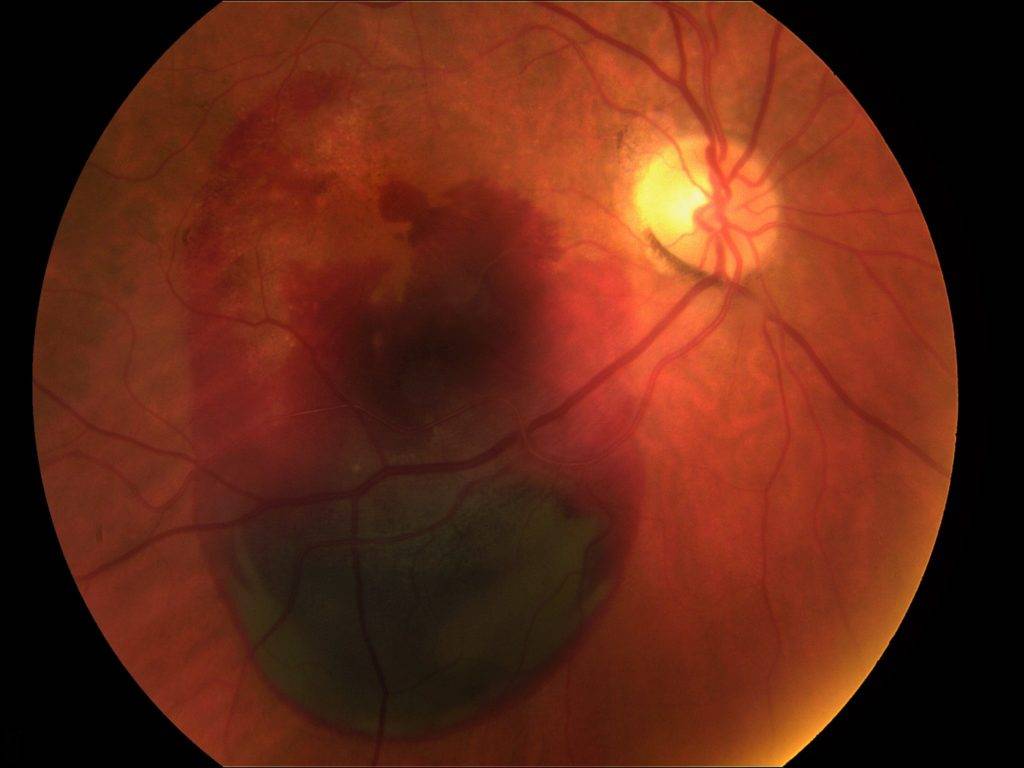
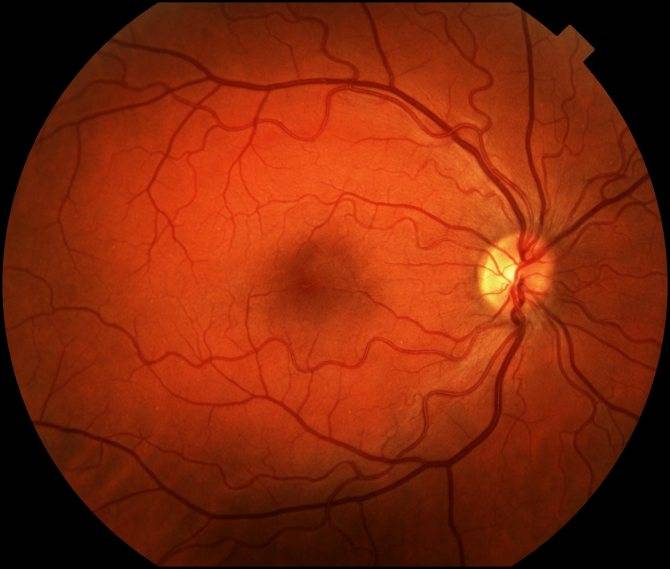






Ангиопатия сетчатки у ребёнка – это когда сосуды глаза повреждаются или меняют свою структуру, из-за чего может ухудшаться зрение. Важно как можно раньше обратиться к офтальмологу, он назначит обследования и подберёт лечение, чтобы сохранить зрение. Лечение может включать капли, лекарства и наблюдение, иногда нужны специальные процедуры. Главное – не затягивать с визитом к врачу!