SQLITE NOT INSTALLED
Простудные явления

Острые респираторные инфекции – самые часто встречающиеся заболевания, сопровождающиеся кашлем.
• кашель развивается от нескольких часов, до нескольких дней;
• температура более 37 град., насморк, общая слабость, ребенок беспокойный, капризничает, отказывается от еды;
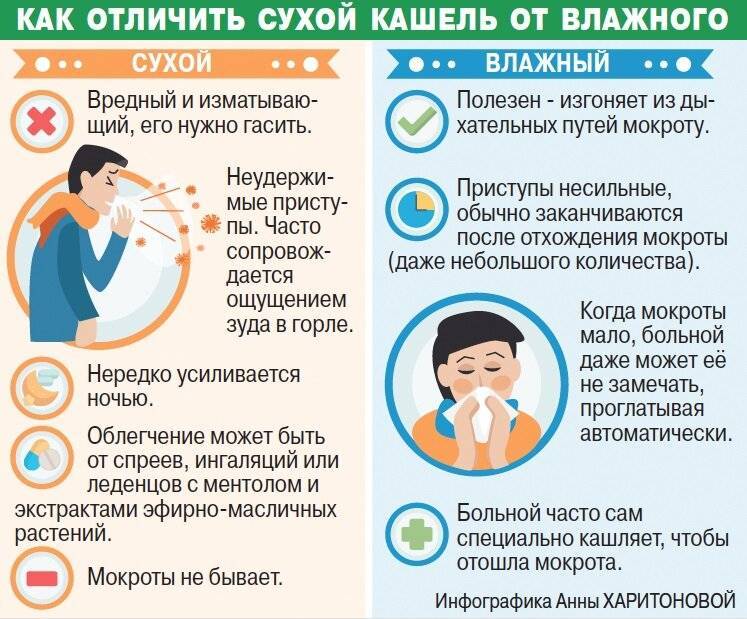
• со временем характер кашля меняется (с сухого на влажный).
Всем этим явлениям сопутствует першение в горле, осиплость в голосе.
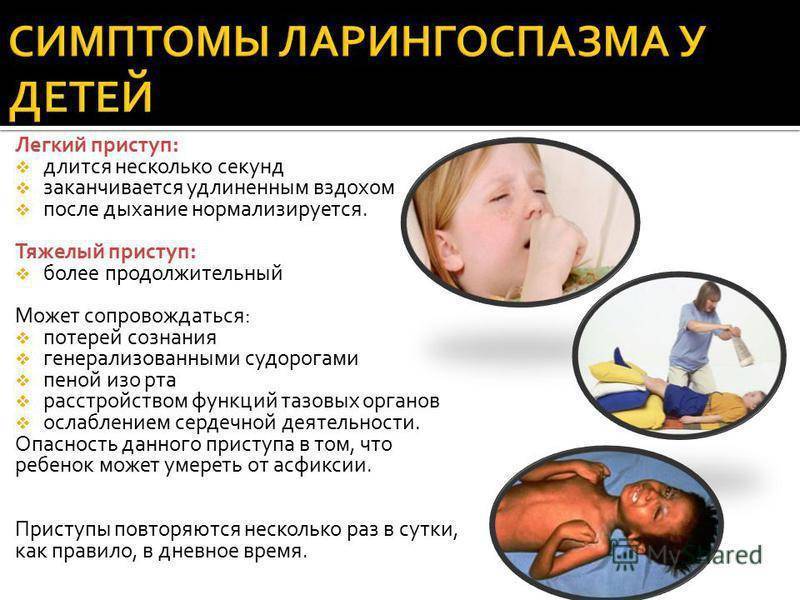
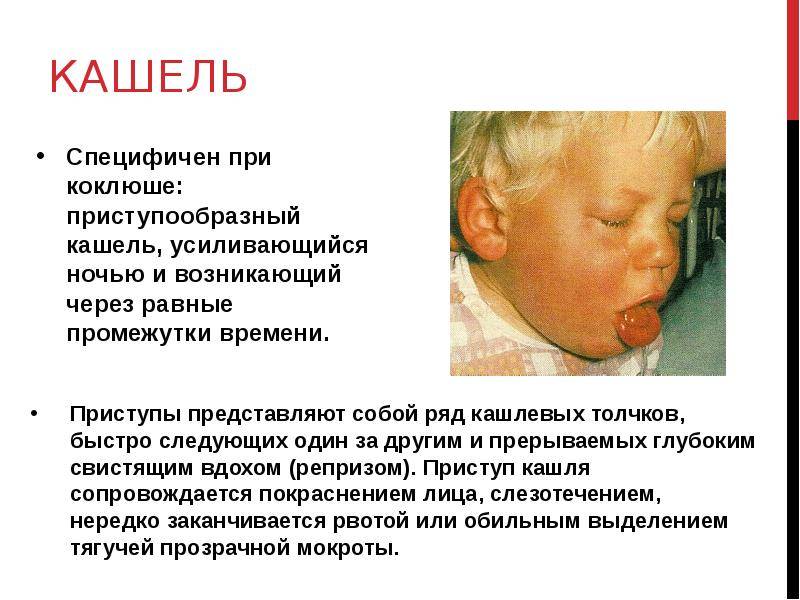
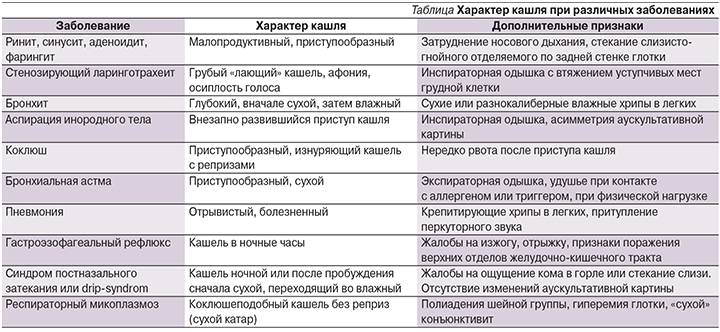
Какой кашель при коклюше у ребенка? Это спастические приступы, своего рода отличительная черта данного заболевания. При этом выдохи следуют друг за другом, как отдельные дыхательные толчки и судорожные свистящие вдохи. Вдох сменяется выдохом с толчкообразными движениями. Приступ сопровождается возбуждением.
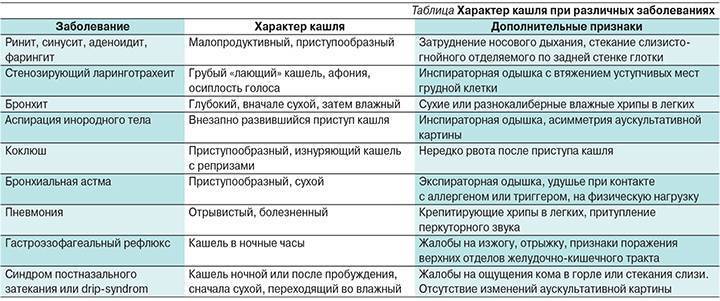
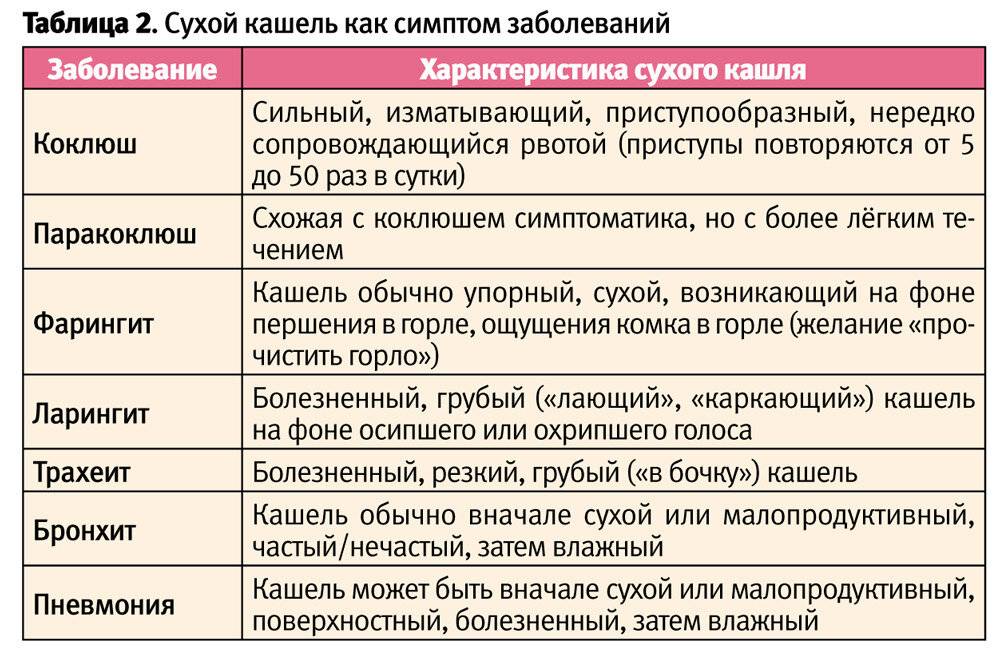
Громкий кашель бывает при трахеите. При этом он сопровождается выраженной болью за грудиной. Грудной, громкий, безболезненный, с влажными хрипами кашель – прзнак бронхита. Клиническая картина дополняется наличием большого количества мокроты.
Причины кашля у детей мы рассмотрели. Как оказать помощь?
Зачем нужно заставлять ребенка откашляться
Слизь в дыхательных путях младенца существенно затрудняет дыхание и несёт угрозу развития осложнений, ведь мокрота всегда содержит болезнетворные бактерии
Важно заставить грудничка откашляться, чтобы бактерии покинули лёгкие и бронхи, а не размножались дальше в организме ребёнка
Образованием мокроты сопровождаются такие заболевания, как воспаление лёгких (пневмония), бронхиолит, бронхит. Лечение эти инфекций нижних дыхательных путей включает муколитики, которые разжижают мокроту, чтобы она легче отходила, но целесообразность применения таких препаратов может определить только врач. Часто неопытные родители, как только ребёнок начал кашлять, тут же дают ему муколитические препараты, не выяснив причину кашля. В случае, если кашель связан с ОРВИ, это может привести к осложнениям. То же самое касается и ингаляций – при заболеваниях верхних дыхательных путей их применение может привести к тому, что инфекция опустится в нижние дыхательные пути и вызовет серьёзные последствия. Доктор Комаровский и другие известные педиатры постоянно напоминают о том, что применение муколитиков и проведение ингаляций должно происходить строго по показаниям, а не потому, что в рекламе по телевизору сказали, что это помогает.
Причины возникновения кашля у ребенка
Чаще всего кашель у ребенка является симптомом ОРВИ. Помимо ОРВИ кашель у детей часто возникает в результате воспалительных явлений в ЛОР-органах.
Удушливый, мучительный кашель сопровождает течение бронхиальной астмы.
Внезапно возникающий сильный и удушливый кашель может быть следствием попадания в дыхательные пути инородного тела, что требует незамедлительного врачебного вмешательства, так как представляет собой реальную угрозу для жизни ребенка.
Табачный дым, сухой воздух в квартире также могут стать причиной появления кашля у ребенка.
Следует знать, что кашель может возникать не только при заболеваниях дыхательной системы. Он может появляться у детей с пороками сердца или заболеваниями ЖКТ.
Лечение кашля у ребенка
Как правило, кашель является симптомом какой-либо болезни, поэтому терапия должна быть направлена не только на устранение собственно кашля, но и на причину, по которой он появился. Именно поэтому лечение кашля у детей должно проводиться под контролем педиатра, который выявит его причину и назначит адекватное лечение.
В первую очередь необходимо обеспечить маленькому пациенту щадящий режим. Но это не означает, что он должен дни напролет проводить в постели. Наоборот, если общее состояние ребенка нормальное, температура тела не повышена, умеренная двигательная активность даже полезна, так как при движении бронхи лучше очищаются от слизи, а это способствует более быстрому выздоровлению.
Грудничкам, для лучшего отхождения мокроты, полезно периодически делать массаж, легонько похлопывая их по спинке.
Кормить ребенка нужно легкой, но калорийной пищей (фруктовое пюре, молочный коктейль, кисель, желе). Если ребенок отказывается от еды, не нужно кормить его насильно. А вот пить нужно много. Теплое, обильное питье способствует снятию интоксикации организма и разжижению мокроты, что ускоряет и облегчает ее выведение из организма.
Лечебные мероприятия при ОРВИ направлены в основном на удаление мокроты из дыхательных путей ребенка. Для этого, помимо обильного питья, увлажняют воздух в помещении, где находится больной. Это можно сделать специальным прибором (увлажнителем воздуха) или при помощи влажного полотенца, которое кладут на горячую батарею.
Одним из самых распространенных способов лечения кашля у детей являются ингаляции. Их проводят в домашних условиях, используя подручные средства или специальные приборы – ингаляторы. Лекарственные вещества проникают вместе с вдыхаемым паром в дыхательные пути ребенка. Действуя местно, в очаге инфекции, они способствуют более интенсивному уничтожению микробов и продуктов их жизнедеятельности и соответственно уменьшают кашель.
Средняя продолжительность одной ингаляции 5-10 минут, курс лечения 7-10 процедур. Детям, не достигшим трехлетнего возраста проводить ингаляции нежелательно, так как существует риск развития бронхоспазма.
Лечение кашля у детей горчичниками и банками, которые пользовались большой популярностью в прошлые годы, сегодня не рекомендуется.
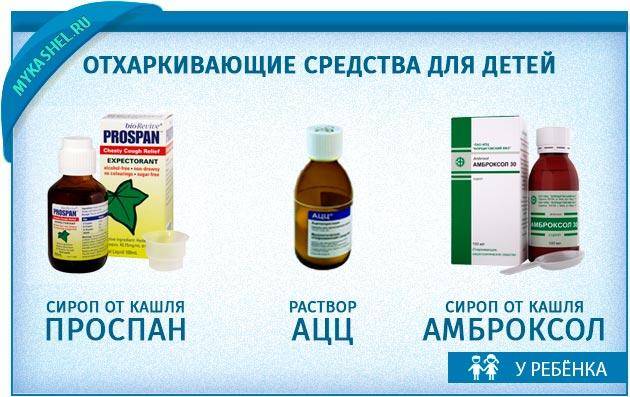
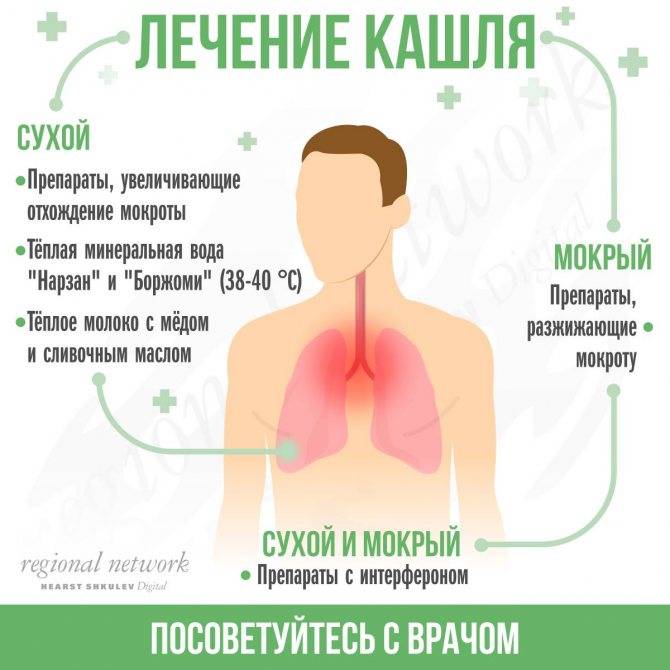
Что касается медикаментозной терапии кашля у детей, то сегодня существует большое количество препаратов от кашля, которые делятся на три большие группы – отхаркивающие средства (улучшают отхаркивание мокроты), муколитические средства (способствуют разжижению мокроты) и средства, подавляющие кашель путем воздействия непосредственно на кашлевой центр.
Помощь
Педиатры рекомендуют при появлении неблагоприятных симптомов обратиться к доктору. Он проведет аускультацию (прослушивание) легких при помощи фонендоскопа. Если кашель связан с чрезмерной секрецией слизи или повышенным слюноотделением, здоровье растущего организма в безопасности. В этом случае нужно следовать врачебным рекомендациям, чтобы облегчить самочувствие маленького пациента:
- Ежедневные прогулки на свежем воздухе
- Поддержание оптимального уровня влажности воздуха в жилом помещении
- Ежедневная влажная уборка жилья
- Очищение носа от слизи при помощи аспиратора
- Обильное теплое питье
- Увлажнение слизистых оболочек в носу, промывание носа растворами с морской водой (Аквалор, Аквамарис)
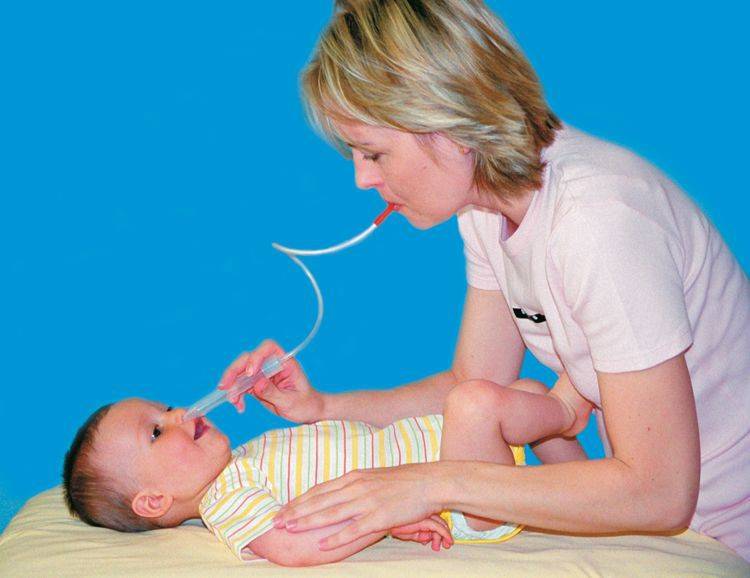
Аспираторы для удаления слизи из носовых ходов отличаются по стоимости и способу применения. Наиболее простой, недорогой и действенный вариант – спринцовка из резины. Ее необходимо сжать, после чего ввести наконечник поочередно в ноздри и разжать, извлекая слизь.
Аспиратор для удаления слизи из носа
Вакуумные назальные аспираторы не слишком просты в использовании, поэтому не каждый решится их использовать. Для применения вакуумного аспиратора необходим пылесос, который позволит вытянуть слизь из носовых ходов. Главный недостаток данного устройства – шумность во время проведения процедуры.
Электрические устройства максимально эффективны и управляются при помощи специальной кнопки, что позволяет быстро и удобно извлечь слизь, но их стоимость достаточно высока.
Оптимальный вариант – механический назальный аспиратор. Внешне он представляет собой емкость для извлечения слизи со специальным наконечником и трубочкой. Наконечник вводится в ноздри маленького пациента, а при помощи трубочки производится всасывание воздуха при помощи рта. Устройство имеет сменные фильтры, предотвращающие попадание отделяемого в полость рта родителя.
Причины кашля у детей
Среди причин кашля можно назвать инфекционные заболевания, в том числе вялотекущие инфекции. Нельзя забывать и о детских контролируемых инфекциях, которые не теряют своей актуальности и продолжают оставаться реальной угрозой здоровью, особенно для невакцинированных детей.
Помимо инфекционной этиологии кашля не менее распространена аллергическая. Продукты питания, косметические средства, бытовая химия, пыльца растений, домашние питомцы — вот неполный список потенциальных источников аллергенов. Стоит помнить и об экологической обстановке в крупном городе.
Нельзя не сказать о том, что кашель нередко бывает проявлением другого заболевания. Перечень этих заболеваний несколько отличается у детей и взрослых. Например, маленькие пациенты часто становятся заложниками аденоидита, диагностировать и вылечить который поможет только . Кашлевой симптом также может выступать в роли предвестника такого тяжёлого заболевания, как бронхиальная астма.
Лечение кашля у детей с бронхитом
Бронхит является частым спутником простуды, поэтому лечение кашля при бронхите значительно не отличается от лечения кашля при обычной простуде описанного выше. Одной их особенностей кашля при бронхите является то, что этот кашель влажный уже в первые дни болезни. Кашель при бронхите более глубокий, но менее мучительный чем при гриппе или парагриппе (ОРЗ). При бронхите целесообразно лечить кашель муколитическими и отхаркивающими средствами. Выбор препаратов от кашля довольно широк, поэтому для лечения несильного кашля рекомендуем ограничиться использованием лекарств на растительной основе, особенно это касается лечения маленьких детей.
Лечение
При появлении у детей кашля не стоит переживать, обычно это свидетельствует о начале роста зубов. По словам специалистов, он начинается у малышей в полугодовалом возрасте. Стоит подготовиться к этому процессу заранее: купить специальные прорезыватели, капли для носа (Аквамарис), показать чадо квалифицированному доктору.
В домашней обстановке ребенок должен быть окружен вниманием, терпением и заботой родных. Если появились какие-либо осложнения, требуется врачебная помощь
Особенно это касается случаев, когда появляются расстройства детской пищеварительной системы и отказы от еды.
Какие заболевания сопровождаются выделением мокроты?
Чаще всего выделение мокроты связано с инфекциями вирусного или бактериального генеза. У ребенка начинается кашель и сопли, повышается температура тела (подробнее в статье: как лечить влажный аллергический кашель у ребенка?). Сильный кашель и густой секрет появляются при следующих болезнях:
- Бронхит. Воспалительный процесс протекает в бронхах.
- Воспаление легких (пневмония). Заболевание, при котором поражаются легкие, развивается воспалительный процесс. Причиной появления пневмонии является запущенный бронхит.
- Бронхиальная астма. Наблюдается хроническое воспаление органов дыхания. При этом нужно полностью очищать органы от мокроты.
ЧИТАЕМ ТАКЖЕ: причины возникновения бронхита у детей
Появление мокроты может не сопровождаться кашлем. Заболевания, характеризующиеся наличием слизи без кашля:
- Ринит. При этом слизь образуется в носу и стекает в горло, так как ее трудно высморкать из-за отека слизистой. Рекомендуется полоскать горло, чтобы бактерии не распространялись в другие органы дыхания.
- Фарингит. Болезнь, при которой воспаляется слизистая оболочка горла. Откашливание образовавшейся слизи затрудняется болевыми ощущениями. Возникает при неправильном лечении ринита.
- Аллергия. При аллергических реакциях выделяемый секрет скапливается в горле.

Как сделать компресс на грудную клетку от кашля.
Если ребенок кашляет, то хорошая помощь при откашливании – это теплые компрессы на грудь.
Для младенцев хорошо подходят х/б пакетики с вишневыми косточками (пакет с косточками подогревают) или пчелиный воск. А более взрослым детям – самодельные компрессы.
| Творожный компресс. | Луковый компресс. |
| Подложите под всю спину ребенка махровое полотенце так, чтобы потом можно было завернуть ребенка в это полотенце. Возьмите марлю или х/б столовую салфетку, нанесите на нее сантиметр слоя творога, подогрейте все вместе в духовке. Накройте другой салфеткой и положите на грудь. | Делается аналогично. Вместо творога режется мелко лук и также подогревается. |
| Тимьяновый компресс (компресс из тмина). | Картофельный компресс. |
| Столовая ложка сухого тмина или пучок свежего тмина залить кипятком и дать постоять 10 минут. Марлю намочить в теплом чае и слегка отжать. Наложить на грудь. | Разомните сваренный картофель между двумя слоями марли и положите теплым на грудь ребенка. |
| При наложении каждого компресса: Завернуть ребенка краями полотенца, накрыть одеялом. Держать компресс до тех пор, пока он не станет холодным. |
Когда идти к врачу?
Не всегда достаточно лишь домашних средств в борьбе против кашля ребенка. Эмпирическое правило гласит: чем младше ребенок, тем вероятнее нужно идти к врачу. В любом случае, идти к врачу нужно, когда:
- ребенок кашляет и температура тела поднялась больше, чем 38.5 градусов
- кашель не стихает на протяжении 3-4 дней и нет никакого отхаркивания
- ребенок дышит очень быстро
- у ребенка затрудненное дыхание и боли в груди
- слышно вдыхает и выдыхает
- имеет кровавое отхаркивание
- мало пьет, у него сухие памперсы и отказывается от еды
- кашель начинается внезапно и не останавливается (подозрение на инородное тело)
- плохое общее состояние ребенка
- присутствует сильная одышка, кашель с лаем или громкое дыхание (тогда немедленно к врачу)
Что лучше поможет?
Многие родители задаются вопросом, что именно лучше сделать и что лучше поможет. В данном случае можно с уверенностью сказать, что самым эффективным способом является комплексное лечение. Главное, чтоб у ребенка в комнате был более влажный и прохладный воздух. Чаще гуляйте на свежем воздухе и пейте молоко с инжиром. Такой комплекс процедур очень хорошо поможет в «прокашливании» и быстро выведет всю мокроту с легких ребенка.
Ни в коем случае не принимайте поспешных самостоятельных решений и не нужно заниматься исключительно самолечением. В противном случае ваш ребенок может действительно серьезно заболеть и дело дойдет до серьезных осложнений, например, может развиться пневмония. Поэтому не рискуйте здоровьем вашего малыша и обязательно проконсультируйтесь с врачом. Даже подобрав неправильную ингаляцию по возрасту ребенка, можно усугубить его состояние здоровья.
Серьезно заболеть намного проще, чем своевременно и правильно вылечиться. Не шутите со здоровьем вашего малыша, ведь детский организм очень восприимчив к разным воздействиям.
Боремся с кашлем проверенными средствами
Выбор методов лечения кашля во сне у детей зависит от причин, спровоцировавших приступ. При аллергии нужно исключить контакт с возможными аллергенами и устранить резкие запахи. Если режутся зубки, на ночь необходимо смазывать десны специальным охлаждающим гелем и укладывать ребенка на бок. Эти меры помогут облегчить боль и уменьшить слюноотделение.
Особого внимания требует ночной кашель при ОРВИ
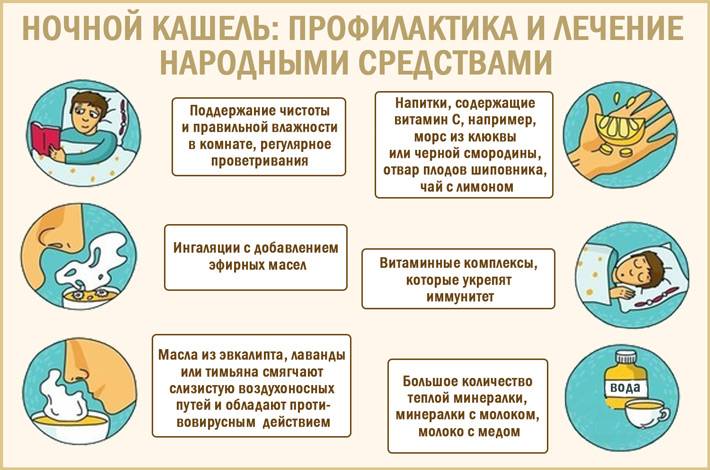
Чтобы уменьшить частоту ночных приступов, важно:
- ежедневно проводить влажную уборку и проветривать комнату 3-4 раза в день,
- увлажнять воздух,
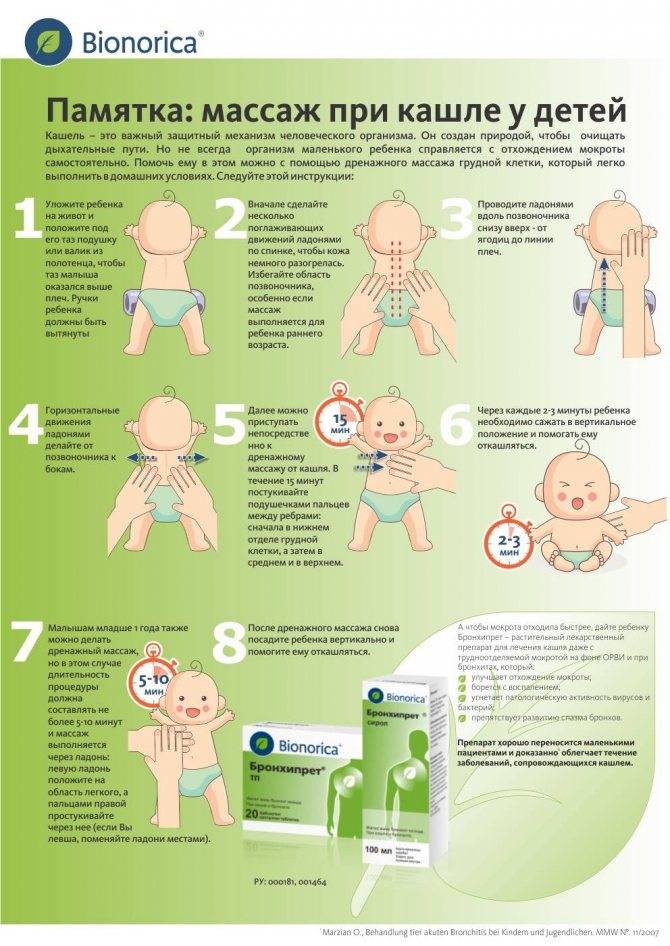
- при влажном кашле делать дренажный массаж — перед сном укладывать ребенка на живот и слегка постукивать по спинке ребром ладони в течение нескольких минут, данную процедуру не рекомендуется проводить при высокой температуре.
Облегчить состояние ребенка помогут и народные рецепты. Самый популярный из них — теплое успокаивающее питье на ночь. Детям можно давать:
- молоко с медом,
- отвары ромашки и душицы.
Использовать эти средства можно, только если Вы уверены в отсутствии аллергии.
Методы медикаментозного лечения кашля при простуде у ребенка 1 года и старше подскажет врач. При составлении схемы терапии специалист учитывает анамнез жизни, возраст, точный диагноз, наличие аллергии и сопутствующих заболеваний.
В комплексной терапии ОРВИ и простудных заболеваний часто используют Деринат. Он действует сразу в нескольких направлениях:
- убивает болезнетворные микроорганизмы — вирусы,
- повышает уровень иммунной защиты ребенка,
- восстанавливает поврежденную слизистую оболочку носо- и ротоглотки — первый и самый важный барьер на пути микробов,
- снижает риск развития осложнений и присоединения вторичной инфекции.
Деринат разрешён к применению уже с первых дней жизни малыша.
Мамина забота, соблюдение указаний врача и прием препарата Деринат в соответствии с инструкцией помогут ребенку справиться с кашлем. Выздоравливайте быстрее и больше не болейте!
Полезные статьи:
Кашель при ОРЗ
Как правило, кашель появляется в самом начале заболевания (первые 48 часов) и носит характер сухого, непродуктивного, сопровождается неприятными ощущениями в горле в покое и при глотании. Такой кашель связан с воспалением задней стенки глотки, вызванным возбудителем. Позже малопродуктивные покашливания возникают из-за раздражения рецепторов слизистой оболочки выделениями, стекающими по носоглотке. В этих случаях кашель является естественной рефлекторной реакцией, направленной на очищение дыхательных путей от обильного слизистого секрета или инородных тел, и не должен вызывать особого беспокойства у родителей.
Рекомендуется выполнять элементарные действия, направленные на поддержание защитных сил организма: соблюдать чистоту, поддерживать оптимальный уровень влажности воздуха и также температурный режим жилого помещения, делать регулярные проветривания, следить за своевременным очищением, увлажнением полости носа и восстановлением нормального носового дыхания. Для удаления слизи с задней стенки глотки у детей постарше хорошо применять полоскания горла содово-солевым раствором, отваром ромашки, зверобоя, календулы, шалфея. При влажном кашле спать ребенку лучше в разнообразных положениях (на боку, с приподнятым или опущенным головным концом кровати). Это будет способствовать откашливанию мокроты (пассивный дренаж), предотвращать застойные явления. Также можно самостоятельно выполнять дренирующий массаж, слегка постукивая по грудной клетке ребром ладони или подушечками пальцев. В положении на животе массаж будет эффективнее, если уложить ребенка грудной клеткой на подушку так, чтобы голова оказалась ниже туловища.
В ряде случаев кашель длительно не проходит самостоятельно, причиняя значительный дискомфорт, может затруднять дыхание и нарушать сон ребенка. Тогда детский организм нуждается в медикаментозной поддержке. При сухом непродуктивном кашле назначаются противокашлевые средства, направленные на уменьшение рефлекторного спазма и отека. Когда ребенок начинает выделять мокроту, тактика лечения кашля у детей предусматривает использование муколитиков (препаратов, разжижающих мокроту) и отхаркивающих средств. В разрешающем периоде целесообразно использование методов физиотерапии, дыхательных упражнений. Кроме того, существует целый ряд немедикаментозных способов облегчения кашля при ОРВИ в домашних условиях.
Если кашель носит затяжной характер (более 2х недель), вновь появляется высокая температура, а мокрота приобретает гнойный характер, возможно, речь идет о присоединении вторичной бактериальной инфекции. В таком случае бывает необходимо назначение антибиотиков и даже госпитализация. Более других подвержены затяжному и осложненному течению простудных заболеваний дети из группы часто длительно болеющих. Такие дети чаще и тяжелее переносят респираторные вирусные инфекции вследствие несостоятельности иммунных сил организма. Это является основанием для профилактики, комплексного лечения ОРЗ и его осложнений с применением иммуномодулирующих препаратов.
Игра
У деток старше года можно в игровой форме вызвать кашлевые толчки:
- вместе с ребёнком делают глубокий вдох через нос, надувая щёки, а выдох делают очень медленно через несильно открытый рот – это упражнение повторяют восемь раз;
- ребёнок выполняет приседания, поставив руки на пояс, приседая – вдыхает, поднимаясь – делает выдох;
- вместе с малышом воспроизводят звуки, которые издают, например, уточки, ёжик, паровозик;
- детям старше двух лет можно предложить надуть шарик или напускать пузыри в стакан с водой, с помощью трубочки;
- вместе с ребёнком делают упражнение «уточка»: исходная позиция при этом – стоя, руки по бокам расслаблены, голова опущена. Необходимо наклониться, похлопать себя по коленкам, произнося «та-та-та», затем выпрямить корпус, поднять руки вверх и сделать глубокий вдох;
- можно предложить ребёнку показать, какой большой мишка – встать на носочки и, вдыхая, тянуться вверх, потом показать мышку – опуститься на корточки и опустить голову, обхватив колени руками, произнося шипящий звук.
При бронхите или пневмонии детям постарше могут быть назначены ингаляции небулайзером (с помощью этого прибора частички препарата могут проникать в нижние дыхательные пути и эффективно выводить мокроту), но только по назначению врача.
Способы лечения кашля
Если кашель долго не проходит у ребенка, то схему его лечения подбирают, исходя из причины возникновения недуга. В данном случае речь может идти о нескольких вариантах терапии.
- Медикаментозное лечение. В зависимости от возбудителя и причины возникновения кашля, врач может рекомендовать наиболее эффективные препараты для его устранения. Например, если кашель возник в качестве ответной реакции организма на аллерген, то устранить его позволит прием антигистаминных препаратов (они блокируют чувствительность рецепторов). При бронхите самый эффективный вариант лечения – это назначение антибиотиков. Чем раньше начать прием лекарств, тем быстрее удастся победить болезнь.
- Ингаляции. Когда у ребенка долго не проходит сухой кашель, то облегчить состояние помогают ингаляции парами влажного воздуха. Их можно проводить с использованием лекарственных растворов, которые проникают непосредственно в трахею и легочные пути, способствуют отхождению мокроты, либо с настойками трав, добавлением эфирных масел – они смягчают и увлажняют слизистую горла, эффективно снимают отек, заживляют мелкие трещины.
- Полоскания горла. Если речь идет о сухом кашле, который возникает вследствие воспаления гортани на фоне ларингита или фарингита, облегчить течение болезни помогут разнообразные полоскания. Например, с отварами трав, с морской водой или содой. Спиртовые препараты в данном случае лучше не использовать, поскольку они могут вызвать дополнительно раздражение и усугубить проблему. Также для облегчения состояния можно рекомендовать пастилки и таблетки для рассасывания, содержащие растительные масла (например, эвкалипта).
- Массаж. Маленьким деткам для снятия приступов кашля и облегчения состояния рекомендуется проводить массаж. Будет достаточно даже легких поглаживающих круговых движений по спине. Это существенно ускорит отхождение мокроты, поможет малышу успокоиться и уснуть.
Поскольку в большинстве случаев кашель является сопутствующим симптомом ОРВИ или гриппа, то педиатры в программу восстановления детей нередко включают капли или спрей Деринат. Это препарат комплексного действия, который:
- борется с вирусами, препятствуя их размножению;
- укрепляет и восстанавливает поврежденную слизистую носа и горла, благодаря чему уменьшается вероятность проникновения вторичной инфекции в организм и развития осложнений;
- поддерживает естественный иммунитет ребенка, помогает укрепить природную защиту организма.
Важное значение капель Деринат состоит в том, что они помогают облегчить выздоровление и вместе с тем снижают вероятность развития осложнений. Принимать их можно и детям с рождения, и взрослым, схема приема достаточно простая и подробно описана в инструкции
Полезные статьи:
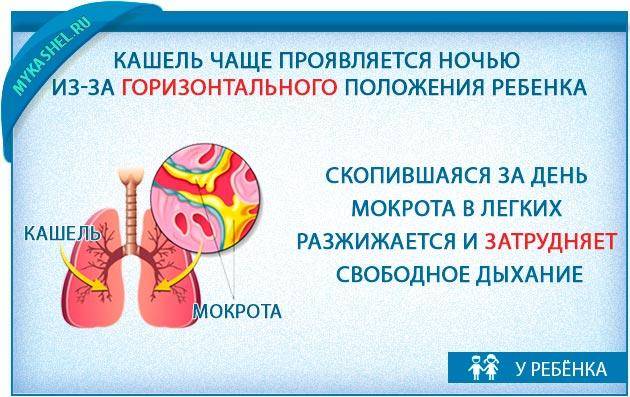
Природа ночного кашля и причины его возникновения
Сам по себе кашель не заболевание, а естественная защитная реакция организма, необходимая для:
- очищения дыхательных путей от скопившейся мокроты или слизи,
- выведения попавших внутрь кусочков пищи, частиц пыли, пыльцы растений, шерсти животных и пр.
При сильных приступах ночного кашля активно сокращаются мышцы дыхательного аппарата. В результате воздух с силой выбрасывается из легких, ребенку становится легче дышать. Спровоцировать кашель ночью могут:
- аллергические реакции на перовые и пуховые подушки и одеяла, новую мебель;
- прорезывание зубов у младенцев до года — сопровождается обильным отделением слюны, которая стекает в горло и раздражает слизистые;
- сухой воздух в помещении, особенно в отопительный сезон;
- ОРВИ — при внедрении вирусов в организм слизь скапливается в легких и мешает дышать.
Когда ребенок сильно кашляет во сне, его состояние может ухудшиться. Из-за недосыпа появляются утомление и слабость. Если организм не получит полноценного отдыха, сил на борьбу с болезнью будет меньше.
Массаж
Массаж — один из самых эффективных способов вывести мокроту из детского организма, которому свойственны слабые кашлевые толчки. Выполняют его следующим образом:
- ребёнка укладывают на живот так, чтобы голова оказалась намного ниже тела;
- смазывают кожу спины маслом или кремом и растирают до лёгкого покраснения;
- сложив ладони «лодочкой», очень легонько постукивают подушечками пальцев снизу вверх, то есть по направлению от поясницы к шее;
- такие же манипуляции проводят на грудной клетке, избегая области сердца;
- держа ребёнка вертикально или усадив его, продолжают массаж в ключичной области и на шее.
Чем младше ребёнок, тем легче должны быть касания! Нельзя делать массаж, если температура тела повышена.