SQLITE NOT INSTALLED
Лечение атрофии эндометрия
Для женщин в возрасте, с нормальным течением менопаузы, терапия при этом состоянии не требуется. Но гинеколог поможет снять другие неприятные симптомы при менопаузе. Например, для устранения сухости половых путей используются негормональные увлажняющие средства длительного действия. При сильно выраженных проблемах в половой сфере подбирается гормонозаместительная терапия.
Задача лечения женщин репродуктивного возраста — повышение толщины эндометрия, нормализация его состояния и периодичности восстановления, а также восстановление репродуктивной функции.
Молодым женщинам с подтвержденным диагнозом лечение подбирается индивидуально, в зависимости от причины состояния.
- Нормализация образа жизни. По возможности устраняются причины патологии, например, нормализуется диета, снижается количество тренировок и т.д.
- Медикаментозное негормональное лечение. Проводится при наличии воспалений в матке. Не является основным.
- Лечение гормональными препаратами, стимулирующими восстановление эндометриального слоя. Существует много комбинированных низкодозированных гормонов искусственного происхождения. Скрытый положительный эффект этой терапии заключается в профилактическом действии против раковых процессов. Щадящая гормонотерапия возможна только с тщательным подбором доз и видов гормонов, а также препаратов, усиливающих естественные процессы секреции гормонов в организме.
- Лазеротерапия. Самая новая методика — лазерное лечение, усиливающее регенерацию слизистой оболочки. После процедуры ткани становятся более эластичными и лучше увлажняются. Улучшение наступает примерно через 3 месяца.
- Малоинвазивная хирургия. Распространенным метод лечения атрофического эндометрия. Вид вмешательства определяется исходя из тяжести заболевания. Гинеколог может просто выскоблить патологический эндометрий, убрать полипы, кисты и т.д.
- Гистерэктомия. В самых сложных случаях применяется гистерэктомия — удаление органа.

Медикаментозное лечение
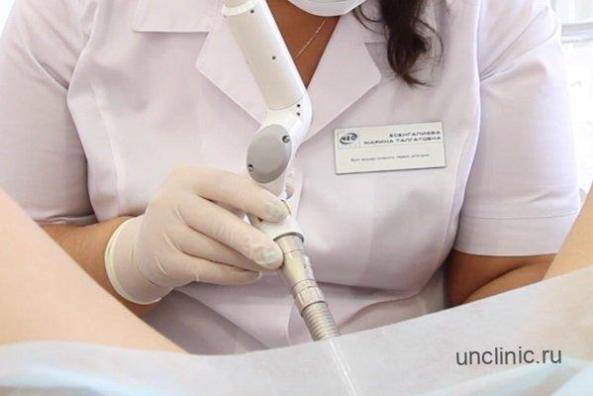
Лазеротерапия
Вышеуказанные методы могут быть объединены. Правильная заместительная гормональная терапия значительно сокращает объем хирургического вмешательства. Использование монофазных препаратов в послеоперационном периоде позволяет полностью устранить заболевание и распространение атрофических очагов в будущем.
Продолжительность любого вида лечения определяется начальным уровнем здоровья женщины, тяжестью реакции на лечение. Процент благоприятных исходов заболевания составляет 80:20. Но нужно понимать, что эффективное лечение возможно только в начальной стадии патологии. При полной атрофии эндометрия восстановить функции органа не удастся. Поэтому обращаться к специалистам с этим вопросом нужно вовремя.
Конечно, можно смириться с этим процессом — для жизни во многих случаях он не опасен, но практика показывает, что все больше и больше женщин используют возможность лечения, потому что не хотят отказываться от полноценной жизни.
Нормальные белые выделения из влагалища
Выделения из влагалища – абсолютно нормальный и естественный механизм. Они представляют собой сложную композицию из секрета бартолиновых желез, слизи цервикального канала, отшелушенного эпителия, отмерших бактерий, населяющих влагалище, и так далее.
Эти выделения необходимы для очищения влагалища, а также являются питательной средой для полезной микрофлоры. Также она препятствует проникновению бактерий в полость матки, но, вместе с тем, стимулирует транспорт сперматозоидов после семяизвержения.
Характер выделений существенно зависит от множества факторов: возраста и состояния здоровья женщины, гормонального статуса, а также фазы менструального цикла:
- Непосредственно после окончания менструации выделения из влагалища достаточно скудные, прозрачного, желтоватого или беловатого цвета.
- При овуляции они становятся более жидким, прозрачными и тягучими.
- После овуляции и перед менструацией они становятся густыми, кремообразными и беловатыми.
В любом случае, белые выделения из влагалища не должны иметь неприятный запах, раздражать кожу, сопровождаться зудом или жжением во влагалище. Их количество не должно быть чрезмерным: в норме они должны оставлять на белье или ежедневной прокладке влажно пятно, диаметром не более 1-2 сантиметров.
Исключение составляют случаи полового возбуждения, а также период после полового акта, когда усиленное образование вагинального секрета является нормой.
Хирургическое лечение
Назначается в тяжелых случаях или после безуспешной консервативной терапии. Основным способом лечения является вагинопластика, в ходе которой пластический хирург укрепляет фасции и мышечную ткань влагалища. Данная операция проводится в 100% случаев при хирургическом лечении, поскольку ослабление мышц ведет к опущению матки.
Укрепление и изменение длины и формы фасций часто приводит к положительному результату, но это устаревший метод. Из-за коррекции крупных фасций возможны растяжения тканей, что приводит к рецидиву. Поэтому в наши дни от этого метода отказались. Кроме того, не используются методы, в которых основную функцию выполняют аллопластические материалы. Отторжение используемого материала и появление нагноений делает этот метод неэффективным, так как вероятность появления осложнений слишком высокая.
Рискованной операцией является сшивание связок во влагалище. Можно зафиксировать матку в нормальном положении, но при этом может развиться бесплодие. Более безопасным методом является крепление органов к тазовым связкам, лобковой или крестцовой кости.
Профилактика полипов шейки матки
Лечить болезнь сложнее, чем ее не допустить. Минимизировать риск появления наростов можно, исключив основания для заболевания:
- стрессы, недосыпание, депрессии;
- вредные привычки;
- отсутствие лечения инфекционных и воспалительных заболеваний;
- незащищенные половые акты.
Женщина должна регулярно посещать гинеколога и следить за уровнем сахара. Нередко полипы возникают вследствие диабета. Также спровоцировать заболевание может карцинома. Из-за того, что новообразования чаще всего появляются как фоновая болезнь, своевременно нужно лечить любую инфекцию, воспаление, патологию.
Сотрудники клиники Здоровье во время диагностики и оперативного вмешательства используют современное оборудование последнего поколения. Пациентам не приходится долго ждать результатов анализов, которые получают в собственной лаборатории. У нас доступные цены. Квалифицированные специалисты ведут прием без выходных.
Причины отмирания слизистой матки
Эндометрий — мембрана слизистой оболочки матки. Он состоит из эпителиальных клеток и стромальной выстилки, которая содержит секреторные железы. Эпителий пронизан значительным количеством капилляров. Его толщина варьируется на разных этапах цикла и характеризует репродуктивные возможности.
В норме у женщин, в зависимости от периода, толщина эндометрия составляет 0,2 – 1,8 см. Здоровый эндометрий, толщиной более 5 мм — обязательное условие для прикрепления и развития яйцеклетки.
Атрофия эндометрия — это отмирание слизистой оболочки матки, обычно связанное с физиологическими возрастными изменениями в организме женщины (менопауза). Это естественный процесс угасания детородной функции, не требующий вмешательства врача, за исключением появления каких-либо осложнений.
Этот же процесс может запускаться и у молодых женщин, в этом случае он становится результатом болезни, приема гормональных лекарств или образа жизни. Атрофия эндометрия у женщин детородного возраста — прямой путь к бесплодию, поэтому патология требует обязательного лечения у гинеколога.
Существует два вида нераспознанной беременности
Первый вид – это скрытая беременность, когда организм не проявляет признаков наступившего зачатия или когда его симптомы можно трактовать по-другому.
Второй вид – это когда женщина не подпускает мысли о том, что скоро станет матерью. Такие беременности чаще связаны с психическими расстройствами или юным возрастом. Подобных случаев не так много, но все- таки они встречаются.
Рассмотрим первый вид
Как правило, женщина с нормальным весом следит за своим менструальным циклом и регулярно посещяет гинеколога. Вероятность не заметить беременность выше у женщин с избыточной массой тела. При нарушении менструального цикла может не отмечаться токсикоз, и единственным признаком беременности является только рост живота. При этом полные женщины с нерегулярным менструальным циклом, возникающем из-за гормонального сбоя, считают, что застрахованы от наступления беременности и, тем самым, пропускают факт наступления зачатия. Кроме того, вполне возможно не заметить беременность в случае маловесного ребенка и полноты будущей мамы. Также ввести в заблуждение представительниц прекрасного пола может синдром поликистозных яичников, сочетающийся с избыточным весом и увеличением подкожно-жировой клетчатки на животе.
Наряду с этим имеют место анатомические причины не заметить «интересное положение». В случае, если плод расположен слишком высоко и отсутствует рост живота (особенно у полных женщин с нерегулярным циклом), который должен натолкнуть женщину на мысли о беременности, то состояния, когда ребенок начинает шевелиться принимают за метеоризм, а плохое самочувствие и токсикоз связывают с пищевым отравлением. У спортивных женщин, напротив, натренированные мышцы живота могут хорошо скрывать ребенка и его шевеления. Кроме того, из-за анатомических особенностей, например загиба матки, живот может расти совсем незначительно.
Встречаются женщины с ложными признаками беременности, при которой проявляются все клинические симптомы традиционный беременности (прибавки веса, лактации, рост живота и токсикоз), но самого ребенка в животе нет.
Существует категория женщин (как правило, принимают таблетированные формы контрацертвов, либо имеют диагноз бесплодие, либо у которых произошло смещение внутриматочной спирали), не замечающая факт наступившей беременности по причине того, что в ранние сроки она сопровождается у них признаками прерывания (кровянистые выделения, боли внизу живота). Женщина воспринимает эти симптомы как болезненные менструации с нарушением менструального цикла. При этом они уверяют врача, что менструации были каждый месяц, но более обильные и болезненные.
У некоторых, уже зачавших ребенка женщин бывают кровотечения, которые они могут путать с так называемой «менструацией». Например, в случае, когда плацента расположена в нижней части матки и перекрывает ее внутренний зев (это надо трактовать как угрозу прерывания беременности). Такие пациентки требуют более пристального внимания и тщательного наблюдения.
После родов женщины забывают о том, что овуляция может произойти перед первой менструацией даже на фоне активной лактации, соответственно, возможно оплодотворение. Кроме того, если представительница прекрасного пола начала прием противозачаточных таблеток не в первые 5 дней цикла, пропустила их прием или были рвота и диарея, то таблетка могла не усвоиться. Как следствие запускаются рост фолликула и овуляция. В таких случаях нужна дополнительная контрацепция.
Во время климакса овуляция может произойти в любой момент. В этот период женщина ощущает колебания настроения, головокружения, тошноту и закономерную прибавку в весе. В это время необходимо чаще посещать врача-гинеколога и использовать контрацепцию, так как не исключается факт незапланированной беременности.
Для второго вида характерно следующее
Многие молоденькие девочки могут проявлять симптом физиологического отрицания своей беременности, потому что они не хотят ребенка, эмоционально не готовы справиться с этой ситуацией и боятся своих родителей (девочки опасаются огласки наличия у них половых контактов) и последствий беременности. Замужняя женщина из-за измены мужу может испытывать такие же проблемы. Усталость они списывают на переутомление или проблемы со сном. Не знать о своей беременности могут также душевно больные женщины, которые в принципе не знают и не понимают, что с ними происходит.
В случае, если у вас появились какие-либо необычные симптомы, такие как увеличение веса, отсутствие или необычный характер менструации, рекомендуем обратиться к врачу.
Классификация заболевания
Маточное тело в области таза удерживается при помощи связочного аппарата и мышечных структур промежности. Характерное положение имеет небольшой наклон вперед, а вагина и шейка образуют противоположный угол наклона. Задняя стенка матки соприкасается с прямой кишкой, передняя стенка с мочевым пузырем. При патологическом смещении происходит ущемление репродуктивного органа, что приводит к его выталкиванию наружу.
Существует два вида опущения матки – полное и неполное. В первом случае орган не покидает пределы вульварного кольца, во втором – матка почти полностью выходит за его пределы.
Процесс развития болезни происходит постепенно:
- Сначала опускается шейка матки, но не далее выхода из влагалища.
- Положение репродуктивного органа изменяется только при появлении физических нагрузок (запор, кашель или подъем тяжелых предметов).
- За пределы влагалища начинает выходить часть матки.
- Происходит полное выпадение тела матки из-за опущения стенок влагалища.
В зависимости от области поражения, выделяют цистоцеле (опущение передней стенки, для которого характерно недержанием мочи), ректоцеле (выпячивание задней стенки, которое сопровождается недержанием газов и запорами). Также существует смешанная форма заболевания, для которой характерно одновременное выпячивание задней и передней стенки влагалища.
Как избежать смещения матки
Каждый второй случай смещения матки — вина самой пациентки, не заботящейся о своем здоровье. Берегите себя:
- не поднимайте тяжести;
- предохраняйтесь, не допуская абортов;
- вовремя лечите инфекции мочеполовой сферы и болезни кишечника;
- раз в полугодие обследуйтесь у гинеколога;
- ежедневно делайте укрепляющую мышцы зарядку;
- при беременности, опухолях и других состояниях, требующих операции, обращайтесь в хорошие клиники, выбирайте минимально травматичные методы лечения;
- с наступлением менопаузы пройдите заместительную гормонотерапию, предупреждающую быстрое старение матки.
При малейших признаках смещения матки обращайтесь в клинику.
Направления лечения вагинита
Чтобы уменьшить проявления вагинита, необходимо восполнить дефицит эстрогенов. Поэтому основное лечение постменопаузного вагинита проводится при помощи гормональных препаратов.
Женщинам с ранними симптомами климакса лечение начинают с комбинированных оральных контрацептивов. После 45 лет предпочтение отдают трехфазным препаратам. Но с 50 лет необходимо перейти на лекарственные средства, в состав которых входят натуральные эстрогены с гестагенами. Такое лечение называют заместительная гормональная терапия.
Для вагинита в постменопаузу предпочтительно использовать эстрогены одновременно с гестагенами. Это позволит избежать негативного влияния на матку и риска развития рака эндометрия. Но если у женщины была удалена матка вместе с яичниками, допускается лечение только эстрогенами.
Эстрадиол при вагините применяется в виде инъекций, депо-форм. В случаях, когда нет других признаков климакса, кроме сухости слизистой, не нужно системное применение гормонов. Пациенткам назначают свечи с гормонами или мази, крем, который втирают в кожу бедер или живота.
Негормональное лечение атрофического вагинита в постменопаузе применяется у женщин с противопоказаниями к терапии гормонами, а также, если с момента наступления климакса прошло больше 5-7 лет. Для этого применяют смягчающие и увлажняющие крема, проводят лечение антигистаминными препаратами, витаминными комплексами.
Женщинам при вагините рекомендуется специальная диета со сниженным количеством сахара, простых углеводов в виде выпечки, хлеба, макаронных изделий. Это необходимо, чтобы поддержать на нормальном уровне глюкозу крови и избежать ее повышения. Иначе гипергликемия усилит неприятные симптомы вагинита.
Гигиенические процедуры рекомендуют проводить без мыла, можно применять специальные гели для интимной гигиены, которые поддерживают рН на нормальном уровне.
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Сопутствующие проблемы: цистоцеле и ректоцеле
Опущение матки часто развивается в совокупности с опущением мочевого пузыря (цистоцеле) и опущением прямой кишки (ректоцеле).
Симптомы цистоцеле: острые и учащенные позывы к мочеиспусканию и даже недержание мочи, неприятные и болевые ощущения во влагалище, развитие инфекций мочевыводящих путей, боль при интимной близости, давление или тяжесть внизу живота, чувство присутствия постороннего тела во влагалище.
Другая проблема — ректоцеле — в самом начале может вообще не сопровождаться какими-либо симптомами, которые женщина могла бы обнаружить у себя самостоятельно. Однако при развитии заболевания симптомы приобретают ярко выраженный характер и доставляют серьезный дискомфорт.
Первые симптомы ректоцеле — проблемы с дефекацией. Женщина, после того как сходит в туалет, чувствует, что прямая кишка была опорожнена не полностью. Это приводит к увеличению частоты позывов, а постоянное наличие каловых масс может стать причиной развития инфекций. Длительное отсутствие лечения приводит к тому, что степень ректоцеле увеличивается, приводя к еще большим проблемам с дефекацией, а также к появлению таких заболеваний, как анальная трещина, хронический геморрой, хронический криптит, свищ прямой кишки и прочее.
Профилактика и дополнительные рекомендации
Чтобы предотвратить опущение матки или рецидивы после проведенного лечения, необходимо начинать тренировать мышцы тазового дна как можно раньше. Наиболее эффективны вагинальные тренажеры и упражнения Кегеля. Большую роль играет родовой травматизм. Именно поэтому рекомендуется подбирать лучшие клиники для обеспечения менее травматичного родового процесса. Акушеры-гинекологи, имеющие большой опыт работы, способны идеально восстановить анатомию тазового дна при возникновении разрывов.
Дополнительные советы:
- Опущение матки проще предупредить. Чем раньше начать профилактические мероприятия, тем больше шансов на предотвращение заболевания. Заниматься укрепляющими процедурами нужно постоянно, даже после наступления менопаузы.
- Не забывайте о самодиагностике. Достаточно во время мытья натужиться. Если при этом стенки влагалища опускаются, то проблема уже имеет место быть. Чем раньше принять меры, тем менее длительным будет лечение.
- Обходимся без операции. Если начать бить тревогу при появлении первичной симптоматики, тогда хирургического вмешательства можно избежать.
- Придерживаемся рекомендаций специалиста. Упражнения для укрепления мышц тазового дна делать нужно ежедневно или же с перерывами в один день. Повысить эффективность можно с помощью аппаратных методик.
В группе риска находится каждая женщина. Вероятность возникновения проблемы повышается после естественного родового процесса, тяжелого физического труда и запоров. Вначале прогрессирования патологических нарушений можно обойтись консервативным лечением.
Проблема заключается в сложности диагностирования. Определить происходящие первичные изменения может только гинеколог. В связи с этим посещать женского врача рекомендуется не реже одного раза в год. На первичных стадиях пролапса достаточно использовать аппаратные методики и специализированные вагинальные тренажеры. Благодаря своевременному принятию мер удается исключить такие осложнения, как сексуальные дисфункции и недержание мочи.
Источники
- https://cyberleninka.ru/article/n/opuschenie-i-vypadenie-vnutrennih-polovyh-organov-u-zhenschin-reshenie-meditsinskogo-aspekta-problemy
- https://www.mediasphera.ru/issues/rossijskij-vestnik-akushera-ginekologa/2017/1/1172661222017011037
- https://www.rmj.ru/articles/biblioteka_patsienta_urologiya/Prolaps_genitaliy/
Лечение патологии шейки матки
состоит из 3 последовательных этапов:
- устранение основной причины заболевания, восстановительная терапия нормальной микрофлоры влагалища;
- воздействие на болезнетворный очаг с помощью разнообразных (в том числе хирургических) способов;
- стимуляция регенеративных процессов.
Лечение эрозии шейки матки не показано при нормальном цитологическом исследовании и отрицательном ВПЧ
1
Диагностика патологии шейки матки

2
Анализы при эрозии шейки матки
3
Сургитрон
Немедикаментозное лечение эрозии шейки матки
Прижигание эрозии шейки матки — это воздействие электрическим током определенной частоты. В настоящее время электрокоагуляцию эрозии шейки матки не применяют. Если нужно лечить фоновые или предраковые заболевания, применяются современные методы лечения заболеваний шейки матки. Например, метод криодеструкции, в процессе которого ткань замораживают с помощь жидкого азота. Здоровые ткани не повреждаются. Срок восстановления — около 4 недель.
Лазерная коагуляция не оставляет рубцов на шейке матки, но в реабилитационный период возможны кровотечения.
Один из самых распространенных и эффективных методов — лечение патологии шейки матки радиоволнами. Коагуляция патологической ткани с помощь радиоволн высокой частоты может применяться даже у нерожавших женщин. Процедура малоинвазивна, ее проводят на 5-7 день цикла под местным обезболиванием. После манипуляции на пораженном месте остается тонкая корочка, которая отходит на 7 день. Полное восстановление эпителия происходит через 1,5 — 2 месяца. Благодаря антисептическому воздействию радиоволнового метода, реабилитация проходит без боли и инфицирования.
Полезные советы:
- Лечение шейки матки проводится сразу после окончания менструации, это необходимо для быстрого заживления к началу следующего цикла.
- Во время реабилитации вы можете наблюдать появление сукровичных выделений из половых путей.
- В реабилитационный период без предписания врача не нужно проводить лечение эрозии шейки матки свечами, заживляющими гелями и мазями.
- Во время реабилитационного периода, после окончания менструации обязательно требуется посетить врача-гинеколога, он должен проконтролировать процесс заживления.
- В течение месяца после лечения шейки матки нельзя пользоваться тампонами, париться в сауне и принимать горячую ванну.
- Необходимо воздержание от половых контактов в течение месяца.
Причины влагалищных выделений урогенитального тракта
Патологические бели один из признаков вагинального дисбактериоза, связанного с нарушением соотношения полезной и болезнетворной микрофлоры. Если уменьшается количество лактобактерий, снижается кислотность и выделения влагалища становятся щелочными, условия подходят для размножения возбудителей инфекций.
Организм женщины становится уязвимым при дисгормональных состояниях. Биологический процесс регуляции менструального цикла влияет на обновление слизистой, насыщение клеток гликогеном. Выработка вещества стимулируется эстрогенами, что обеспечивает молочнокислым бактериям возможность производить кислоту. Существует десяток причин, провоцирующих рост условно патогенной флоры, проявляющийся выделениями влагалища:
- Несоблюдение личной гигиены.
- Смена полового партнера.
- Длительный прием антибиотиков.
- Сексуальный контакт с носителем инфекции.
- Аллергия на латекс, нанесенный на контрацептивы.
- Неподходящие вагинальные гели, мыло.
- Увлечение спринцеванием.
- Глистная инвазия.
- Присутствие инородного тела, особенно забытый тампон, пессарий.
- Сахарный диабет, ожирение.
- Эндокринный дисбаланс.
- ОРВИ.
- Психоэмоциональное напряжение.
Светлые выделения из влагалища связаны с эктопией маточной шейки, когда цервикальный канал сомкнут не полностью. Влага, необходимая для орошения полости, выходит наружу, слизистая оболочка пересыхает и воспаляется. Насторожить появление таких белей должно при беременности, поскольку свидетельствует о подтекании околоплодных вод. Другой причиной выделений во влагалище является герпетический вульвовагинит. Отличительная черта вирусной этиологии — вскакивание пустул с последующим изъязвлением.
Важно знать! Недостаточно просто констатировать факт наличия вагинальных выделений, нужно определить причину и локализацию. Бели могут выходить из: влагалища, матки, шейки, труб
Расположение патологии является фактором оценки потенциальных осложнений. Запах, оттенок выделений зависит от типа возбудителя. Гинеколог диагностирует заболевание влагалища при урогенитальном осмотре. Дополнительные анализы назначаются индивидуально: УЗИ, мазок, цитология, анализ крови. Цена обследования в Москве на доступном уровне, обращайтесь за помощью своевременно, не дожидаясь осложнений.
Последствия и профилактика заболевания
Некоторые женщины ошибочно считают, что заболевание не требует специального лечения. Однако это не так. На самом деле хронический эндометриоз способен стать причиной ряда сопутствующих заболеваний, среди которых миома, дисфункция яичников и пр. При отсутствии адекватного лечения эндометриоза могут наблюдаться следующие состояния:
- Нарушения менструального цикла.
- Образование спаек в малом тазу.
- Бесплодие.
- Самопроизвольное прерывание беременности.
Качество жизни женщин, страдающих от эндометриоза, может заметно снижаться. Согласно исследованиям, проведенным Международным центром по изучению эндометриоза, около половины опрошенных пациенток отметили, что болезнь негативно сказывается на их личной жизни, и еще половина отметила влияние эндометриоза на работу.
Важная роль в процессе влияния заболевания на качество жизни отводится психосоматике при эндометриозе. Многие пациентки (особенно те, у которых было диагностировано бесплодие) отмечают снижение качества жизни за счет формирования соматогенных депрессивных состояний, проявляющихся в повышенной ранимости, слезливости, ипохондрии (Hypochondria), утрате радости жизни. Для борьбы с психоэмоциональными и сексуальными расстройствами при данном заболевании рекомендована помощь психолога, психоаналитика или психотерапевта. Половые отношения при данном заболевании часто бывают болезненны и причиняют женщине дискомфорт, поэтому не все пациентки понимают, можно ли заниматься сексом при эндометриозе. Ответ на этот вопрос должен вытекать, основываясь на количестве очагов поражения, их локализации и наличии/отсутствии сопутствующих патологий (например, спаек в полости малого таза). Если очаги разрастания эндометрия небольшие и женщина не страдает от болезненных ощущений во время секса, в большинстве случаев врачи разрешают половую близость.
Если же вагинальный половой акт потенциально опасен для здоровья пациентки, то следует вначале провести лечение.
Профилактика эндометриоза включает в себя регулярное обследование у гинеколога, лечение воспалительных заболеваний органов малого таза, уменьшение стрессовых ситуаций, умеренные физические нагрузки, сбалансированное питание, ограничение физической активности в период менструаций.
Лечение полипов шейки матки
Необходимость лечения полипоза очевидна. Пустив заболевание на самотек, в дальнейшем придется бороться с онкологией. Новообразования на шейке нужно удалять. В некоторых случаях врач назначает гормональные препараты или прописывает медикаменты, снимающие воспаление.
Удалять нарост можно выкручиванием или хирургическим путем. Первый способ применим в том случае, если обнаружены единичные новообразования. Хирург, используя специальное стерильное оборудование, осуществляет захват и извлечение доброкачественного нароста. Врач при удалении образования делает вращательные движения. Заканчивается процедура выскабливанием. Его цель – ликвидация частиц полипозного новообразования, которые могли остаться на шейке.
Множественные наросты удаляются хирургическим вмешательством. Не обойтись без операции и в том случае, если единичный полип имеет широкое основание.
Медикаментозная терапия убирает симптоматику и замедляет рост образований. Избавиться от них при помощи препаратов не получится. Медики, как правило, назначают:
- гормональные средства;
- антибиотики;
- витаминные комплексы;
- противовоспалительные препараты.
При гормональной терапии назначаются контрацептивы, гестагены. При нормализации гормонального фона рост новообразований на шейке замедляется или прекращается. Параллельно купируются симптомы, и восстанавливается цикл, исчезают болезненные ощущения.
Антибиотики назначают при полипозе, возникшем из-за инфекций или воспалительных процессов. В зависимости от типа новообразования на шейке, используют препараты макролидной, фторхинолоновой, тетрациклиновой или цефалоспориновой группы. Самолечением заниматься нельзя. Неправильно подобранное медицинское средство, даже в пределах одной группы, может спровоцировать развитие полипов шейки матки.
Противовоспалительные препараты назначаются при наличии в организме воспалительного процесса. Витаминный комплекс поможет в том случае, если полипоз возник на фоне ослабленного иммунитета.
Если женщина прекращает принимать препараты, то рост и развитие доброкачественных новообразований возобновляется. Со временем все равно придется прибегнуть к хирургической помощи. Лучше это сделать на ранней стадии развития заболевания.





