SQLITE NOT INSTALLED
Стафилококки
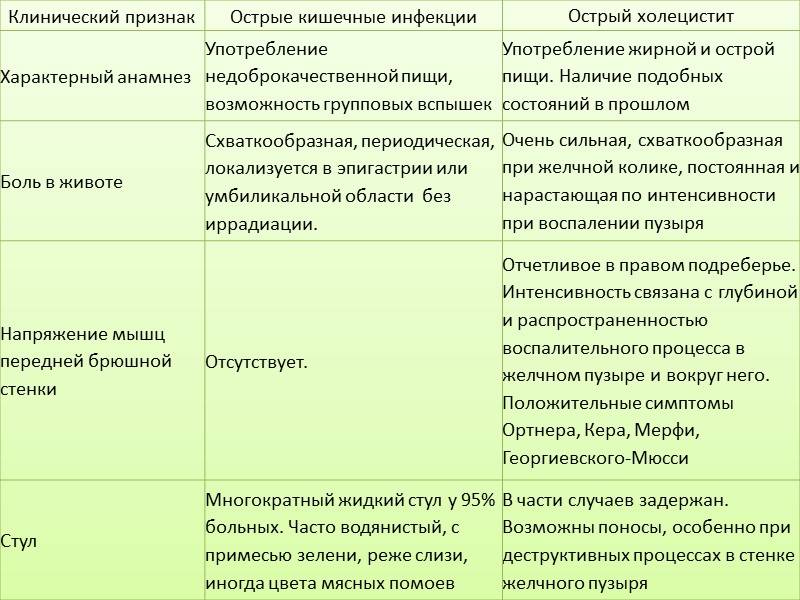
Пищевая токсикоинфекция
Данная форма является наиболее доступной для диагностики формой заболевания. Инкубационный период короткий — от 3-х до 6-и часов. Заболевание возникает: остро, после употребления пищи, зараженной стафилококком. В течение первых суток после пищевой погрешности у детей развивается тяжелый токсикоз (повышается температура тела, появляется повторная рвота); наблюдается частый жидкий, водянистый стул с небольшой примесью слизи (редко — с кровью). Явления токсикоза бурно нарастают: возникает резкое беспокойство, иногда потеря сознания, сильная жажда. Тяжелое состояние детей требует срочных мероприятий по борьбе с развивающимися токсикозом и эксикозом. При своевременно оказанной помощи выздоровление больных наступает
быстро.
Энтерит и энтероколит у детей раннего возраста
Эта форма поражения кишечника может быть первичной (стафилококк попадает в организм с пищей) и вторичной (возбудитель распространяется из других очагов).
Первичный энтероколит начинается остро: повышается температура тела, появляется рвота, учащенный стул (обильный, водянистый, желто-зеленого цвета); развиваются эксикоз и токсикоз, выраженные в различной степени. Болеют ослабленные дети, находящиеся преимущественно на искусственном или смешанном вскармливании. Нередко данному заболеванию предшествует вирусная инфекция. Патогенный стафилококк выделяется из испражнений с первых дней болезни, как правило, в большом количестве. Исследование крови имеет значительную ценность, так как стафилококковая бактериемия является довольно частой и может наблюдаться длительное время.
Вторичный энтерит и энтероколит у детей раннего возраста являются либо проявлением генерализованной стафилококковой инфекции, либо возникают в результате дисбактериоза кишечника. В этих случаях поражение желудочно-кишечного тракта бывает не изолированным, а присоединяется к другим очагам стафилококковой инфекции, причем, последние часто являются ведущими в клиническом течении болезни (пневмония, отит, стафилодермия). Заболевание может начинаться даже с катаральных явлений в верхних дыхательных путях, рвоты, учащения стула с 3-6-и до 10-15-и раз в сутки. Стул жидкий, с наличием слизи, зелени, реже — прожилок крови. Температура тела субфебрильная, с отдельными подъемами. Дети плохо прибавляют в массе. Заболевание принимает длительное волнообразное течение с периодами улучшения и ухудшения. Осложнения (отит, пневмония) редки. При своевременно начатом и правильном лечении наступает выздоровление.
Когда, в случае инфекции, бежать к врачу или вызывать скорую помощь?
Красные флаги при кишечной инфекции – показания к вызову скорой или обращение в приемное отделение детского стационара:
- ребенок младше шести месяцев и/или его вес менее восьми килограммов (при появлении рвоты и/или жидкого стула чаще трех раз),
- неукротимая рвота, диарея – более восьми-десяти раз за сутки,
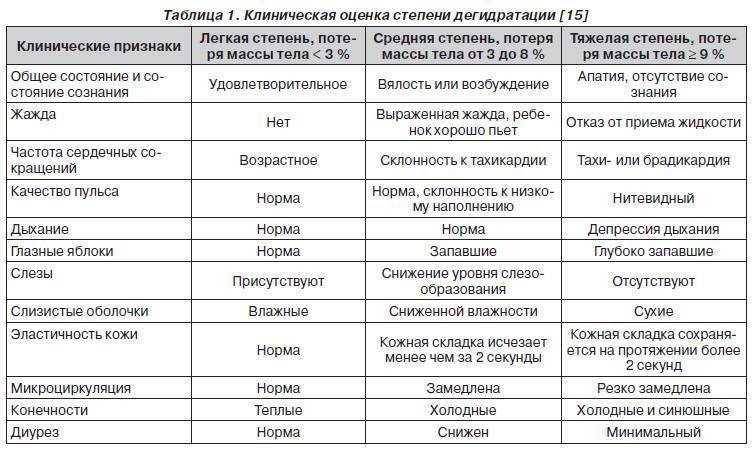
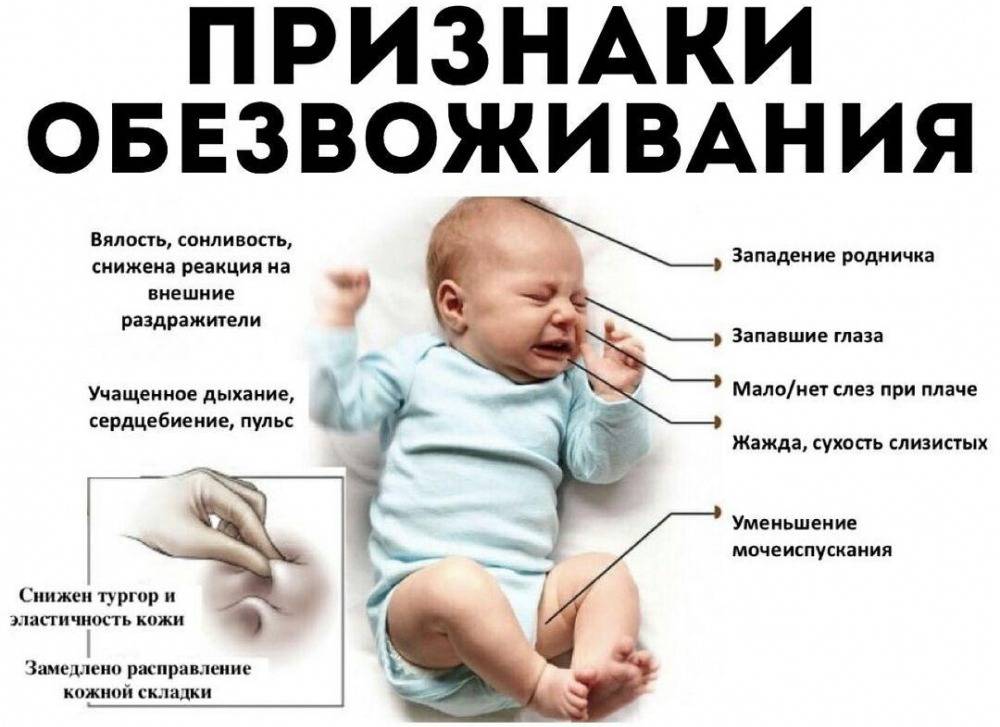
- есть симптомы обезвоживания (жажда, сухость слизистых, уменьшение мочеиспускания, запавшие глаза, кожа сухая, медленно расправляется кожная складка, учащенное дыхание и пульс),
- невозможность оральной регидратации (совсем не пьет, после каждого глотка – рвота),
- наличие хронических заболеваний (сахарный диабет, болезни сердца, ВЗК и др.),
- кровь в стуле,
- сильные боли в животе.


Лечение отравления (кишечной инфекции)
В большинстве случаев отравление (кишечную инфекцию) можно лечить дома, соблюдая рекомендации врача
Важно не допускать обезвоживания, так как это лишь ухудшит ваше состояние и задержит выздоровление. Обезвоживание при кишечной инфекции может наступить, так как вы будете терять жидкость со рвотой и поносом
Старайтесь пить как можно больше воды, даже если вы можете пить ее только маленькими глотками, особенно после каждого эпизода поноса. Те, кто особенно подвержен воздействию обезвоживания, например, пожилые люди или люди со слабым здоровьем, могут в лечении отравления принимать препараты для пероральной регидратации, которые можно приобрести в аптеке.
Препараты для пероральной регидратации помогают восполнить потерю солей, глюкозы, жидкостей и других полезных веществ, которые вы теряете при пищевом отравлении со рвотой и поносом. Перед использованием их нужно растворить в воде.
Если у вас заболевание почек, некоторые соли для пероральной регидратации могут быть противопоказаны. Проконсультируйтесь по этому поводу с врачом.
Чтобы побороть симптомы и ускорить выздоровление, делайте следующее:
- отдыхайте;
- ешьте, когда появляется аппетит (иногда кишечнику нужно время на восстановление, поэтому пища первое время может вызывать понос);
- выбирайте продукты, которые легко переварить, например, гренки, крекеры, бананы и рис, пока вам не станет лучше;
- воздерживайтесь от алкоголя, курения, кофеина, а также острой и жирной пищи, так как от них вам станет хуже.
Обратитесь к врачу, если вы сильно обезвожены — например, если у вас запавшие глаза, и вы не можете помочиться. При выраженном обезвоживании требуется внутривенное введение жидкости с помощью капельницы (тонкой трубки, которую подсоединяют к вене) в больнице. В случае необходимости людей с кишечной инфекцией госпитализируют в инфекционный стационар.
Вы можете заранее выбрать инфекционную больницу на нашем сайте, чтобы в случае необходимости обговорить с врачом возможность госпитализации именно туда. Информация о клинике, её рейтинг и отзывы об этом учреждении помогут вам сделать правильный выбор.
Кишечная инфекция – что делать
Что нужно делать в первую очередь, когда случилась кишечная инфекция? Первая помощь при инфицировании:
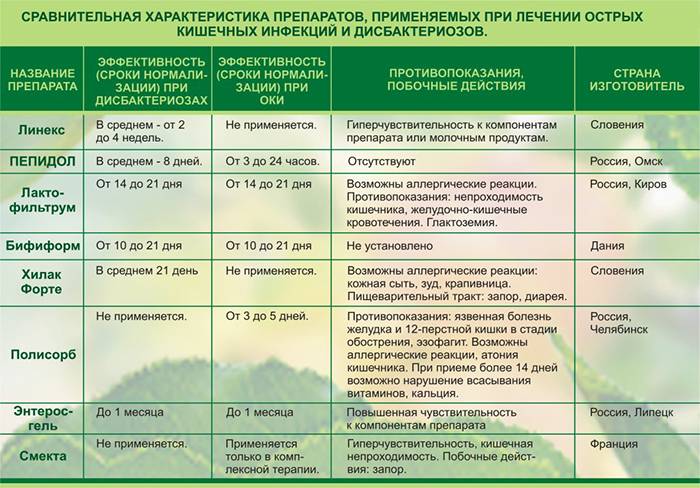
1. Промыть желудок (выпить до литра воды и вызвать рвоту)2. Уложить больного в постель, если у ребенка озноб то, накройте его теплым одеялом и положите в ноги грелку.3. Если температура тела выше 38,5 градусов, раздеть ребенка, обтереть холодной водой, дать жаропонижающие препараты в детской дозировке (парацетамол, ибупрофен), если у ребенка рвота, то можно воспользоваться свечами. 4. Восстановить водно-солевой баланс. Давать больному как можно чаще пить (теплый некрепкий, сладкий чай, минеральную воду без газов, компот из сухофруктов и.т.д.). Воспользоваться препаратом «Регидрон» (1 пакетик порошка на 1 литр воды).5. Дать ребенку энтеросорбенты, для вывода токсинов и самих бактерий («Смекта», «Энтеросгель», «Фильтрум-СТИ», и.т.д.).
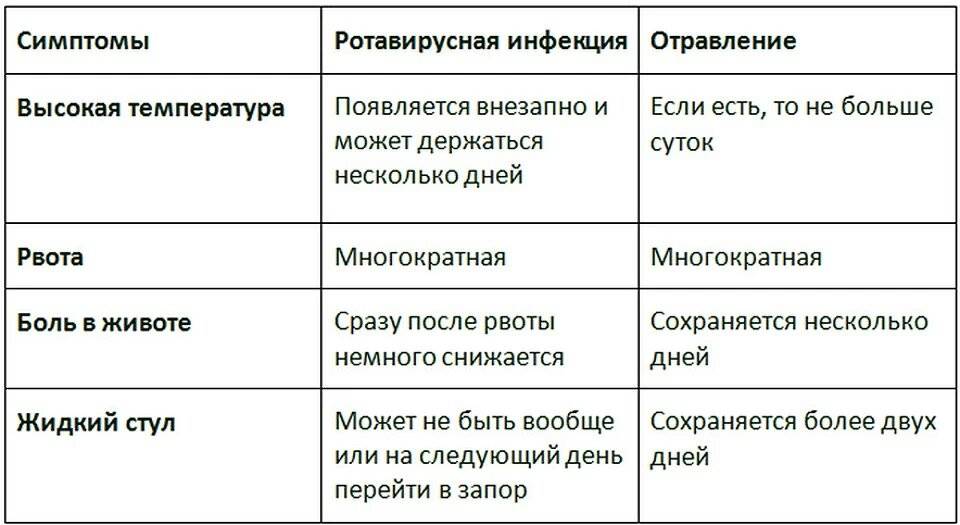
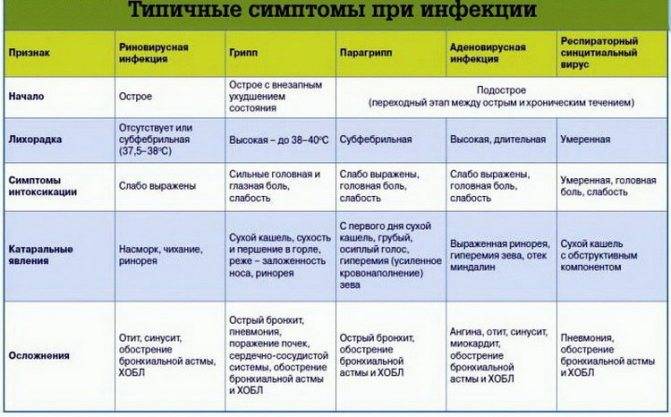
Симптомы
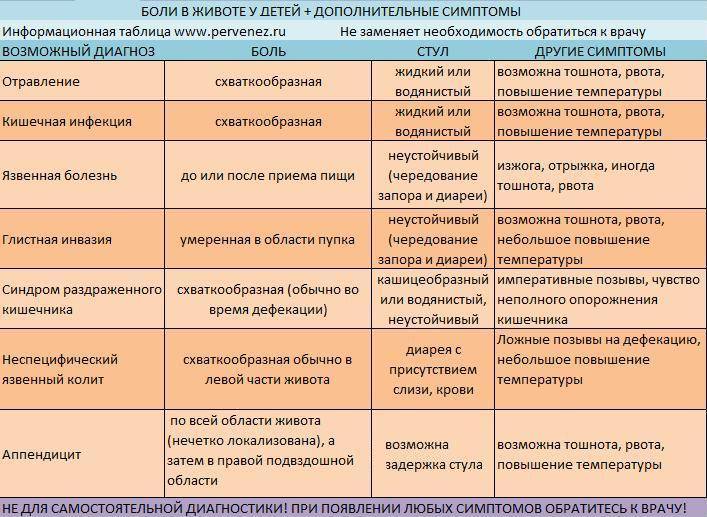
Симптомы кишечной инфекции у взрослых и детей зависят от разновидности возбудителя. Однако есть общие признаки, указывающие на наличие заболевания: боли в животе, слабость, отсутствие аппетита, рвота, жидкий стул.
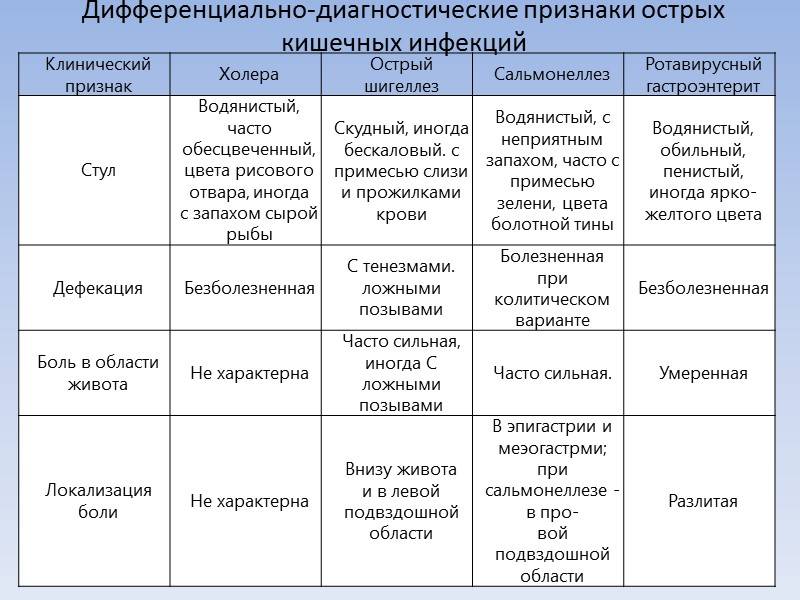
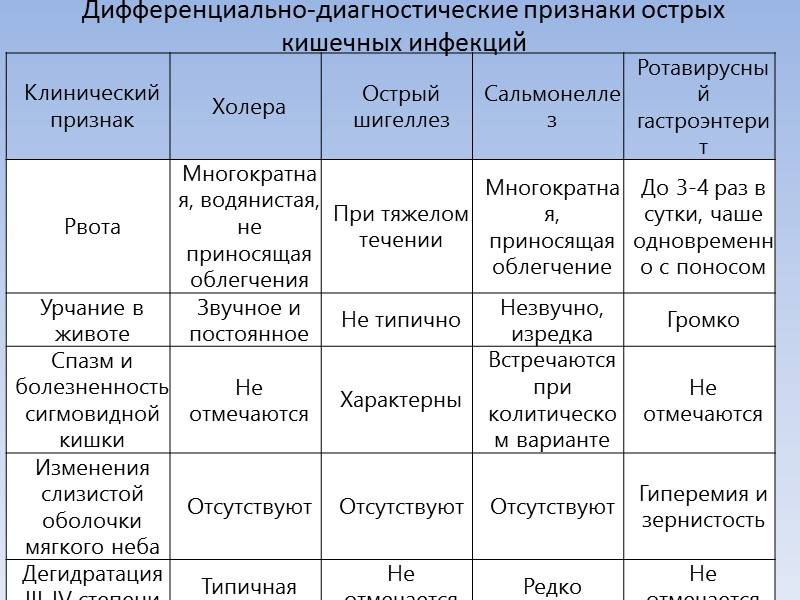
В остальном в зависимости от вида ОКИ клинический признак или несколько проявлений могут отличаться. Например, при холере лихорадки может не быть, тогда как шигеллез обязательно сопровождаются ею.
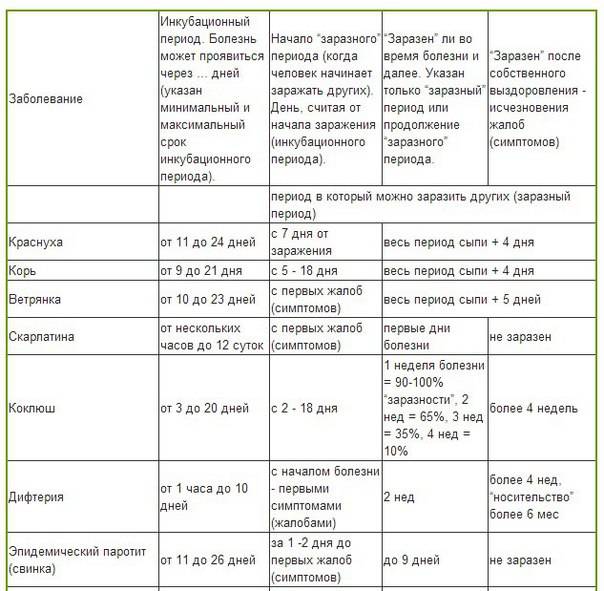
Действие болезнетворных микроорганизмов проявляется не сразу. Инкубационный период обычно составляет от 10 до 50 часов.
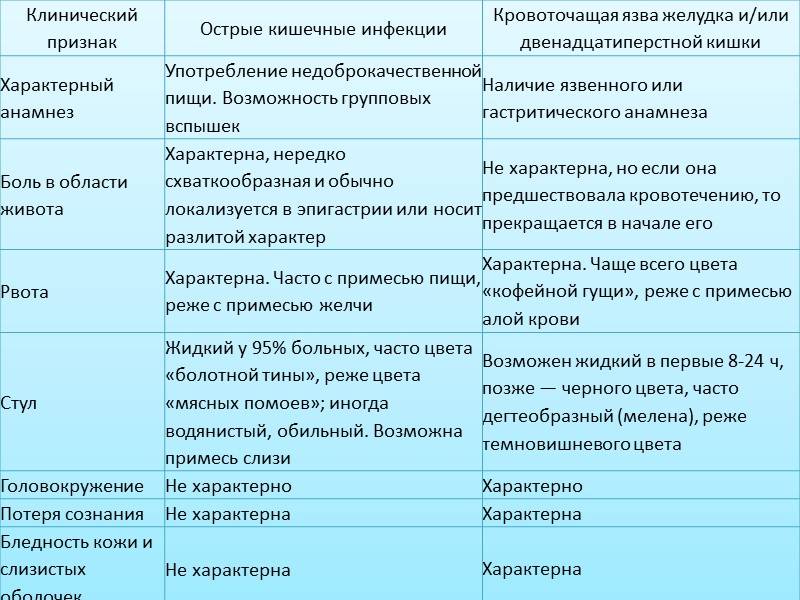
Острая кишечная инфекция у взрослых начинается, как правило, с незначительного недомогания, которое сменяют боли в животе и частый жидкий стул. Симптомы острой кишечной инфекции у детей как правило выражены более ярко.
Частый симптом заболеваний кишечника — острый понос. После заражения он может появиться, спустя несколько часов или дней. Вместе со рвотой диарея иногда приводит к обезвоживанию организма.
Диагностика кишечной инфекции у детей
Врач диагностирует кишечную инфекцию на основании:
1) Эпидемиологического анамнеза. Он расспросит взрослых, что ел ребенок, где, из какой посуды и как её дезинфицировали. Спросит, с кем общался, пребывал ли в городе, за городом или заграницей. Любая деталь – не мелочь, каждая крупица информации поможет врачу быстрее поставить предварительный диагноз, и быстрее назначить лечение или госпитализацию, если она потребуется.
2) Анализы при подозрении на кишечную инфекцию – неотъемлемая часть диагностики. Стандартными обследованиями являются:
- Общий анализ крови. Выявляет нарушения в составе крови.
- Бактериальное исследование кала. Позволяет выявить вид возбудителя и назначить нужные антибиотики, которые действительно помогут малышу.
- Визуальное исследование кала. Затрудняет диагностику данного исследования изменение цвета и консистенции кала ребенка в норме в зависимости от возраста. Например, если золотистый кал грудничка является нормальным явлением, то у детей старшего возраста это должно насторожить. У детей, находящихся на искусственном вскармливании, кал тоже имеет своеобразную вязкую консистенцию и беловатый цвет, и для данной группы малышей это является физиологической нормой.
- Для ранней экспресс-диагностики используют особые методы, такие как ПЦР, ИФА, РКА и другие. Они позволяют быстро выделить возбудителя вирусной природы.
Диагностика
Во время осмотра выпадающей части прямой кишки оцениваются ее форма и размер, состояние слизистой оболочки, наличие зубчатой (аноректальной) линии.
При выпадении только прямой кишки обнаруживается циркулярное пространство между стенкой прямой кишки и анальным каналом, это пространство исчезает, если имеется выпадение не только прямой кишки, но и анального канала. Большая длина выпавшей кишки (более 12—15 см) свидетельствует о вовлечении в патологический процесс сигмовидной кишки.
Шаровидная или яйцевидная форма выпадающей части отмечается при выраженной потере тонуса кишечной стенки, а также при наличии петель тонкой кишки между ее стенками.
Наличие петель тонкой кишки можно определить с помощью пальпации выпавшей части прямой кишки. При ее сжатии петли тонкой кишки с характерным урчанием выталкиваются в брюшную полость, а сама выпавшая часть значительно уменьшается в размере, появляется хорошая складчатость слизистой оболочки.
В случае внутреннего выпадения прямой кишки (инвагинации) большая роль в диагностике принадлежит пальцевому исследованию и ректороманоскопии. При пальцевом исследовании определяется патологическое образование гладкое, эластической консистенции, легко смещаемое по отношению к стенкам прямой кишки, которое может исчезать в коленно-локтевом положении, и наоборот, увеличиваться при натуживании и кашле. Ректороманоскопия в подобных случаях помогает определить характер обнаруженного образования и подтвердить наличие инвагината.
Кроме того, при этих методах определяется наличие так называемой солитарной язвы, располагающейся, как правило, на передней стенке нижнеампулярного отдела прямой кишки.
Дальнейшее обследование больных должно быть направлено на выявление причин и патогенеза выпадения прямой кишки.
Эндоскопическое обследование толстой кишки необходимо для выявления опухолей, дивертикулеза и других патологических образований толстой кишки.
Важным элементом диагностики является рентгенологическое обследование (включая дефекографию), с помощью которого определяются не только анатомические {наличие инвагината, петель тонкой кишки в выпавшем брюшинном кармане), но и функциональные (выраженность и протяженность колостаза, состояние компенсации мышц тазового дна) изменения.
Необходимо также выполнение физиологических исследований, направленных на оценку функционального состояния замыкательного аппарата прямой кишки, моторно-эвакуаторной способности толстой кишки и активности мышц тазового дна.
Дифференциальная диагностика. Выпадение прямой кишки прежде всего следует дифференцировать от выпадения геморроидальных узлов. Отличие состоит в дольчатости строения геморроидальных узлов, при этом складки слизистой оболочки располагаются вдоль, а не в поперечном направлении, как на слизистой оболочке прямой кишки.
За выпадение прямой кишки иногда принимается выпадение крупных полипов или ворсинчатых опухолей. Пальцевое исследование способно быстро опровергнуть ошибочный диагноз.
Большие сложности возникают при наличии внутреннего выпадения и солитарной язвы. В последнем случае необходимо дифференцировать от эндофитных опухолей с помощью морфологических методов (цитология, биопсия).
Иногда возникает необходимость дифференцировать внутреннюю инвагинацию от ректоцеле. Характерным дифференциальным признаком является способ ручного пособия, к которому вынуждены прибегать пациентки. При ректоцеле при ручном пособии они фиксируют промежность спереди или сбоку от заднего прохода и вводят палец во влагалище для фиксации передней стенки прямой кишки. Больные с внутренним выпадением вводят палец в прямую кишку, стараясь сместить инвагинат и освободить выход из прямой кишки.
Все же дифференциальная диагностика в подобных случаях должна основываться на данных рентгенологического обследования. Особенно ценным в таких ситуациях является видеодефекография.
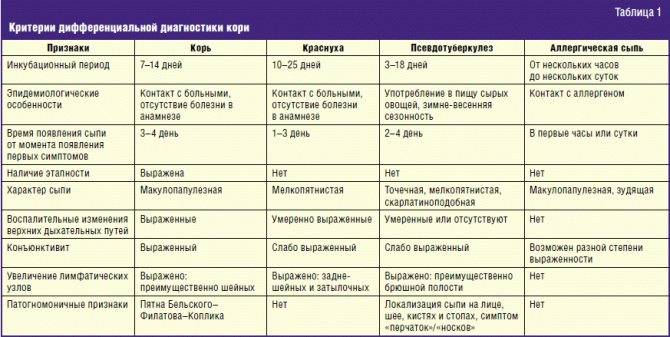
Эшерихиозы, вызванные ЭПКП
Большинство заболеваний вызывают 4 серотипа: О18, О111, О55, О26. Преимущественно болеют дети раннего возраста, находящиеся на искусственном вскармливании.
Сезонность: зимне-весенняя. Пути заражения: контактно-бытовой (часто внутрибольничный) и пищевой. Возможен эндогенный путь развития диареи, о чем свидетельствует частота носительства эшерихий у здоровых лиц и нередкое появление патологического стула в период интеркурентных заболеваний, например, острых респираторных заболеваний (ОРЗ). В зависимости от пути заражения и возраста детей, заболевание может протекать в трех клинических вариантах.
Первый — «холероподобный вариант» течения болезни наиболее характерен для детей первого года жизни. Заболевание имеет постепенное начало с появлением симптомов:, рвоты диареи и присоединением других симптомов болезни в последующие 3-5 дней.
Температура тела у большинства больных нормальная или субфебрильная, гипертермия почти не наблюдается. Рвота (срыгивание) — наиболее постоянный симптом, который появляется уже с первого дня болезни и носит упорный, длительный характер. Стул водянистый, брызжущий, желто-оранжевого цвета, с умеренным количеством слизи, перемешанной с калом. Частота его нарастает и достигает максимума на 5-7-й день болезни. Редко отмечаются схваткообразные боли в животе.
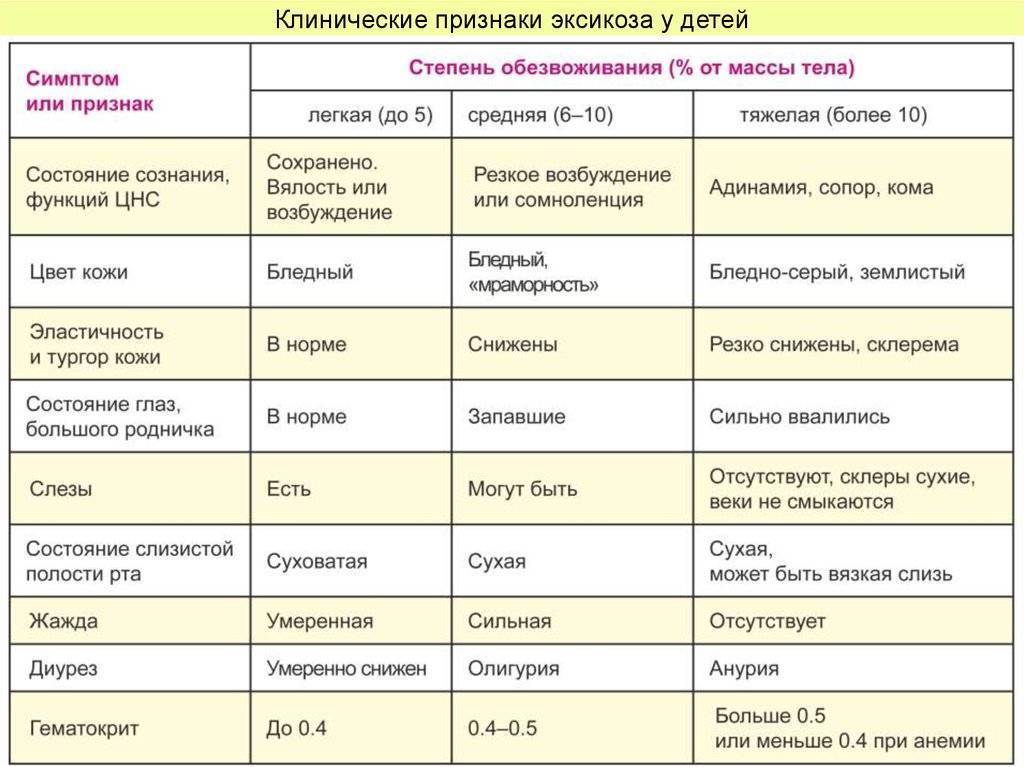
По частоте тяжелых форм болезни у грудных детей эшерихиозы энтеропатогенной группы стоят на 3-м месте после иерсиниоза и сальмонеллеза (S. thyphimurium). Наиболее тяжело протекают заболевания, вызванные ЭПКП О55 и О111. Тяжесть состояния у больных обусловлена не симптомами интоксикации, а выраженными нарушениями водно-минерального обмена и развитием эхсикоза II и III степени. В отдельных случаях отмечается гиповолемический шок; снижение температуры тела, холодные конечности, акроцианоз, токсическая одышка, затемненное сознание, тахикардия, изменения кислотно-основного состояния (КОС). Слизистые сухие и яркие, кожная складка не расправляется, большой родничок западает. Может развиться олигоанурия. Таким образом, «холероподобная» форма ЭПЭ у детей раннего возраста имеет специфическую симптоматику и в большинстве случаев не представляет трудностей в дифференциальной диагностике: постепенное начало, водянистая диарея, упорная нечастая рвота, умеренная лихорадка, эксикоз при отсутствии выраженных симптомов интоксикации.
Второй вариант течения эшерихиозов группы ЭПЭ, который встречается у 30% больных, — легкий энтерит, возникающий на фоне ОРЗ у детей раннего возраста. При этом можно думать о вторичном эндогенном инфицировании эшерихиями при ослаблении иммунореактивности организма за счет основного заболевания.
Третий клинический вариант болезни — пищевая токсихоинфекция (ПТИ). К его развитию приводит пищевой путь инфицирования, характерный для детей старше 1-го года. Этому синдрому свойственны рвота, водянистая диарея. Однако, имеются и отличия от токсикоинфекций другой этиологии (дизентерийной, сальмонеллезной, стафилококковой):
1. у большинства детей подострое и постепенное начало с развитием всех симптомов к 3-4-му дню болезни;
2. преимущественно легкое течение заболевания;
3. отсутствие симптомов интоксикации, тяжесть болезни определяется явлениями эксикоза.
Эшерихиозы, вызванные ЭТКП
Несмотря на разнообразие возбудителей этой группы, большинство заболеваний обусловлено пятью из них: O8, О6, О9, О75 и О20. Эшерихиозы этой группы широко распространены среди детей всех возрастных групп и являются этиологическим фактором каждого третьего, лабораторно расшифрованного, гастроэнтерита или энтерита. Эта группа заболеваний отличается преимущественно летней сезонностью (июль-август).
Однако, в клиническом течении болезни отмечается их большое сходство с эшерихиозами, вызванными ЭПКП. У детей 1-го года жизни заболевания группы ЭТЭ протекают в виде «холероподобной» диареи, а у детей старше 1-го года — по типу ПТИ, что связано с действием «холероподобного» термолабильного энтеротоксина, который с одинаковой частотой обнаруживается в обеих группах эшерихий.
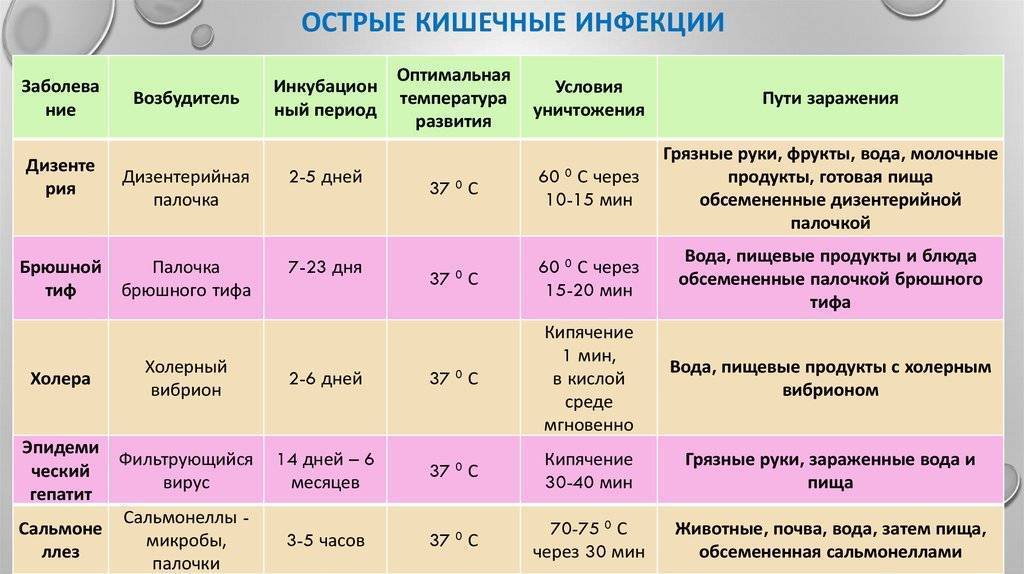
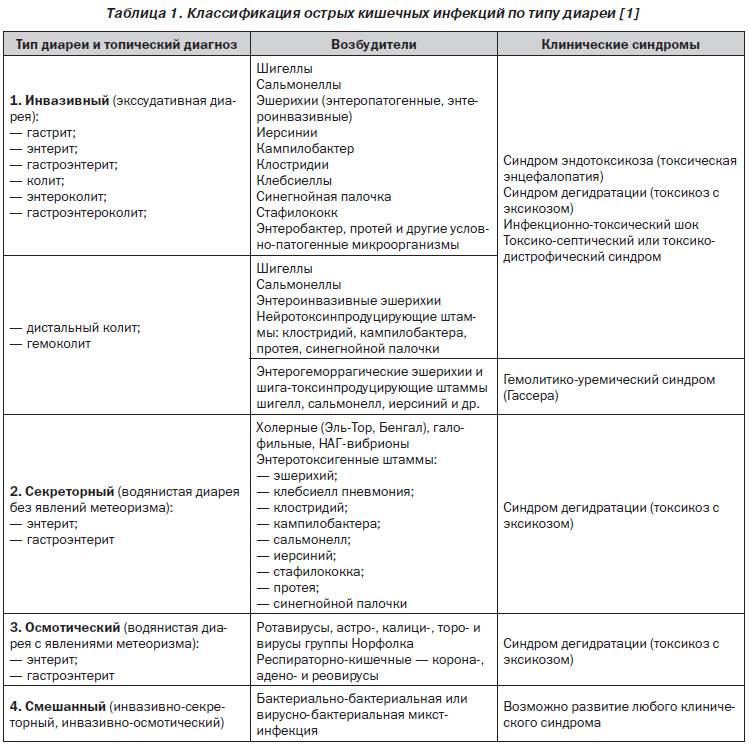
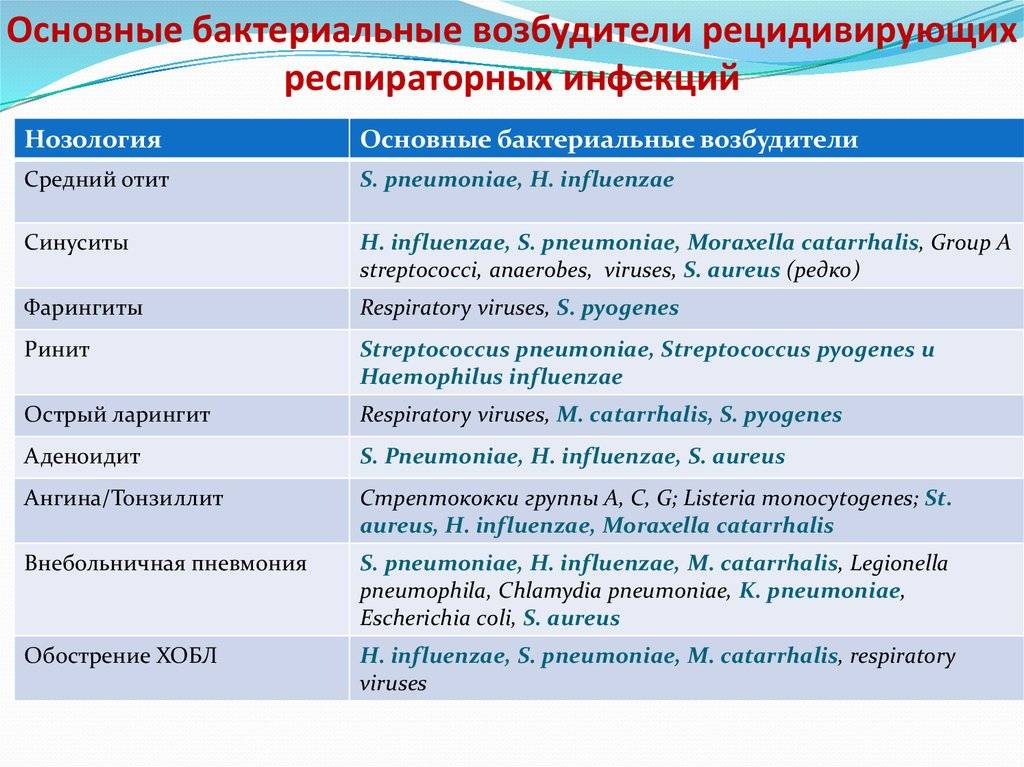
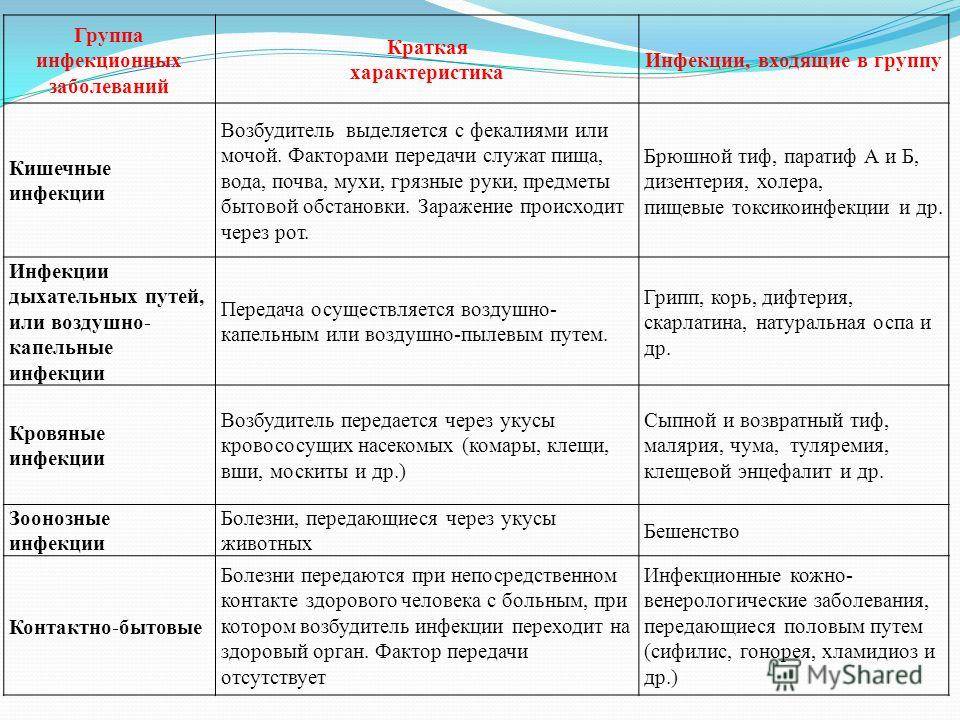
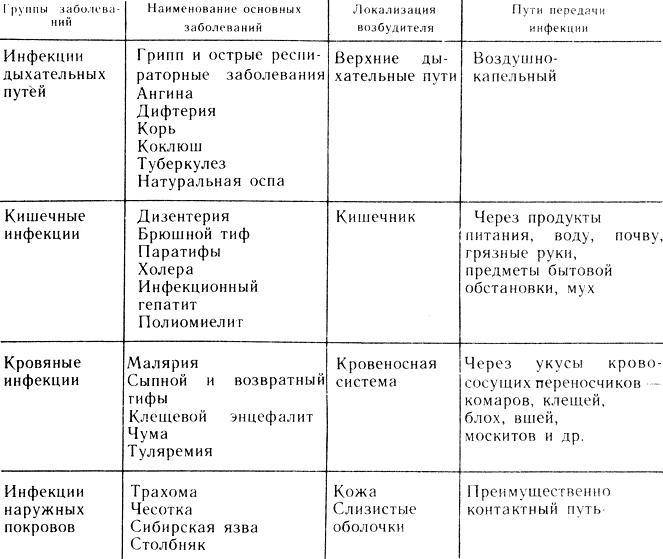
Этиология ОКИ
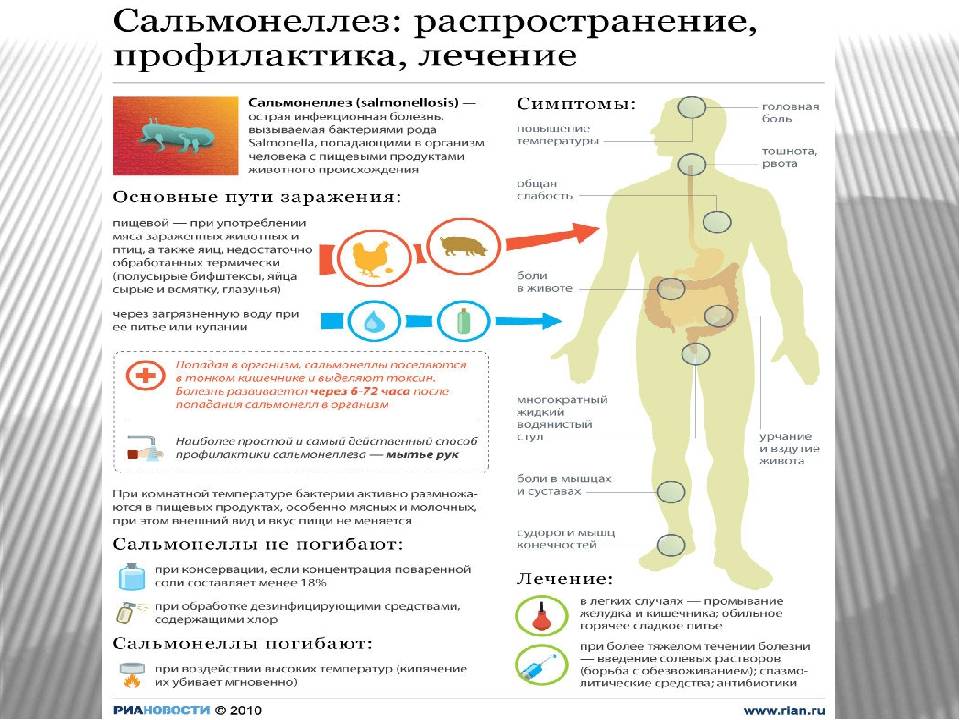
Этиология кишечных инфекций связана с попаданием в организм возбудителя болезни. Выделяют 3 основных пути, по которым они поступают в организм:
- через пищу — обычно через продукты питания, которые не прошли достаточную гигиеническую и термическую обработку;
- через воду — симптомы и этиология кишечных заболеваний при заражении через воду возникают при употреблении некачественной воды;
- при бытовом контакте — через различные предметы или грязные руки.
Бактериальные ОКИ часто вызваны бактериями типа сальмонелл, кишечной палочки, а вирусные — попаданием в организм ротавирусов, энтеровирусов и т. п. Тяжелые клинические симптомы возникают при амебиазе и лямблиозе, которые относятся к сравнительно редким причинам.
Также в разделе
| Обструктивный бронхит у взрослых Обструктивный бронхит — обширный сложный воспалительный процесс в бронхах, который протекает как острая форма или как хроническая форма с обострениями…. | |
| Пылевые бронхиты Пылевой бронхит —болезнь бронхов, при которой диффузное поражение их является следствием химического или механического воздействия на слизистые оболочки… | |
| Синдром Леффлера Синдром Леффлера — аллергическая болезнь, при которой в периферической крови увеличивается чисто эозинофилов, в одном или двух легких образуются… | |
| Медиастинит Медиастинит – заболевание, которого характеризуется воспалением в органах средостения, в результате чего возникает сдавление сосудов и нервов. В… | |
| Спонтанный пневмоторакс: симптомы, диагностика, лечение Спонтанный пневмоторакс — патологическое состояние, при котором воздух скапливается между висцеральной и париетальной плеврой, что не связано с… | |
| Что делать при пневмонии? В зависимости от тяжести, стадии и симптомов пневмонии, заболевание лечат либо дома, либо в брльнице (стационаре). Что делать при пневмонии, чтобы как можно… | |
| Пневмококковая пневмония Пневмония пневмококковая – это разновидность воспаления легких, встречающаяся чаще всего. Причиной этого заболевания становится Str. pneumoniae. Примерно 5-25%… | |
| Легочная чума Легочная чума — заболевание легких, передающееся воздушно-капельным путем, с развитием в легких множественных очагов воспаления. Заболевание известно также… | |
| Гамартома легкого Гамартома легкого (с древнегреческого «ошибка» и «опухоль») — доброкачественная врожденная опухоль, которая вместе с легочной тканью содержит… | |
| Поражение легких Легочная ткань не снабжена множеством нервов. Потому при вовлечении в патологический процесс плевры боли в легких человек может не чувствовать (даже в случаях,… |
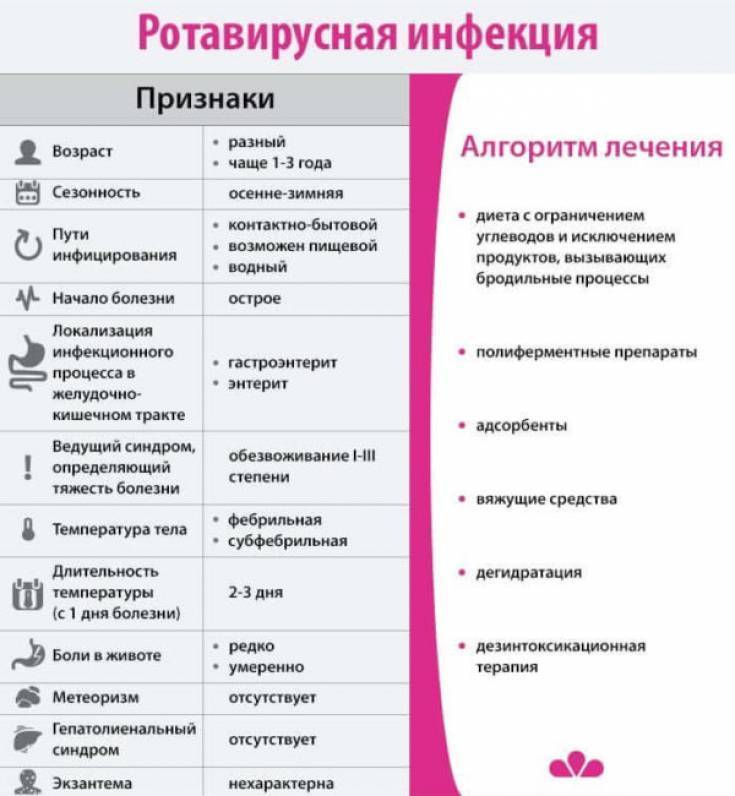
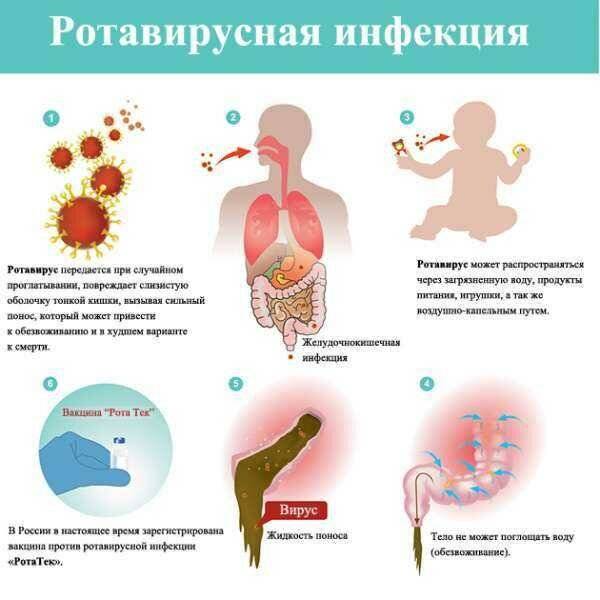
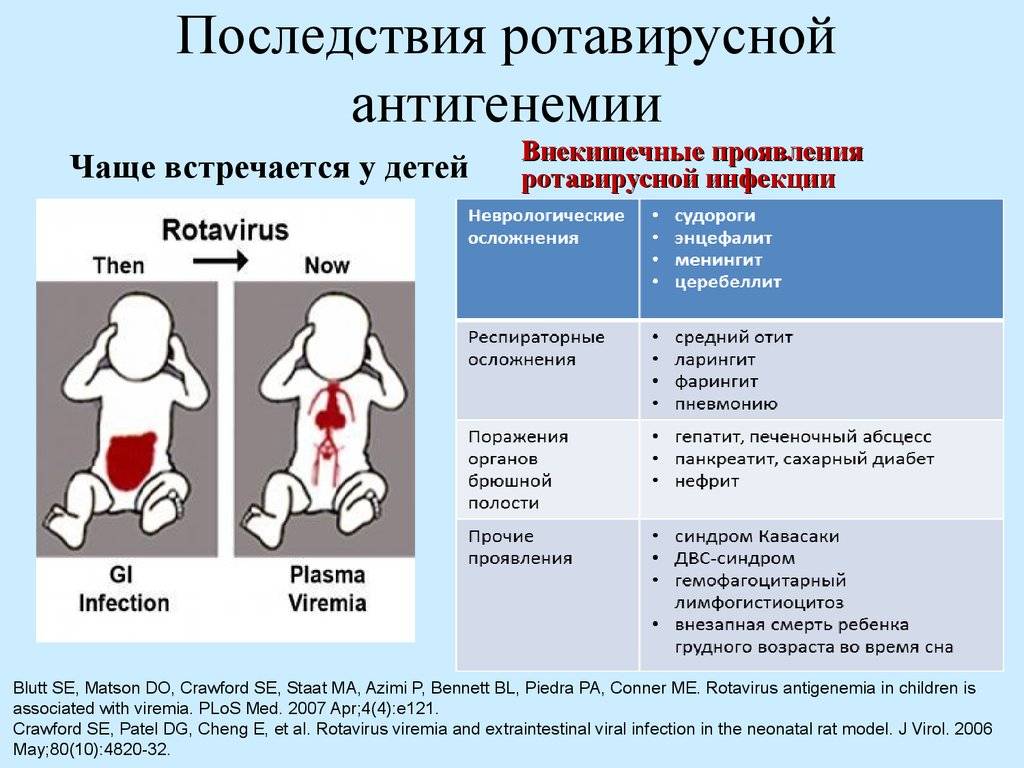
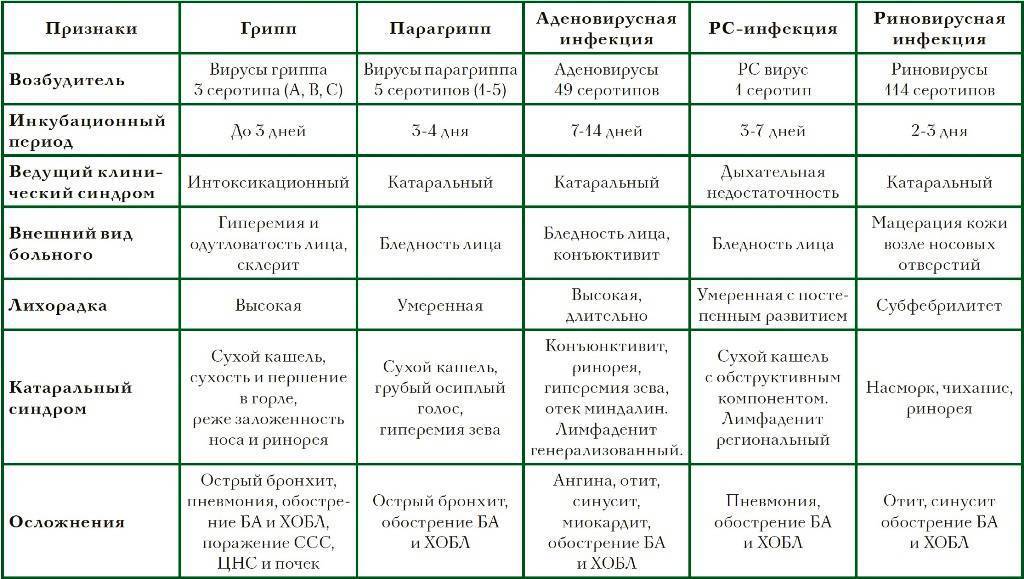
Что происходит, когда вирус проникает в организм
С продуктами или слюной — если ребенок облизал грязные руки — ротавирус попадает в рот, затем — в желудок и кишечник. Там он проникает в клетки поверхностного слоя, выстилающего кишечник изнутри, и повреждает их. В отличие от бактерий, вирусы не приводят к выраженному воспалению клеток, они в большей степени нарушают работу ферментных систем организма.
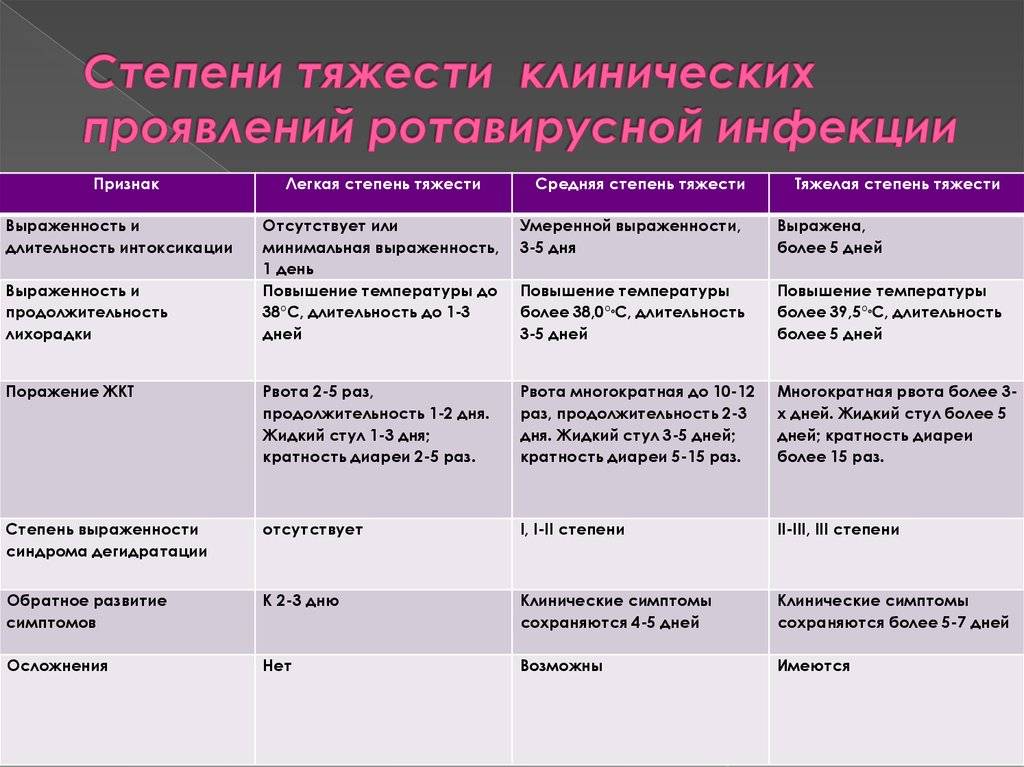
Углеводы перестают расщепляться и накапливаются в кишечнике — нарушается баланс жидкости, калия и натрия в организме. В кишке собирается много воды, электролитов, органических кислот и углекислого газа, которых в норме там быть не должно. Из-за них начинаются рвота и диарея и усиливается газообразование. В возрасте до 5 лет клетки кишечника еще недостаточно зрелые — ротавирус поражает до 2/3 из них, поэтому дети болеют чаще и тяжелее взрослых.
Чаще всего первый симптом — это рвота. Она возникает одновременно с диареей или предшествует ей и длится обычно 1–2 дня. Стул обычно водянистый, пенистый, желтого цвета с небольшим количеством слизи. У грудных детей он может быть до 20 раз в сутки. Длительность диареи в среднем 3–7 дней, но бывают случаи до двух недель — как правило, у детей до года. Иногда инфекция начинается с лихорадки до 38–39 °С, симптомов ОРВИ — кашля, насморка, боли в горле. Так же дети могут отказываться от еды и буквально валиться с ног.
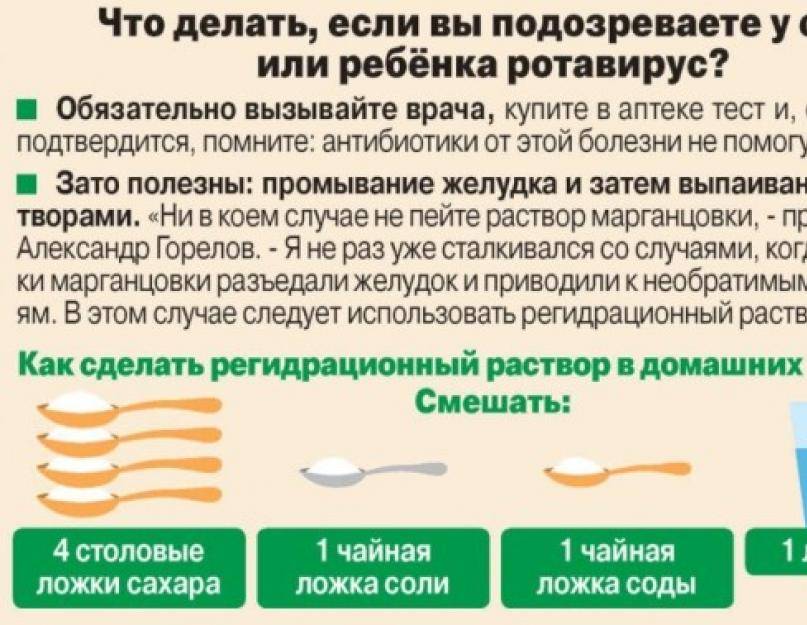
Как же можно помочь моему ребенку, если он заболел?
Самое важное правило и единственный доказанно эффективный способ лечения — это питье. Так как с рвотой и поносом выходит много жидкости, нам крайне необходимо обеспечить ребенку поступление воды и солей с питьем
Если у малыша было два-три эпизода рвоты и столько же жидкого стула, можно допаивать обычной водой. Но если рвота или диарея чаще, надо подключать растворы для оральной регидратации. Это специальные смеси для разведения водой, в составе которых есть натрий, калий, хлор, глюкоза. Их можно купить в аптеке (позаботьтесь о том, чтобы они были в семейной аптечке). Схемы приготовления раствора и дозы указаны в инструкции.
Очень важное правило выпаивания – поить дробно, маленьким количеством (это может быть одна-две чайные ложки раствора), больший объем после рвоты может провоцировать новый приступ. Не заставляйте ребенка есть насильно
При отсутствии рвоты кормите небольшими порциями, лучше, чтобы это были овощные супы, каши, нежирное мясо, овощи в отварном и запеченном виде, кисломолочные продукты, творог. Некоторые дети после двух лет хуже переносят цельное молоко, в таком случае его стоит ограничить до выздоровления
Не заставляйте ребенка есть насильно. При отсутствии рвоты кормите небольшими порциями, лучше, чтобы это были овощные супы, каши, нежирное мясо, овощи в отварном и запеченном виде, кисломолочные продукты, творог. Некоторые дети после двух лет хуже переносят цельное молоко, в таком случае его стоит ограничить до выздоровления.
К недоказанным и неэффективным способам лечения относятся: нифуроксазид, многочисленные сорбенты, пробиотики, иммуномодуляторы и интерферон, ферменты.