SQLITE NOT INSTALLED
Натрия тетраборат при молочнице у грудничков
Кандидозный стоматит – это распространенное заболевание среди новорожденных, появление которого провоцируют дрожжеподобные грибки. Проявляется заболевание в виде творожистого налета на слизистой оболочке ротовой полости.
К основным причинам, приводящим к появлению недуга, можно отнести:
- заражение при внутриутробном развитии или при кормлении грудью;
- ослабленный иммунитет;
- недостаточное соблюдение правил личной гигиены.
Заболевание доставляет массу беспокойств, одним из которых является отказ от груди. Лечение необходимо начать как можно раньше, ведь ситуация будет только усугубляться. Одним из лекарственных средств, назначаемых при заболевании, является тетраборат натрия.
Применение буры при лечении кандидоза у новорожденных – это причина для споров среди специалистов. Ввиду высокой токсичности в некоторых странах лекарственное средство запрещено в детской практике.
Все же многие врачи назначают это средство, утверждая, что при соблюдении точных дозировок, риск появления побочных эффектов сводится к минимуму. Лечение грудничков тетраборатом натрия должно проводиться под строгим контролем врача.
Правила применения
Для достижения максимального терапевтического эффекта следует придерживаться следующей последовательности действий в применении препарата:
- первым делом необходимо тщательно вымыть руки с мылом, а затем высушить их;
- на палец, лучше указательный, следует намотать бинт или марлевую салфетку;
- на салфетку следует нанести лекарственное средство;
- далее обрабатывается поверхность щек, десен, языка и неба;
- налет следует хорошо счищать, но при этом действия должны быть аккуратными, чтобы не травмировать нежную слизистую оболочку;
- перед сном тетраборатом натрия необходимо обработать пустышку.
Проводить такую процедуру следует несколько раз в день после кормления. Длительность лечения составляет одну неделю. Даже после полного исчезновения налета, ротовую полость грудничка еще в течение нескольких дней необходимо продолжать обрабатывать.
Лучше не использовать вместо бинта, материалы с мягкой структурой, например, ватные палочки или диски. Их структура не позволит тщательно удалить белый налет.
Лучше конечно предотвратить появление молочницы, чем ее лечить, для этого необходимо придерживаться следующих правил:
- перед каждым контактом с ребенком следует мыть руки;
- периодически стирать игрушки;
- следить за чистотой груди, для этого перед каждым кормлением ее необходимо ополаскивать в воде и несколько раз в день мыть с мылом;
- пустышки и бутылочки должны стерилизоваться;
- должна быть отдельная посуда для детского питания;
- закаливание организма;
- очищение носовой полости от корочек;
- поддержание оптимальной влажности.
Натрия тетраборат является действенным и доступным средством для лечения вагинальной молочницы и детского кандидозного стоматита
Все же ввиду высокой токсичности средство необходимо применять осторожно
Для этого ни в коем случае не увеличивайте самостоятельно дозировку и не удлиняйте срок лечения. Используйте препарат строго по назначению доктора, а не потому, что он помог кому-то из ваших знакомых. И не забывайте о мерах профилактики, которые помогут предотвратить повторное заражение.
Симптомы
В качестве основных симптомов стрептококковой инфекции выступает развитие воспалительного процесса в очаге поражения, а также прогрессирование инфекции. Далее все зависит от того, какой именно штамм стал причиной развития патологии, какова его концентрация, а также от того, в какой биотоп произошло внедрение инфекции. Обычно первичным очагом инфекции, через который инфекция попадает в организм, являются верхние дыхательные пути, кожа. При проникновении через кожу развивается последовательность событий – сначала появляется поверхностная сыпь, покраснение и раздражение кожи. По мере прогрессирования и распространения инфекции, развивается дерматит (инфекционное воспаление кожных покровов – дермы), затем может развиться фасциит, при котором в воспалительный процесс вовлекается кожа, фасции, связки.
Миозит представляет собой воспалительный процесс, который развивается с вовлечением в воспалительный процесс мышечного слоя. При глубоком проникновении инфекции в организм может развиваться рожа (рожистое воспаление кожи, мышечных слоев и костей, которое сопровождается нагноением, анаэробными процессами, постоянным прогрессированием, вовлечением новых очагов воспаления).
Рожа зачастую сопровождается некрозом тканей (отмиранием). Поэтому для остановки дальнейшего распространения инфекции, зачастую требуется ампутация органа (конечности), что позволяет предотвратить дальнейшее прогрессирование заболевания, и позволит избежать сепсиса. Конечной стадией является сепсис (заражение крови), который может закончиться летальным исходом.
При проникновении инфекции через дыхательные пути, развивается в основном скарлатина, фолликулярная или лакунарная ангина, пневмония, бронхит, менингит, остеомиелит, септический артрит,
Предвестниками развития любой инфекционной патологии является ощущение слабости, повышенная утомляемость, чрезмерная потливость, учащенное сердцебиение, возникающее при ходьбе, незначительных физических и эмоциональных нагрузках. Затем возникает чувство жжения в груди, давления в загрудинной области, нехватка воздуха, одышка. В это время можно принять превентивные меры, которые позволят не допустить развития патологии. Если же таких мер не принять, заболевание продолжает прогрессировать, уже поднимается температура, появляется жар, озноб, головная боль, снижается аппетит. В некоторых случаях возникает тошнота, диарея. Дальнейшие симптомы зависят от формы и тяжести заболевания.
Лечение инфекций, вызванных S. pyogenes
Препаратом выбора для лечения бактериального фарингита является пероральный пенициллин в течение 10 дней или пероральный бензатин пенициллин. Это лечение является экономически эффективным и имеет узкий спектр действия.
У пациентов с аллергией на пенициллин можно использовать макролиды и цефалоспорины первого поколения. Тем не менее, некоторые штаммы S. pyogenes развили устойчивость к макролидам, и макролиды используются в качестве третьей линии лечения стрептококковой инфекции горла.
Тяжелые инвазивные инфекции S. pyogenes можно лечить ванкомицином или клиндамицином. Внутривенная антибактериальная терапия и операция по удалению некротической ткани рекомендуются в случае инфекции кожи мягких тканей.
Профилактика
Вторичная профилактика является наиболее эффективным методом снижения заболеваемости ARF и РЖС. Тем не менее, первичная профилактика набирает популярность во всем мире. Первичная профилактика включает быстрое лечение стрептококковой инфекции горла или кожи путем однократной инъекции бензатина пенициллина или перорального пенициллина в течение 10 дней после подтверждения инфекции S. pyogenes. Мало того, что быстрое лечение антибиотиками уменьшает бремя ARF, но также уменьшает частоту возникновения гнойных осложнений, таких как средний отит.
Пациентам необходимо знать о важности завершения курса антибиотиков. Им также следует рекомендовать соблюдать правила личной гигиены
Мытье рук может значительно снизить вероятность заражения кожи инфекциями, вызванными S. pyogenes.
Осложнения стафилококковых инфекций группы А
Осложнения инфекций S. pyogenes можно разделить на гнойные и негнойные осложнения.
- Гнойные осложнения включают перитонзиллярный абсцесс, перитонзиллярный целлюлит, ретрофарингеальный абсцесс, средний отит и синусит, увулит, шейный лимфаденит, менингит и абсцесс мозга, артрит, эндокардит, остеомиелит и абсцесс печени.
- Негнойные осложнения: ревматическая лихорадка, постстрептококковый гломерулонефрит, PANDAS (педиатрические аутоиммунные психоневрологические расстройства, связанные со стрептококковыми инфекциями), хорея Сиденхема и другие аутоиммунные двигательные расстройства.
Неэффективное лечение кожной или глоточной инфекции стрептококком группы А приводит к острой ревматической лихорадке. Профилактика рецидивирующих эпизодов ОРВИ и развитие потенциальных серьезных исходов ревматических заболеваний сердца требуют вторичной профилактики пенициллином.
Лечение
Для лечения пневмококковой инфекции используется антибактериальная терапия. Ее дополняют симптоматическим лечением, которое зависит от появившихся из-за пневмококка заболеваний и их осложнений.
Важно! Пневмококк становится все более устойчивым к антибактериальной терапии. Это может делать его лечение неэффективным
Причина роста устойчивости к антибиотикам в их неправильном приеме, в использовании лекарств без назначения врача, в несоблюдении назначенной дозировки или продолжительности курса. Всего за 7 лет, в период с 2004 по 2011 год, устойчивость штаммов пневмококка к антибиотикам значительно выросла: к пенициллинам с 11 до 29%, к макролидам с 7 до 26%, к ко-тримоксазолу с 40,8 до 50%. Это ухудшает прогноз лечения для тех, у кого пневмококковая инфекция протекает в тяжелой форме.
Антибиотики назначают с учетом данных о резистентности к ним штаммов пневмококка, распространенных в конкретном регионе. Для антибактериальной терапии могут применяться бета-лактамные антибиотики, макролиды, тетрациклины, респираторные фторхинолоны. Предпочтительными являются бета-лактамные и макролидные антибиотики, но есть много распространенных по всему миру штаммов пневмококка, устойчивых к ним. Врач учитывает это, а также особенности течения болезни, назначая антибактериальную терапию.
Для симптоматического лечения могут использоваться:
- жаропонижающие,
- обезболивающие,
- нестероидные противовоспалительные,
- антигистаминные средства.
В случае развития бактериальной пневмонии врач может назначить муколитики — препараты, которые разжижают мокроту и упрощают ее выведение из легких при кашле. Также могут использоваться бронхолитические, кардиопротекторные, мочегонные препараты. Параллельно с антибиотиками врач назначит пробиотики для сохранения нормальной микрофлоры органов пищеварения.
В период лечения важно соблюдать постельный режим, пить больше жидкости, сбалансированно питаться. Лечение на дому возможно только при легком течении болезни
Если пневмококковая инфекция провоцирует тяжелое заболевание (тяжелую бактериальную пневмонию, менингит, бактериемию, сепсис и другие), необходима госпитализация. Она также рекомендована тем, кто находится в группе риска: детям в возрасте до 5 лет, пожилым людям, тем, у кого ослаблен иммунитет и людям с тяжелыми хроническими заболеваниями.
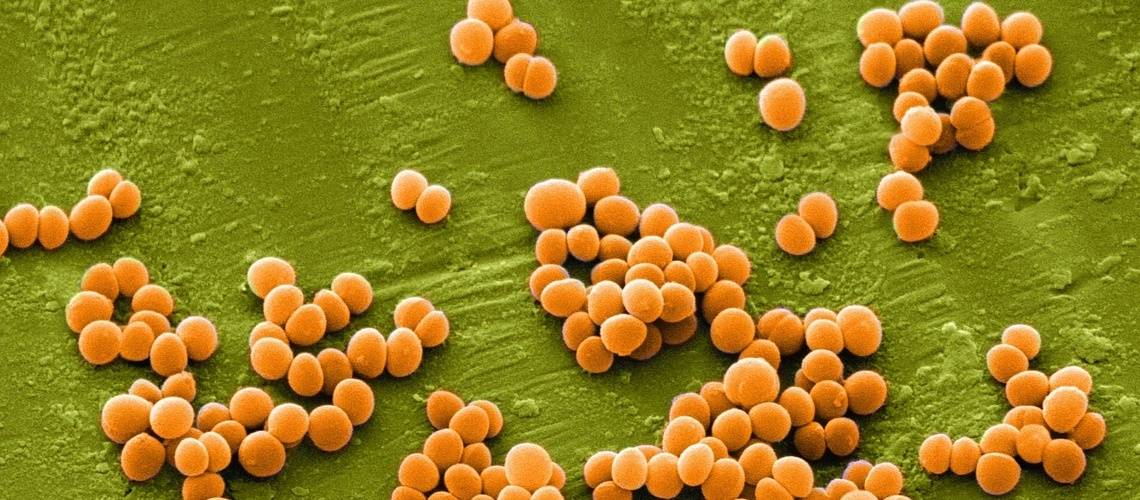
Виды стафилококков, патогенных для человека
В настоящее время известно 32 вида стафилококков, из которых 16 – возбудители заболеваний у человека. Наиболее распространенные:
- золотистый стафилококк;
- эпидермальный стафилококк;
- стафилококк гемолитический;
- стафилококк сапрофитный;
- стафилококк lugdunensis.
В диагностических целях стафилококки делятся на основе способности продуцировать фермент коагулазу в коагулазо-позитивные и коагулазо-негативные виды. Из коагулазо-позитивных видов ответственен за человеческие инфекции Staphylococcus aureus. Наиболее патогенные для человека Staphylococcus aureus и коагулазонегативный Staphylococcus lugdunensis.
Классификация стафилококков по патогенности
Staphylococcus aureus, помимо различных факторов вирулентности, определяющих патогенность этого микроорганизма, создал множество механизмов устойчивости к антибактериальным препаратам, что делает его одним из самых опасных патогенов человека. Важную роль в процессе эпителиальной колонизации играет полисахаридное покрытие.
Золотистый стафилококк производит цитолитические токсины и ферменты, способствующие распространению этого микроорганизма, и вызывают повреждение тканей. Особую группу составляют токсины так называемые суперантигены, в т.ч. exfoliatins, также называемые эпидермолитическими токсинами или токсинами шока.
Важный механизм патогенности золотистого стафилококка – способность создавать биопленку, то есть слой бактериальных клеток, покрытый веществом, которое препятствует доступу к ним антибиотиков. Коагулазонегативные стафилококки состоят из более 30 видов. В большинстве случаев они вызывают внутрибольничные инфекции. Исключение составляют штаммы Staphylococcus saprophyticus, ответственные за инфекции мочевыводящих путей, чаще всего у женщин с детородным потенциалом.
Госпитальные инфекции, вызванные коагулазонегативными стафилококками, особенно актуальны для пациентов с нарушенным иммунитетом. Наиболее важными факторами риска являются: сосудистые катетеры или имплантаты, а также широкое использование антибиотиков.
В целом инфекция развивается медленно. Часто существует длительный латентный период между инфекцией, например, полученной при внедрении имплантата, и появлением клинических признаков инфекции.
Факторы риска
В группу риска по развитию стрептококковой инфекции попадают люди со сниженным иммунитетом, нарушенным состоянием микрофлоры. Существенным фактором риска является и попадание в организм различных токсических веществ, радиоактивных компонентов, которые подрывают защитные механизмы организма.
Рискуют люди, недавно перенесшие хирургические операции, трансплантацию органов и тканей, люди, страдающие хроническими заболеваниями, имеющие иммунодефицит, анемию, нарушенный обмен веществ, недостаток витаминов. Даже неправильное питание, малоподвижный образ жизни, частые стрессы, истощение, голодание, могут стать причиной развития инфекции.
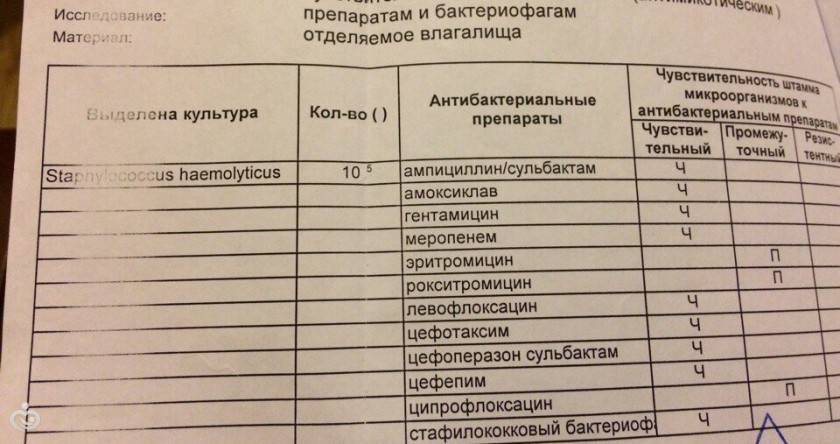
Стафилококки и стрептококки в мазке
Оба микроорганизма являются представителями нормальной микрофлоры человека и характеризуются способностью вызывать заболевание, в том случае, если их численность превышает предельно допустимые нормы. Стоит отметить, что в норме они обитают во многих биотопах человека и являются факторами колонизационной резистентности, то есть, обеспечивают сопротивляемость патогенным микроорганизмам.
Могут вызывать заболевания верхних путей, или болезни мочеполовой системы, кишечные расстройства. Наиболее опасным осложнением обоих форм является сепсис и бактериемия. Оба продуцируют факторы патогенности, различные виды бактериальных токсинов, которые могут стать причиной инфекционно-токсического шока. Для лечения применяют антибиотики.
Лечение отита у детей
При воспалениях наружного уха применяется местное лечение: фурункул или место воспаления смазывают антисептиками и делают спиртовые компрессы. Как только фурункул созревает, место его локализации обрабатывают «Мирамистином» или «Хлоргексидином» и накладывают марлевые повязки, пропитанные «Левомеколем». При необходимости назначают антибактериальные препараты.
План симптоматического лечения воспаления среднего отдела (внимание, лечение проходит под наблюдением врача) включает в себя:
- использование капель для ушей;
- лечение антибактериальными препаратами (выбор средства, его дозировка и продолжительность лечения острого заболевания зависят от возраста человека и определяются лор-врачом);
- регулярное очищение носовых ходов и использование детских сосудосуживающих капель для носа;
- приём антигистаминных препаратов для снятия отёчности;
- физиотерапевтические процедуры;
- в особо тяжёлых случаях — хирургическое вмешательство (парацентез барабанной перепонки или антротомия).
Лабиринтит лечится исключительно в условиях стационара, поскольку этот вид заболевания может спровоцировать тяжёлые осложнения отита (к примеру, менингит или сепсис).
Как вы видите, последствия отита весьма серьёзны, а временами и очень опасны. Своевременно обращайтесь за профессиональной помощью и исключительно к грамотным оториноларингологам. Правильно подобранная терапия и соблюдение рекомендаций по лечению — залог скорейшего выздоровления.
Пожалуйста, звоните, записывайтесь на приём и приходите.
Будем рады вам помочь!
Стрептококк в гинекологическом мазке
Указывает на развитие дисбактериоза, при котором нарушается нормальное состояние микрофлоры. Обычно количество представителей нормальной микрофлоры резко сокращается, тогда как количество патогенной и условно-патогенной микрофлоры повышается. Это приводит к развитию воспалительных процессов.
В женских репродуктивных органах стрептококк становится причиной вагинитов, кольпитов, вульвовагинитов. Может негативно влиять на менструальный цикл, нарушая его регулярность, продолжительность. Снижает фертильность, способность зачать и выновить ребенка. Также во время родов может передаваться от матери ребенку.
Стрептококк в мазке из влагалища
В норме влагалищная микрофлора содержит определенное количество условно-патогенной микрофлоры, число которой не должно превышать показатели нормы. При этом, если снижается количество нормальной микрофлоры. Начинает расти патогенная, в том числе, и стрептококк. Может также проникать в организм из внешней среды. Отмечается высокая адаптация микроорганизмов к влагалищному микробиоценозу, поскольку стафилококк легко внедряется в слизистую оболочку, используя при этом факторов патогенности, а также факторы инвазии.
Основными инвазивными факторами стрептококка выступают капсулы, антиген М и Т, тейхоевые кислоты, которые входят в состав клеточной стенки, и обеспечивают факторы адгезии. При помощи М-протеина осуществляется внутриклеточная инвазия патогена. Требуется обязательное лечение, поскольку стрептококк без лечения может прейти в форму хронической инфекции, которая значительное труднее поддается лечению антибиотиками, и другими доступными средствами. Примерно 30% случаев лечения хронической стрептококковой инфекции не эффективно в связи с тем, что хроническая инфекция является устойчивой.
Стрептококка галактия в мазке из цервикального канала
Приводит к развитию воспалительного процесса во влагалище, яичниках, нарушает нормальное функционирование маточных труб. Часто приводит к бесплодию, невынашиванию беременности. Во время родов может привести к инфицированию ребенка.
Какие заболевания вызывают стафилококки
Основными возбудителями гнойно-септических заболеваний являются стафилококки (от греческого «стафили» — гроздья, «коккос» — ядра, шарики, что соответствует виду этих микробов под микроскопом) и стрептококки (от греческого «стрептос» — цепь).
Этим микроорганизмам мы обязаны такими заболеваниями, как фурункулы, карбункулы, пиодермии, абсцессы, флегмоны, панариции и другие нагноения кожных покровов. При поражении слизистых развиваются конъюнктивиты, стоматиты, отиты, энтериты.
Тяжелыми формами болезни являются пневмонии, остеомиелиты (поражения костной ткани) и особенно опасны септические — генерализованные воспалительные процессы во внутренних органах, когда стафилококки и другие микроорганизмы циркулируют в крови (заражение крови).
После гнойных инфекций возникают различные осложнения, в том числе такие, которые могут приводить к хроническому течению болезни, инвалидности (миокардиты, пороки сердца, тромбофлебиты, перитониты — воспаления брюшины).
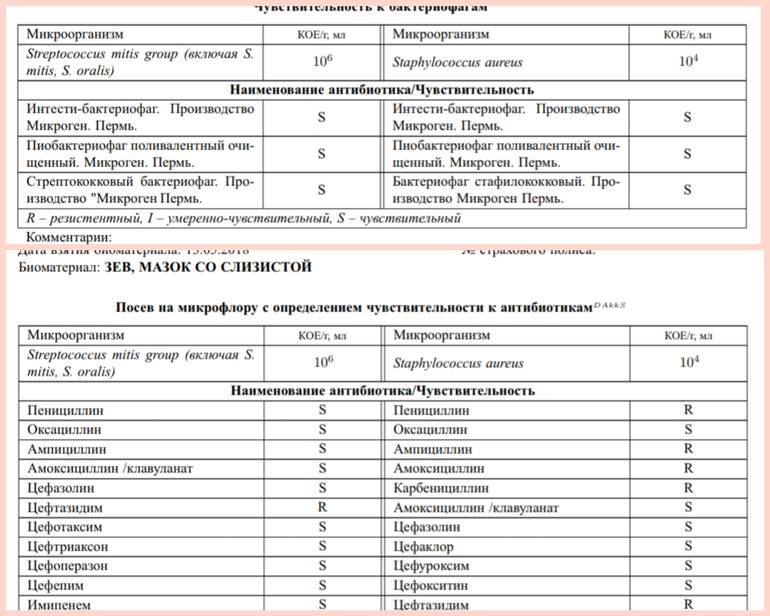
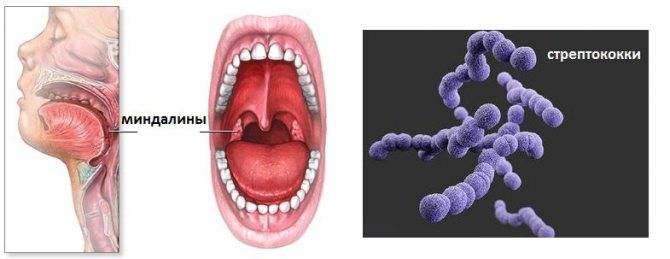
Стрептококк в мазке из зева, горла, носа
Обнаруживается при различных заболеваниях дыхательных путей. Степень колонизации микроорганизмов зависит от тяжести заболевания. Может указывать на развитие таких инфекционно-воспалительных заболеваниях, как пневмония, бронхит, трахеит, трахеобронхит. Требует применения антибиотикотерапии. При этом оптимальную схему лечения может подобрать только врач. Нужно обязательно лечить стрептококковую инфекцию, поскольку она опасна осложнениями. Наиболее опасным последствием стрептокковой инфекции, является инфекционно-токсический шок, сепсис. Также он может стать причиной развития остеомиелита, менингита, других опасных для жизни заболеваний.
В мазке из носа довольно часто обнаруживается стрептококк. Причиной его возникновения становится развитие гнойно-инфекционного, воспалительного процесса в области горла, носоглотки, глотки. Вызывает различные инвазивные заболевания. Одна из наиболее распространенных причин развития гайморита.
Лечение – медикаментозное, используется антибиотикотерапия. При отсутствии адекватного лечения инфекция распространяется и на другие биотопы, в том числе, на всю носоглотку, глотку. Верхние и нижние дыхательные пути. Опасными осложнениями является проникновение инфекции по восходящим дыхательным путям вверх, проникновение ее в головной мозг, что сопровождается воспалением миелиновых оболочек головного мозга, развитием менингита. Опасность представляют и такие осложнения, как острая ревматоидная лихорадка, гломерулонефрит, осложнения на почки, сердечно-сосудистую систему.
При обнаружении в мазке высокой концентрации стрептококка, необходимо как можно быстрее обращаться к врачу, и проводить лечение, чтобы не допустить перехода заболевания в хроническую форму, или не допустить его дальнейшего распространения и прогрессирования. Чаще всего применяется антибиотикотерапия. Нужно неукоснительно соблюдать рекомендации врача, поскольку при неправильном лечении терапия не просто может оказаться не эффективной, но и возникнет устойчивость микроорганизмов.
Стрептококк фекальный в мазке
Передается орально-фекальным путем. Выделяется из кишечника инфицированного человека, попадает в организм через ротовую полость с пищей, грязными руками. Вызываетреимущественно заболевания пищеварительного тракта, отравления, болезни почек, печени, мочеполового тракта. Часто становится причиной отравлений (внутренняя интоксикация, аутоинтоксикация). Это приводит к тому, что инфекция и бактериальные токсины быстро распространяются по крови, образуют новые очаги инфекции. Также опасность состоит в том, что происходит быстрая колонизация, инфекция быстро распространяется по организму, и приводит к развитию бактериемии, сепсиса. Может вызвать тяжелое отравление, сопровождающееся интоксикацией, развитием дегидратации, нарушений водно-солевого баланса.
Последствия и осложнения
В результате развития бактериальной инфекции, в том числе, и стрептококковой, возникают различные осложнения. В первую очередь опасна персистенция, при которой активные и покоящиеся формы микроорганизмов, или их токсины, продукты жизнедеятельности персистируют в крови. В таком состоянии они могут стать причиной развития нового очага инфекции, а также могут стать причиной заражения другого человека (то есть человек, переболевший инфекционным заболеванием, становится бактерионосителем). Многие из них вызывают ангины, тонзиллиты, фарингиты, гаймориты, и даже заболевания нижних дыхательных путей – пневмонии, бронхиты, иногда даже плевриты. При тяжелом заболевании, которое сопровождается признаками интоксикации, нужно делать бактериологический посевк рови.
При выявлении в крови свыше 8-14% бактериемии, можно говорить о вероятности развития токсического шока, который представлен острым комплексом симптомов, интоксикацией, и зачастую заканчивается летальным исходом.
При попадании в кровь, может становиться вторичным очагом инфекции. В 40% случаев вызывает тяжелые инфекции крови, в том числе, и сепсис. В 30% возникает вторичная пневмония, которая тяжело поддается терапии и часто заканчивается отеком легких или легочной недостаточностью. Частым осложнением является нефрит, гломерулонефрит, и другие тяжелые поражения почек, которые могут заканчиваться развитием почечной недостаточности. Все это может вызывать нарушение гомеостаза, отечность, нарушение выделительной функции в конечном итоге прогрессирует вплоть до почечной недостаточности. Также последствием может быть гиперсенсибилизация, повышение чувствительности организма, аутоиммунные и аллергические реакции, и другие аномальные реакции иммунной системы.
Зеленящий и эпидермальный стафилококки часто вызывают воспалительные заболевания пищеварительного и дыхательного тракта, могут спровоцировать эндокардиты, менингиты, сепсис. Опасность для женщин состоит в том, что микроорганизмы могут колонизировать родовые пути, и репродуктивные органы, становясь при этом источником заражения полового партнера.
Наибольшая опасность состоит в невозможности зачать ребенка, бесплодии, развитии тяжелых гинекологических заболеваний. Во время беременности становятся причиной выкидышей, абортов, преждевременных родов, а также могут спровоцировать внутриутробное инфицирование плода, которое заканчивается мертворождением, внутриутробной гибелью ребенка. Нередко рождаются дети с врожденными дефектами, пороками и аномалиями. Смерть может наступить от инфекционно-токсического шока, высокой бактериемии, сепсиса.
История и физические данные
История и физические данные будут варьироваться в зависимости от типа приобретенной инфекции. Тем не менее, для достижения точного клинического диагноза инфекции S. pyogenes необходимы точный анамнез и надлежащая клиническая оценка.
Стрептококки группы А
Боль в горле обычно является основной жалобой в случае стрептококкового фарингита. Наиболее распространенные клинические проявления этого заболевания включают внезапное повышение температуры, недомогание, экссудат глотки, болезненную шейную лимфаденопатию и увеличенные миндалины.
У детей одной из самых распространенных кожных инфекций. S. pyogenes является импетиго. Как правило, симптомы патологии – зудящая красноватая сыпь вокруг рта или носа, превращающаяся в пузырьки, заполненные жидкостью. Волдыри легко лопаются и покрываются коркой медового цвета. Поражения обычно хорошо локализованы и поражают открытые участки тела: лицо и нижние конечности. Как правило, системных проявлений импетиго не имеет.
Пациент со скарлатиной обычно имеет выраженную лихорадку, боль в горле, клубнично-подобный язык и сгущающуюся, папулезную сыпь. Сыпь обычно длится от 7 до 10 недель, затем идет десквамация. Шелушение кожи можно наблюдать только на ладонях и подошвах.
Инвазивные инфекции мягких тканей, вызванные S. pyogenes, чаще всего сопровождаются шоком и полиорганной недостаточностью.
Некротический фасциит, вызванный стрептококком группы А (S. pyogenes), представляет собой глубинную инфекцию подкожной клетчатки, которая вызывает быстрое разрушение фасции и жира. Больные с ослабленным системным или локальным иммунитетом подвергаются повышенному риску развития некротического фасциита. Другие факторы риска включают хирургические процедуры, ожоги, тупые травмы, незначительные разрывы и роды.
Локализованная боль, некроз пораженного участка кожи, отек, покраснение, учащенное сердцебиение и лихорадка являются типичными проявлениями некротического фасциита. На поздней стадии заболевания может быть картина септического шока.
Заболевания, которые способны вызвать пневмококки
Пневмококковая инфекция может быть причиной различных заболеваний (рис. 2), как относительно легких (отит, внебольничная пневмония, бронхит), так и тяжелых, угрожающих жизни (менингит, бактериемия, тяжелая пневмония). До 2020 года пневмококковая инфекция становилась причиной до 70% от общего числа пневмоний. Также она вызывает средний отит (25% от всех случаев отита), гнойный менингит (до 15% случаев заболевания), эндокардит и перикардит, артрит, сепсис и другие тяжелые болезни.
Бактериальная пневмония
Бактериальная пневмония — это воспаление легких, которое может сопровождаться дыхательной недостаточностью, лихорадкой, тяжелым кашлем. До 2020 года заражение пневмококком являлось самой частой причиной пневмоний: на него приходилось 38% от общего числа амбулаторных случаев. Воспаление легких опасно тяжелыми осложнениями: образованием гноя в легких и скоплением жидкости в плевральной полости, развитием заболеваний сердца, вторичного менингита, бактериемии.
Важно! Бактериальная пневмония, вызванная пневмококком или другими бактериями, отличается от вирусной. Вирусная форма может развиваться как осложнение гриппа или парагриппа, аденовирусной или новой коронавирусной инфекции
При лечении вирусной пневмонии не используют антибиотики — они неэффективны и могут быть опасными. Исключение — случаи, когда вирусная пневмония осложняется бактериальной инфекцией. Обычно вызванное вирусами воспаление легких протекает легче, реже требует госпитализации. При любом виде пневмонии, и при вирусной, и при бактериальной, необходимо сразу же обращаться к врачу, выполнять все его назначения и рекомендации, связанные с лечением.
Пневмококковый острый средний отит
В 30-40% случаев острый средний отит у детей вызван пневмококковой инфекцией. При этом заболевании инфицированная жидкость скапливается в среднем ухе, а его слизистая оболочка воспаляется. Острый средний отит может вызывать тугоухость, перфорацию барабанной перепонки, нарушение вестибулярного равновесия. Он также опасен распространением воспаления.
Пневмококковый менингит
Опасное заболевание, при котором воспаляются оболочки головного мозга. Вторичный менингит возникает из-за распространения инфекции от других очагов. Даже при своевременном лечении менингита высок риск смерти и опасных осложнений, среди которых: потеря слуха, парезы, параличи, нарушения умственного развития.
Бактериемия
При бактериемии бактерии распространяются с кровью, поражая органы и ткани. Она может быть первичной или развиваться на фоне любых других заболеваний, связанных с пневмококковой инфекцией. Бактериемия может привести к смерти, особенно у детей (показатель летальности — 15-20%, риск крайне высок среди детей с ослабленным иммунитетом и менингитом) и у пожилых людей (в этой группе летальность составляет 30-40%).
Параназальный синусит
При поражении пневмококком может воспаляться слизистая оболочка околоносовых пазух. Воспаление может стать хроническим, и на его фоне могут развиваться абсцессы, тромбофлебит, тромбоз.
Пневмококковый сепсис
Опасное осложнение, при котором развивается заражение крови и есть риск тяжелого повреждения органов. Риск развития сепсиса особенно высок для детей в возрасте до 5 лет. Состояние может проявляться снижением температуры, слабостью и заторможенностью, рвотой, неспособностью принимать пищу. По данным ВОЗ, показатель смертности среди детей при развитии пневмококкового сепсиса может достигать 20%.
Токсикокинетика
За клинические проявления S. pyogenes ответственны множественные факторы вирулентности:
- Наличие защиты. Защиту от фагоцитоза стрептококку этого вида обеспечивает бактериальная капсула, состоящая из гиалуроновой кислоты.
- Наличие надежного механизма прикрепления и связывания с клеткой-хозяевам. Прикрепление бактерий к клеткам-хозяевам обеспечивают белки М, F и липотейхоевая кислота. Белок М также отвечает за ингибирование опсонизации путем связывания с регуляторами комплемента и с фибриногеном. Белок М является наиболее важным фактором вирулентности для S. pyogenes, поскольку эксперименты показали, что мутанты М не могут выживать в фагоцитсодержащей крови человека.
- Наличие токсинов. S. pyogenes производят экзотоксин – пирогенный (эритрогенный) токсин, вызывающий сыпь при скарлатине и синдроме токсического шока.
Другие вирулентные факторы включают стрептокиназу, стрептодорназу, гиалуронидазу и стрептолизины, помогающие вторгаться в ткани.













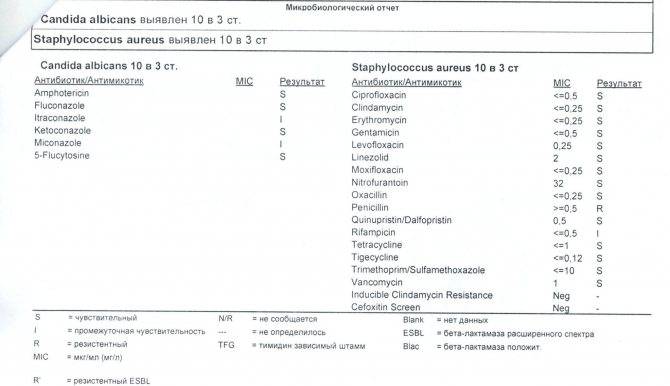









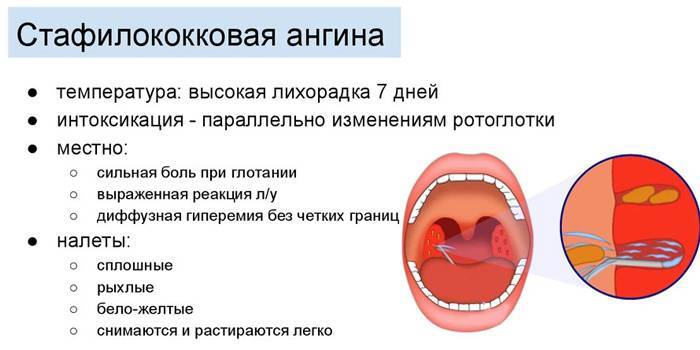


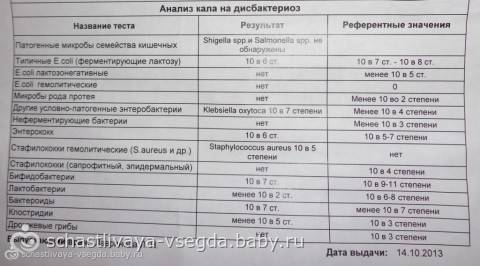
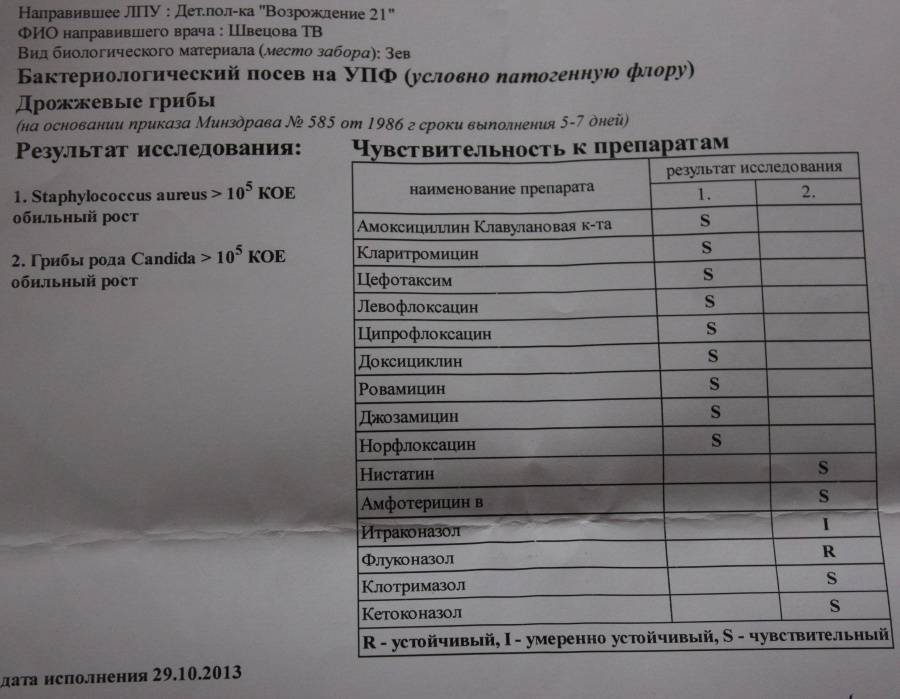




Спасибо за полезную информацию! Очень важно знать о симптомах стафилококка и способах его лечения у детей. Это действительно помогает родителям быть внимательнее и заботиться о здоровье малыша. Также хорошая идея помнить о профилактике, чтобы избежать ненужных проблем. Надеюсь, такие советы помогут многим родителям!