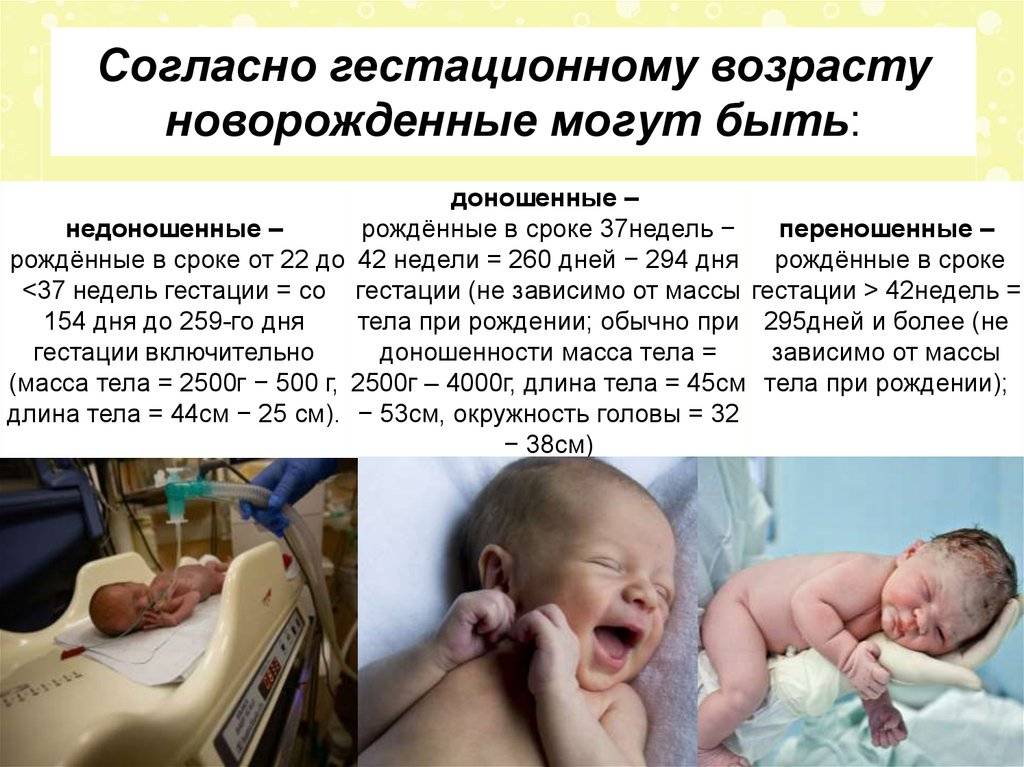
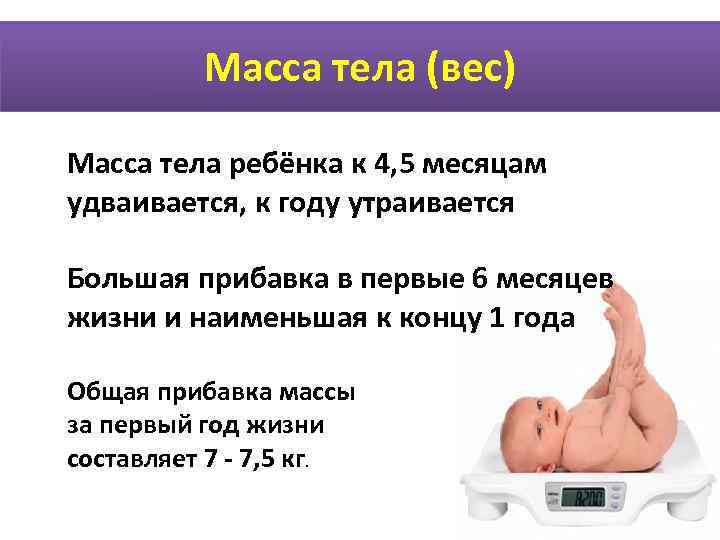
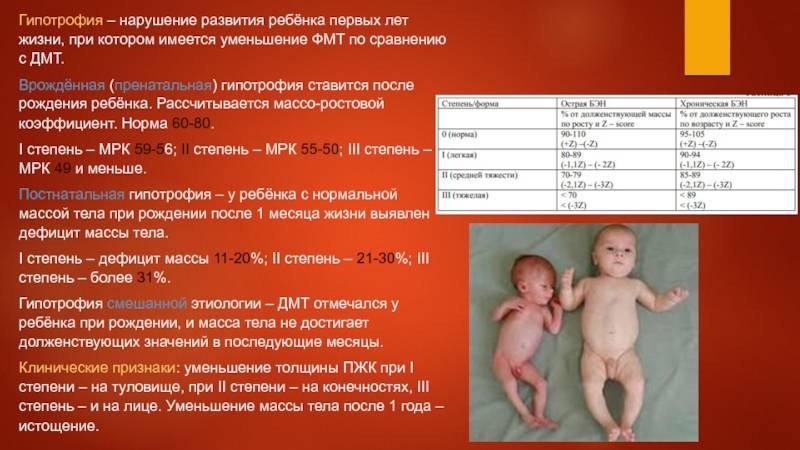
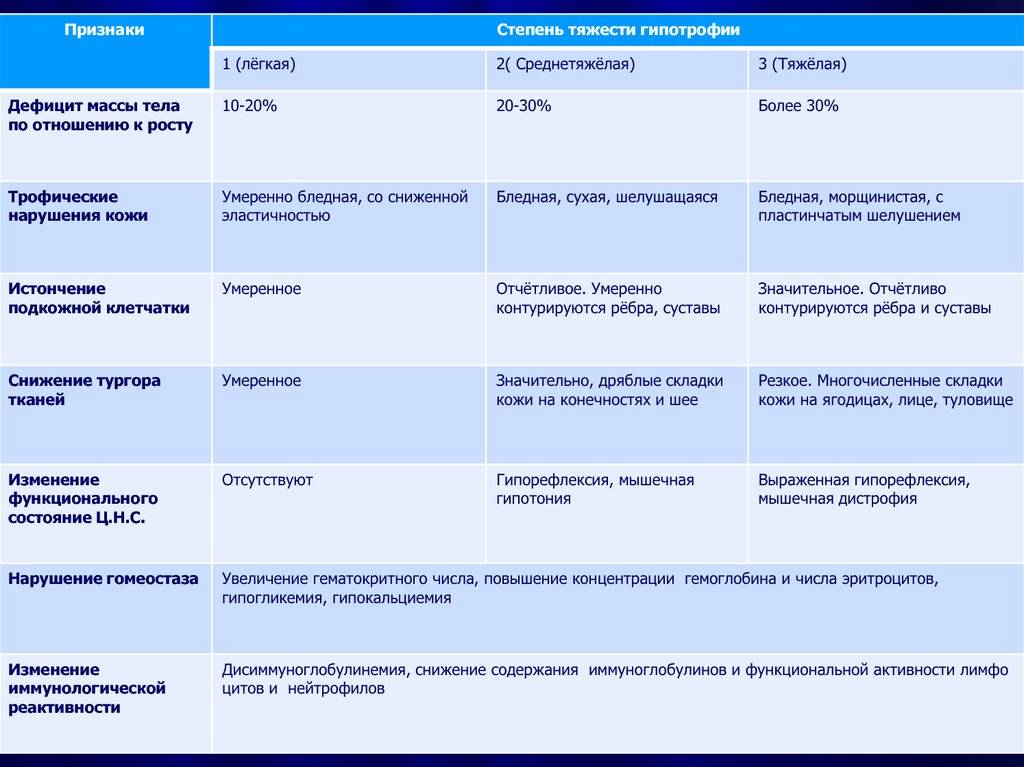
SQLITE NOT INSTALLED
К чему приводит, если причиной маловесного плода является фетаплацентарная недостаточность?
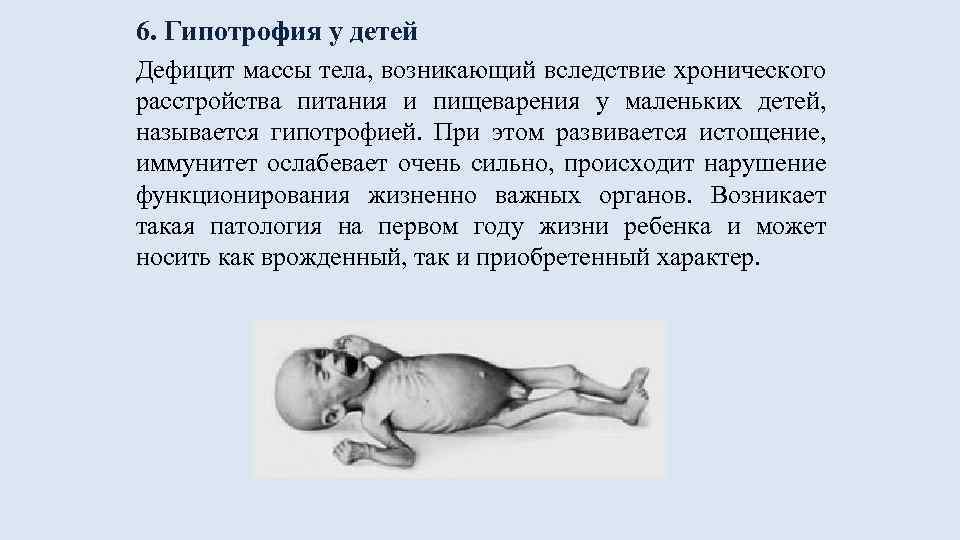
В этом случае, малыш, находясь еще в утробе, не дополучает кислород и питательные вещества в полном объеме, из-за чего и происходит гипотрофия плода. Поэтому важен постоянный контроль со стороны медработников, в обратном случае, возможны неприятные последствия: у ребенка может развиться гипоксия головного мозга, что, в последствии, может стать причиной невралгии.
Ребенок с недостаточным весом очень сложно переносит роды, поэтому врачи чаще всего прибегают к кесареву сечению.
Маленький вес плода может возникнуть из-за хронических заболеваний матери, а также из-за ранней беременности (до 18 лет).
Алкоголизм, токсикомания и наркомания также часто приводят к тому, что ребенок появляется на свет с весом до двух с половиной килограмм.
При выявлении недостатка веса у плода, врачи назначают лечение, благодаря которому, он добирает в весе до нормы.
Уми пишет:08-03-2014 10:22Для меня очень важно ваше мнения Мой ребенок родился 37недель с внсом2400 его положили в реанимацию это нормально?????
ювента пишет:02-06-2015 02:57как дела Как у вас сейчас дела?
ОТВЕТЫ НА ВОПРОСЫ
Женская консультация (у меня будет малыш, вопрос-ответ)Я тогда не знала! Прививка от дифтерии перед беременностью Примерно за неделю до беременности (она получилась незапланированной), я сделала вторую прививку от дифтерии. Не опасно ли это для ребенка?
Проведенная вами вакцинация от дифтерии не опасна, если у вас не наблюдалось каких-либо поб … Женская консультация (вопрос-ответ)Что делать с инфекцией? За месяц до беременности сдала мазок на инфекции. Анализы ничего не выявили, а на 19 неделе обнаружились ureaplasma par-vum и gardnerella. Выделений, боли, зуда и т. п. нет. Что мне теперь делать? Уреаплазма парвум отличается чем-то от другого типа уреаплазмы? Повлияют ли …Поговорим о планировании беременности. Вопросы специалистам (вопрос-ответ)Планируем беременность Я собралась забеременеть в ближайшее время. Поэтому заранее хочу узнать, что может помешать нормальному течению беременности
Подскажите, на что нужно обратить внимание, прежде всего и какие анализы сделать? Рождение ребенка — это ответственный шаг, к которому следует быть …Целесообразность установки левоноргестрелсодержащей системы. Разговор с профессором кафедры акушерства и гинекологии (вопрос-ответ)Женщины интересуются, каков механизм действия левоноргестрелсодерж ащей системы? Система имеет вид Т-образной спирали, на вертикальном колене которой расположен цилиндр, изготовленный из особого материала — полидиметилоксана и содержащий гормон левоноргестрел. Этот гормон подобен одному из женски …Женская консультация (вопрос-ответ)А был ли мальчик? У жены в течение 5 месяцев была задержка месячных, отмечались признаки токсикоза и даже живот округлился, а УЗИ ничего не показало
Врач поставил диагноз «ложная беременность». Может ли быть такое? • Да, так бывает. Ложная беременность может наступать у женщин, …
Этот гормон подобен одному из женски …Женская консультация (вопрос-ответ)А был ли мальчик? У жены в течение 5 месяцев была задержка месячных, отмечались признаки токсикоза и даже живот округлился, а УЗИ ничего не показало. Врач поставил диагноз «ложная беременность». Может ли быть такое? • Да, так бывает. Ложная беременность может наступать у женщин, …
Причины набора веса
Лишний вес у детей не всегда появляется в результате переедания из-за чувства голода. Очень часто среди причин ожирения фигурирует хронический стресс. Подросток погружается в него, например, наблюдая за скверными отношениями между своими родителями и участвуя в их конфликтах.
Итак, как похудеть ребенку в 10 лет? В первую очередь – устранить воздействие стресса и неблагоприятных факторов, о которых мы расскажем ниже. И обязательно учесть половое созревание, если девочка уже вступила в эту фазу развития.
https://youtube.com/watch?v=fsBb4kHq_Do
Малоподвижный образ жизни, гормональная перестройка, чрезмерное и нездоровое питание, стрессы – эти пагубные факторы все более актуальны в наши дни. Еще 10 лет назад причинами ожирения подростков чаще всего становились иные факторы: генетическая предрасположенность или эндокринные заболевания.
Тем не менее, причина патологии у каждого подростка индивидуальна, и выявлять ее следует как можно быстрее. Начинать похудение необходимо с принятия мер, направленных на устранение главного фактора, вызывающего лишний вес.
- Пассивный образ жизни. Распространенная проблема. Физическая активность является обязательной составляющей развития ребенка. Если вместо активных игр, занятий в спортивных секциях и танцами девочка преимущественно проводит время за компьютером и другими «сидячими» развлечениями, проблемы с фигурой обязательно появятся. Решение – отправить дочку туда, где ей сидеть не придется. Девочки с удовольствием занимаются танцами, посещают бассейн, играют в теннис. Достаточно двух-трех занятий в неделю, и фигура обязательно оформится.
- Неправильное питание. Метаболизм детей – вопрос особый. Некоторые дети могут питаться жирной вредной пищей, но на фигуре это не скажется. А у кого-то наоборот – скромный по калориям рацион способен вызвать положение, близкое к ожирению. Сложность и в том, что ребенка нельзя сажать на обезжиренный рацион. Исключить же фастфуд, чипсы, газировку необходимо. В них — вредные калории, не помогающие развитию, но откладывающиеся в виде лишних килограммов.
- Эмоциональные и психологические проблемы. Дети не умеют самостоятельно справляться со стрессом. А стрессогенных факторов в их жизни много. От невысокой оценки (например, «четверка» вместо «пятерки») до «косого» взгляда сверстницы. Способы устранения стресса у девочек те же, что у взрослых женщин. Преимущественно – «заедание». Надо помочь ребенку справиться с переживаниями, чтобы устранить опасность для веса.
Теперь составим полное представление о похудении девочки 11 лет. Необходимо действовать в зависимости от причины, вызвавшей набор лишней массы тела.
Если ваша дочь страдает избыточным весом, то перед тем, как приступить к процессу похудения, вам в обязательном порядке нужно выяснить причину данной болезни. Для этого вам необходимо посетить некоторых медицинских специалистов, которые проведут полное обследование вашего ребенка.
Главными провокаторами детского ожирения принято считать:
- малоподвижный образ жизни;
- неправильное питание;
- нарушение обмена веществ;
- генетическая предрасположенность;
- образ жизни современной молодежи;
- физиологические особенности организма;
- подражание взрослым;
- нарушение гормонального фона;
- заболевания желудочно-кишечного тракта;
- нарушение общего развития.
Детское ожирение может привести к следующим последствиям:
- почечная недостаточность;
- проблемы с позвоночником;
- бесплодие в будущем;
- варикозное расширение вен;
- взрослые заболевания (нарушение функции сердца, гипертония, высокий уровень холестерина в крови, артрозы, артриты и другие заболевания суставов).
Основной причиной появления ожирения в детском возрасте считают перекармливание. Это первичная форма ожирения. Предрасположенность к избыточному весу в этом случае передается по наследству. Приводят к ожирению погрешности в питании: употребление фаст-фуда, жирной и жареной пищи, сладких крашеных напитков, сладкого. Такая форма ожирения не сопровождается нарушениями в организме.
В большинстве случаев при активном образе жизни избыточный вес не прогрессирует, у детей к 10 годам вес постепенно приходит в норму. Только в 25-30% процентах ожирение сохраняется до подросткового периода.
Влияние осложнений на малыша

Наличие недостаточности плаценты нередко сопровождает нарушение образования околоплодной жидкости (мало- или многоводие), два этих фактора в комплексе приводят к задержке роста и общего развития малыша. По данным специалистов, чем больше дефицит массы тела у матери, тем чаще у нее рождается малыш с нарушениями кровообращения в области головного мозга и маленьким весом. На сегодняшний день распознать наличие недостаточности плаценты можно по данным доплерометрии, что позволяет проводить медикаментозную коррекцию и исправление дефектов в питании матери.
Кроме того, беременность на фоне низких весовых прибавок чаще осложняет ранний гестоз. Он может проявляться уже со второго триместра, что делает прогноз для малыша и матери крайне неблагоприятным. Формируются отеки, может резко повышаться артериальное давление, нарушается полноценная работа почек, состояние прогрессирует до эклампсии, при которой малыш вместе с матерью могут погибнуть.
Кроме того, слишком худые беременные могут страдать от нарушений деятельности щитовидной железы, гипотонии (снижение давления с обмороками и недомоганием), имеют хронические воспалительные процессы мочевыводящей системы. Эти состояния негативно влияют на малыша, нарушая полноценное развитие.
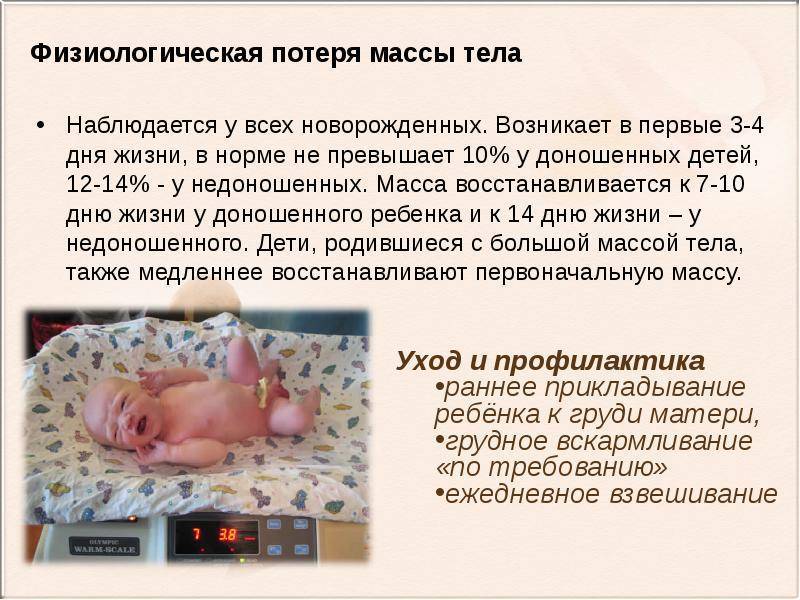
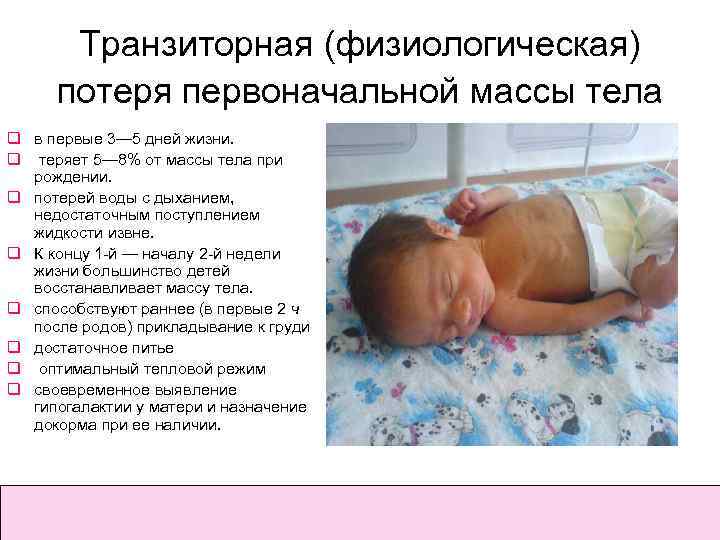
Определение нормы веса у грудничка
 Период новорождённости продолжается 28 недель, начиная с момента рождения ребёнка.
Период новорождённости продолжается 28 недель, начиная с момента рождения ребёнка.
За всё время он набирает 1/3 от своего веса, а именно по 20 грамм каждый день.
За ребёнком постоянно следят, измеряют рост, массу тела и другие показатели. С каждым месяцем прирост уменьшается.
Врачи настоятельно рекомендуют кормить грудничков не чаще 1 раза в 2,5 часа. Такой режим позволит восстановить вес и контролировать объём пищи по размеру своего желудка. Ежечасное требование пищи говорит о том, что малыш легко переварил предыдущую порцию, и сейчас хочет получить новую.
- За вторую половину первого месяца, ребёнок интенсивно набирает вес и становится больше на 500-600 граммов. Этот показатель вполне нормальный. Для того, чтобы убедиться, что всё идёт по плану, ребёнка не редко направляют на обследование, где ему рекомендуют лучший режим питания. Кормящая женщина также должна полноценно питаться, так как от её пищи зависит качество и калорийность молока.
- С пятой по 12-ую неделю у грудничка идёт активный набор веса, так как он потребляет от 125 до 200 мл молока. Ежемесячная норма набора веса за месяц – от 500 граммов до 2 кг, несмотря на то, что ребёнок двигается очень мало и только начинает держать голову и пытаться садиться.
- С 4-х до 6-ти месяцев прирост снижается из-за того, что малыш становится более подвижным. К весу прибавляется 500-1000 грамм. Допустимая прибавка – 300 грамм, но доктор должен осмотреть и проанализировать состояние малыша.
- В период с 6 по 9 месяц грудничкам вводят прикормы, а грудное вскармливание продолжают по требованию. В этот момент дети набирают от 600 грамм до 1,5 кг.
- В период с 10-го по 12-ый месяцы прирост должен быть от 300 до 900 граммов. Кормить малыша нужно по требованию, но лучше придерживаться такого режима – 4 раза в день. Небольшой набор веса в этот период связан с тем, что ребёнок начинает ходить и тратит достаточно энергии.
Инструкция по применению ТРАВАПРЕСС (TRAVAPRESS)
В клинических исследованиях с участием более 4400 пациентов применяли травопрост, содержащий в формуле консервант бензалкония хлорид, 1 раз/сут в качестве монотерапии или дополнительной терапии с тимололом 0.5%. Ни в одном из клинических исследований не наблюдались серьезные побочные офтальмологические или системные реакции, связанные применением препарата.
Наиболее распространенным побочным эффектом, вызванным терапией травопростом (содержащим консервант бензалкония хлорид), применяемым в качестве монотерапии, была гиперемия глаз (22%), в т.ч. глазная, конъюнктивальная и склеральная. Гиперемия была легкой у 83.6% пациентов.
Почти все пациенты (98%), у которых проявлялась гиперемия глаз, не прекратили лечение после этого события. В III фазе клинических исследований, проведенных в течение 6-12 месяцев, гиперемия уменьшалась постепенно.
В постмаркетинговом клиническом исследовании, проведенном в течение 5 лет, участвовали 502 пациента, которые принимали травопрост 1 раз/сут. Не наблюдалось никаких серьезных офтальмологических или системных побочных реакций, связанных с использованием травопроста. Гиперпигментация радужной оболочки была наиболее распространенным побочным эффектом лечения травопростом (29.5%).
Следующие побочные эффекты связаны с лечением травопростом (содержащий консервант бензалкония хлорид), применяемым в качестве монотерапии, и классифицируются следующим образом:
очень частые (≥1/10), частые (>1/100 и 1/1000 до ≤1/100), редкие (>1/10 000 и ≤1/1000) и очень редкие (≤1/10 000). В каждой группе побочные эффекты представлены в порядке убывания выраженности.
менее частые — дисгевзия, головокружение, нарушение полей зрения.
Со стороны органа зрения: очень частые — гиперемия глаз, гиперпигментация радужной оболочки;
частые — точечный кератит, воспаление передней камеры глаза, глазная боль, светобоязнь, выделения из глаз, дискомфорт в глазах, снижение остроты зрения, затуманенное зрение, сухость кожи глаз, зуд глаз, слезотечение, эритема век, отек век, рост ресниц, изменение цвета ресниц;
менее частые — эрозия роговицы, увеит, кератит, воспаление глаза, фотопсия, блефарит, отек конъюнктивы, конъюнктивит, фолликулы конъюнктивы, гипестезия глаза, мейбомит, эктропион, пигментация передней камеры глаза, мидриаз, катаракта, корки на краях век, астенопия.
менее частые — аллергический дерматит, периорбитальный отек, контактный дерматит, эритема, транзиторная сыпь, изменения цвета волос, необычная структура волос, гипертрихоз, мадароз.
Чем опасен дефицит прибавок веса?

Если на протяжении беременности изначально худая женщина мало прибавляет, при этом питание ее вполне полноценное, такая ситуация считается тревожной. От дефицита массы страдает малыш в утробе, ему не хватает кислорода и питания для полноценного развития. Изначальный дефицит массы тела с недостаточными прибавками, а то и потерей массы грозит аномалиями в развитии плода, его гипотрофией и серьезными заболеваниями после рождения. Дети рождаются с весом менее 2500 г при доношенной беременности. Они ослабленные и болезненные, нередко у них формируются неврологические расстройства или инфекционные болезни сразу после рождения. Кроме того, такая беременность постоянно сопряжена с риском прерывания, начиная с ранних сроков и заканчивая поздними. Все это связано с дефицитом гормонов, сохраняющих беременность.
Особенно опасной будет быстрая потеря веса на фоне беременности. При ней повышается уровень кетоновых тел в крови, что приводит к отравлению ими тела матери и повышению риска пороков развития плода.
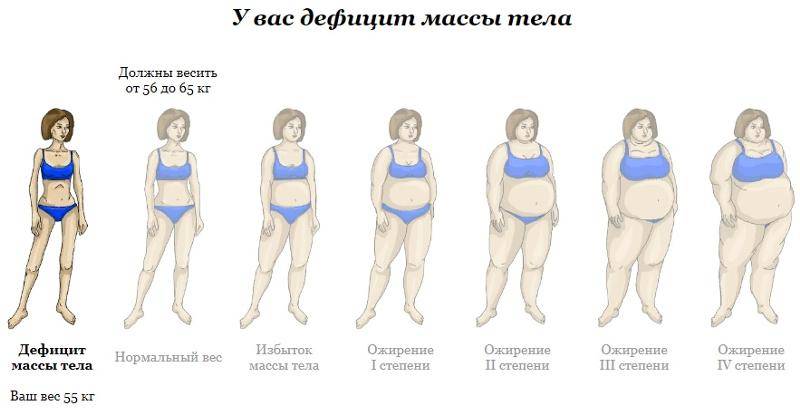
Избыточный вес — опасность для всего организма
Особенно опасны лишние килограммы в доподростковом возрасте, поскольку начинается гормональная перестройка организма ребенка, у него формируются мышцы и скелет. Поэтому если в этом возрасте ребенок перестает активно двигаться, а отдает предпочтение компьютерным играм, то ни к чему хорошему это не приведет.
Лишние килограммы «бьют» практически по всем органам и системам, угрожая формированием тяжелых заболеваний по мере взросления ребенка.
* Сердце и сосуды. Повышение артериального давления, развитие сердечной недостаточности, артериосклероз, стенокардия.
* Пищеварительная система. Панкреатит (воспаление поджелудочной железы), холецистит (воспаление желчного пузыря), склонность к запорам. Иногда жир откладывается в печени и замещает нормальную печеночную ткань, приводя к печеночной недостаточности.
* Эндокринная система. Недостаток гормона поджелудочной железы, отвечающего за усвоение сахара (инсулина), приводит к развитию сахарного диабета второго типа.
* Кости и суставы. Из-за избыточного веса увеличивается нагрузка на кости и суставы. В результате деформируются кости скелета и разрушаются суставы.
* У девочек с лишним весом выше риск бесплодия.
* Нередко наблюдаются расстройства дыхания во время сна: апноэ (эпизоды остановки дыхания), храп.
* Психоэмоциональная сфера. Ребенок, страдающий от лишнего веса, не всегда может разделить со сверстниками многие развлечения, связанные с физической активностью. Он часто слышит в свой адрес насмешки от сверстников, ведь дети порой бывают очень жестоки. В результате он замыкается в себе, у него появляется масса детских комплексов или может развиться даже депрессия.
Причины развития патологии при беременности и родах
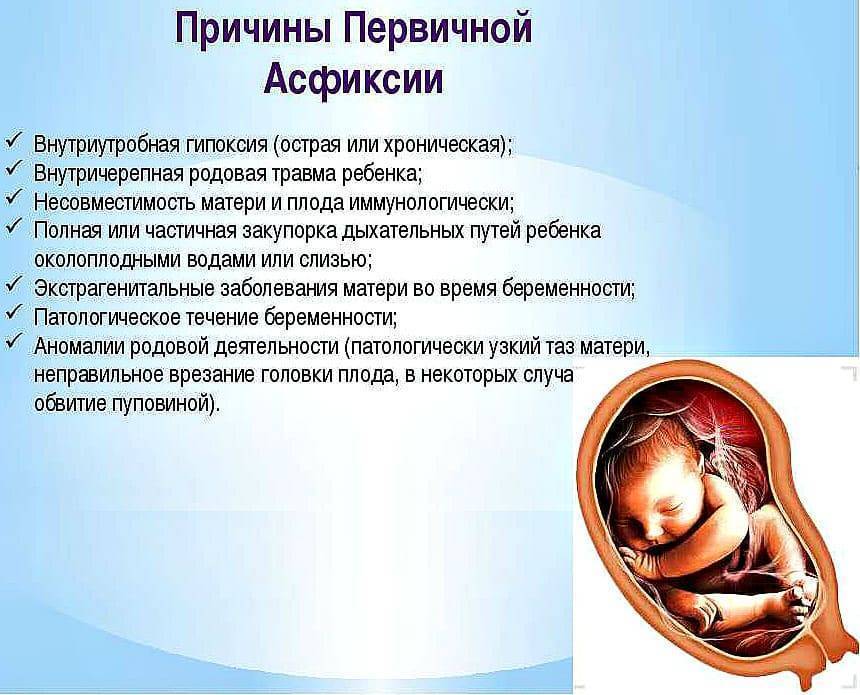
Дистресс в ходе беременности возникает вследствие влияния вредных внешних факторов:
- неправильного питания;
- несоблюдения здорового образа жизни;
- экологии или неблагоприятных условий проживания.
У беременных, страдающих хроническими заболеваниями, высок риск дистресса из-за нарушений в кровоснабжении плода. Угрожающие состояния — это:
- сахарный диабет;
- камни, воспаления в почках, нефриты;
- астма, хронический бронхит;
- анемия;
- гестоз;
- резус-конфликт;
- угроза выкидыша;
- перенашивание беременности;
- у больной матери внутриутробное инфицирование плода.

Дистресс в острой форме возникает во время родов. Часто его причиной становится обвитие пуповины, ее выпадение или пережимание. Некоторые состояния угрожают и жизни матери, в частности, отслоение плаценты, маточное кровотечение. Факторы риска дистресса плода:
- дистресс-синдром в анамнезе;
- многоплодная беременность;
- гемолитическая болезнь;
- плацентарная недостаточность;
- отслойка плаценты;
- асфиксия новорожденного.
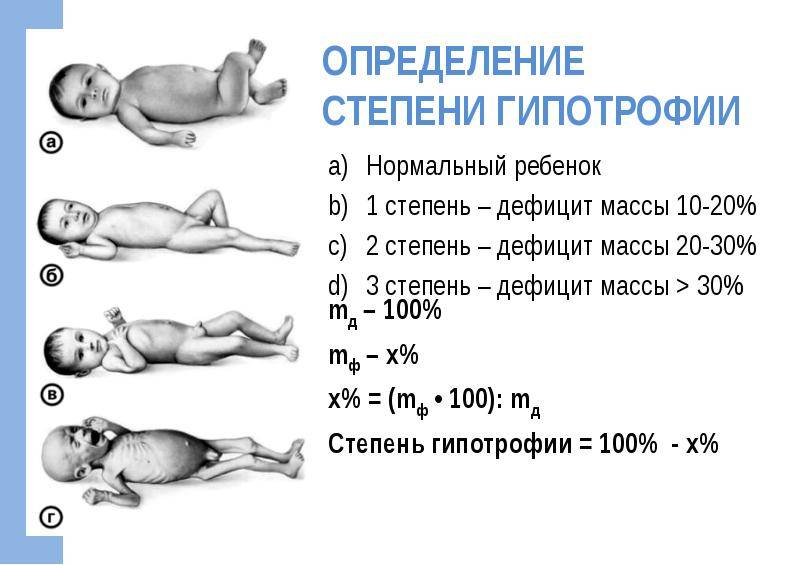
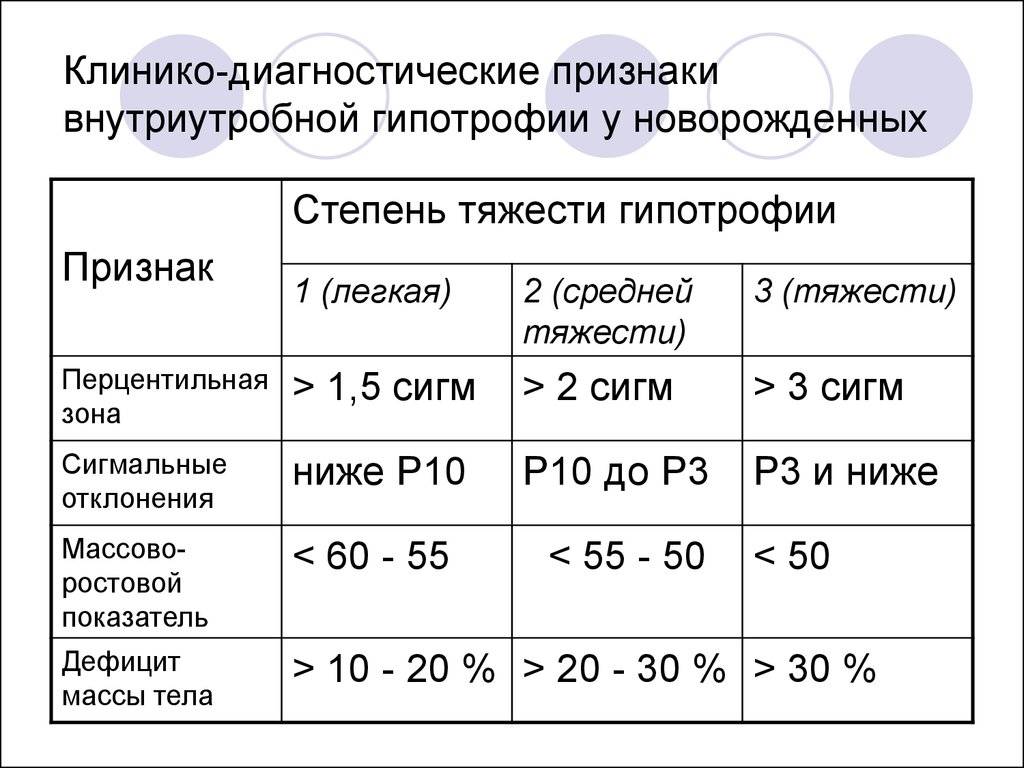
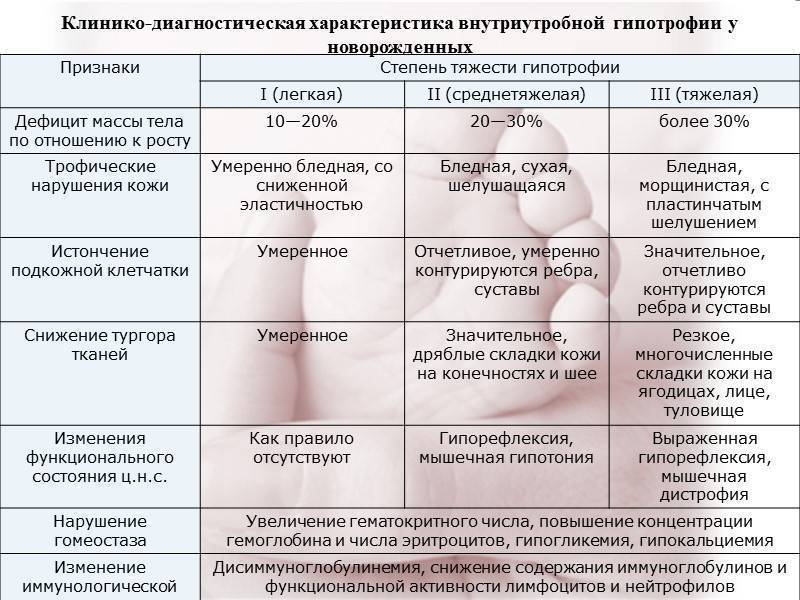
Больной или просто маленький?
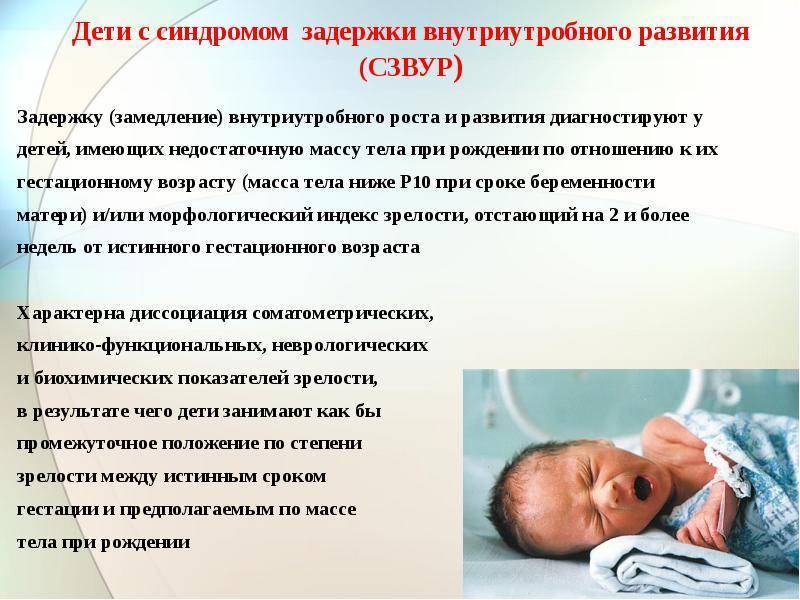
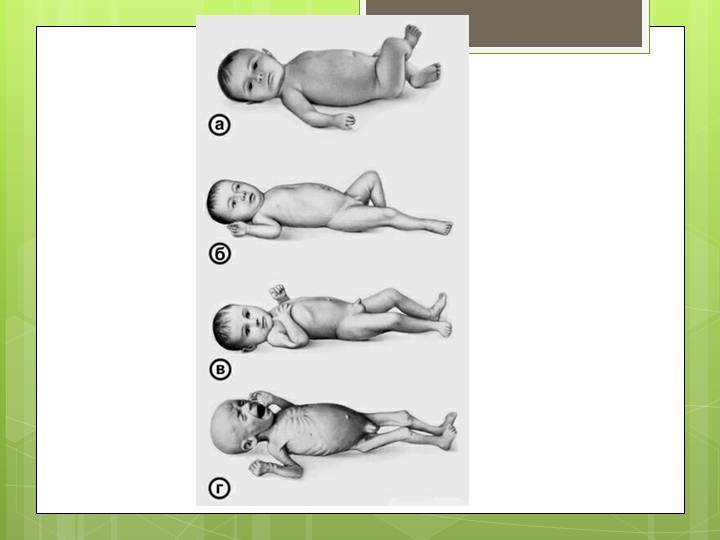
Конечно, не всегда ребенок рождается маленьким вследствие ФПН. Существует понятие «конституционально-маловесный плод». Логично, когда у родителей невысокого роста рождается небольшой ребенок. В этом случае ребенок рождается с малой массой тела, но абсолютно здоровый, не испытывающий дополнительных затруднений в периоде адаптации к внеутробной жизни, как дети, подверженные истинной ЗВУР. Гипотрофичные дети отличаются от маловесных недостаточным функционированием органов
Важно понимать, что ЗВУР — не просто дефицит массы тела, а важный симптом далеко зашедшей ФПН. И самое главное — ФПН может стать причиной внутриутробной гибели плода, так как при нарушении кровообращения в системе «мать-плацента-плод» в крайнем случае может прекратиться доставка кислорода и питательных веществ плоду
Когда бить тревогу?
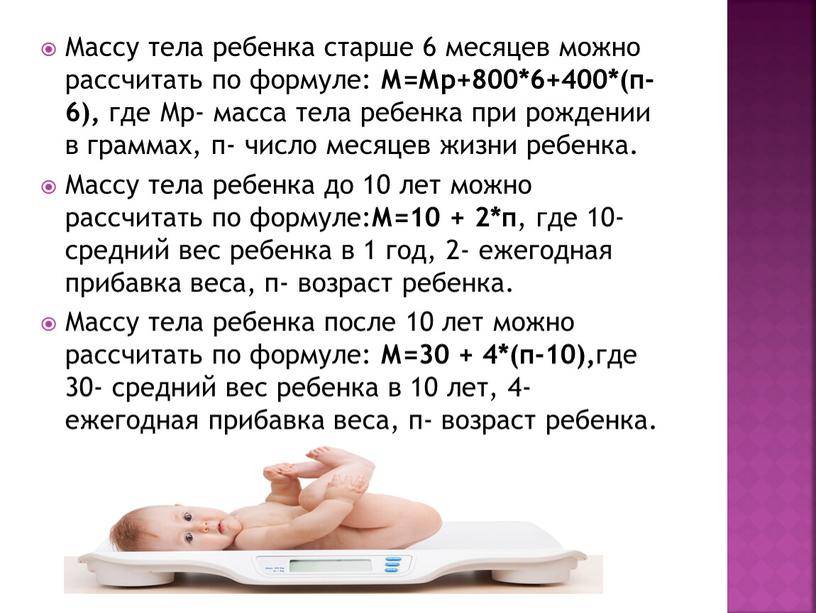
Для детей и подростков не существует универсальной формулы, по которой можно определить соответствие веса тела по отношению к возрасту. Для этого используются центильные таблицы. Они представляют собой схемы, по которым можно сравнить показатели вашего ребенка с показателями других детей того же пола и возраста.
Чтобы понять, как по ним работать, представьте себе выстроившихся в шеренгу сотню детей на уроке физкультуры:
* стоящие в начале шеренги — великаны, опережающие своих сверстников;
* находящиеся ближе к центру соответствуют средневозрастным нормам;
* стоящие в конце строя — самые маленькие, отстающие от сверстников.
В центильных таблицах это отображается следующим образом:
- если вес вашего малыша находится в пределах от 25 до 75 центилей, то это норма
- когда вес меньше этих показателей, то у него недостаток массы тела
- если вес больше, то, возможно, у ребенка избыточная масса тела.
Когда показатели больше или меньше средних, обязательно обратитесь к врачу! В приведенных таблицах по вертикали указан возраст ребенка, а по горизонтали — центили (3, 10, 25, 50, 75, 97).
Опасность дефицита веса, влияние на малыша

На протяжении беременности женщины набирают около 8-13 кг, и если рацион будущей матери полноценный по всем основным компонентам, он покрывает все расходы как материнского организма, так и малыша. Если на фоне беременности изначально худощавая женщина прибавляет в пределах нормативов, это говорит о том, что малыш развивается полноценно и получает все необходимое для роста. Никаких осложнений в течении такой беременности нет, а изначальный дефицит веса — это индивидуальная особенность женщины.
Если же масса тела женщины прибывает недостаточно активно, ее питание ограничено по потреблению каких-либо компонентов (обычно это углеводы с жирами), малыш может страдать от гипотрофии, что формирует задержки роста и веса, приводит к осложнениям. Нередко сюда относится недостаточность плаценты, гипоксия плода, маловодие и развитие гестозов
Важно, чтобы питание женщины было сбалансировано не только по пищевым компонентам, но и по калориям, витаминным и минеральным компонентам.
Обследование
Гинеколог, осматривая беременную, замеряет высоту стояния дна матки, сверяя ее с нормами, рассчитанными для данного срока беременности. Если размеры матки меньше нормы, нужно срочно делать УЗИ плода.
Во время УЗИ специалист фиксирует у плода несколько параметров:
- окружность головы;
- окружность живота;
- объем бедра.
Рассчитывается приблизительная масса плода.
При подозрении на патологии физического развития проводят допплерометрию, показывающую качество кровотока в сосудах плаценты и малыша.
Ещё одно важное исследование — кардиотокография плода, регистрирующая сердцебиение. Норма 120 — 160 уд
в мин. При недостатке кислорода, сердцебиение меняет ритм в большую или меньшую сторону
Какие генетические заболевания плода можно увидеть на УЗИ, когда проходить
В 1 семестре на сроке от 10 до 14 недель (до 10 недели УЗИ неинформативно) беременная проходит исследование, именуемое скринингом. Он состоит из биохимического анализа крови и УЗИ исследования эмбриона. Результатом скрининга является выявление следующих патологий:
- синдром Дауна
- синдром Патау
- синдром Эдвардса
- синдром Шерешевского-Тернера
- синдром Карнелии де Ланге
- синдром Смита-Лемли-Опитца
- синдром Прадера-Вилли
- синдром Энжельмена
- синдром Лангера-Гидеона
- синдром Миллера-Диккера
- аномалия ДиДжорджи
- синдром Уильямса
- опухоль Вильмса
- триплоидия (когда хромосом не 46 по2 в каждой паре, а 69, т.е. по три, а не по две)
- дефект нервной трубки
На 20-24 неделе делается ещё одно УЗИ. Среди генетических заболеваний плода, видимых на ультразвуковом исследовании во 2 семестре, можно отметить:
- анэнцефалия (отсутствие головного мозга, точность диагностики 100%)
- патология брюшной стенки (86%)
- патология развития конечностей (90%)
- грыжа спинного мозга (87%)
- патология развития или отсутствие почек (85%)
- наличие отверстия в диафрагме, которая разделяет брюшную полость и грудную клетку (85%)
- гидроцефалия или водянка головного мозга (100%)
- аномалии сердца (48%)
На 3 семестре проводится допплерометрия – УЗИ исследование с определением сосудистой системы плода, плаценты и матери. Начиная с 23 недели беременности проверяются артерия пуповины, маточная артерия и средняя мозговая артерия. Исследуется систолический (при сокращении сердечной мышцы) и диастолический (при расслаблении сердечной мышцы) кровоток. У малыша с хромосомными нарушениями кровоток атипичен.
Причины отставания в развитии и росте
Симметричная задержка развития чаще возникает из-за хромосомных и генетических нарушений плода, гипофункции (гипотиреоза) щитовидной железы у материи и недостаточности работы гипофиза (гипофизарного нанизма), вырабатывающего гормон роста соматропин. Влияют на развитие плода опасные инфекции, перенесенные матерью в период беременности — краснуха, токсоплазмоз, герпес и цитомегаловирус. Их определяют как ТОРЧ комплекс.Асимметричная форма задержки развития связана с патологиями плаценты — фетоплацентарной недостаточностью, возникающей в третьем триместре беременности. ФПН приводит к гипоксии (кислородному голоданию) плода. Причины фетоплацентарной недостаточности — поздний гестоз, многоплодная беременность, дефекты пуповины, предлежание и сосудистая недостаточность плаценты.
Причины развития диабета у детей
Наиболее частая форма диабета у детей — инсулиннезависимый сахарный диабет II типа. В этиологии болезни лежит снижение чувствительности к инсулину.
Наследственность
Данный тип диабета наследуется с вероятностью в 80%, если один из родителей страдает этим заболеванием. Если инсулиннезависимый диабет диагностирован у обоих родителей, вероятность наследования болезни составляет почти 100%. Проявиться заболевание может как в раннем детском возрасте, так и в подростковом или взрослом.
Во время беременности будущая мать с диагностированным диабетом или находящаяся в группе риска должна внимательно и регулярно проверять уровень сахара в крови. Сахар, проникая через плацентарный барьер и накапливаясь в тканях плода, провоцирует развитие диабета у ребенка.
Переедание, преобладание быстрых углеводов в меню
Максимальных показателей риск развития нарушений углеводного обмена достигает к 5 годам. В этом возрасте дети уже активно употребляют в пищу практически всю «взрослую» еду, хотя поджелудочная железа начинает полноценно функционировать в среднем к 6 годам. Таким образом, неполноценный рацион с преобладанием быстрых углеводов, сладостей, выпечки нагружает поджелудочную, еще не вырабатывающую необходимое количество инсулина.
И в более старшем возрасте подобные нарушения питания приводят к ожирению и истощению клеток, ответственных за производство инсулина. Но критический период с 5 до 6 лет чаще всего является стартовым в заболевании сахарным диабетом.
Вирусные заболевания
Грипп любого типа, эпидемический паротит («свинка»), краснуха, вирусный гепатит — эти вирусные инфекции негативно действуют на поджелудочную железу. Если у ребенка есть наследственная предрасположенность к диабету, вирусные заболевания могут способствовать его манифестации.
К факторам риска также относят гиподинамию, приводящую к ожирению, и частые острые респираторные вирусные заболевания. Однако основными факторами в этиологии диабета у детей считаются наследственная склонность и выраженные нарушения в питании ребенка.
Медикаментозная подготовка к беременности
В медицине принято различать 2 класса препаратов:
- Аллопрепараты (ксенобиотики) — это лекарственные средства, которые по своей природе всегда чужеродны организму. Он их «не ждет», т.к. эти средства вмешиваются в его привычную работу для того, чтобы найти поломку и попытаться ее устранить.
- Нутрицевтики, в том числе пептидные биорегуляторы — это вещества, которые необходимы для правильной работы организма, они участвуют во всех биохимических реакциях, помогая поддерживать оптимальный уровень жизнеобеспечения. Всасывание и метаболизм нутрицевтиков происходит физиологичным образом.
О пептидных биорегуляторах заговорили впервые в 1999 году, когда Гюнтер Блобел открыл в белке особый участок — транспортный код. Это фрагмент белковой молекулы, который управляет ее транспортом и местонахождением в клетке, что и является основой биорегуляции. Именно этот механизм одним из первых страдает при функциональных нарушениях и органических заболеваниях. А как же устранить этот сбой?
Для нормализации процессов саморегуляции в организме созданы вещества органотропного действия, то есть действующие прицельно на конкретный орган.
Для восстановления повреждений на клеточном уровне в программу подготовки к зачатию, в последние годы рекомендуется добавлять Овариамин
Этот пептидный биорегулятор естественным и безопасным образом помогает оздоровить яичники, что особенно важно в современных условиях
Овариамин действует на клеточном уровне, способствуя улучшению созревания яйцеклетки и повышению ее качества. Средство действует сбалансированно: если есть гипофункция, то происходит активация, а если есть гиперфункция — то блокирование.
Овариамин — это:
- натуральный состав, представленный комплексами натурального происхождения, содержащими пептиды, нуклеиновые кислоты, микроэлементы и витамины;
- высокая безопасность — отсутствие вреда для организма подтверждены серией исследований и имеют соответствующие свидетельства о регистрации;
- результативность — эффективность в восстановлении работы яичников подтверждена Решением Экспертов Института Питания РАМН.
Овариамин помогает яичникам функционировать правильно, так как задумано природой и нивелирует негативное влияние внешних и внутренних факторов, обязательно присутствующих в жизни современной женщины. Пептидные биорегуляторы направленного действия подготавливают организм к успешному зачатию.
На этапе подготовки важно позаботиться и о запасах железа в женском организме. Зачастую они снижены, а дефицит этого микроэлемента предрасполагает к анемии
Как результат — быстроделящиеся клетки плода оказываются в состоянии энергетического голода. Развивающиеся органы не получают нужное количество кислорода, что создает предпосылки для формирования сначала функциональных, а затем органических расстройств. У матери железодефицит приводит к аналогичным последствиям, а также может нарушать работу иммунной системы, делая ее организм более подверженным инфекциям.
В рамках медикаментозной подготовки профилактическая доза железа составляет 30-60 мг в день. У женщин с анемией потребность выше. Предрасполагают к малокровию следующие состояния:
- обильные менструации;
- короткий менструальный цикл;
- нарушение процессов всасывания в кишечнике на фоне заболеваний пищеварительного тракта;
- вегетарианство.
В группе риска требуется проведение скрининга на выявление скрытого железодефицита и своевременная коррекция выявленных нарушений.
Медикаментозная подготовка к беременности также иногда включает прием гормональных препаратов. В первую очередь речь идет о натуральном прогестероне. Начинать лечение рекомендуется еще на подготовительном этапе женщинам из группы риска. В эту категорию включают пациенток со следующими факторами:
- две и более потери беременности в анамнезе;
- раннее формирование плацентарной недостаточности;
- поликистозные яичники;
- миома матки;
- недостаточность лютеиновой фазы;
- иммунные формы нарушенной фертильности и т.д.
Прогестерон играет важную роль в процессе подготовки к беременности, потому что оказывает комплексное воздействие — готовит эндометрий (слизистую матки) к будущей имплантации, подавляет иммунные реакции, помогает хориону (будущей плаценте) прикрепиться к стенке матки и т.д. После того, как наступила беременность, женщинам из группы риска прогестероновые препараты нельзя резко отменить — прием продолжают до тех пор, пока гинеколог не проинформирует о необходимости его окончания.
Когда и почему возникают генетические патологии плода: риски по возрастам
Аномалии развития плода закладываются уже в момент оплодотворения сперматозоидом яйцеклетки. Например, такая патология, как триплоидия (наличие трех хромосомом в ряду цепочки, а не двух, как положено), возникает в случае проникновения в яйцеклетку двух сперматозоидов, каждый из которых оставляет по одной хромосоме. Естественно, с таким набором живой организм не может выжить, поэтому на определённом этапе происходит выкидыш или замершая беременность.
В целом хромосомные патологии разделяются на 4 группы:
- Гаметопатия. Патология имеется ещё до зачатия в самом сперматозоиде или яйцеклетке, т.е. это генетическое заболевание — врожденная патология.
- Бластопатия. Аномалии возникают в первую неделю развития зиготы.
- Эмбриопатия. Повреждения эмбрион получает в период от 14 до 75 дней после зачатия.
- Фетопатия. Заключается в формировании патологии развития плода начиная с 75 дня после оплодотворения.
Данные статистики наводит на мрачные мысли. Так, риск рождения малыша с хромосомными аномалиями у 20-летних женщин составляет 1:1667, а у 35-летних уже 1:192. А на деле это означает, что в 99,5% случаев ребёнок у тридцатипятилетней матери родится здоровым.
Физиология развития плода в утробе матери
Долгих девять месяцев малыш растет и набирается сил, готовясь появиться на свет. Все это время он «проживает» в животе у мамы, существуя за счет ресурсов ее организма.
До момента рождения органы дыхания плода не функционируют. Впервые легкие малыша «заработают» во время первого вдоха — сразу после появления на свет. До этого момента снабжение плода кислородом совершается через плаценту. Кислород из крови матери проникает в кровь плода через ворсинки плаценты. Из крови плода через плаценту в кровь матери поступает углекислый газ.
Взрослому человеку для насыщения клеток и тканей организма кислородом необходимо сделать вдох. Кислород, содержащийся во вдыхаемом воздухе, заполнит легкие и через стенки мельчайшего элемента дыхательной системы — альвеолы — проникнет в маленький кровеносный сосудик, капилляр. В кровеносном русле молекулы кислорода «захватит» переносчик, гемоглобин, и доставит источник силы к каждой клетке организма.
Малыш получает кислород в «готовом к употреблению» виде — растворенным в крови. Вдох и выдох, а также газообмен на уровне легких за него осуществляет мама. За качество и скорость газообмена между мамой и малышом отвечает плацента. Плод растет и развивается очень быстро, обмен веществ у него интенсивный, а значит, потребность в кислороде всегда высокая.
Функции пищеварения плода в период внутриутробного развития также замещает плацента. Именно через плаценту (как через таможню) из организма матери доставляются питательные вещества для малыша. В плаценте вырабатываются ферменты, расщепляющие питательные вещества. Белки, жиры и углеводы, находящиеся в крови матери, захватываются ворсинами плаценты, подвергаются ферментативной переработке и доставляются к плоду в состоянии, пригодном для усвоения его организмом. Некоторые продукты расщепления белков и углеводов (аминокислоты, глюкоза), а также неорганические соли и вода проникают через плаценту путем диффузии. От матери к плоду через плаценту переходят витамины и микроэлементы, необходимые для развития и жизнедеятельности растущего организма малыша.
Таким образом, развитие плода полностью зависит от питательных веществ, поступающих из организма матери. Завтрак, обед и ужин будущей мамы перерабатывается в ее пищеварительном тракте, полезные для работы организма вещества — белки, жиры, углеводы, витамины — всасываются в кровеносное русло и с током крови доставляются в плаценту. Плацента завершает переваривание и отправляет «полезное меню» малышу. Получается, что за поставку и качество питания, в конечном счете, тоже отвечает плацента.