SQLITE NOT INSTALLED
Диагноз
Диагноз муковисцидоза определяется данными клинических и лабораторных методов обследования пациента.
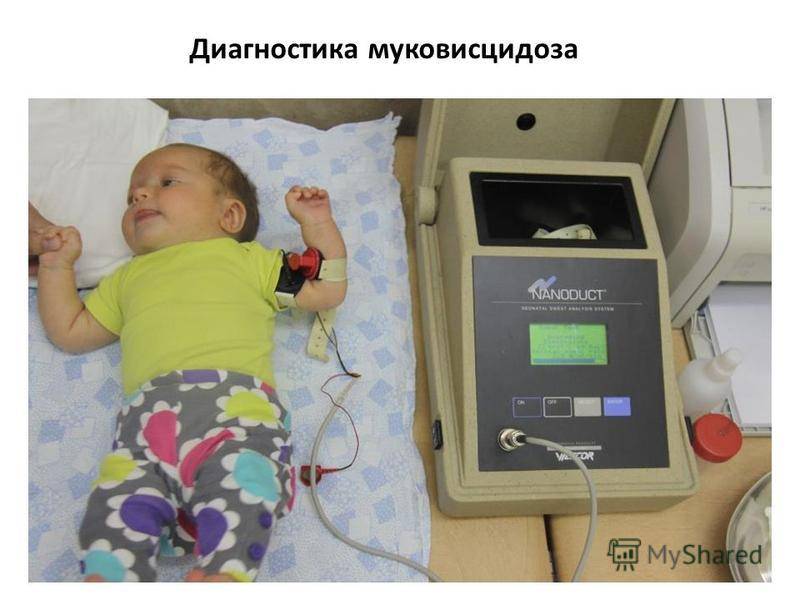
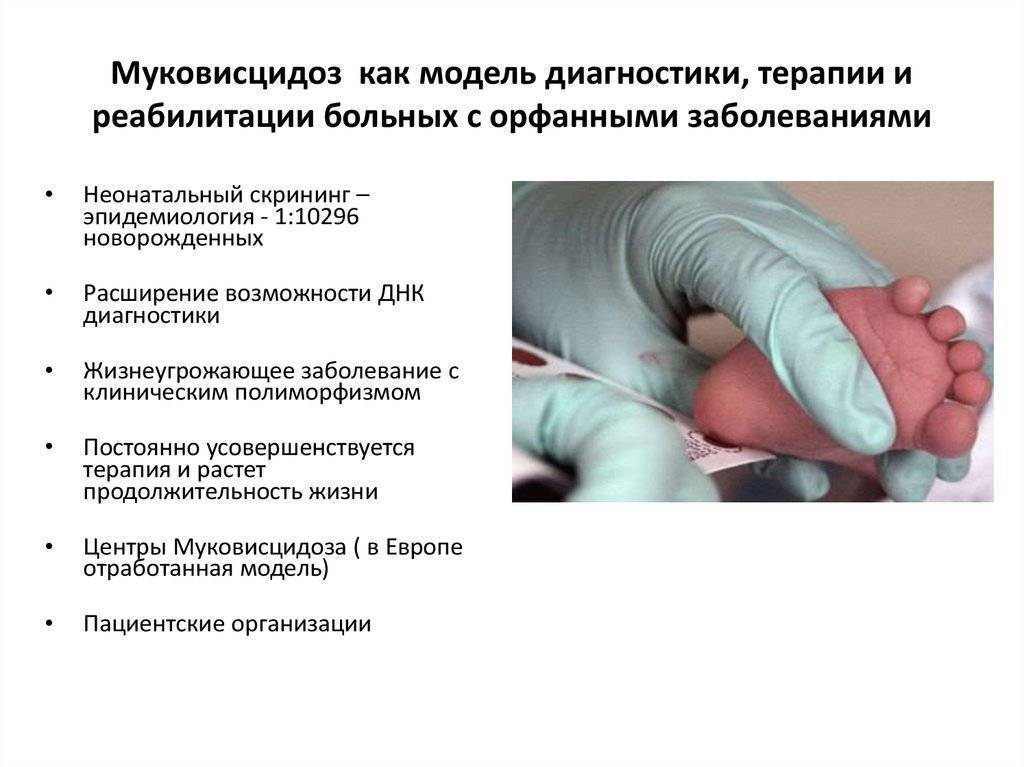
В целях ранней диагностики муковисцидоз входит в программу обследования новорождённых на наследственные и врождённые заболевания. Исследуют уровень иммунореактивного трипсина в сухом пятне крови. При положительном результате тест повторяют на 21—28 день жизни. При повторном положительном результате назначают потовый тест.
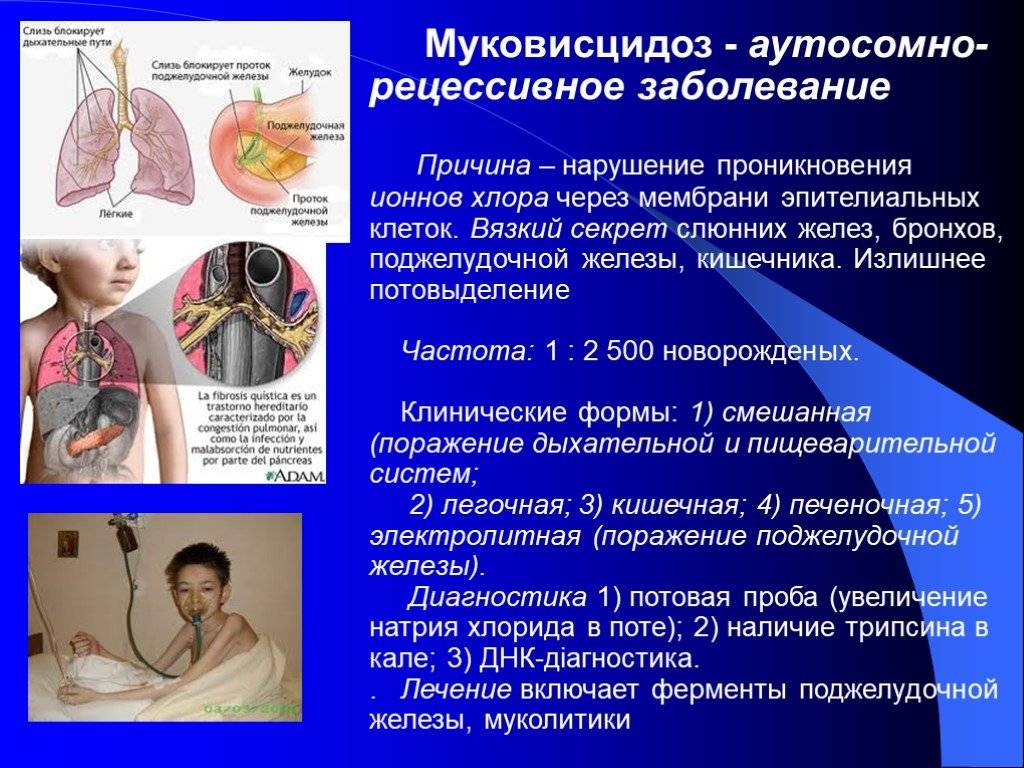
Для постановки диагноза заболевания необходимо наличие четырёх основных критериев: хронический бронхолёгочный процесс и кишечный синдром, случаи муковисцидоза у сибсов, положительные результаты потового теста. Пот для исследования собирают после электрофореза с пилокарпином. Минимальное количество пота, необходимое для получения достоверного результата, составляет 100 мг. Разница между показателями натрия и хлора в пробе не должна превышать 20 ммоль/л, в противном случае исследование повторяют. При отработанной методике допустимо определение одного из ионов. У здоровых детей концентрация ионов натрия и хлора в поте не должна превышать 40 ммоль/л. Диагностически достоверным критерием муковисцидоза является содержание ионов хлора выше 60 ммоль/л и натрия — выше 70 ммоль/л. Для подтверждения диагноза требуется положительный трёхкратный потовый тест с содержанием хлоридов пота выше 60 ммоль/л
Важное значение в диагностике муковисцидоза имеет копрологическое исследование.
В копрограмме больного муковисцидозом наиболее характерным признаком является повышенное содержание нейтрального жира, но возможно наличие мышечных волокон, клетчатки и крахмальных зерен, что позволяет определить степень нарушения ферментативной активности желез желудочно-кишечного тракта. Под контролем данных копрологического исследования проводят коррекцию дозы панкреатических ферментов.
Ориентировочными методами для диагностики муковисцидоза являются определение протеолитической активности кала рентгенологическим тестом, активности ферментов поджелудочной железы в дуоденальном содержимом, концентрации натрия в ногтях и секрете слюнных желез. В качестве скрининг-теста в периоде новорождённости используют метод определения повышенного содержания альбумина в меконии — мекониальный тест (в норме содержание альбумина не превышает 20 мг на 1 г сухой массы).
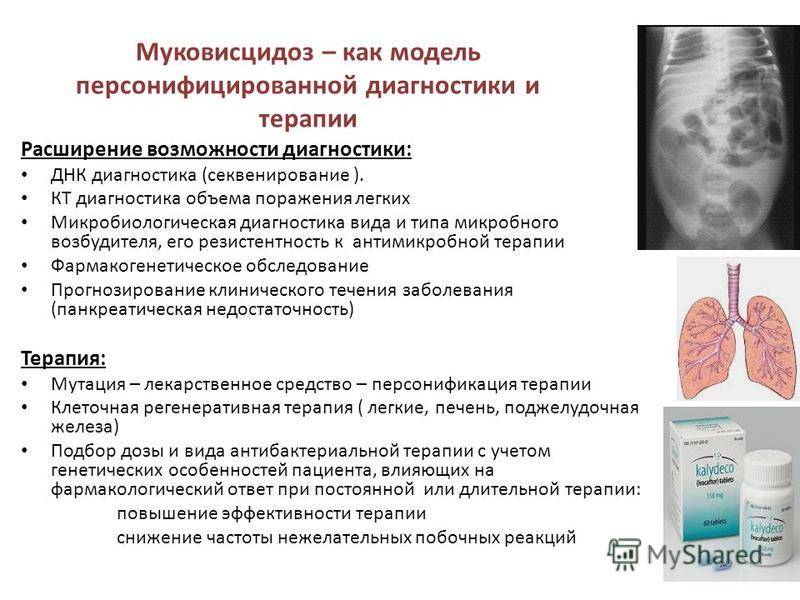
Особое место в диагностике занимает молекулярно-генетическое тестирование. В настоящее время в России по наличию известных мутаций в гене CFTR доступны идентификации 65—75 % больных муковисцидозом, что не даёт возможности использовать для верификации диагноза заболевания только молекулярно-генетическое обследование.
Диагностика муковисцидоза
Общие признаки: отставание в физическом развитии, рецидивирующие хронические заболевания органов дыхания, полипы носа, упорно текущий хронический гайморит, хронический бронхит, рецидивирующий панкреатит, дыхательная недостаточность. Хронические колиты, холециститы у родственников.
Потовый тест: ионофорез с пилокарпином. Повышение хлоридов более 60 ммоль/л — вероятный диагноз; концентрация хлоридов более 100 ммоль/л — достоверный диагноз. При этом разница в концентрации хлора и натрия не должна превышать 8—10 ммоль/л. Потовый тест для постановки окончательного диагноза должен быть положительным не менее трёх раз. Потовую пробу необходимо проводить каждому ребёнку с хроническим кашлем.
Химотрипсин в стуле: проба не стандартизована — нормативные значения разрабатываются в конкретной лаборатории.
Определение жирных кислот в стуле: в норме менее 20 ммоль/день. Пограничные значения — 20—25 ммоль/день. Проба положительна при снижении функции поджелудочной железы не менее чем на 75 %.
ДНК-диагностика наиболее чувствительная и специфическая. Ложные результаты получают в 0,5—3 % случаев. В России относительно дорого.
Пренатальная диагностика: исследование изоэнзимов тонкокишечной щелочной фосфатазы из околоплодных вод, возможно с 18—20 недели беременности. Ложноположительные и ложноотрицательные значения получают в 4 % случаев.
Муковисцидоз: излечение не существует, но лечить можно
Будем честны: сегодня медицина не может излечить муковисцидоз полностью. Радикальным методом лечения муковисцидоза могла бы быть либо доставка нормальных копий пораженного гена к нужным клеткам (генотерапия), либо прием лекарств, которые играли бы в клеточном транспорте роль, сходную с ролью нужного белка. И хотя первые исследования проводятся, в том числе в России, оба пути связаны с большими трудностями и пока не реализованы. Конечно, исследователи надеются, что поколение детей, рождающихся сейчас, сможет получить не просто лечение, но и излечение. Однако обещать это наверняка никто не может. Определенные надежды на будущее искоренение болезни связаны с генетическим тестированием. В большинстве случаев можно выяснить, являются ли муж и жена носителями заболевания и возможно ли рождение у них больного ребенка. Возможна и пренатальная (т.е. дородовая) диагностика плода во время беременности.
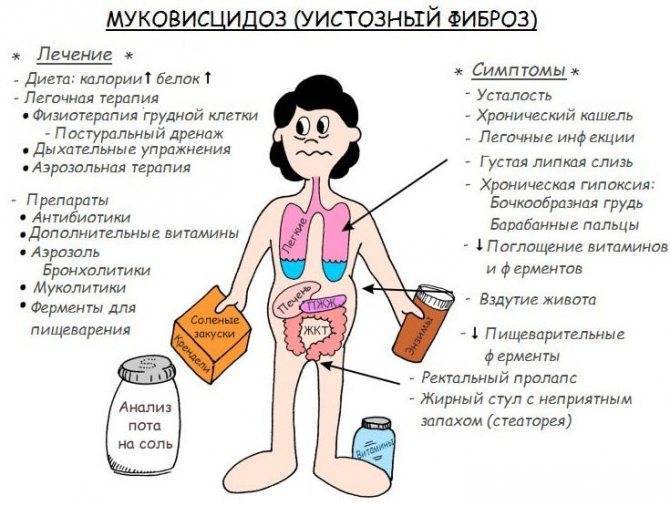
Однако понимание того, что болезнь нельзя излечить, не означает, что ее не надо лечить. Да, пока невозможно бороться с причиной, но можно и нужно смягчать последствия – удалять из бронхов вязкую мокроту, бороться с инфекциями, замещать недостающие ферменты и витамины. Ведь известны и другие заболевания (например, сахарный диабет), которые нельзя излечить полностью, но при должном лекарственном обеспечении больные ведут полноценную и достаточно продолжительную жизнь. Чем раньше установлен диагноз, чем раньше начато лечение больного с муковисцидозом, тем легче будет его состояние, тем дольше и лучше он проживет. Раньше этих больных считали обреченными – дети с тяжелой формой муковисцидоза погибали в течение первых лет жизни. И сейчас в российской глубинке врачи иногда считают, что помочь этим больным нельзя, и фактически опускают руки. А ведь сейчас для такого мнения нет оснований и оправданий. Комплексная лекарственная терапия этой болезни изменила представление о ней. Буквально за последнее десятилетие достигнут огромный прогресс. С каждым годом больные живут все дольше и полноценнее. В западноевропейских странах тем детям, которые сейчас проходят лечение от муковисцидоза, могут гарантировать в среднем 35-40 лет жизни, и эта цифра продолжает расти. Представьте себе пожилого человека с муковисцидозом – для Запада в этом уже нет ничего невероятного. Однако в России положение хуже, ожидаемая продолжительность жизни больных обычно составляет 20-25 лет, редко больше. Лишь немногим «долгожителям» сейчас под сорок.
Для решения проблем, связанных с данным заболеванием, для своевременной диагностики, постановки диагноза, регистрации больного муковисцидозом – родители могут обращаться к специалистам в данной области.
В г. Красноярске можно получить консультацию в Краевом диагностическом Центре медицинской генетики (главный врач – Елизарьева Татьяна Юрьевна) и Региональном центре муковисцидоза (располагается на базе Легочно-аллергологического центра Краевой клинической больницы – руководитель Ильенкова Наталья Анатольевна, врач-консультант Чикунов Владимир Викторович – тел. 220-15-45, 259-60-27, www.mucoviscidos.ru).
Online-консультации врачей
| Консультация сурдолога (аудиолога) |
| Консультация сосудистого хирурга |
| Консультация оториноларинголога |
| Консультация офтальмолога (окулиста) |
| Консультация семейного доктора |
| Консультация ортопеда-травматолога |
| Консультация дерматолога |
| Консультация диетолога-нутрициониста |
| Консультация сексолога |
| Консультация онколога-маммолога |
| Консультация аллерголога |
| Консультация анестезиолога |
| Консультация психоневролога |
| Консультация детского психолога |
| Консультация педиатра |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
История муковисцидоза как болезни
Уже в ХVII веке жители британских островов обреченно констатировали: «Если родитель, поцеловавший своего грудного малыша, ощутил на губах сильный «соленый привкус» – ребенку долго не прожить» («Woe is the child who tastes salty from a kiss on the brow, for he is cursed, and soon must die» – Northern European folklore). Как болезнь – МВ передавался из поколения в поколение и убивал людей прежде, чем у них появлялось потомство. Медицинский генетик Ксавьер Эстивиль предположительно указал, что мутация delF508 возникла приблизительно около 52 000 лет назад. После проведения очередных исследований было предположено, что мутация является защитным фактором к развитию диареи, которая часто являлась причиной смерти при холере. Первое исчерпывающее описание симптомов МВ и изменений, возникающих в органах при этом заболевании сделала американский патологоанатом Дороти Андерсон в 1938 году (Andersen DH. Cystic fibrosis of the pancreas and its relation to celiac disease. A clinical and pathologic study. Am J Dis. Child 1938; 56:344-99). В 1953 г. Пауль ди Сант Агнезе с сотрудниками описал феномен повышенного содержания электролитов в потовой жидкости у больных MB, что в дальнейшем в 1959 году Гибсоном и Куком было положено в основу метода пилокарпинового электрофореза для сбора пота, который используется и в настоящее время для диагностики МВ. В августе 1989 г. ученые Лап-ши Цу и Джек Риордан в сотрудничестве с доктором Францисом Коллинсом объявили об открытии гена CFTR, ответственного за МВ.
Частота встречаемости МВ в популяциях различна, среди представителей европеоидов составляет от 1:600 до 1:12000 новорожденных, среди афро-американцев распространенность 1:15000. В Испании 1: 7700, в азиатских странах 1:31000. В США число больных МВ превышает 30000, в том числе взрослых около 50%, а в странах Западной Европы больных МВ – более 35000. В России насчитывается их более 6 млн., в СНГ – 10 млн., в США -12,5млн., в мире – 275 млн.
Диагностика муковисцидоза у детей
Без должной терапии пациенты с таким диагнозом обречены. Организм не в силах справляться с нагрузкой, которую создает густой секрет желез внутренней секреции. Диагностика муковисцидоза у детей должна быть ранней. По этой причине она входит в программу массового скрининга новорожденных детей. Постановка диагноза проводится на основе клинической картины и анализов. В АО «Медицина» (клиника академика Ройтберга) в центре Москвы используют передовое оборудование, имеется собственная лаборатория и штат опытных врачей.
У новорожденных детей из пятки берут кровь (проба Гатри) для анализа генов. Результаты дополняют рядом других тестов. Анализ крови берут также на печеночные пробы, на определение уровня глюкозы, уровень углекислого газа и кислорода, чтобы определить наличие осложнений при заболевании. Во время диагностики большое значение имеет сбор анамнеза. Если есть факторы риска, то дополнительно проводят анализ на наличие пищеварительных ферментов. Для окончательного подтверждения диагноза требуется потовая проба и генетический тест.
Зачем проводят пробу пота
Муковисцидоз у детей симптомы может проявлять разные, а проба пота позволяет рассмотреть детальнее клиническую картину. Для получения материала поводят стимуляцию в области предплечья с помощью электрофореза с пилокарпином. Проба пота исследуется на предмет количества хлоридов (концентрация). Этот тест можно проводить с 2-дневного периода, поскольку через 48 часов после рождения он показывает объективные данные. Сложность в ранней диагностике в этом периоде состоит в невозможности получить достаточное количество пота для пробы. Необходимо > 75 мг на фильтровальной бумаге. До 2-недельного возраста собрать такой объем материала не всегда получается. Если анализ показал положительные результаты, для его подтверждения понадобится 2 повторные пробы пота. В возрасте до 6 месяцев нормальный показатель хлоридов составляет 29 ммоль/л, промежуточный – 30-59 ммоль/л. Превышение цифры в 60 ммоль/л свидетельствует об аномальном количестве хлоридов.
Оценка работы поджелудочной железы
Муковисцидоз у детей симптомы и признаки может проявлять сразу после рождения. Младенцы изначально не имеют проблем с работой поджелудочной железы. Опасность состоит в наличии двух «тяжелых» мутаций. И оценка всех факторов позволяет определить уровень прогрессии недостаточности поджелудочной железы. Анализ проводится на основе измерений экскреции жира с фекалиями, которым не более 72 часов. Контролю также подлежит концентрация человеческой панкреатической эластазы в стуле.
Дополнительные методы исследований
Дополнительные методы используются для уточнения состояния здоровья в зависимости от локации заболевания и оценки работы внутренних органов. Муковисцидоз у детей симптомы проявляет сложные, которые требуют коррекции. Дополнительные методы исследований дают возможность выбрать правильный путь относительно будущей терапии. В их состав входят:
- анализ кала;
- анализ выделяемый мокроты из бронхов;
- бронхография и бронхоскопия;
- МРТ и рентгенография;
- спирография.
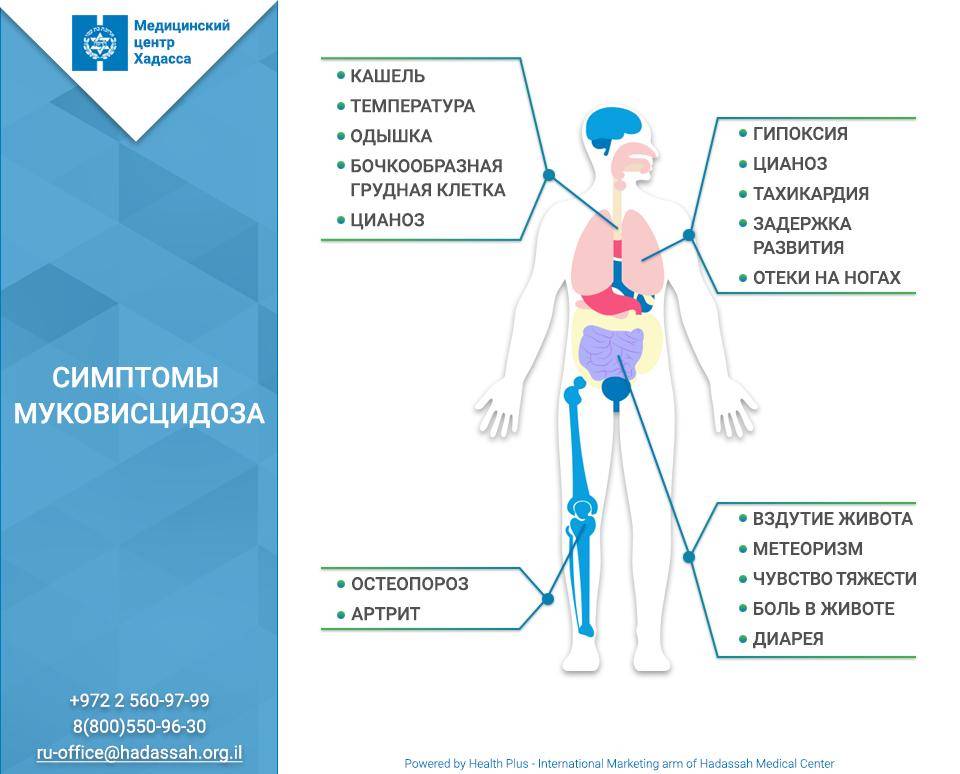
Клинические проявления
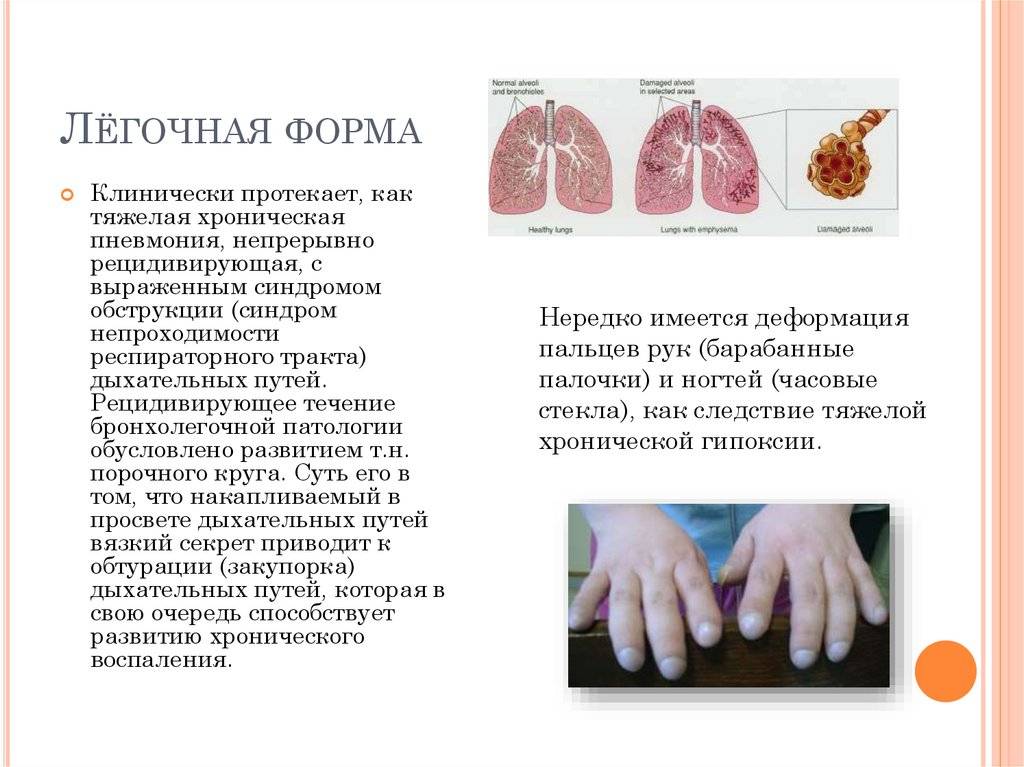
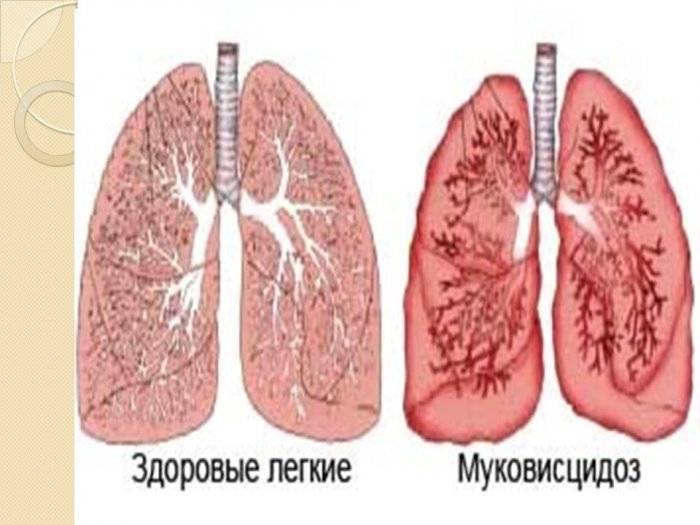
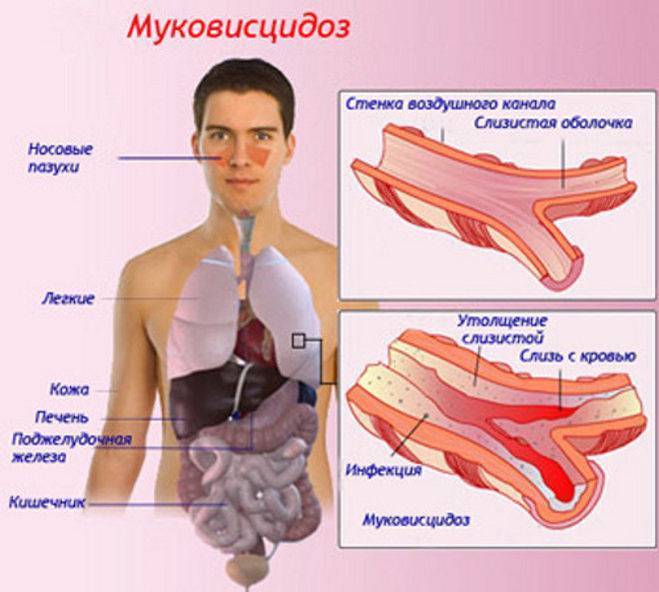
Легочная форма МВ проявляется деформацией грудной клетки (бочкообразная, килевидная, воронкообразная); признаками хронической гипоксии тканей: изменение ногтевых фаланг пальцев по типу «барабанных палочек» и ногтей в виде «часовых стекол»; одышкой (чаще смешанного характера); постоянным сухим, навязчивым кашлем; мокрота вязкая, обычно слизисто-гнойная, вызывает сужение бронхов; перкуторный звук – коробочный; в легких прослушивается жесткое или ослабленное дыхание над поверхностью легких; хрипы сухие, влажные (в период обострения заболевания хрипы могут отсутствовать).
Кишечная форма МВ. Изменения со стороныротовой полости проявляется увеличением слюнных желез (у 90% больных МВ), кандидозным стоматитом, кариозным разрушением зубов. Изменения со стороны пищевода и желудка – гастроэзофагальным рефлюксом. Со стороны кишечника – мекониальный илеус, ректальный пролапс, фиброзирующая колонопатия, учащение стула до 2-5 раз в сутки (обильный, жирный, серого цвета, с резким зловонным запахом). Со стороны печени и желчевыводящих путей – холестаз, холестатический неонатальный гепатит, гепатоспленомегалия, синдром портальной гипертензии, желчные камни.
Смешанная (легочно-кишечная) – характеризуется сочетанием респираторных клинических проявлений с кишечными. Атипичная форма муковисцидоза – протекает с изолированным поражением отдельных экзокринных желез (например, печени), а также проявляется легкими стертыми формами. Общие симптомы для всех форм МВ – отставание в физическом развитии, утомляемость или сниженная способность к обучению, дистрофические изменения кожи (сухая, шелушится, истончается, волосы ломкие, теряют блеск, приобретают сероватый оттенок, ногти легко ломаются, слоятся, на них появляются линейные утолщения в виде полосочек, беловатых пятен).
Критериями обострения бронхолегочного процесса (при сочетании 3 и более признаков) являются лихорадка выше 38 градусов более 4-х часов в сутки, появление и усиление одышки, усиление кашля, увеличение количества мокроты и изменение ее по характеру (от светлой к темно-зеленой), снижение веса на 1 кг и более (или на 5 % и более), снижение толерантности к физическим нагрузкам, новые физикальные изменения в легких (как локальные, так и диффузные), новые изменения на рентгенограмме легких, снижение ОФВ 1 – на 10 % и более, снижение сатурации кислорода на 10 % и более.
Осложнения при МВ: ателектаз, абсцесс, пневмоторакс, пиопневмоторакс, легочное сердце, кровохарканье, легочное и желудочное кровотечение, гайморит, отечный синдром, эквиваленты мекониевого илеуса, выпадение прямой кишки, отставание в физическом развитии.
Морфологическая картина. Позволяет проследить стадийность развития MB в разные сроки заболевания. Наиболее информативным морфологическим маркером является кистозный фиброз поджелудочной железы (изменение ее размеров и плотная консистенция).
Диагностика МВ. Обязательные лабораторные исследования – клинический анализ крови – 1 раз в 10 дней; биохимическое исследование крови (СРБ, сиаловые кислоты, серомукоид, АлАТ, АсАТ, сахар крови, протеинограмма, амилаза, билирубин); газовый состав крови, потовая проба, микроскопическое и бактериологическое исследование мокроты, копрограмма, исследование фекальной эластазы, липидограмма кала, генетический анализ (выявление патологических мутаций). Дополнительные лабораторные исследования. Выделение антигена грибов и серодиагностика. Обязательные инструментальные исследования. Рентгенография грудной клетки в 2 проекциях, УЗИ внутренних органов (печень, поджелудочная железа), исследование функции внешнего дыхания (спирография, бодиплетизмография). Дополнительные инструментальные исследования. Компьютерная томография грудной клетки, ЭКГ, ЭхоКГ, бронхоскопия по показаниям. Обязательные консультации специалистов – ЛОР, гастроэнтеролог, эндокринолог, генетик. Дополнительные консультации специалистов – фтизиатр, кардиолог.
Этиология и патогенез
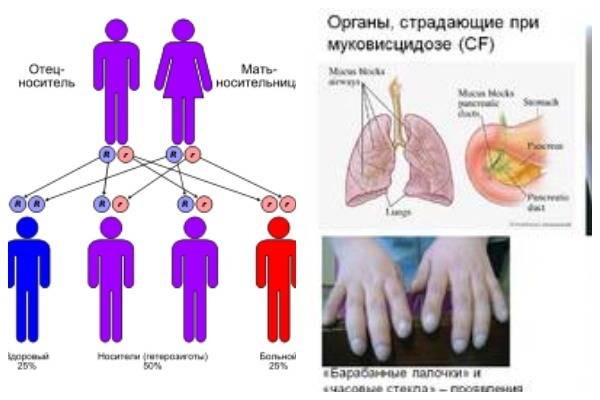
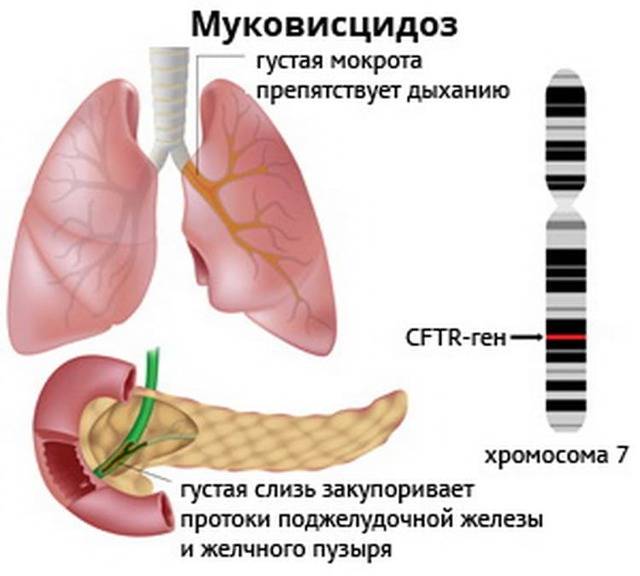
Муковисцидоз имеет аутосомно-рецессивный тип наследования
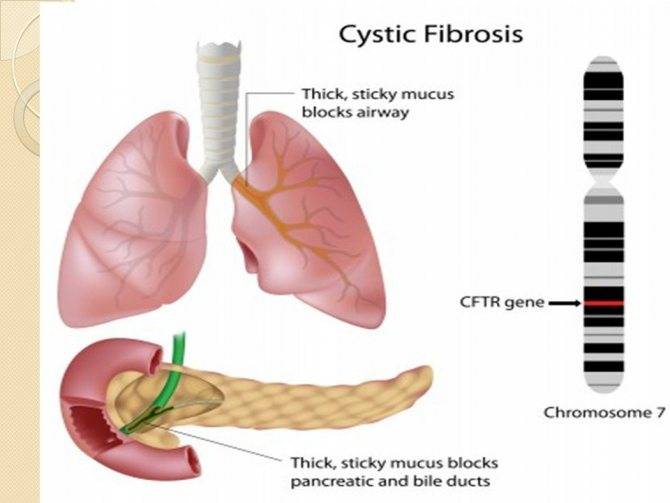
Ген, ответственный за муковисцидоз, был клонирован в 1989 году. Благодаря этому удалось выяснить природу мутации и усовершенствовать метод выявления носителей. В основе заболевания лежит мутация в гене CFTR, который локализован в середине длинного плеча 7-й хромосомы. Муковисцидоз наследуется по и регистрируется в большинстве стран Европы с частотой 1:2000 — 1:2500 новорождённых. В России в среднем частота болезни 1:10000 новорождённых. Если оба родителя (являются носителями мутировавшего гена), то риск рождения больного муковисцидозом ребёнка составляет 25 %. Носители только одного дефектного гена (аллели) не болеют муковисцидозом. По данным исследований частота гетерозиготного носительства патологического гена равна 2—5 %.
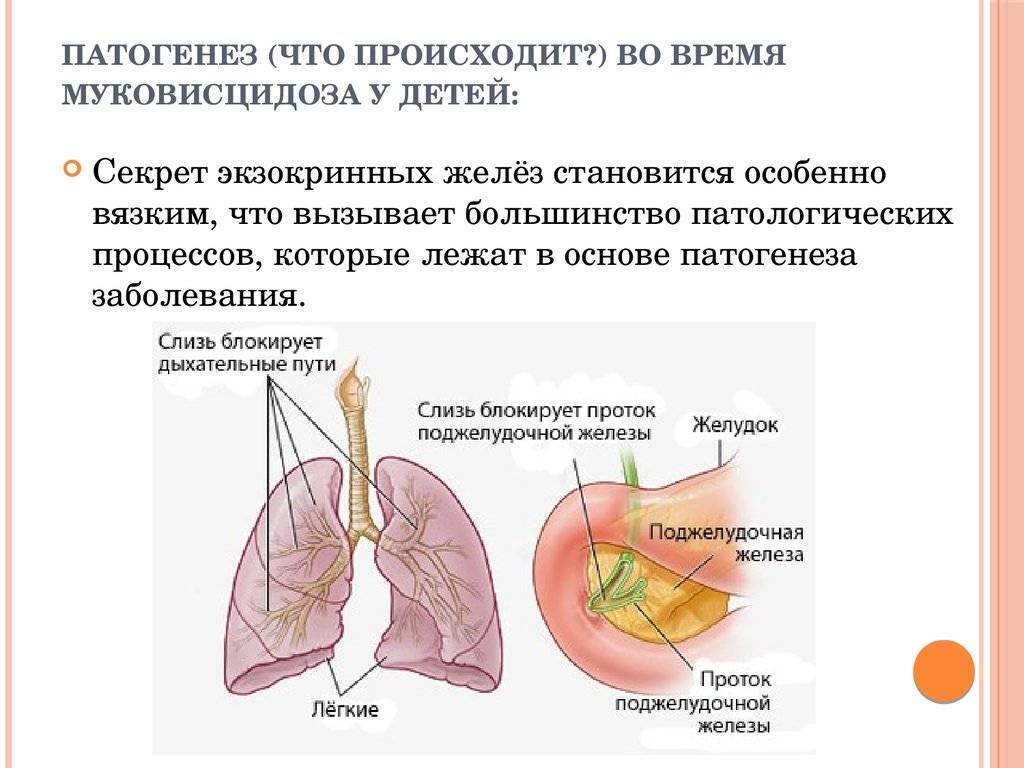
Идентифицировано около 2000 мутаций гена муковисцидоза. Следствием мутации гена является нарушение структуры и функции белка, получившего название муковисцидозного трансмембранного регулятора проводимости (МВТП). Следствием этого является сгущение секретов желез внешней секреции, затруднение эвакуации секрета и изменение его физико-химических свойств, что, в свою очередь, и обусловливает клиническую картину заболевания. Изменения в поджелудочной железе, органах дыхания, желудочно-кишечном тракте регистрируются уже во внутриутробном периоде и с возрастом пациента неуклонно нарастают. Выделение вязкого секрета экзокринными железами приводит к затруднению оттока и застою с последующим расширением выводных протоков желез, атрофией железистой ткани и развитием прогрессирующего фиброза. Активность ферментов кишечника и поджелудочной железы значительно снижена. Наряду с формированием склероза в органах имеет место нарушение функций фибробластов. Установлено, что фибробласты больных муковисцидозом продуцируют цилиарный фактор, или М-фактор, который обладает антицилиарной активностью — он нарушает работу ресничек эпителия.
В настоящее время рассматривается возможное участие в развитии патологии лёгких при МВ генов, ответственных за формирование иммунного ответа (в частности, генов интерлейкина-4 (IL-4) и его рецептора), а также генов, кодирующих синтез оксида азота (NO) в организме.
Чем гастроэнтеролог отличается от педиатра?
Детский гастроэнтеролог – это педиатр, получивший как общее педиатрическое, так и углубленное гастроэнтерологическое образование.
Заболевания, которые лечит только гастроэнтеролог в отличие от педиатра:
- гастродуодениты;
- гастроэзофагеальная рефлюксная болезнь;
- язвенная болезнь желудка и двенадцати перстной кишки;
- синдром раздраженного кишечника с преобладанием запоров или поносов;
- ведение детей с сочетанной патологией различных отделов ЖКТ (синдром билиарной дисфункции и запоры; ГЭРБ+поносы и т.п.).
Записаться на прием к детскому гастроэнтерологу можно по телефону контакт-центра в Москве +7 (495) 775 75 66, либо через форму
К каким докторам следует обращаться если у Вас Муковисцидоз у детей:
Педиатр
Гастроэнтеролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Муковисцидоза у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Патологическая анатомия
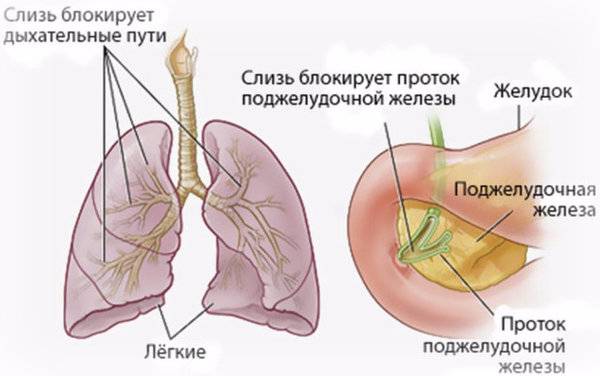
Патологические изменения в лёгких характеризуются признаками хронического бронхита с развитием бронхоэктазов и диффузного пневмосклероза. В просвете бронхов находится вязкое содержимое слизисто-гнойного характера. Нередкой находкой являются ателектазы и участки эмфиземы. У многих больных течение патологического процесса в лёгких осложняется наслоением бактериальной инфекции (патогенный золотистый стафилококк, гемофильная и синегнойная палочка) и формированием деструкции.
В поджелудочной железе выявляется диффузный фиброз, утолщение междольковых соединительнотканных прослоек, кистозные изменения мелких и средних протоков. В печени отмечается очаговая или диффузная жировая и белковая дистрофия клеток печени, желчные стазы в междольковых желчных протоках, лимфогистиоцитарные инфильтраты в междольковых прослойках, фиброзная трансформация и развитие цирроза.
При мекониевой непроходимости выражена атрофия слизистого слоя, просвет слизистых желез кишечника расширен, заполнен эозинофильными массами секрета, местами имеет место отёк подслизистого слоя, расширение лимфатических щелей. Нередко муковисцидоз сочетается с различными пороками развития желудочно-кишечного тракта.
Различают следующие клинические формы муковисцидоза:
- преимущественно лёгочная форма (респираторная, бронхолёгочная);
- преимущественно кишечная форма;
- смешанная форма с одновременным поражением желудочно-кишечного тракта и органов дыхания;
- мекониевая непроходимость кишечника;
- атипичные и стёртые формы (отечно-анемическая, цирротическая и др.).
Также рекомендуется обращаться в детскую гастроэнтерологию в Москве, если:
- планируется предвакционный осмотр при имеющихся гастроэнтерологических проблемах;
- дети перенесли ротавирусную или энтеровирусную инфекцию;
- у детей диарея;
- дети часто болеют;
- дети болеют атопическим (аллергическим) дерматитом;
- у детей гипотрофия (недостаточная прибавка массы тела);
- у детей анемия;
- у детей бронхо-легочная патология;
- у детей имеются гастроэнтерологические проблемы подросткового возраста;
- после выписки из гастроэнтерологических отделений стационара;
- у детей дисметаболическая нефропатия (выделение с мочой оксалатов, уратов).
Если у ребенка тошнота и рвота сопровождается резким повышением температуры, необходимо срочно вызвать скорую помощь или обратиться в детскую гастроэнтерологию в Москве.
Патологическая анатомия
Рис. 1. Микропрепараты поджелудочной железы: а — в норме; б — при муковисцидозе (1 — кистозно расширенные протоки, содержащие глыбки уплотненного слизистого секрета; 2 — прослойки соединительной ткани); окраска гематоксилин-эозином.
При муковисцидозе поражается не только поджелудочная железа, но и слизистые железы органов дыхательной, пищеварительной системы, слюнные, потовые и слезные железы. При далеко зашедшем процессе отмечается значительная плотность поджелудочной железы, дольки ее мелкие, расстояния между ними увеличиваются, иногда могут быть мелкие кисты. Изменения могут варьировать от кистозно расширенных единичных выводных протоков и ацинусов до кистозного перерождения всей экскреторной железистой паренхимы. Микроскопически в кистозно расширенных выводных протоках, вставочных протоках и в ацинусах железы наблюдается скопление густого, эозинофильного, иногда слоистого, слизистого секрета; вокруг кистозно расширенных выводных протоков, внутри и вокруг долек отмечается разрастание соединительной ткани (рис. 1), в к-рой встречаются участки интенсивной клеточной инфильтрации, состоящие из лимфоцитов, плазматических клеток и гистиоцитов. Железистая паренхима атрофична. Панкреатические островки (инсулярный аппарат) не изменены. В кишечнике (см.) изменение характера слизистого секрета наблюдается в дуоденальных (бруннеровых) железах (gll. duodenales) и в бокаловидных клетках слизистой оболочки преимущественно тонкой кишки. Клейкий вязкий слизистый секрет вызывает уплотнение, склеивание и сгущение мекониальных и каловых масс, что наряду со сте-атореей способствует копростазу, к-рый может привести к илеусу с изъязвлением, перфорацией стенки кишки и развитием мекониального или калового перитонита (см.). При мекониальном перитоните на висцеральной и париетальной брюшине новорожденного, кроме комочков мекония, отмечаются фибринозные или фибринозно-гнойные наложения. При тяжелой форме М. плода мекониальный илеус с перфорацией кишки и перитонитом может развиться внутриутробно.
В печени (см.) наблюдается диффузная жировая инфильтрация. Повышение вязкости желчи может привести к холестазу с постепенным развитием холестатического гепатита, а также формированием вторичного билиарного цирроза. В происхождении цирроза играют роль также общие обменные нарушения (дефицит аминокислот, липидов, жирорастворимых витаминов); билиарный цирроз может развиться внутриутробно.
Рис. 2. Макропрепарат легких (фронтальный разрез) при муковисцидозе: стрелками указаны множественные абсцессы, окруженные разрастаниями соединительной ткани.
Застой вязкой мокроты в бронхах приводит к обтурационным ателектазам, компенсаторной эмфиземе и вторичному инфицированию. Развивается хрон, бронхит (см.), гнойные бронхоэктазы, хрон, пневмония с абсцедированием (рис. 2).
Как записаться к врачу
Муковисцидоз у детей сопровождается медицинским контролем. При подозрении на факторы наследственности, наличии характерных симптомов и проявлении признаков нужно обращаться за врачебной помощью. АО «Медицина» (клиника академика Ройтберга) предоставляет консультационные услуги специалистов, проводит комплексную диагностику здоровья и может предложить квалифицированное сопровождение детей с тяжелыми наследственными диагнозами. Клиника находится в ЦАО и близко к станции метро «Маяковская», а также «Новослободская», «Чеховская», «Белорусская», «Тверская». Приходите на плановые и профилактические осмотры по адресу: 2-й Тверской-Ямской переулок, дом 10. Для записи к педиатру нужно позвонить по номеру: +7 (495) 995-00-33.
В клинике работает штат докторов разных специальностей, которые помогают на всех этапах лечения болезни. Особая доверительная атмосфера создает для маленьких пациентов комфортный психологический микроклимат. Муковисцидоз у детей клинические рекомендации имеет разные для коррекции общего состояния. Наследственное заболевание вносит изменения в распорядок жизни, требуется постоянная терапия и процедуры – это основные положения. В АО «Медицина» (клиника академика Ройтберга) работают с пациентами как в условиях стационара, так и амбулаторно.
Статьи
20 Окт 2020
Анорексия у подростков
В современном обществе
анорексия стала одной из глобальных проблем среди подростков, особенно
среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детей
Воспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы лечения
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…









































Как папа ребенка с муковисцидозом, хочу сказать, что эти советы просто спасают! Очень полезно, когда доктор делится реальными рекомендациями — теперь я увереннее ухаживаю за сыном и знаю, как облегчить ему жизнь. Спасибо за такую важную информацию!