SQLITE NOT INSTALLED
Как выявить муковисцидоз? Диагностика
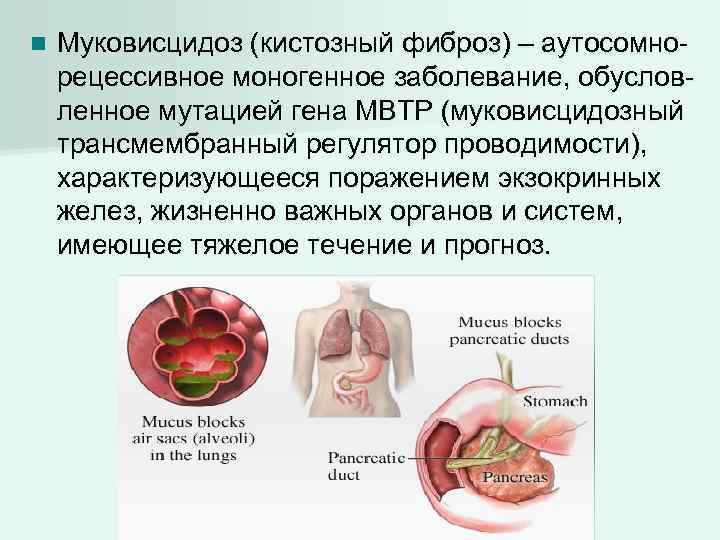
Основным методом диагностики является проведение потового теста. Для этого используются современные методы: применение анализаторов проводимости пота. Nanoduct, Macroduct. NANODUCTTM (фирма Wescor, США) – прибор, позволяющий производить обследование детей с подозрением на муковисцидоз в первые дни жизни ребенка. Ранняя диагностика столь серьезного генетического заболевания позволяет вовремя начать лечение, реабилитацию, улучшить качество и продолжительность жизни пациентов с муковисцидозом. NANODUCTTM – портативный потовый анализатор, который позволяет получить точный результат уже через 10 минут от начала исследования. Количество пота, необходимое для постановки теста, минимально (около 3 мкл), миниатюрные компоненты системы Nanoduct легко подходят младенцам, что делает возможным проведение потовой пробы у новорожденных детей, детей с дефицитом массы, а также пациентов любого возраста.
Своевременная диагностика муковисцидоза позволяет вовремя начать эффективную терапию на ранних сроках заболевания, от чего зависит прогноз и своевременность постановки больного на учет в региональный Центр муковисцидоза.
Вовремя поставленный диагноз вносит ясность в понимание родителями состояния ребенка, позволяет семье вовремя адаптироваться к проблемам, связанным с хроническим заболеванием, предотвратить крупные материальные затраты на лечение осложнений, решить вопросы о дородовой диагностике муковисцидоза в последующие беременности.
Неонатальный скрининг
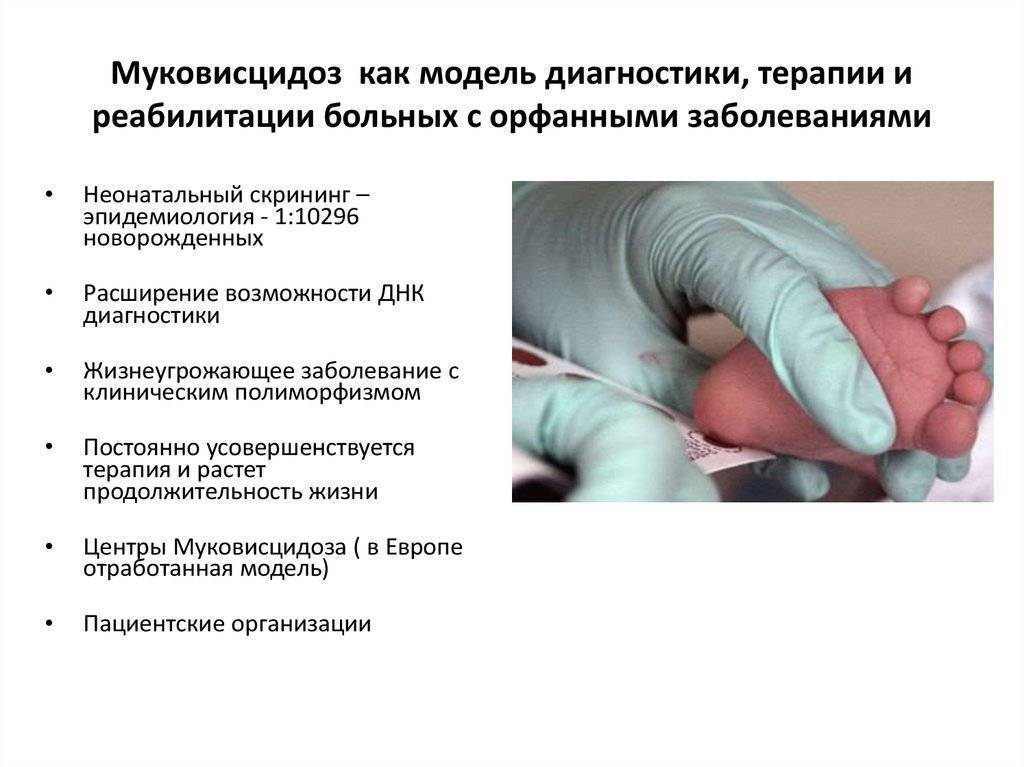
С 2006 года в программу неонатального скрининга новорожденных введено заболевание муковисцидоз. Неонатальный скрининг – массовое обследование новорожденных детей, один из эффективных способов выявления наиболее распространенных врожденных и наследственных заболеваний. Неонатальный скрининг начинается в родильном доме: у каждого новорожденного берется капелька крови на специальный тест-бланк, который направляется в медико-генетическую консультацию для проведения исследования. В случае обнаружения в крови маркера заболевания родители с новорожденным ребенком приглашаются в медико-генетическую консультацию для проведения повторного исследования крови для подтверждения диагноза и назначения лечения. В дальнейшем ведется динамическое наблюдение за ребенком.
Неонатальный скрининг позволяет обеспечить раннее выявление заболеваний и их своевременное лечение, остановить развитие тяжелых проявлений заболеваний, ведущих к инвалидизации.
Клинические формы заболевания
Муковисцидоз формы у детей может развиваться по-разному. Существует международная классификация видов заболевания, но именно в клинической практике применяют следующие:
- легочная;
- кишечная;
- атипичная;
- смешанная.
Муковисцидоз у детей проявляется в разных клинических формах в зависимости от органов, в которых локализовалось заболевание. Помимо общепринятых позиций классификации бывают еще такие: синдром псевдо-Барттера, неонатальная гипертрипсиногенемия. Учитывая большое количество форм, клиническая картина может варьироваться. Некоторые из них могут объединятся, создавая атипичные разновидности. При легочной форме болезни поражаются органы дыхания, снижается функция легких. При кишечной наблюдается нарушение работы пищеварительной системы и недостаточная выработка ферментов поджелудочной железы. Смешанная форма представляет собой объединение первых двух видов, что удваивает проявление общей клинической картины. Атипичный муковисцидоз может быть цирротического и отечно-анемического типа.
Классификация по международным стандартам
Всемирная организация здравоохранения и Международная ассоциация муковисцидоза разработали классификацию, которая отображает типичные виды диагнозов. В их числе находятся:
- хронический панкреатит;
- диссеминированные бронхоэктазы;
- диффузный панбронхиолит;
- неонатальная гипертрипсиногенемия;
- атипичная разновидность муковисцидоза;
- аллергический бронхолегочный аспергиллез;
- склерозирующий холангит;
- классический муковисцидоз с панкреатической недостаточностью;
- классический муковисцидоз с ненарушенной функцией поджелудочной железы.
К каким докторам следует обращаться если у Вас Муковисцидоз у детей:
Педиатр
Гастроэнтеролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Муковисцидоза у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
История муковисцидоза как болезни
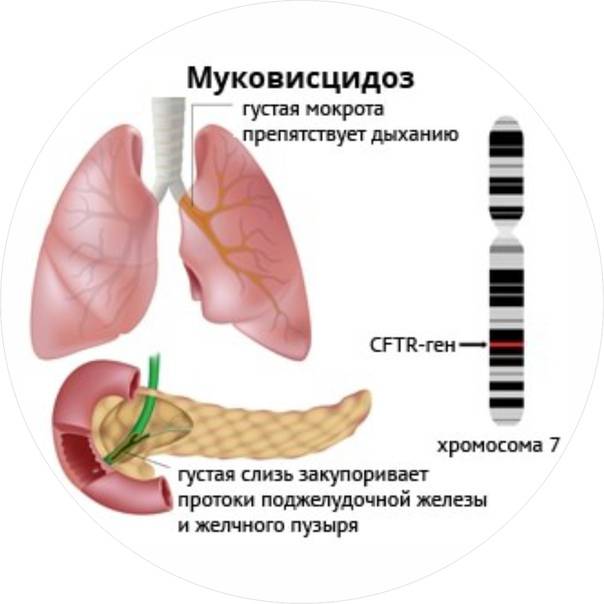
Уже в ХVII веке жители британских островов обреченно констатировали: «Если родитель, поцеловавший своего грудного малыша, ощутил на губах сильный «соленый привкус» – ребенку долго не прожить» («Woe is the child who tastes salty from a kiss on the brow, for he is cursed, and soon must die» – Northern European folklore). Как болезнь – МВ передавался из поколения в поколение и убивал людей прежде, чем у них появлялось потомство. Медицинский генетик Ксавьер Эстивиль предположительно указал, что мутация delF508 возникла приблизительно около 52 000 лет назад. После проведения очередных исследований было предположено, что мутация является защитным фактором к развитию диареи, которая часто являлась причиной смерти при холере. Первое исчерпывающее описание симптомов МВ и изменений, возникающих в органах при этом заболевании сделала американский патологоанатом Дороти Андерсон в 1938 году (Andersen DH. Cystic fibrosis of the pancreas and its relation to celiac disease. A clinical and pathologic study. Am J Dis. Child 1938; 56:344-99). В 1953 г. Пауль ди Сант Агнезе с сотрудниками описал феномен повышенного содержания электролитов в потовой жидкости у больных MB, что в дальнейшем в 1959 году Гибсоном и Куком было положено в основу метода пилокарпинового электрофореза для сбора пота, который используется и в настоящее время для диагностики МВ. В августе 1989 г. ученые Лап-ши Цу и Джек Риордан в сотрудничестве с доктором Францисом Коллинсом объявили об открытии гена CFTR, ответственного за МВ.
Частота встречаемости МВ в популяциях различна, среди представителей европеоидов составляет от 1:600 до 1:12000 новорожденных, среди афро-американцев распространенность 1:15000. В Испании 1: 7700, в азиатских странах 1:31000. В США число больных МВ превышает 30000, в том числе взрослых около 50%, а в странах Западной Европы больных МВ – более 35000. В России насчитывается их более 6 млн., в СНГ – 10 млн., в США -12,5млн., в мире – 275 млн.
Online-консультации врачей
| Консультация сурдолога (аудиолога) |
| Консультация сосудистого хирурга |
| Консультация оториноларинголога |
| Консультация офтальмолога (окулиста) |
| Консультация семейного доктора |
| Консультация ортопеда-травматолога |
| Консультация дерматолога |
| Консультация диетолога-нутрициониста |
| Консультация сексолога |
| Консультация онколога-маммолога |
| Консультация аллерголога |
| Консультация анестезиолога |
| Консультация психоневролога |
| Консультация детского психолога |
| Консультация педиатра |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
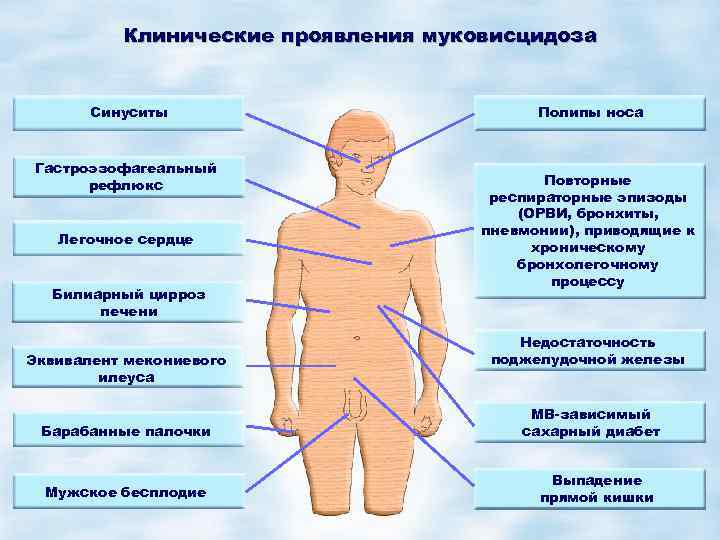
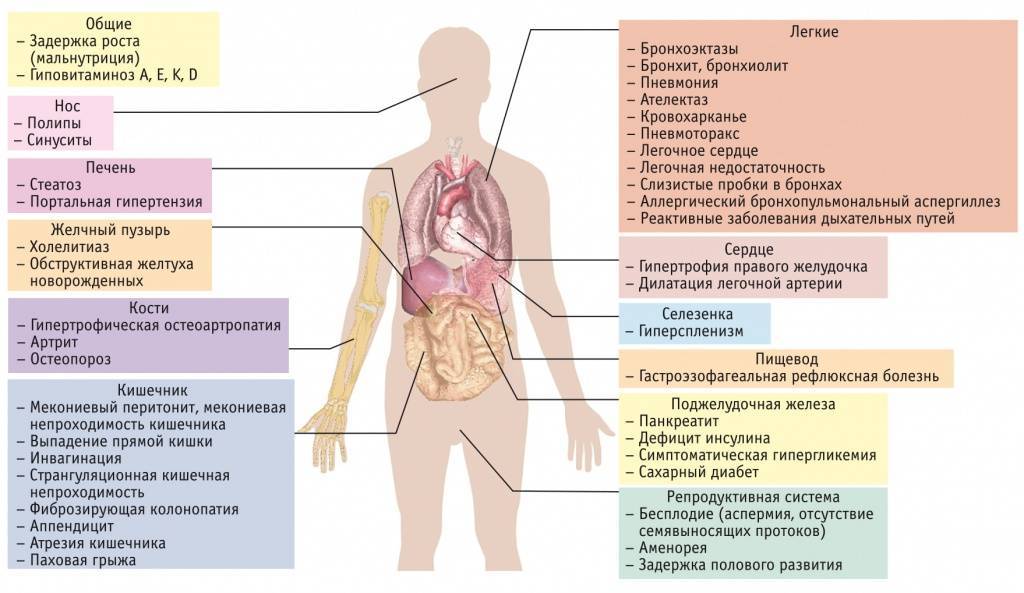
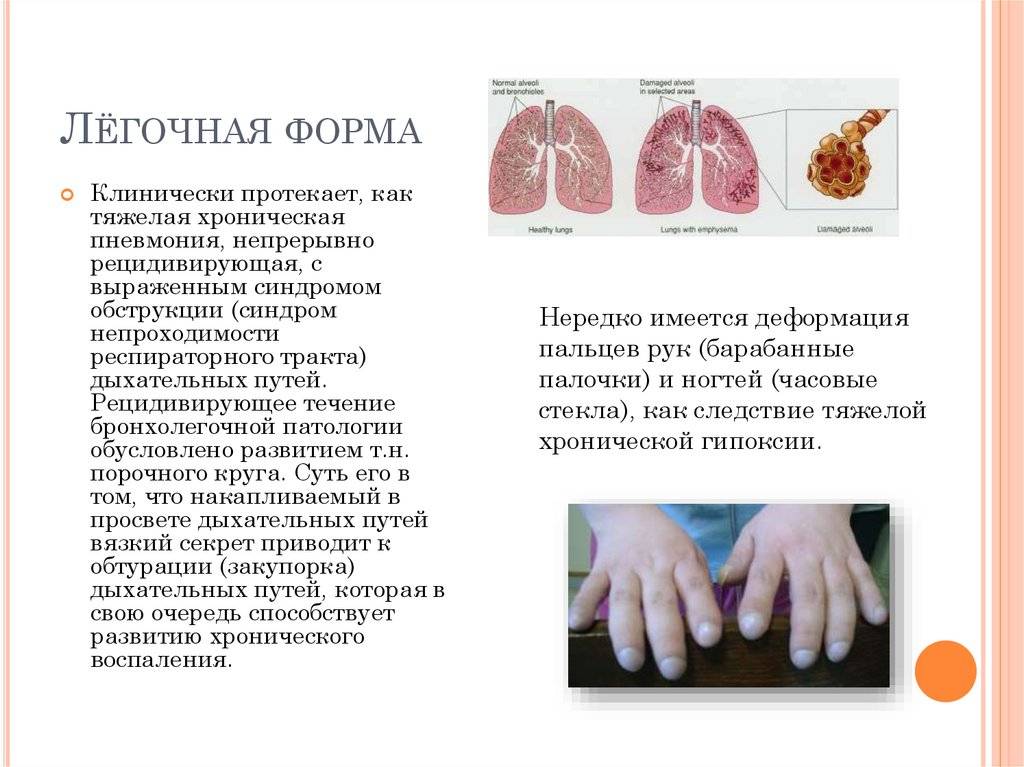
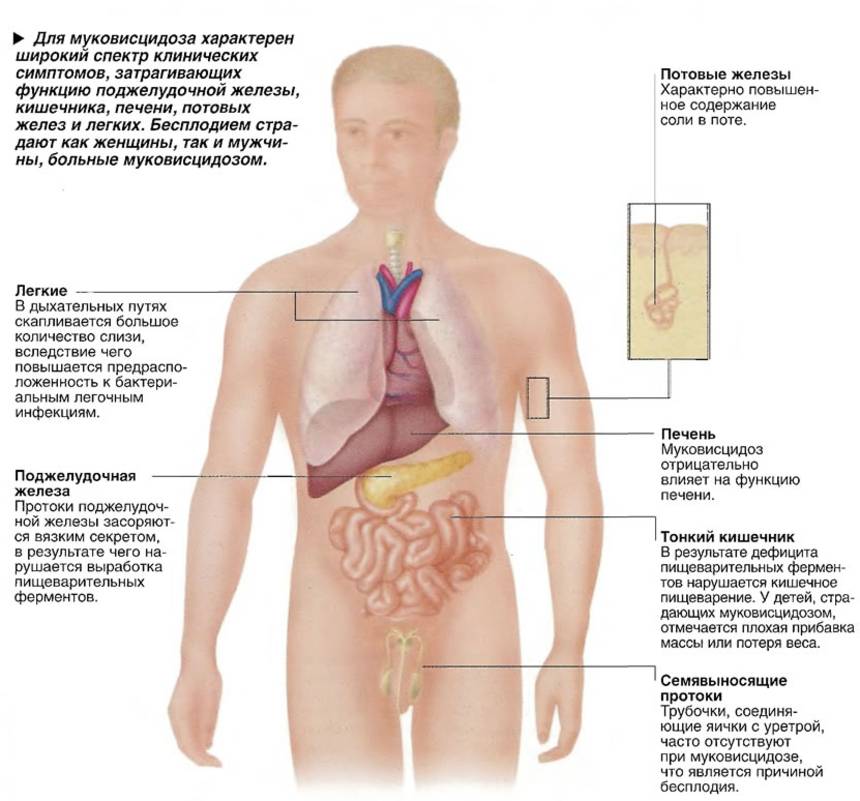
Клинические проявления
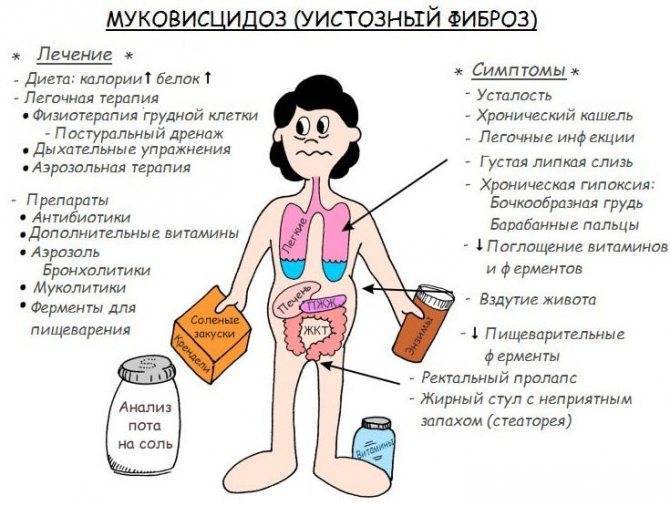
Легочная форма МВ проявляется деформацией грудной клетки (бочкообразная, килевидная, воронкообразная); признаками хронической гипоксии тканей: изменение ногтевых фаланг пальцев по типу «барабанных палочек» и ногтей в виде «часовых стекол»; одышкой (чаще смешанного характера); постоянным сухим, навязчивым кашлем; мокрота вязкая, обычно слизисто-гнойная, вызывает сужение бронхов; перкуторный звук – коробочный; в легких прослушивается жесткое или ослабленное дыхание над поверхностью легких; хрипы сухие, влажные (в период обострения заболевания хрипы могут отсутствовать).
Кишечная форма МВ. Изменения со стороныротовой полости проявляется увеличением слюнных желез (у 90% больных МВ), кандидозным стоматитом, кариозным разрушением зубов. Изменения со стороны пищевода и желудка – гастроэзофагальным рефлюксом. Со стороны кишечника – мекониальный илеус, ректальный пролапс, фиброзирующая колонопатия, учащение стула до 2-5 раз в сутки (обильный, жирный, серого цвета, с резким зловонным запахом). Со стороны печени и желчевыводящих путей – холестаз, холестатический неонатальный гепатит, гепатоспленомегалия, синдром портальной гипертензии, желчные камни.
Смешанная (легочно-кишечная) – характеризуется сочетанием респираторных клинических проявлений с кишечными. Атипичная форма муковисцидоза – протекает с изолированным поражением отдельных экзокринных желез (например, печени), а также проявляется легкими стертыми формами. Общие симптомы для всех форм МВ – отставание в физическом развитии, утомляемость или сниженная способность к обучению, дистрофические изменения кожи (сухая, шелушится, истончается, волосы ломкие, теряют блеск, приобретают сероватый оттенок, ногти легко ломаются, слоятся, на них появляются линейные утолщения в виде полосочек, беловатых пятен).
Критериями обострения бронхолегочного процесса (при сочетании 3 и более признаков) являются лихорадка выше 38 градусов более 4-х часов в сутки, появление и усиление одышки, усиление кашля, увеличение количества мокроты и изменение ее по характеру (от светлой к темно-зеленой), снижение веса на 1 кг и более (или на 5 % и более), снижение толерантности к физическим нагрузкам, новые физикальные изменения в легких (как локальные, так и диффузные), новые изменения на рентгенограмме легких, снижение ОФВ 1 – на 10 % и более, снижение сатурации кислорода на 10 % и более.
Осложнения при МВ: ателектаз, абсцесс, пневмоторакс, пиопневмоторакс, легочное сердце, кровохарканье, легочное и желудочное кровотечение, гайморит, отечный синдром, эквиваленты мекониевого илеуса, выпадение прямой кишки, отставание в физическом развитии.
Морфологическая картина. Позволяет проследить стадийность развития MB в разные сроки заболевания. Наиболее информативным морфологическим маркером является кистозный фиброз поджелудочной железы (изменение ее размеров и плотная консистенция).
Диагностика МВ. Обязательные лабораторные исследования – клинический анализ крови – 1 раз в 10 дней; биохимическое исследование крови (СРБ, сиаловые кислоты, серомукоид, АлАТ, АсАТ, сахар крови, протеинограмма, амилаза, билирубин); газовый состав крови, потовая проба, микроскопическое и бактериологическое исследование мокроты, копрограмма, исследование фекальной эластазы, липидограмма кала, генетический анализ (выявление патологических мутаций). Дополнительные лабораторные исследования. Выделение антигена грибов и серодиагностика. Обязательные инструментальные исследования. Рентгенография грудной клетки в 2 проекциях, УЗИ внутренних органов (печень, поджелудочная железа), исследование функции внешнего дыхания (спирография, бодиплетизмография). Дополнительные инструментальные исследования. Компьютерная томография грудной клетки, ЭКГ, ЭхоКГ, бронхоскопия по показаниям. Обязательные консультации специалистов – ЛОР, гастроэнтеролог, эндокринолог, генетик. Дополнительные консультации специалистов – фтизиатр, кардиолог.
Клиническая картина
Признаки заболевания могут отмечаться уже в период новорожденности, наиболее выраженная картина болезни в этот период — мекониальный илеус (см. Непроходимость кишечника, у детей), осложнением к-рого является перфорация кишечника и мекониальный перитонит.
По данным М. А. Фадеевой (1977), у 80,3% детей с М. начальные признаки заболевания появляются на первом году жизни. При наличии хорошего, даже повышенного, аппетита дети не прибавляют в весе, могут отставать в росте; тонус мышц и тканей снижен. Отмечается сухость во рту, слюна вязкая; живот вздут, увеличен в объеме, характерен обильный стул, кал резко зловонный, блестящий, светлый, часто серого цвета с большим количеством жира — стеаторея (см.); на пеленках плохо отстирываемые жирные пятна. Могут быть и запоры, но кал и в этих случаях жирный и зловонный. В ряде случаев при наличии запоров у детей, больных М., наблюдается гепатомегалия, выпадение прямой кишки. Нарушаются обменные процессы — отмечаются гипопротеинемия, гиповитаминоз. Нередко заболевание сопровождается нарушением процесса всасывания в кишечнике и пиелонефритом. При рентгенол, исследовании кишечника обнаруживают картину псевдоасцита (расширенные петли кишечника с горизонтальными уровнями содержимого).
Изменения со стороны легких проявляются в виде приступообразного кашля, иногда коклюшеподобного характера. Отмечается постоянная одышка и цианоз.Грудная клетка бочкообразная, ногтевые фаланги имеют форму барабанных палочек. Хрон, гипертензия малого круга кровообращения, обусловленная хрон, воспалительным процессом в легких, ведет к формированию легочного сердца (см.) и сердечной недостаточности (см.) Часто возникают ателектазы (см.) с развитием хрон, пневмонии (см.) и бронхоэктазов (см.). Сгущение секрета в слизистых железах полости носа и придаточных (околоносовых, Т.) пазухах обусловливает развитие хронического ринита, синусита с полипозом. Рентгенологически легочные поражения при М. характеризуются распространенностью и большой пестротой, обусловленной сочетанием перибронхиальных инфильтративных и склеротических изменений на фоне выраженной эмфиземы.
Исходя из указанных симптомов заболевания, времени их проявления и преимущественного поражения тех или иных систем выделяют ряд клин, форм М.: мекониальный илеус новорожденных; легочная форма; кишечная форма; смешанная форма с одновременным поражением жел.-киш. тракта и бронхолегочной системы. Отмечаются также стертые фогмы.
Муковисцидоз: излечение не существует, но лечить можно
Будем честны: сегодня медицина не может излечить муковисцидоз полностью. Радикальным методом лечения муковисцидоза могла бы быть либо доставка нормальных копий пораженного гена к нужным клеткам (генотерапия), либо прием лекарств, которые играли бы в клеточном транспорте роль, сходную с ролью нужного белка. И хотя первые исследования проводятся, в том числе в России, оба пути связаны с большими трудностями и пока не реализованы. Конечно, исследователи надеются, что поколение детей, рождающихся сейчас, сможет получить не просто лечение, но и излечение. Однако обещать это наверняка никто не может. Определенные надежды на будущее искоренение болезни связаны с генетическим тестированием. В большинстве случаев можно выяснить, являются ли муж и жена носителями заболевания и возможно ли рождение у них больного ребенка. Возможна и пренатальная (т.е. дородовая) диагностика плода во время беременности.
Однако понимание того, что болезнь нельзя излечить, не означает, что ее не надо лечить. Да, пока невозможно бороться с причиной, но можно и нужно смягчать последствия – удалять из бронхов вязкую мокроту, бороться с инфекциями, замещать недостающие ферменты и витамины. Ведь известны и другие заболевания (например, сахарный диабет), которые нельзя излечить полностью, но при должном лекарственном обеспечении больные ведут полноценную и достаточно продолжительную жизнь. Чем раньше установлен диагноз, чем раньше начато лечение больного с муковисцидозом, тем легче будет его состояние, тем дольше и лучше он проживет. Раньше этих больных считали обреченными – дети с тяжелой формой муковисцидоза погибали в течение первых лет жизни. И сейчас в российской глубинке врачи иногда считают, что помочь этим больным нельзя, и фактически опускают руки. А ведь сейчас для такого мнения нет оснований и оправданий. Комплексная лекарственная терапия этой болезни изменила представление о ней. Буквально за последнее десятилетие достигнут огромный прогресс. С каждым годом больные живут все дольше и полноценнее. В западноевропейских странах тем детям, которые сейчас проходят лечение от муковисцидоза, могут гарантировать в среднем 35-40 лет жизни, и эта цифра продолжает расти. Представьте себе пожилого человека с муковисцидозом – для Запада в этом уже нет ничего невероятного. Однако в России положение хуже, ожидаемая продолжительность жизни больных обычно составляет 20-25 лет, редко больше. Лишь немногим «долгожителям» сейчас под сорок.
Для решения проблем, связанных с данным заболеванием, для своевременной диагностики, постановки диагноза, регистрации больного муковисцидозом – родители могут обращаться к специалистам в данной области.
В г. Красноярске можно получить консультацию в Краевом диагностическом Центре медицинской генетики (главный врач – Елизарьева Татьяна Юрьевна) и Региональном центре муковисцидоза (располагается на базе Легочно-аллергологического центра Краевой клинической больницы – руководитель Ильенкова Наталья Анатольевна, врач-консультант Чикунов Владимир Викторович – тел. 220-15-45, 259-60-27, www.mucoviscidos.ru).
Диагностика муковисцидоза
Диагностическими критериями МВ у детей являются:
- Семейный анамнез (наличие в семье больных МВ).
- Результаты медико-генетического обследования(если родители информированы о возможном носительстве дефектного гена, им назначается ДНК-анализ. При выявлении мутации гена МВ супружеской паре рекомендуется консультация врача-генетика).
- Результаты пренатальной диагностики (проведение ДНК-анализа путем амниоцентеза в околоплодных водах позволяет на 18-20 неделе беременности в 90% случаев выявить патологию).
- Результаты постнатальной диагностики (скрининг новорожденных в роддоме).
- «Золотым стандартом» диагностики МВ является потовый тест, определяющий уровень хлоридов пота.
- Анализ крови на иммунореактивный трипсин.
- Определение химотрипсина в кале.
- Копрограмма (выявление нейтрального жира и мышечных волокон в кале).
- Стандартные лабораторные исследования: общий и биохимический анализ крови, общий анализ мочи, анализ кала на яйца гельминтов.
- Морфофункциональное исследование (УЗИ органов брюшной полости).
- Рентгенография органов грудной клетки (наличие бронхоэктазии, эмфиземы и ателектаза легких, пневмонии).
- Бронхоскопия (идентификация бронхоэктазов, обтурации дыхательных путей вязкой слизью).
- Исследование функции внешнего дыхания (спирография) – диагностика брохнообструктивного синдрома.
- Микроскопическое и бактериологическое исследование мокроты – для исключения или подтверждения бактериального инфицирования дыхательных путей и назначения адекватной антибактериальной (АБ) терапии.
Вопросы пользователей (7)
-
Татьяна
2018-01-18 13:59:08Флюрография показала, что у меня фиброз лёгких есть очаг, рентген подтвердил, терапевт сказал, что будем наблюдать Как понять это? Через год пройти снова флюрографию? А разве нет ни каких лечений до… -
Анна
2016-12-12 14:12:25Здравствуйте. Мой ребенок родился с весом 4050, с 2 недели жизни стал страдать от кишечных колик и вздутия живота. С 1,5 месяцев переведен на смесь. После 3 месяцев остановился в весе, в 7 месяцев… -
Aleksis
2016-11-11 03:52:25Здравствуйте ,подскажите пожалуйста, нам 9 месяцев рост 70см вес 7500 ,уже 4 месяца не набираем вес! Неонотальный скриннинг был тот 92, больше не сдавали. Потовые пробы в Монике 87, но перед этим… -
Надежда
2016-09-26 00:53:26Кровь обязательно отправлять в Москву на 30 мутаций? -
Елена
2016-09-05 17:39:52Добрый день! Где можно пройти генетическое обследование родителям для понимания возможномти муковисцидоза у ребенка. В роддоме получили положительный тест, далее через месяц отрицательный. Постоянные… -
Мария
2016-07-16 16:58:31Здравствуйте. Ребенку 6 месяцев, диагностировали муковисцидоз. Врачи в Баку отказались лечить. Посоветуйте хорошего врача в Москве -
дилфуза
2015-11-27 23:35:51Ребенок 6мес с рождения сильные кишечные колики до 3мес. В 2мес и 4 мес бронхопневмония. Можно ли запоздеревать муковисцидоз
Неонатальный скрининг
Известно, что новорожденные дети, страдающие МВ, характеризуются высоким уровнем плазменного иммунореактивного трипсиногена (ИРТ). ИРТ синтезируется в поджелудочной железе, проникает в кровь. В норме его содержится 0-1%, однако у новорожденных с МВ это количество значительно больше. ИРТ возможно измерять уже на первой неделе жизни (неоИРТ). Существует ряд состояний при которых можно получить ложноотрицательные или ложноположительные результаты неоИРТ: ложноотрицательные результаты ИРТ могут определяться при ВУИ, почечной недостаточности, некоторых хромосомных заболеваниях, поражениях поджелудочной железы.
Ложноположительные результаты ИРТ распространены среди афро-американцев, у новорожденных с низким количеством баллов по шкале Апгар при рождении, при позднем проведении ИРТ теста. В России используется схема определения ИРТ в 2-х сериях высушенных пятен крови с последующим определением уровня хлоридов пота и генетического типирования. При получении положительных результатов ребенок направлением к специалистам Краевого генетического центра и Регионального центра муковисцидоза для уточнения диагноза, постановки на учет, своевременного назначения адекватной терапии и организации активного программного наблюдения.
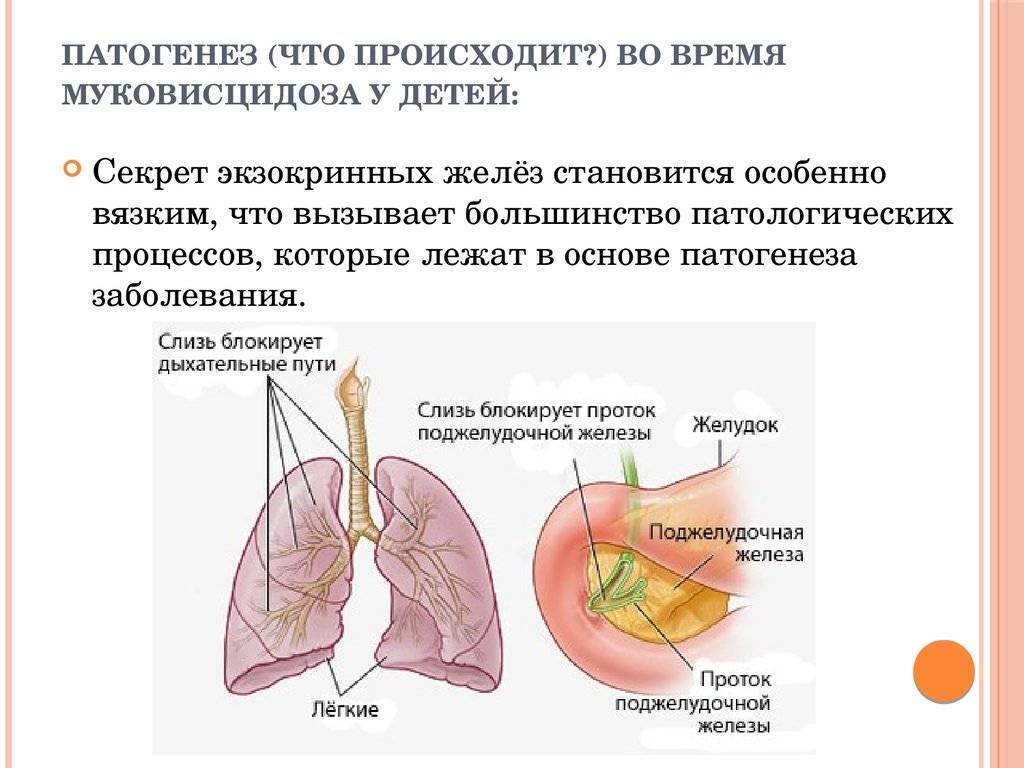
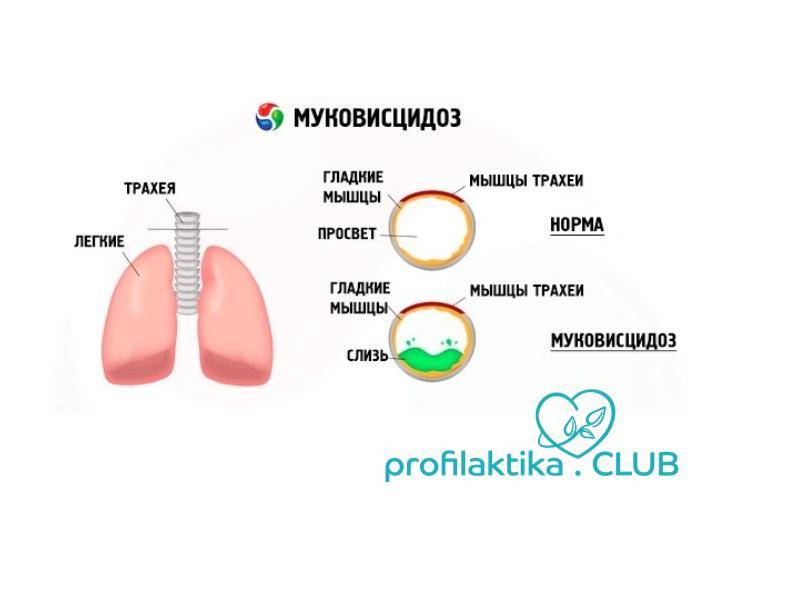
Порочный круг муковисцидоза
В следствии роста бактерий в густой слизи (мокроте), которая частично или полностью блокирует бронхи, развивается инфекция и воспаление. Для борьбы с инфекцией иммунная система посылает в легкие нейтрофилы. Со временем нейтрофилы гибнут. В результате их гибели высвобождаются ферменты, такие как эластаза, которые разрушают легкие. Также высвобождается и ДНК, которая делает слизь еще более густой. Такая вязкая слизь еще больше закупоривает бронхи, что, в свою очередь, приводит к хронической инфекции и воспалению. Этот процесс называют порочным кругом МВ: закупорка бронхов (обструкция) – инфекция – воспаление. Порочный круг начинается в мелких бронхах, расположенных глубоко в тканях легких, иногда без видимых симптомом болезни. Затем вовлекаются более крупные бронхи, у больных появляются отчетливые симптомы болезни.
Ассоциации больных муковисцидозом
Больным нужна организационная поддержка и защита их прав. С этой целью создаются родительские ассоциации, но их усилий недостаточно. Как и всем страдающим людям, больным муковисцидозом просто нужно, чтобы их не оставляли, чтобы ими занимались, чтобы о них заботились.
Возможность постоянного общения с родителями также воспитывающих детей с муковисцидозом, очень важна для них. Ассоциация помощи больным муковисцидозом (председатель ассоциации Богданова Наталья) в Красноярском крае основаны в 1998 году. Основной целью создания Регионального центра муковисцидоза и Ассоциации было оказание медицинской помощи пациентам с данной патологией, помощь в диагностике при постановке столь серьезного диагноза, а также оказание реабилитационных мероприятий. Деятельность Ассоциации связана с обеспечением детей недостающими медикаментами и оказания моральной, материальной и социальной помощи их родителям. Организации принимают активное участие в проведении акций милосердия и благотворительности, концертирует усилия и возможности государственных, общественных, частных учреждений, предприятий, фондов, банков, ассоциаций, коммерческих структур, а также отдельных лиц по повышению возможностей для лечения детей с муковисцидозом. SexeDate Ассоциация объединила более 30 семей Красноярского края имеющих детей с муковисцидозом.
|
21 ноября – Европейский информационный день больных муковисцидозом. Одним из девизов Первого такого дня явилось доступность Европейского уровня лечения всем больным муковисцидозом, независимо от страны проживания. |
Соединяя свои усилия, родители представляют собой действенную и эффективную силу для решения проблем медико-социальной адаптации семей, имеющих больного муковисцидозом ребенка.
Диагностика Муковисцидоза у детей:
В пользу ранней диагностике муковисцидоза у детей свидетельствует то, что раннее лечение оказывает лучший эффект и улучшает прогноз. Поздняя диагностика и отсутствие правильного лечения могут привести к развитию необратимых изменений в лёгких.
Нарушения в ЖКТ без лечения могут вызвать значительное отставание в физическом развитии (что является следствием гипотрофии). Чем позже проводят диагностику, тем больше затрат отводится на сложные, дорогостоящие диагностические и лечебные мероприятия из-за осложнений заболевания.
Потовая проба
Используют количественный ионофорез пилокарпина. С помощью слабого электрического тока препарат вводят в кожу для стимуляции потовых желёз.
Иногда может потребоваться еще раз провести потовую пробу. К примеру, это необходимо, если результаты первого теста специалисты ставят под сомнение. Также повторную пробу проводят, если результаты первого теста отрицательные, но симптомы указывают с большой вероятностью на муковисцидоз у ребенка. Повторная проба нужна и когда результаты повторной потовой пробы сомнительны, но сохраняются веские клинические доказательства, свидетельствующие о муковисцидозе, либо можно обнаружить отдельные симптомы, характерные для муковисцидоза.
Концентрации натрия и хлора в поте практически у всех людей приблизительно одинаковы. Врача должно насторожить, если есть различие более 10ммоль/л. Это говорит, вероятно, о технических неполадках при проведении пробы. Концентрации натрия и хлора в поте в норме должны не меняться в детском возрасте. Когда ребенку 15 лет и более, показатели повышаются. Но все же делают потовую пробу, если есть цель диагностировать муковисцидоз у детей.
Детям в первые 7 дней жизни потовую пробу не проводят. Можно получить положительный результат, если у ребенка такие заболевания:
1. адреногенитальный синдром
2. недостаточность функции надпочечников
3. СПИД
4. атопический дерматит
5. синдромы Дауна и Клайнфельтера
6. семейный холестатический синдром
7. эктодермальная дисплазия
8. недостаточность глюкозо-6-фосфатазы
9. фукозидоз, гликогеноз II типа
10. гипопаратиреоз
11. гипотиреоз
12. синдром Мориака
13. резко выраженная гипотрофия
14. мукополисахаридоз
15. нервная анорексия
16. нефрогенный несахарный диабет
17. гипогаммаглобулинемия
18. хронический панкреатит
19. целиакия
Диагностика муковисцидоза проводится также при помощи генетических, неонатальных, пренатальных методов, а также тестов на недостаточность функции поджелудочной железы. Последние включают измерение концентрации фекального трипсина, микроскопическое исследование кала, тест на определение эластазы I в кале.












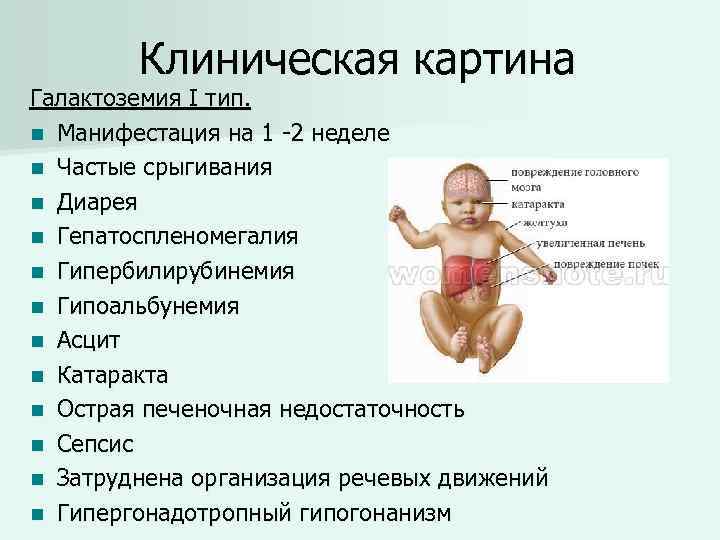





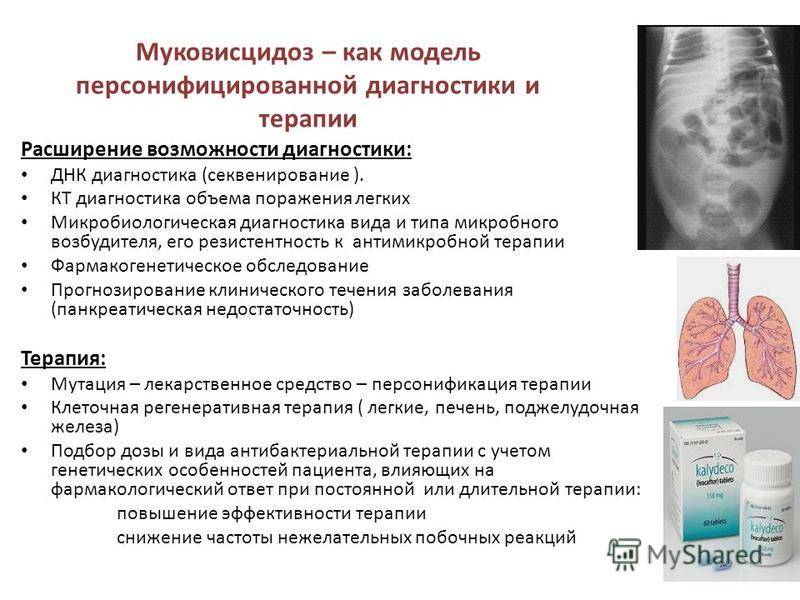

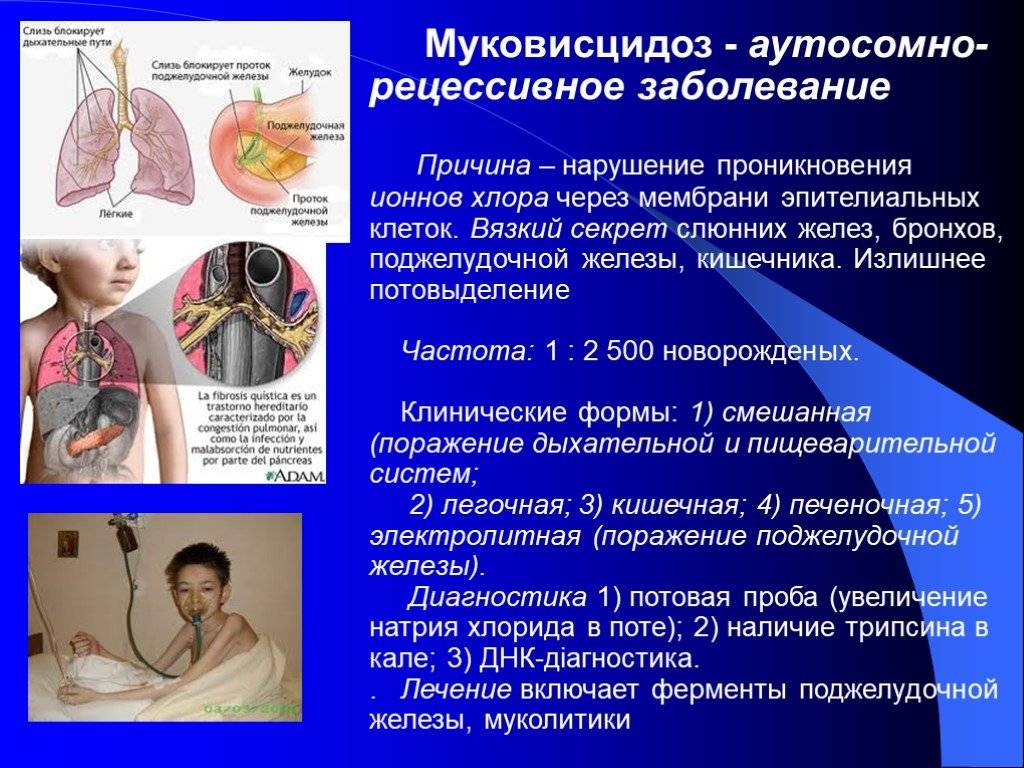

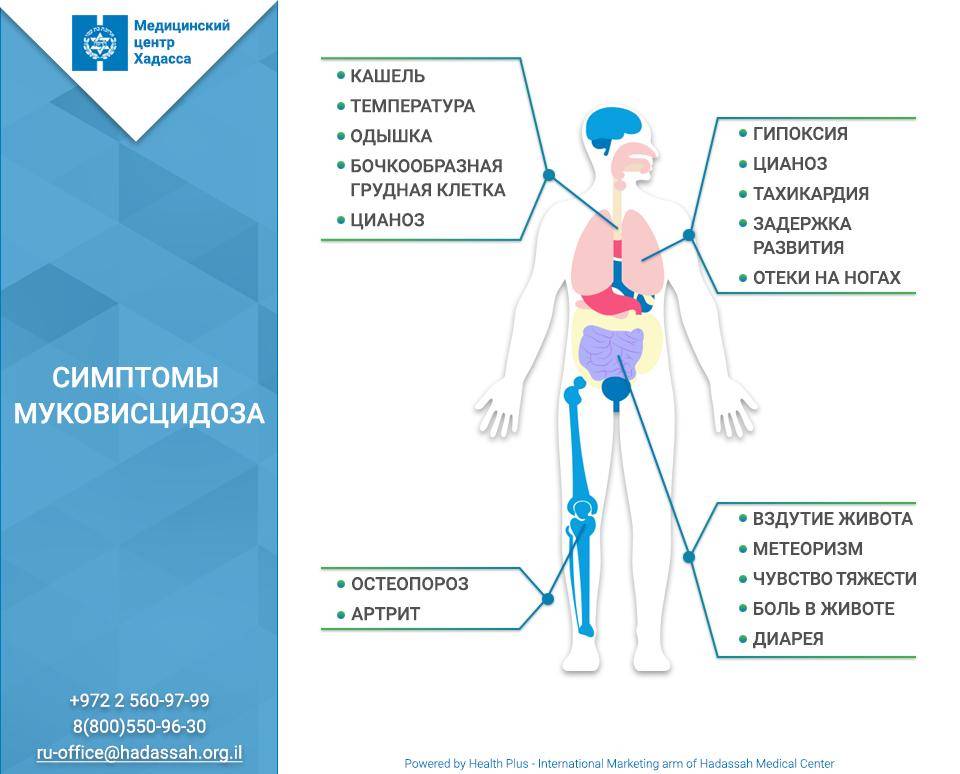
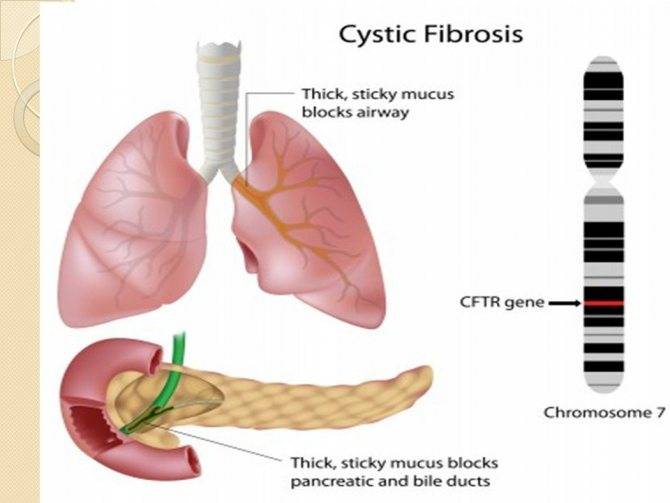


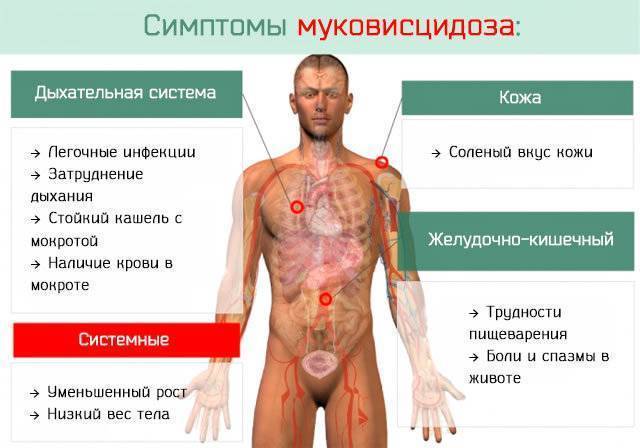
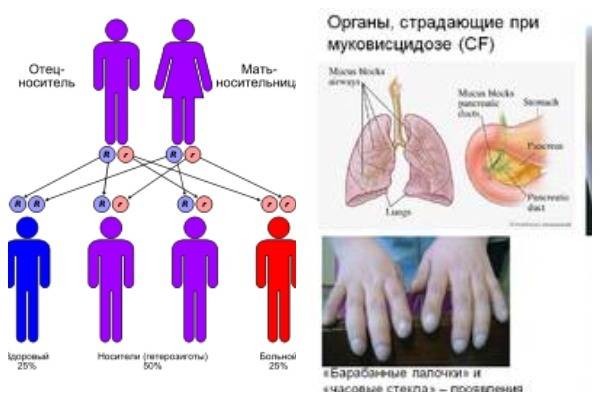
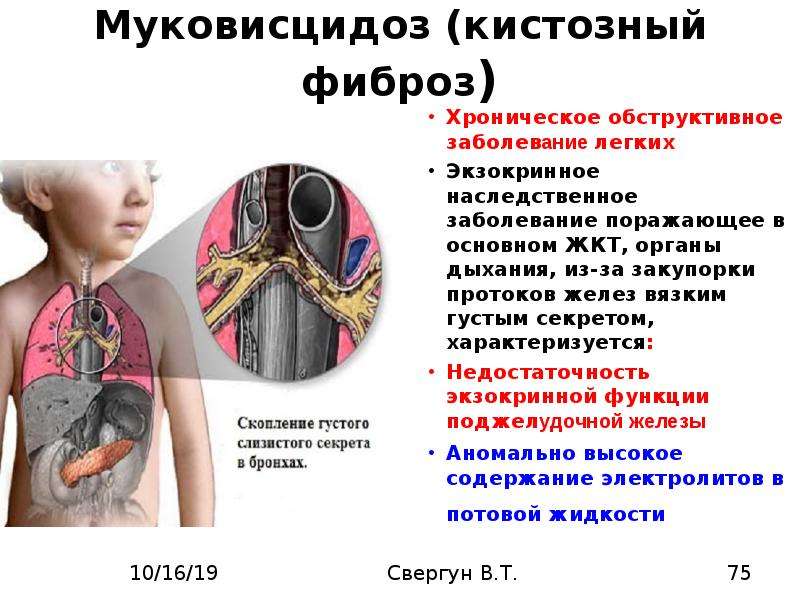

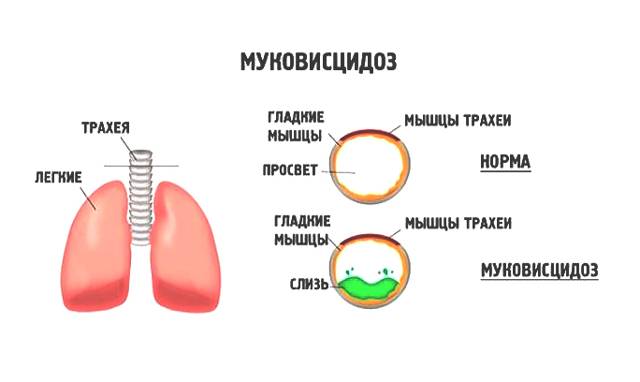


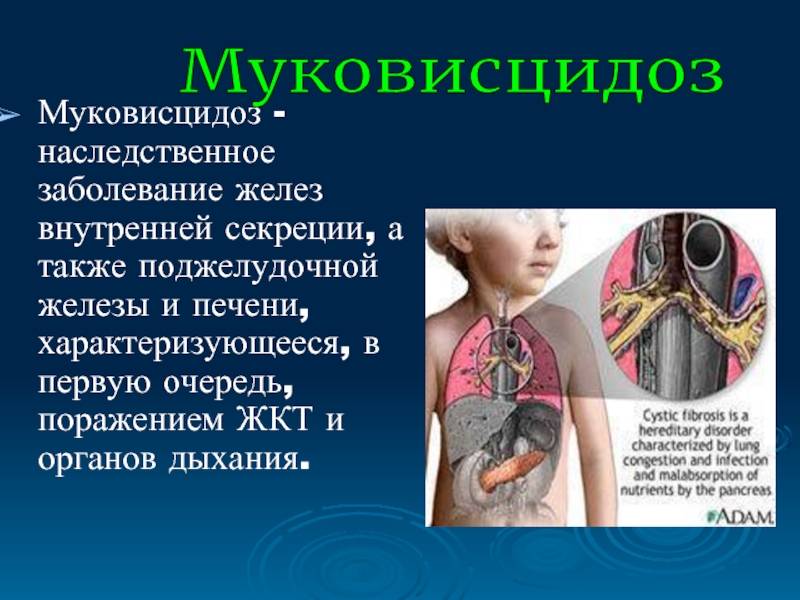

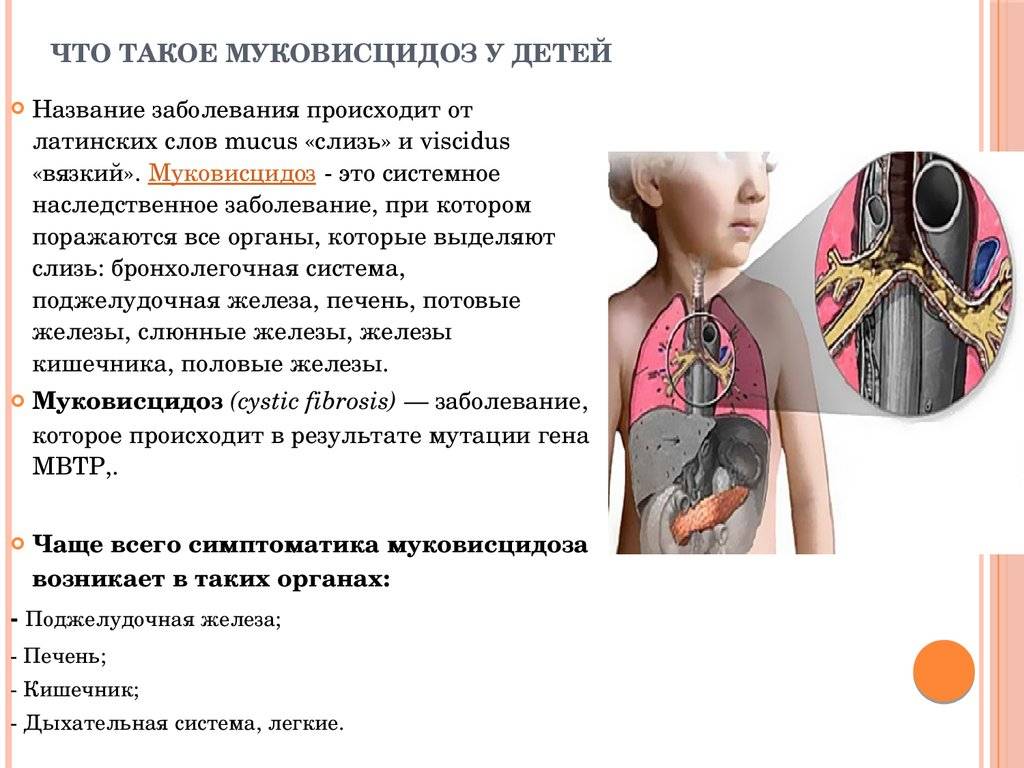


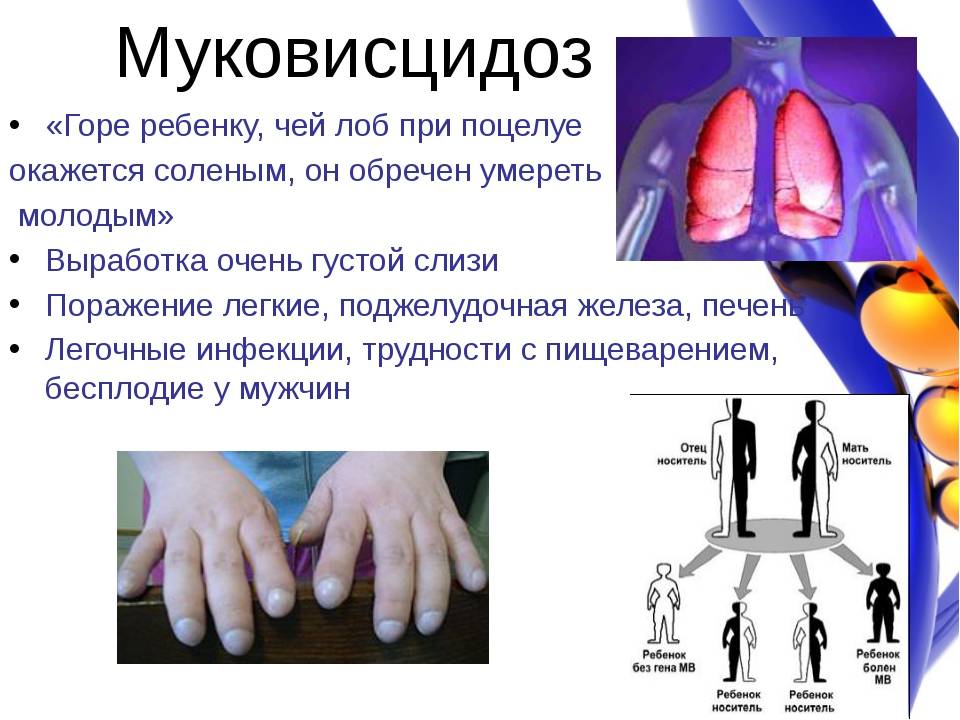




Ой, это важно! Муковисцидоз у детей — не шутка: постоянный влажный кашель, частые бронхиты и пневмонии, плохой набор веса и солёная кожа — вот типичные признаки. Бывают разные формы, и на фото иногда видно, как по-разному это проявляется. Диагностика: неонатальный скрининг, тест пота и генетика. Лечение комплексное — физиотерапия, антибиотики, ферменты и новые препараты, работающие на генетическом уровне. Если что-то настораживает — срочно к врачу!
— Арина Соколова