SQLITE NOT INSTALLED
Филиалы и отделения Центра, в которых лечат острые лейкозы
ФГБУ «НМИЦ радиологии» Минздрава России обладает всеми необходимыми технологиями лучевого, химиотерапевтического и хирургического лечения, включая расширенные и комбинированные операции. Все это позволяет выполнить необходимые этапы лечения в рамках одного Центра, что исключительно удобно для пациентов.
Отдел лекарственного лечения злокачественных новообразований МРНЦ имени А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующая отделом, д.м.н. ФАЛАЛЕЕВА Наталья Александровна
8 (484) 399 – 31-30, г. Обнинск, Калужской области
Отдел лекарственного лечения опухолей МНИОИ имени П.А. Герцена –филиал ФГБУ «НМИЦ радиологии» Минздрава России
Заведующий отделом, д.м.н. ФЕДЕНКО Александр Александрович
8 (494) 150 11 22
Вопросы и ответы
Сколько времени длится лечение хронического лейкоза?
Длительность курса лечения зависит от множества факторов — от стадии болезни, возраста пациента, его индивидуальных особенностей и скорости восстановления организма. В среднем, лечение занимает 2-3 года, из которых не менее полугода приходится провести в стационаре. Затем в течение 5 лет необходимо регулярно посещать онколога и проходить обследования, чтобы исключить рецидив.
Как нужно питаться при хроническом лейкозе?
Специальный режим питания — одно из обязательных условий выздоровления. Рацион должен включать повышенное количество легкоусвояемых белков, овощей и фруктов. Долю углеводов рекомендуется существенно уменьшить, а от жиров отказаться практически полностью.
Есть ли шансы у больного в терминальной стадии хронического лейкоза?
Возможность излечения существует у каждого пациента, невзирая на его возраст и тяжесть болезни. Для выздоровления крайне важен позитивный психологический настрой, вера в свои силы, поддержка семьи и друзей, желание продолжать жизнь.
Что провоцирует / Причины Лейкоза у детей:
Сегодня доказанной является роль онкогенных вирусных штаммов, радиационного излучения, наследственной предрасположенности, химических факторов, эндогенных нарушений на возникновение лейкоза у детей. Лейкоз вторичный может появиться в результате лучевой или химиотерапии, которые были проведены для лечения другого заболевания (окнологического).
У детей с диагнозом «болезнь Дауна» лейкоз бывает примерно в 15 раз чаще, чем у детей без такой болезни. Также в группе риска дети с такими заболеваниями:
- синдром Клайнфельтера
- синдром Ли-Фраумени
- синдром Блума
- синдром Вискотт-Олдрича
- первичные иммунодефициты
- анемия Фанкони
- полицитемия и т.д.
Факторы риска при лейкозах у детей
Факторами риска считаются любые влияния, которые увеличивают вероятность заболевания ребенка лейкозом. Сюда относят вредные привычки, нездоровое питание, многочасовое пребывание на солнце. Важную роль играют генетические факторы риска, которые были перечислены выше.
Если у одного из сиблингов в возрасте до 6 лет возник острый лейкоз, то вероятность 20-25%, что лейкоз обнаружат со временем и у второго сиблинга.
Больные, которые получают интенсивную терапию с целью угнетения иммунных функций, имеют повышенный риск развития опухолей, особенно лимфоидной системы, в том числе острого лимфобластного лейкоза.
Online-консультации врачей
| Консультация специалиста по лечению за рубежом |
| Консультация кардиолога |
| Консультация иммунолога |
| Консультация нейрохирурга |
| Консультация гомеопата |
| Консультация массажиста |
| Консультация невролога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация педиатра |
| Консультация нарколога |
| Консультация косметолога |
| Консультация детского психолога |
| Консультация неонатолога |
| Консультация нефролога |
| Консультация психолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Химиотерапия хронического лейкоза:
В настоящее время препаратом выбора при ХЛЛ являются флударабин и флударабинсодержащие режимы. Схема FCR (флударабин, циклофосфамид, ритуксимаб) является стандартом терапии 1-й линии у молодых пациентов без тяжелой сопутствующей патологии. Хлорамбуцил (лейкеран), в настоящее время остаются стандартом стартовой терапии у пациентов преклонного возраста. Увеличение показателей выживаемости без прогрессирования может быть достигнуто путем добавления к хлорамбуцилу ритуксимаба.
Препарат Бендамустин, вследствие своей низкой токсичности иногда является единственной возможностью терапии у пожилых пациентов, а также больных с сопутствующей патологией.
Таргетная (избирательная, точечная) терапия ХЛЛ: Важным шагом в разработке новых методов терапии при ХЛЛ стало добавление к флударабин-содержащим режимам моноклональных антител к антигену CD20 (ритуксимаб, обинотузумаб). В настоящее время лечение большинства пациентов проводится с использованием моноклональных анти-CD-20-антител.
Причины лейкоза
Причины лейкоза, прежде всего, необходимо разделить на внутренние и внешние. К внутренним факторам, которые чаще всего приводят к развитию онкологической патологии кроветворной системы, относят наследственность и аномалии развития.
Так, причины лейкоза, представленные наследственными заболеваниями, проявляются увеличением числа случаев злокачественного поражения кроветворной системы среди родственников. Однако, в большинстве случаев, наличие какой-либо наследственной патологии (за исключением «филадельфийской хромосомы» при хроническом миелолейкозе), лишь предрасполагает к развитию лейкоза, но не всегда приходит к нему.
Гораздо чаще встречаются внешние причины лейкоза. Как правило, в большинстве случаев эти факторы представлены химическими соединениями, однако также нередко причиной развития злокачественного процесса становится ионизирующее излучение, сопровождающееся повреждением генетического аппарата.
Вне зависимости от конкретной причины лейкоза, если причиной стал длительный контакт с внешними факторами, то следует максимально ограничить человека от их вредного воздействия. Также, если удалось достигнуть ремиссии – устойчивого состояния, в котором не наблюдается прогрессирования болезни и отсутствуют ее клинические проявления, то избегание вредного воздействия на организм позволяет улучшить прогноз лейкоза.
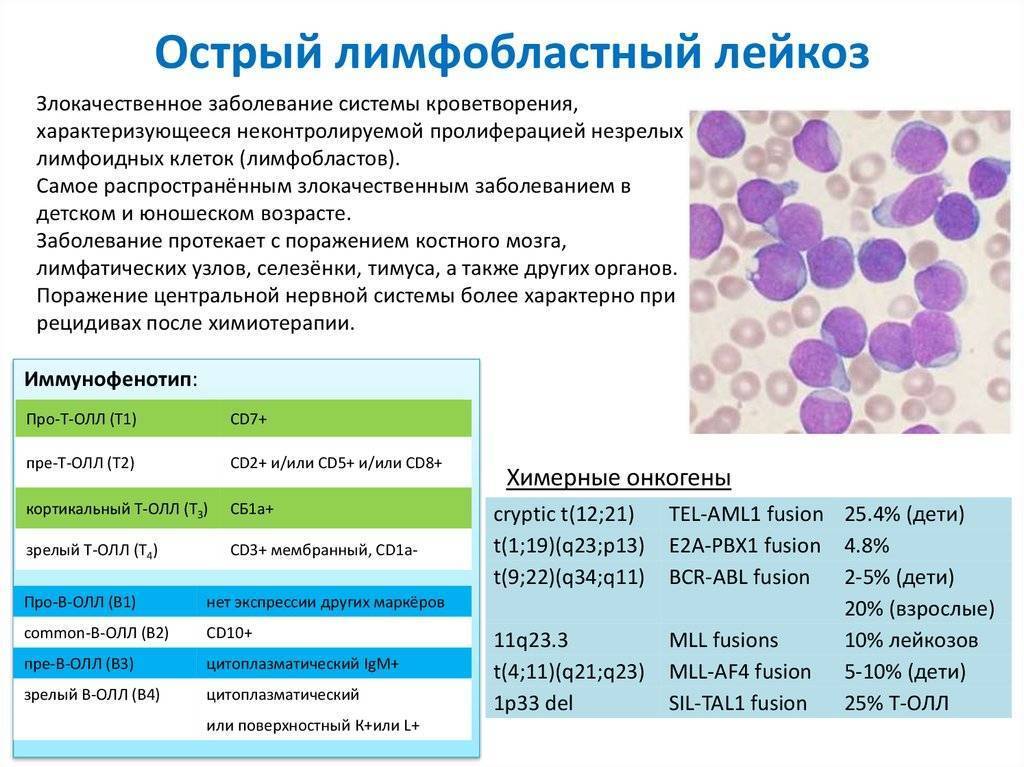
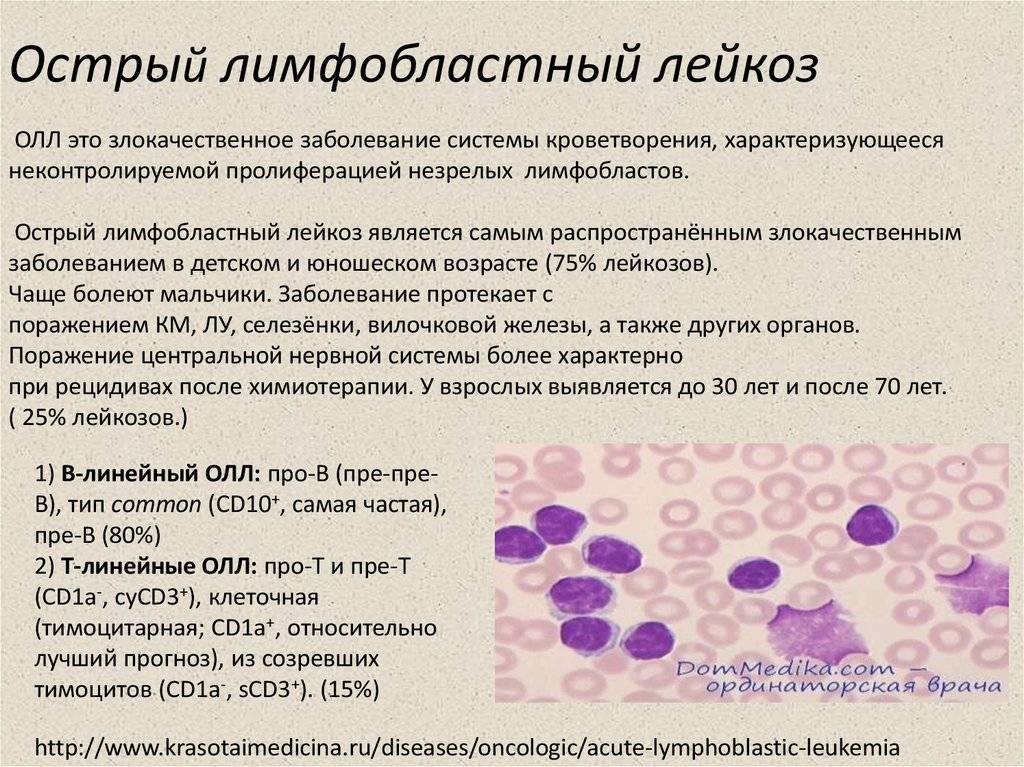
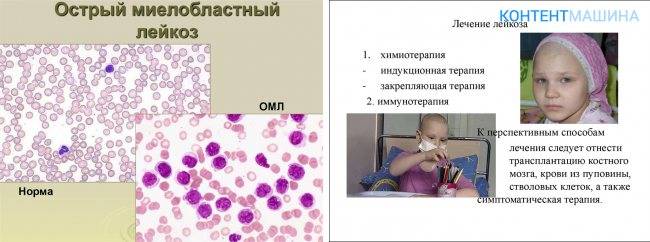
Острые миелобластный и лимфобластный лейкоз
Считается, что миелобластный лейкоз связан с внешним воздействием таких факторов, как бензол, нефтепродукты, гербициды, пестициды. Доказанным является тот факт, что в 10% случаев миелобластный лейкоз является результатом химиотерапии или лучевой терапии. Также известно, что ионизирующая радиация, которой могут подвергаться люди, работающие в определенных профессиях, может повышать риск развития этой формы лейкоза. Также для предотвращения развития этого заболевания рекомендуется избегать курения.
Острый лимфобластный лейкоз диагностируется в 60% случаев у пациентов в возрасте до 20 лет. Часто отмечается связь этой патологии с такими генетическими аномалиями, как синдром Дауна, анемия Фанкони, синдром Блума, нейрофиброматоз 1-го типа и атаксия-телеангиэктазия. Также следует отметить, что очень редко встречается вторичный лимфобластный лейкоз, который возникает на фоне другого онкологического заболевания.
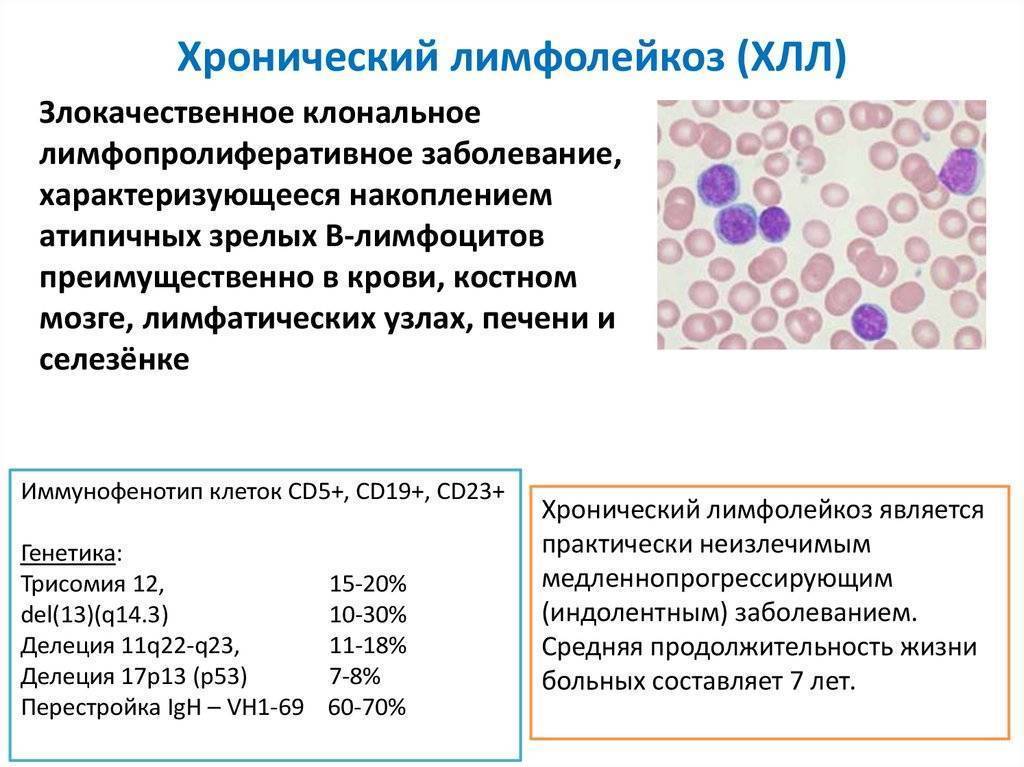
Хронические миелоидный и лимфоидный лейкозы
Причины, вызывающие хронический миелоидный лейкоз, на сегодняшний день не известны. Единственным фактором, который существенно увеличивает риск болезни, является облучение высокими дозами радиации. Также, согласно ряду исследований, проведенных зарубежными учеными, генетический фактор играет небольшое значение.
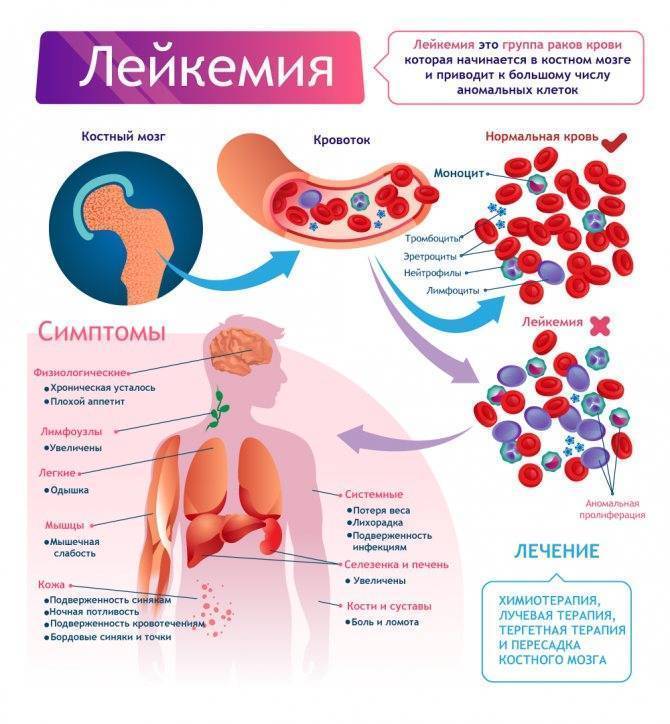
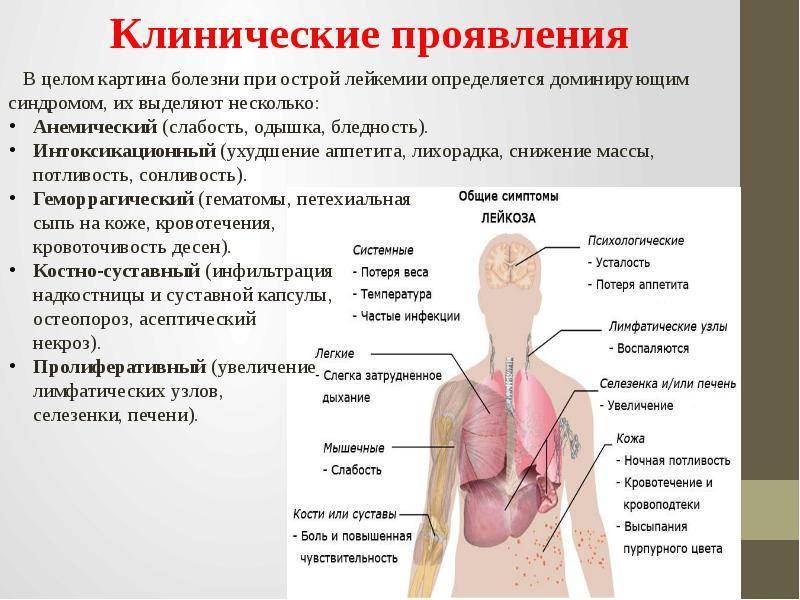
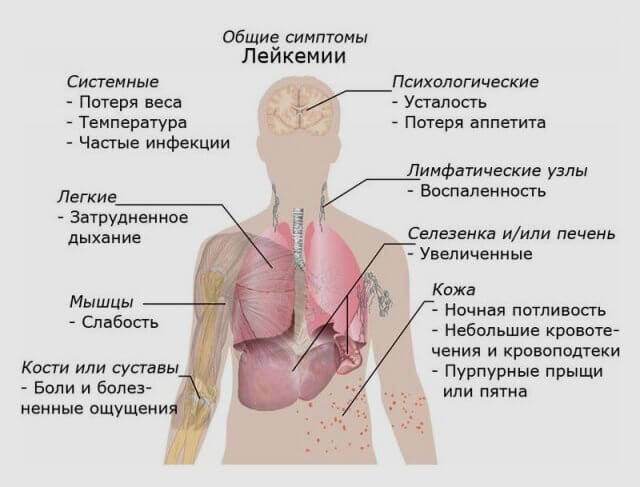
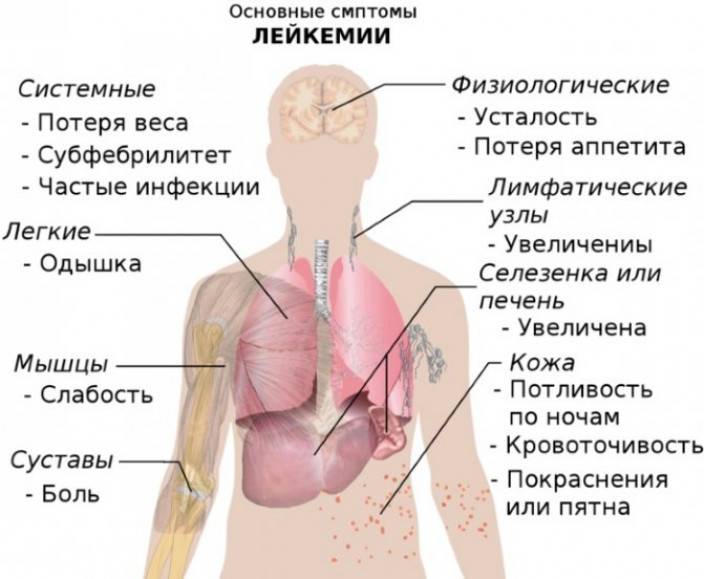
Симптомы, сопровождающие лейкоз
Большинство заболеваний сопровождаются изменением работы систем организма, что непременно имеет свои патологические проявления. В связи с этим часто лейкоз сопровождают симптомы, которые наблюдаются и при других болезнях и носят неспецифический характер. Одной из основных причин того, что признаки лейкоза широко варьируются, является большое количество разновидностей этого заболевания.
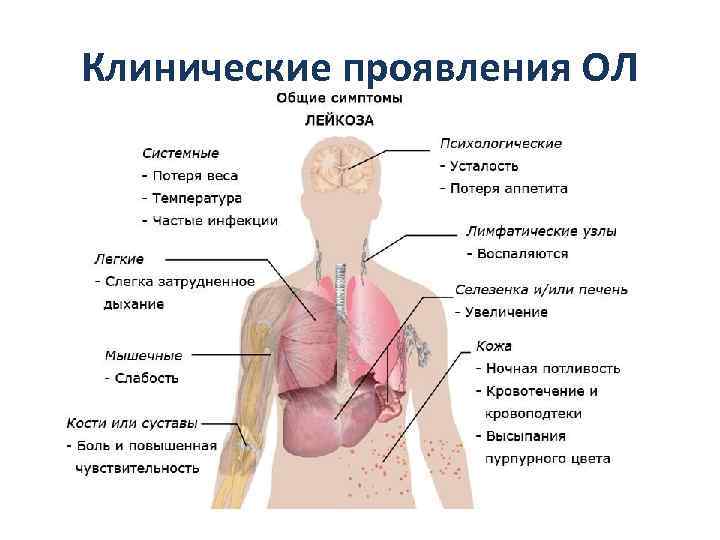
Наиболее часто встречающиеся признаки лейкоза
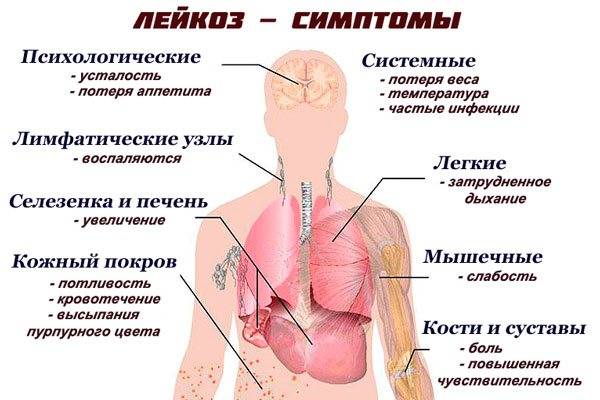
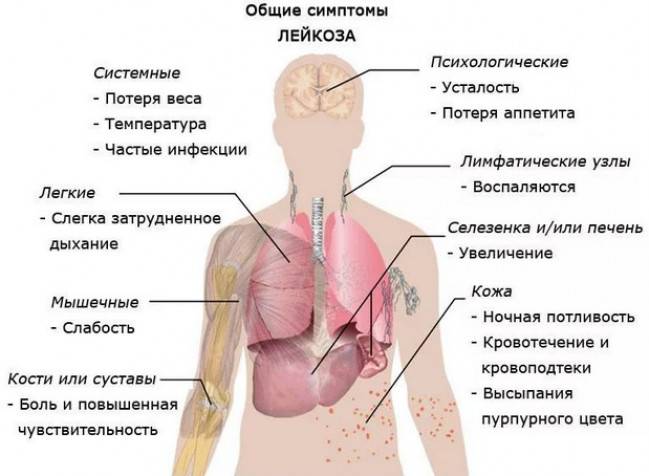
Наиболее часто заподозрить лейкоз позволяют симптомы:
- лихорадку или озноб;
- упорную усталость или слабость;
- частые рецидивирующие инфекции;
- потеря веса без причины;
- увеличение лимфатических узлов;
- увеличение печени и селезенки;
- кровотечения;
- повышенная потливость, особенно по ночам;
- боль в костях.
На признаки лейкоза больные обращают внимание, как правило, не сразу. Лишь когда их выраженность становится причиной существенного снижения качества жизни, симптомы лейкоза становятся причиной обращения за помощью
При этом часто именно специфические изменения в крови являются тем симптомом лейкоза, который позволяет заподозрить и диагностировать заболевание.
Отличаются ли симптомы лейкоза у детей и взрослых
Признаки лейкоза в значительной степени определяются не только состоянием организма, но и видом онкологической патологии. При некоторых видах лейкоза отмечаются спленомегалия, гепатомегалия, снижение иммунной защиты, а также сильно отличается скорость нарастания патологических симптомов.
В большинстве случаев клинические симптомы лейкоза у детей и взрослых носят неспецифический характер и мало отличаются в зависимости от возрастной категории. Однако, диагностика лейкоза у детей и пожилых может быть затруднена ввиду сниженного внимания к состоянию своего здоровья.
Так, сопровождающие лейкоз симптомы у детей чаще всего замечаются их родителями на запущенных стадиях. Этому также способствует и высокая распространенность острых форм лейкозов, которые склонны к стремительному прогрессированию. У пожилых часто снижена критика к своему состоянию. Так, они могут пренебрежительно относиться к ухудшению своего состояния, в связи с чем диагностика лейкоза происходит на поздних стадиях. В отличие от этих групп населения симптомы, сопровождающие лейкоз у взрослых, позволяют выявить эту онкологическую патологию гораздо быстрее.
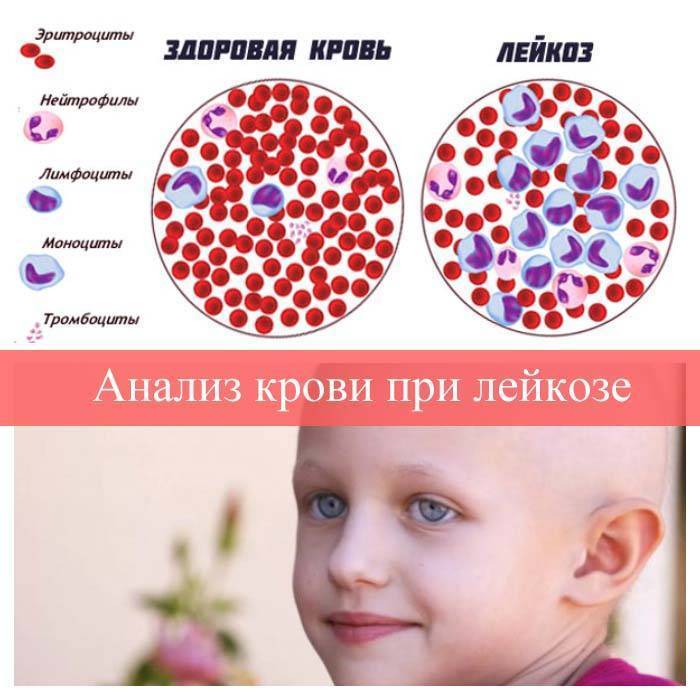
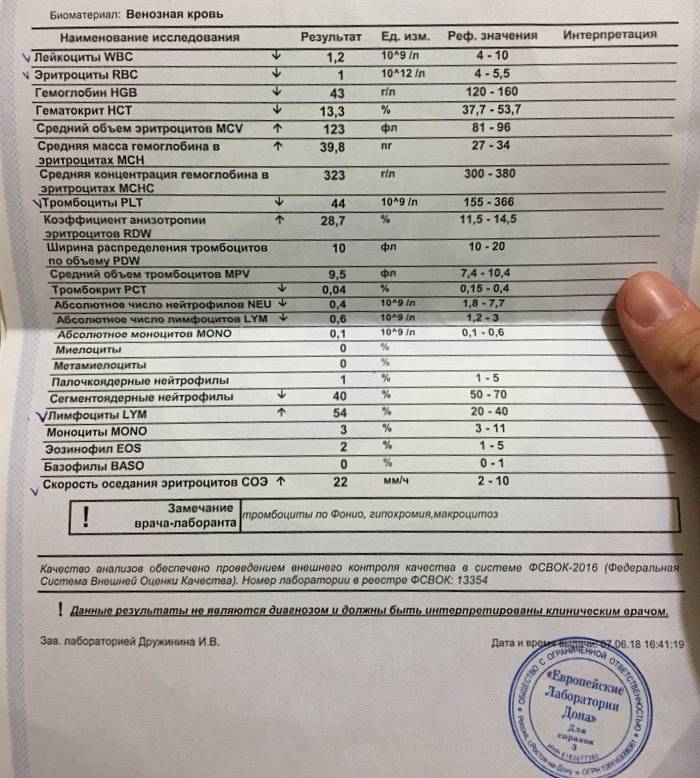
Симптомы лейкоза в крови
Лейкоз у детей и взрослых в большинстве случаев приводит к типичным изменениям в периферической крови. Именно эти лабораторные изменения в крови – симптомы, характеризующие лейкоз.
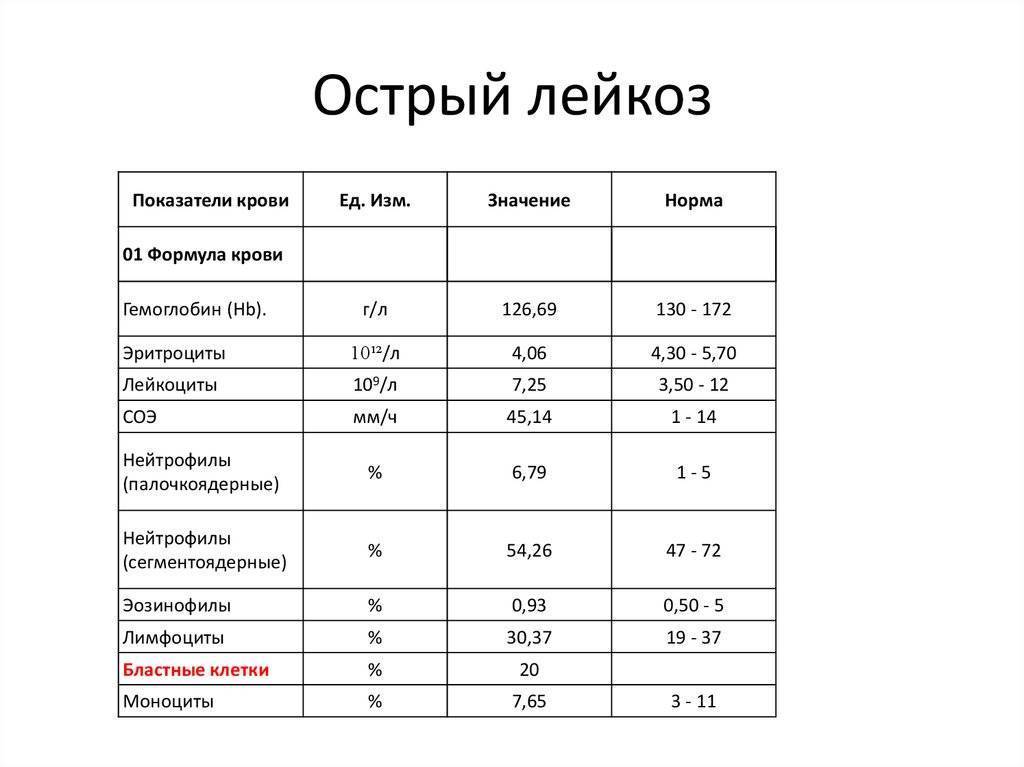
Признаки острого лейкоза в крови включают:
- увеличение числа бластов выше 20%;
- наличие “лейкемического провала”;
- отсутствие базофилов и эозинофилов;
- прогрессирующую анемию.
В отличие от острого, дифференцировать хронический лейкоз помогают симптомы в крови:
- бластные клетки практически отсутствуют на фоне высокого уровня лейкоцитов;
- отсутствует “лейкемический провал”;
- наличие базофильно-эозинофильной ассоциации;
- анемия, которая прогрессирует очень медленно.
Паллиативная помощь
Для терапии острого лейкоза имеется большое количество методов лечения. Это может быть химиотерапия, таргетная терапия, иммунотерапия. Все эти методы могут привести к ремиссии даже после многократных рецидивов. Поэтому как таковая, паллиативная терапия назначается редко и, как правило, у возрастных пациентов, которые не могут перенести тяжелое лечение.
В этом случае используется химиотерапия, медикаментозная терапия и лучевая терапия.
Химиотерапия
Химиотерапия при паллиативном лечении проводится не с целью достижения ремиссии, а для удержания опухолевого клона от стремительного размножения. На этом этапе могут применяться стандартные цитостатические препараты в меньших дозировках, иммунотерапия, таргетная терапия и другие методы противоопухолевого лечения.

Лучевая терапия
Лучевая терапия может применяться для облегчения болевого синдрома при сильном поражении костей, а также при наличии внекостномозговых очагов.
Сопроводительная медикаментозная терапия
Устранение болевого синдрома
Для помощи пациентам с болевым синдромом применяют различные обезболивающие препараты, начиная от нестероидных противовоспалительных препаратов (тот же ибупрофен) и заканчивая легкими и/или тяжелыми наркотическими средствами. Уменьшить выраженность болевого синдрома помогает и лучевая терапия.
Профилактика инфекций
На терминальных стадиях у больных серьезно нарушено кроветворение, и, как следствие, нет полноценной защиты от всех видов инфекций — бактериальной, грибковой, вирусной, что может привести к гибели пациента. Инфекционные осложнения являются одной из ведущих причин смерти при терминальных стадиях лейкозов.
Для предотвращения заражения, рекомендуется тщательно соблюдать принципы гигиены — уход за полостью рта, антисептическая обработка рук как самого больного, так и ухаживающего персонала, назначение профилактических антибактериальных и противогрибковых препаратов.
Трансфузионная поддержка
При сильном угнетении кроветворения, развивается тяжелая анемия и тромбоцитопения. Для купирования этих состояний могут применяться трансфузии эритроцитарной и тромбоцитарной массы.
Тромбоцитарные трансфузии
Раньше тромбомассу переливали при снижении количества тромбоцитов ниже 20*109/л. Но потом появились рекомендации, согласно которым тромбоцитарные трансфузии проводят при падении уровня тромбоцитов ниже 10*109/л. При более высоких цифрах назначение тромбомассы не приводит к снижению риска развития кровотечения.
При появлении признаков геморрагического синдрома, тромбоцитарную трансфузию начинают немедленно и при необходимости увеличивают ее объем. Признаки геморрагического синдрома:
- Наличие петехиальных высыпаний, особенно в полости рта и других слизистых.
- Повышение температуры при отсутствии очагов инфекции.
- Наличие кровотечения.
- Возникновение инфекции.
Трансфузии эритроцит-содержащих сред
У терминальных больных желательно поддерживать целевой уровень гемоглобина не ниже 80 г/л
Особое внимание уделяется пациентам с тромбоцитопениями. При развитии тяжелых анемий показано переливание эритромассы до достижения целевого уровня
В настоящее время во всем мире принят принцип — если больного нельзя вылечить, это не значит, что ему нельзя помочь!
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Острые лейкозы
– обширная гетерогенная группа опухолевых заболеваний системы крови, возникающие в результате мутаций (поломок) в генах, отвечающих за пролиферацию, дифференцировку и созревание нормальных кроветворных клеток. В результате этих событий в костном мозге происходит накопление лейкемических (бластных) клеток, что вызывает «вытеснение» нормального кроветворения опухолевым. В результате нарушается выработка форменных элементов крови и развивается цитопения. При развитии тромбоцитопении часто наблюдаются кровотечения; при снижении числа гранулоцитов – инфекции, эритроцитов — анемия.
Острые лейкозы распространены повсеместно, заболеваемость в разных странах составляет от 2 до 4 случаев на 100 000 населения в год. У взрослых 75-80% всех острых лейкозов составляют ОМЛ, 20-25% приходятся на долю ОЛЛ. Заболеваемость ОМЛ увеличивается с возрастом. Медиана возраста больных ОЛЛ — 14 лет, 60% заболевших моложе 14 лет, 24% — старше 45 лет. Мужчины и женщины заболевают с равной частотой.
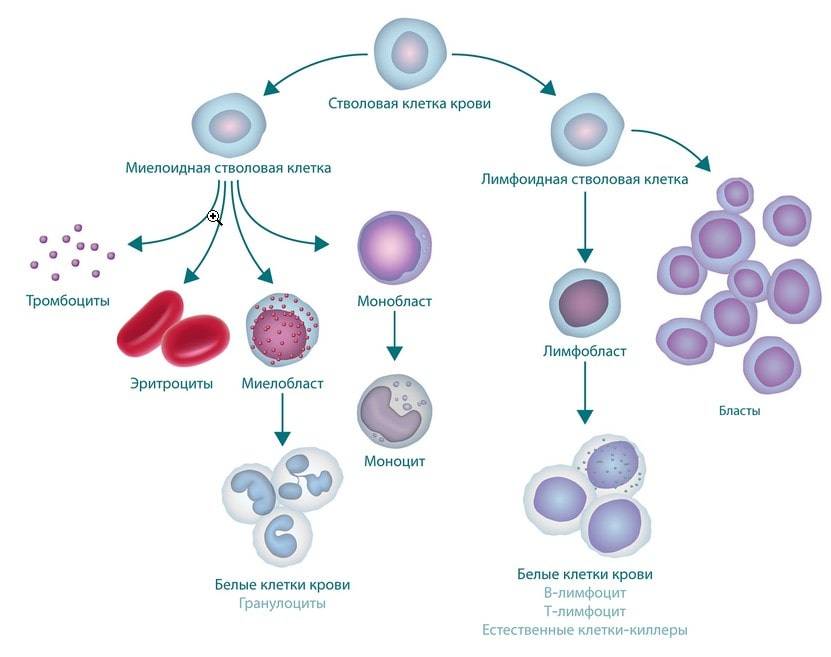
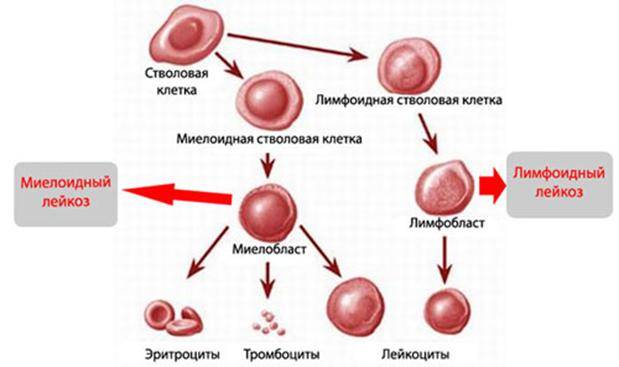
Выделяют две большие принципиально различающиеся группы острых лейкозов: острые миелоидные лейкозы (ОМЛ) и острые лимфобластные лейкозы (ОЛЛ).
Диагноз острого лейкоза устанавливается только на основании обнаружения в периферической крови и костном мозге (иногда только в костном мозге) бластных (опухолевых) клеток. Пункцию костного мозга необходимо выполнять во всех случаях, независимо от процентного содержания бластных клеток в крови. При этом обязательными в диагностике является комплексное исследование костномозгового кроветворения: морфоцитохимическое, иммунофенотипическое, цитогенетическое. Такой комплекс диагностических исследований позволяет установить точный диагноз и определить вариант лейкоза. Это имеет принципиальное значение, поскольку различаются не только программы лечения ОЛЛ и ОМЛ, но и есть существенные, а иногда принципиальные отличия в терапии разных подвариантов как ОЛЛ, так и ОМЛ.
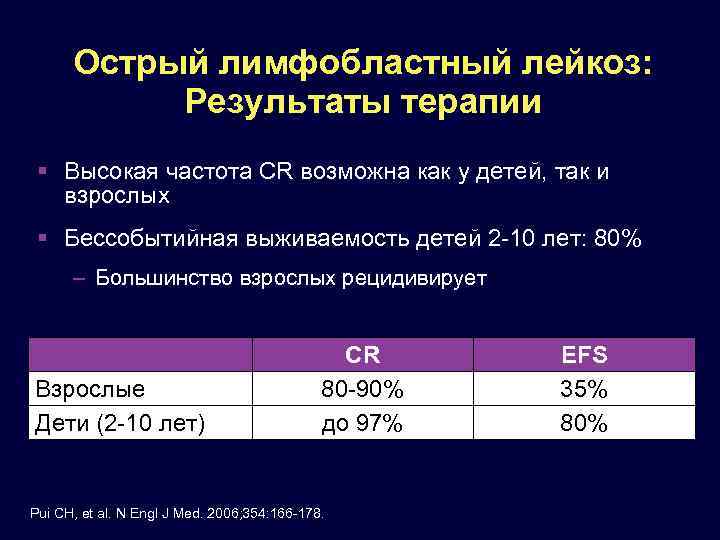
Острые лейкозы – являются потенциально излечимым заболеванием. Современная терапия позволяет получить полные ремиссии у 65-75% больных ОМЛ и у 75-90% больных ОЛЛ, но лишь в том случае, если лечение начато непосредственно после установления диагноза и проводится по программе, которая в настоящее время признается оптимальной для данного варианта лейкоза. При правильном лечении в среднем от 25 до 45% взрослых больных, у которых достигнуты полные ремиссии, остаются в этом статусе 5 лет и более, что для большинства случаев может расцениваться как выздоровление. Кроме того, острые лейкозы остаются основным показанием для выполнения аллогенной трансплантации гемопоэтических стволовых клеток, являющейся в большинстве случаев самым эффективным методом их лечения.
Что такое лейкоз
К лейкозам относят многочисленные виды онкологических процессов, первично формирующихся в кроветворной ткани, представленной костным мозгом, и лимфатической системе. Чаще всего это приводит к изменению функции и числа белых клеток крови, основной задачей которых является защита организма человека от чужеродных микроорганизмов.
Для того, чтобы понять, в чем заключаются основные изменения в организме при развитии лейкоза, следует понимать, как в норме функционирует механизм возобновления форменных элементов крови и клеточного компонента иммунной защиты. Кровь человека является жидкой средой организма, обеспечивающей доставку необходимых для нормальной жизнедеятельности субстанций и метаболитов к органам и тканям. У позвоночных и, в частности, человека, кровь состоит из плазмы (55%) и форменных элементов (45%). Плазма на 92% состоит из воды и является сложным раствором, обеспечивающим оптимальные условия для протекания всех физиологических процессов. Форменные элементы, находящиеся в крови, представлены следующими группами клеток: эритроцитами, тромбоцитами, моноцитами, эозинофилами и базофилами, представляющими миелоидный ряд, а также лимфоцитами, представляющими лимфоидный ряд. Эти клетки имеют непродолжительный период существования, в связи с чем существует потребность в их регулярном обновлении. Источником форменных элементов является красный костный мозг. Именно там, при нарушении контроля за регенерацией клеток крови происходит злокачественное перерождение с развитием лейкоза. В связи с этим наиболее часто лейкоз у детей и взрослых сопровождают симптомы, связанные с изменением работы кроветворной системы.
Существует большое количество разновидностей этой онкологической патологии, однако некоторые виды лейкозов встречаются у детей намного чаще, чем в более старшем возрасте. В то же время у взрослых лейкоз определенного типа может иметь более широкое распространение, чем у детей. Это обусловлено, как правило, особенностями функционирования и регулярного преобразования на протяжении всей жизни иммунной и кроветворной систем в соответствии с возникающими потребностями организма.
Лейкоз у детей
Согласно результатам исследований, проведенных учеными из Индии в сентябре 2015 года, именно злокачественные новообразования являются одной из важнейших причин смерти у детей младше 15 лет. При этом было отмечено, что в структуре онкологической заболеваемости в период до полового созревания лейкоз у детей встречается с частотой 30-40%, что является достаточно высоким показателем. Также частыми злокачественными новообразованиями, которые встречаются у детей, являются опухоли мозга и мезенхимальной ткани. Большую роль имеет своевременность проводимого лечения, что позволяет существенно снизить тяжесть развития тяжелых осложнений и обеспечить высокую вероятность и продолжительность ремиссии.
Наибольшее распространение у детей получил лейкоз следующих подтипов – острый миелобластный и острый лимфобластный. Однако, также могут встречаться ювенильный миеломоноцитарный и хронический миелоидный лейкозы. Вне зависимости от подтипа, обычно сопровождают лейкоз симптомы, не имеющие специфических проявлений, что значительно затрудняет выявление болезни на начальных стадиях.
Лейкоз у взрослых
Организм взрослых нередко подвергается влиянию различных вредных факторов внешней среды, что становится причиной ответных изменений в кроветворной и лимфатической системах организма. Однако, несмотря на это, согласно результатам эпидемиологических исследований лейкоз у взрослых развивается реже, чем в других возрастных группах. Вероятнее всего, это в наибольшей степени обусловлено наименьшей выраженностью структурных преобразований, происходящих в костном мозге и лимфатических структурах.
В структуре онкологических поражений среди трудоспособного населения наиболее часто можно встретить хронический миелоидный лейкоз, который у взрослых развивается в среднем в возрасте 45-55 лет. Несколько реже встречается острый миелобластный лейкоз, поражающий людей в возрасте от 20 до 25 лет. Таким образом, опираясь на данные, собранные Международным фондом исследования рака, можно сказать, что злокачественные процессы, в основе которых лежит поражение кроветворной системы, занимают 11 позицию среди всей онкологической патологии у трудоспособного населения.
РАК КРОВИ. ПРИЧИНЫ.
Врачи отделения лечения рака крови, на протяжении многих лет систематизируют и ведут анализ информации по возможным причинам возникновения рака крови. В своих научных работах определили ряд факторов и изучают информацию, которая способна влиять на развитие атипичных клеток в тканях человека.
К таким факторам риска врачи относят:
- Опасный радиационный уровень
- Плохой экологический фон
- Воздействие химических веществ
- Отсутствие здорового и сбалансированного питания
- ВИЧ заболевание
- Повышенный вес
- Злоупотребление алкоголем и курением
- Постоянное воздействие ионизирующего излучения
- Некоторые противоопухолевые препараты
- Продолжительные вирусные инфекции
- Длительный контакт с химическими реагентами
- Употребление в пищу канцерогенных продуктов
Рак крови, как злокачественное заболевание кровеносной системы, характеризуется бесконтрольным делением и накоплением незрелых лейкоцитов. Начало процесса начинается в костном мозге и потом распространяется на кровь человека. Со временем возникают сопутствующие заболевания, которые связана с общим снижением иммунной системы.
Организм любого человека функционирует как замкнутая система и для этой системы нужны клетки крови, которые имеют свои функции: снабжают органы кислородом и углекислым газом, защищают организм от микробов и различных вирусов. По причине вредного воздействия она из клеток теряет связь с другими клетками и начинает делиться бесконечное множество раз воспроизводя саму себя. Это группа клеток и отбирает питание у здоровых клеток и мешает им нормально функционировать, тем самым происходит нарушение функции работы органов и тканей: печень, почки, головной мозг, лимфатические узлы и другие.
Клетки крови рождаются в костном мозге и на ранних стадиях наиболее подвержены воздействию внешних факторов. Любая клетка может превратиться в раковую, которая впоследствии будет бесконтрольно делиться.
Хронические формы лейкоза чаще наблюдаются у взрослых людей, более 70 %. У мужчин и женщин болезнь наблюдается примерно в одинаковой пропорции, однако есть разновидность лейкозов, которые в основном поражают женщин — миеломная болезнь.
Проявлений разных видов рака
Во многом признаки гемобластозов зависят от стадии заболевания. При раке выделяют несколько стадий с ключевыми характеристиками:
- Начальная – злокачественные клетки только образовались, они делятся и накапливаются, внешних симптомов и проявлений нет.
- Развернутая – возникают типичные симптомы конкретного вида рака крови, изменения в крови наиболее характерные.
- Терминальная – перестают помогать препараты, процесс нормального кроветворения полностью угнетен, образуются только раковые клетки.
- Стадия ремиссии (возможна полная либо неполная) с восстановлением нормальных показателей в периферической крови и в составе костного мозга.
- Стадия рецидива – возвращение симптомов болезни с появлением раковых клеток после определенного периода ремиссии.
Основные проявления рака крови типичны именно для развернутой и терминальной стадий. Хотя каждый гемобластоз может иметь свою специфику симптомов. В целом для них типичны следующие проявления:
- частые простуды с осложнениями за счет снижения иммунных функций крови;
- анемия, которая не поддается терапии;
- болезненность костей и крупных суставов;
- постоянная слабость, быстрая утомляемость, бледность.
Для лейкозов будет типично наличие анемии и слабости, приступов головокружения, кровоподтеков и кровоизлияний в белки глаз, десневых кровотечений, сильной боли в области костей, увеличения размеров печени с селезенкой.
Для лимфомы характерны также лимфаденопатии (постоянное и выраженное увеличение лимфоузлов), ночная потливость, повышение температуры на фоне потери веса, зуд кожи.
Для миелоидной болезни типичны переломы костей, усиленная жажда с выделением большого количества мочи, поражения почек, анемия и частые простуды, кровотечения из ран и мест инъекций.
Причины возникновения острого лейкоза
Лейкозы возникают из-за мутации ГСК. При этом разные мутации проявляются на разных этапах гемопоэза. Следует сказать, что одного факта наличия мутации недостаточно. Вообще генетические поломки в клетках, в том числе и гемопоэтических, возникают регулярно, но существуют механизмы, которые либо уничтожают такие клетки, либо блокируют ее дальнейшее развитие. Чтобы развился лейкоз, нужны особые обстоятельства:
- Повторные мутации в уже мутировавшей ГСК.
- Ослабление иммунной защиты, при которой мутировавшая клетка остается нераспознанной и начинает активно размножаться. Такие промахи иммунитета могут возникнуть как в период внутриутробного развития, так и в процессе жизни взрослого человека.
Таким образом, к факторам риска развития острого лейкоза относят следующие:
- Наследственная предрасположенность.
- Вторичные и первичные иммунодефициты.
- Воздействие ионизирующего излучения — рентген, лучевая терапия и др.
- Некоторые химикаты.
- Некоторые лекарственные препараты, например, цитостатики, которые применяются для лечения злокачественных новообразований.
- Вирусы. В частности, доказана этиологическая роль вируса Эпштейна-Барр.
Рак крови. Симптомы.
Врачи Российско — японского онкологического центра выделяют симптомы, по которым можно диагностировать рак крови.
Первоначальные симптомы рака крови:
- Головные боли, головокружение
- Боли в костях и ломота в суставах
- Отвращение к еде и запахам
- Поднимается температура без определенных признаков и заболеваний
- Общая слабость и быстрая утомляемость.
- Частые инфекционные заболевания.
Данные симптомы рака крови могут указывать и на другие болезни, из-за чего пациент редко обращается на этой стадии к врачу онкологу, тем самым теряет много времени.
Вторичные симптомы рака крови:
- Бледность
- Желтизна кожи
- Сонливость
- Раздражительность
- Кровотечения
Также увеличиваются лимфоузлы, печень и селезенка, живот раздувается в размере, появляется сильное ощущение вздутия живота. На поздних этапах появляются высыпание на кожи, кровоточивость дёсен.
При поражении лимфатических узлов, они становятся плотными на ощупь, безболезненные. При этом нужно сразу же обратиться к врачу!!
Основные симптомы рака крови
- У больного раком крови ломит кости и суставы
- Частые кровотечения из носа
- Боли в брюшной полости
- Больному часто хочется в туалет
- Тошнота и рвота
- Частые инфекционные заболевания
- Синеватый оттенок губ и ногтей
- Человек постоянно теряет в весе
- Наблюдается высокая температура
Симптомы рака крови мало зависят от пола больного.
Разновидности заболевания накладывает свой отпечаток на то, что именно ощущает пациент при раке крови. Симптомы для различных видов лейкозов могут отличаться.
По мере прогрессирования заболевания, симптомы становятся более выраженными. Появляются боли!
Последствия (ремиссия и рецидив)
Еще несколько десятилетий назад острые лейкозы приводили к смерти пациента в течение 2-3 месяцев после постановки диагноза. На сегодняшний день ситуация кардинально изменилась благодаря появлению новых препаратов для лечения.
На данный момент в клинике острых лейкозов выделяют следующие стадии:
- Первая атака — в этот период происходит активное размножение опухолевых клеток в костном мозге и выход их в кровь. Именно на данном этапе происходит постановка диагноза. Симптомы заболевания будут определяться тем, какой кроветворный росток поражен. Как правило, это упорные инфекции, анемии, общая слабость, увеличение лимфатических узлов и др.
- Период ремиссии. Если острый лейкоз ответил на химиотерапию, опухолевые клетки уничтожаются, и кроветворение восстанавливается. Количество бластов в костном мозге приходит в норму и не превышает 5% от общего количества клеток. Выделяют несколько видов ремиссии, в зависимости от того, насколько полно подавлен опухолевый клон. В настоящее время целью лечения является достижение полной ремиссии в течение 5 лет. По истечении этого срока, пациент считается полностью здоровым.
- Рецидив. У некоторых пациентов возникает рецидив, при котором опять увеличивается количество бластов. Они опять выходят в кровоток и могут образовывать внекостномозговые очаги инфильтрации. Рецидивов может быть несколько, и с каждым разом их все сложнее ввести в ремиссию. Тем не менее, у многих пациентов удается добиться полной пятилетней ремиссии, даже после нескольких рецидивов.
- Терминальная стадия. О ней говорят, когда все используемые методы лечения острых лейкозов теряют свою эффективность и сдерживать опухолевый рост уже невозможно. Происходит полное угнетение кроветворной системы организма.