SQLITE NOT INSTALLED
Нормы температуры у детей разного возраста
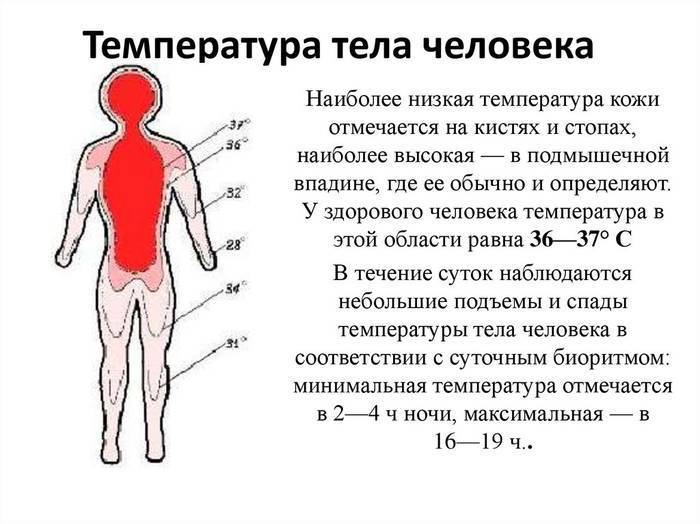
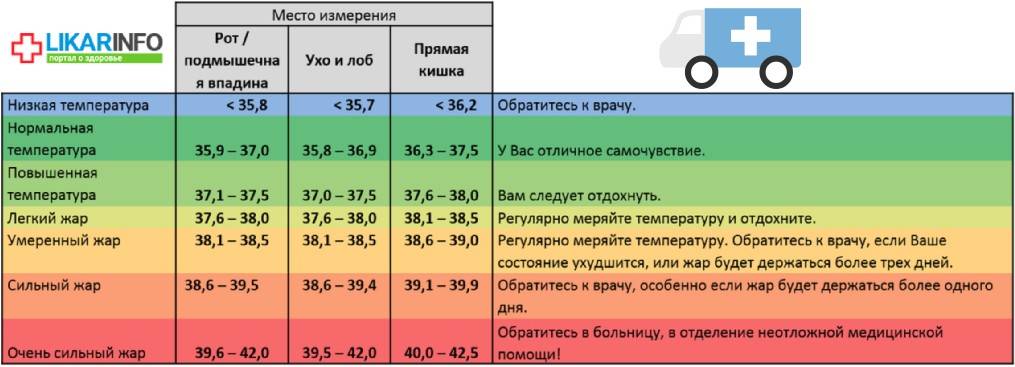
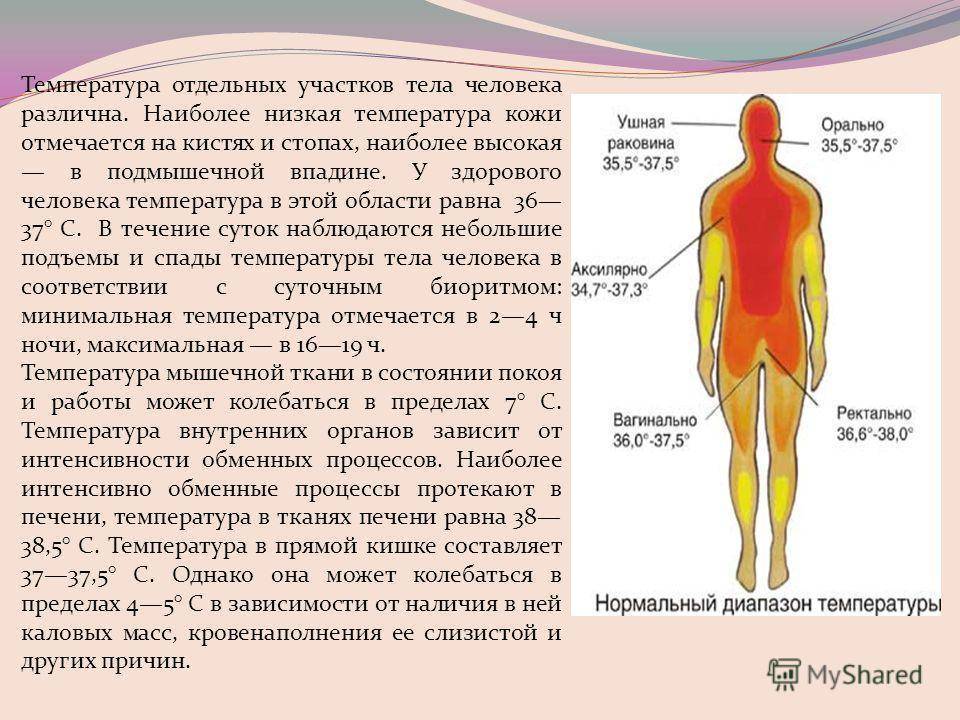
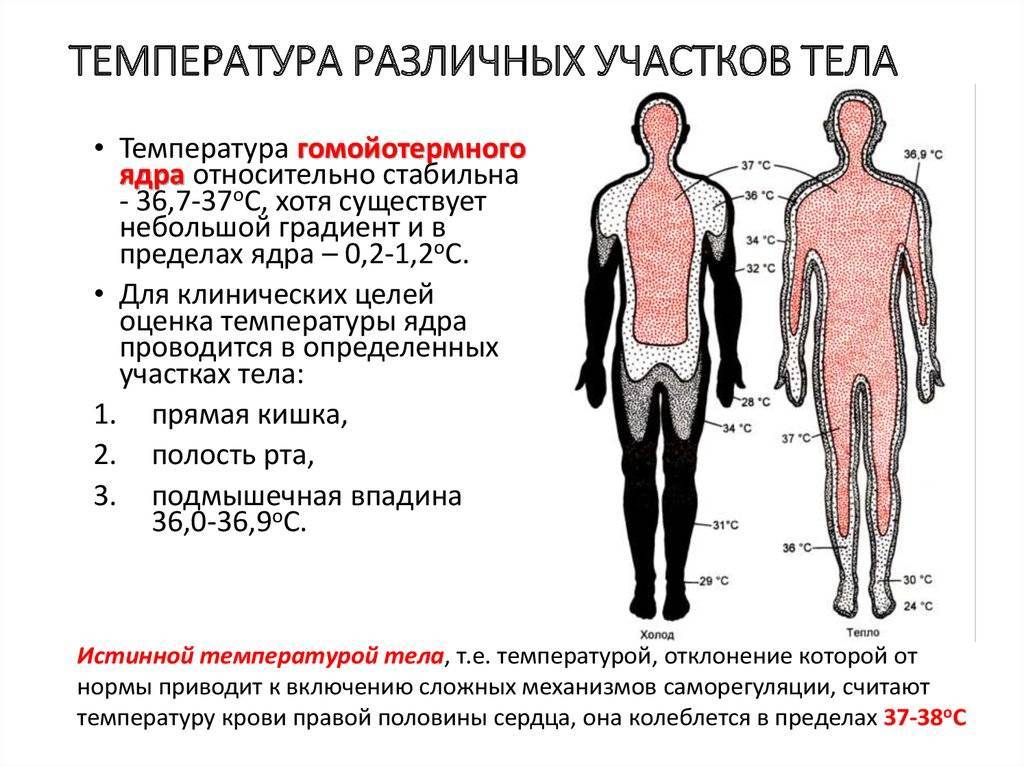
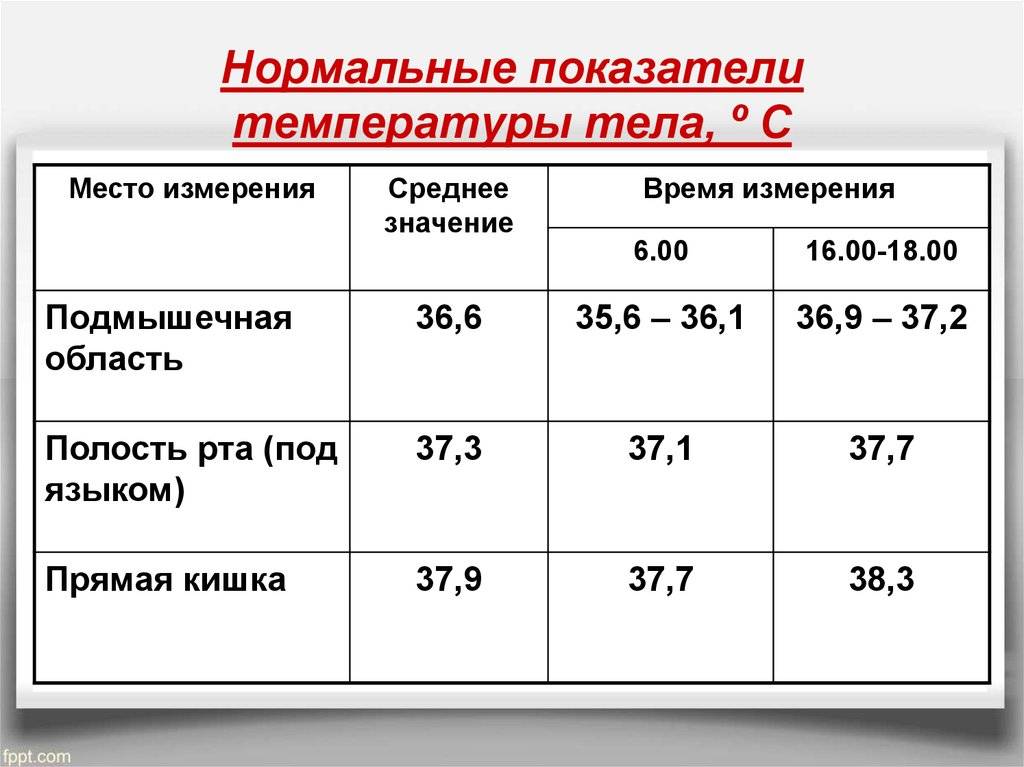
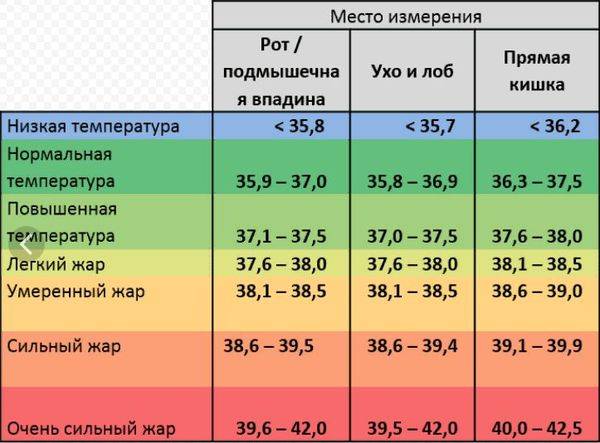
Измерить температуру тела у детей можно разными способами. Первый из них — в подмышечной впадине, но он не подходит грудничкам и детям младшего возраста. Для них можно воспользоваться ректальным либо оральным методами. Второй предпочтителен, но для него понадобится электронный термометр из пластика, безвредного для ребенка. Стоит также учитывать, что показатели в разных участках отличаются. Так, температура в подмышечной впадине, хоть и указана в большинстве таблиц, на 0,5—1 градус ниже ректальной либо оральной. Кроме того, измерения во рту необходимо проводить за час до приема пищи либо после него, поскольку температура еды может также повлиять на результат.
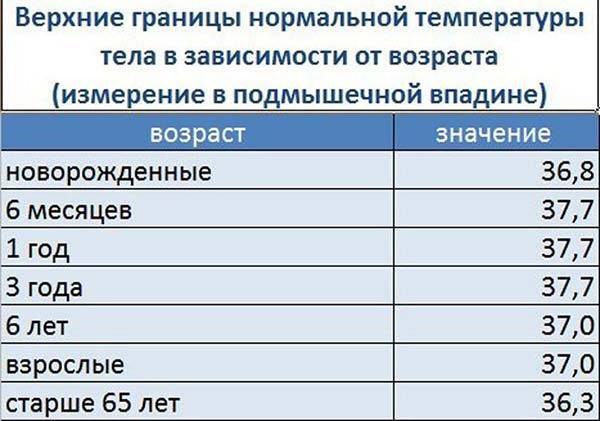
Показатели нормы изменяются с возрастом. Поскольку обменные процессы у грудничков и детей младшего возраста протекают быстрее, температура у них будет выше. По мере взросления она постепенно снижается и 7 годам уже не отличается от результатов измерения у взрослого человека. Также существуют индивидуальные особенности, которые зависят в том числе от роста, конституции и типа темперамента человека. Усредненные показатели нормы для детей разного возраста представлены в таблице. Они справедливы при измерении температуры в подмышечной впадине.
| Возраст | До 1 года | 1 год | 5 лет | 7—9 лет | 10 лет и старше |
|
Температура в норме, СО |
37,7 |
37,1 |
37,0 |
36,7—36,8 |
36,6 |
Профилактика.
Чтобы избежать опасных последствий с детским здоровьем, не забывайте прививать малыша согласно календарю прививок, в частности проводить вакцинацию от дифтерии.
Вовремя лечите заболевания дыхательных путей. Обращайтесь к врачу на ранней стадии, когда с болезнью можно справиться быстро и без осложнений.
Закаляйте ребёнка, в том числе применяйте местное закаливание горла: даже мороженое, съеденное маленькими порциями, будет на пользу местному иммунитету. Чаще гуляйте на свежем воздухе, приучайте малыша к спорту и физической активности.
Поддерживайте в помещении оптимальный уровень влажности и температуры.
Избегайте людных мест в период эпидемий. Если же избежать этого не удалось, тщательно мойте руки малышу и промывайте его носовые ходы солевым растворам.
Вроде бы несложные правила, но соблюдая их, не придётся лечить серьёзные заболевания.
Если же вы или члены вашей семьи всё-таки заболели, не занимайтесь самолечением, а лучше приходите в нашу лор-клинику. Мы лечим взрослых и маленьких пациентов от трёх лет.
Чтобы записаться на приём, звоните, пожалуйста, по телефонам: +7 (495) 642-45-25; +7 (926) 384-40-04.
Мы вам обязательно поможем!
Выздоравливаем и больше не болеем
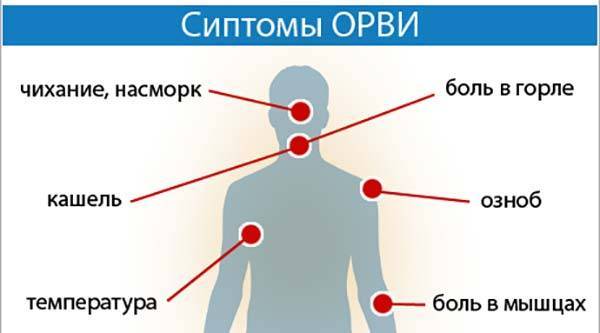
Существует множество штаммов вирусов, вызывающих простуду и ОРВИ. Симптомы у вирусных заболеваний одинаковые: насморк, боль в горле, температура и др. Повторный подъем температуры у ребенка после ОРВИ может свидетельствовать не об осложнениях, но о новой простуде, начавшейся сразу после выздоровления.
В первую неделю после болезни детский организм ослаблен, ему уже не хватает сил на борьбу с инфекцией. Переболевший ребенок в детском саду, школе, магазине и транспорте может столкнуться с незнакомыми вирусами и заболеть снова. Часто дети подхватывают очередную простуду в больнице, куда приходят после ОРВИ за справкой.
Защитить ребенка от повторного заражения помогут простые меры профилактики.
В первые 1-2 недели после выздоровления не стоит водить ребенка в места большого скопления людей. В супермаркетах, торговых и развлекательных центрах, на детских праздниках возрастает риск столкнуться с новым вирусом. Желательно также отказаться от поездок на общественном транспорте. А вот прогулки на свежем воздухе будут полезны.
После ОРВИ питание должно быть легким и сбалансированным. В детском меню должно быть много свежих овощей и фруктов, натуральных йогуртов и кефира. Ослабленному организму также нужен белок: нежирные птица и рыба, молочные продукты. В первые недели после выздоровления стоит исключить из рациона шоколад, цитрусовые и другие аллергены.
В доме нужно поддерживать температуру около 21-22 градусов и влажность 50-70%. Прохладный влажный воздух защитит слизистую носоглотки от пересушивания и повреждения
Важно регулярно делать влажную уборку и проветривать комнаты, чтобы уменьшить концентрацию вирусов в доме.
Грамотное лечение, профилактика и мамина забота помогут быстрее выздороветь и защитят от новых простуд. Берегите своих близких и будьте здоровы!
Полезные статьи:
Высокая температура у детей: о чем может говорить этот симптом
Повышение температуры у детей и взрослых — естественная реакция организма на воспалительные процессы. Они развиваются вследствие размножения вирусной либо бактериальной инфекции, а также при ряде других процессов. В некоторых случаях незначительное изменение температурного показателя считается нормой и не является поводом для оказания медицинской помощи.
Среди самых распространенных причин лихорадки у ребенка можно выделить:
- острые либо хронические инфекционные заболевания (вирусные либо бактериальные);
- незаразные болезни внутренних органов, которые сопровождаются воспалением;
- период прорезывания зубов;
- длительное пребывание под открытым солнцем.
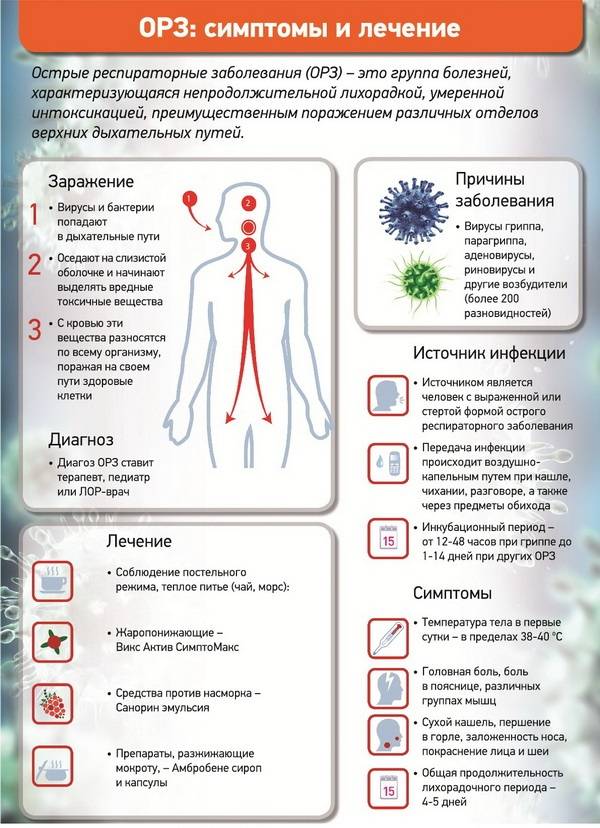
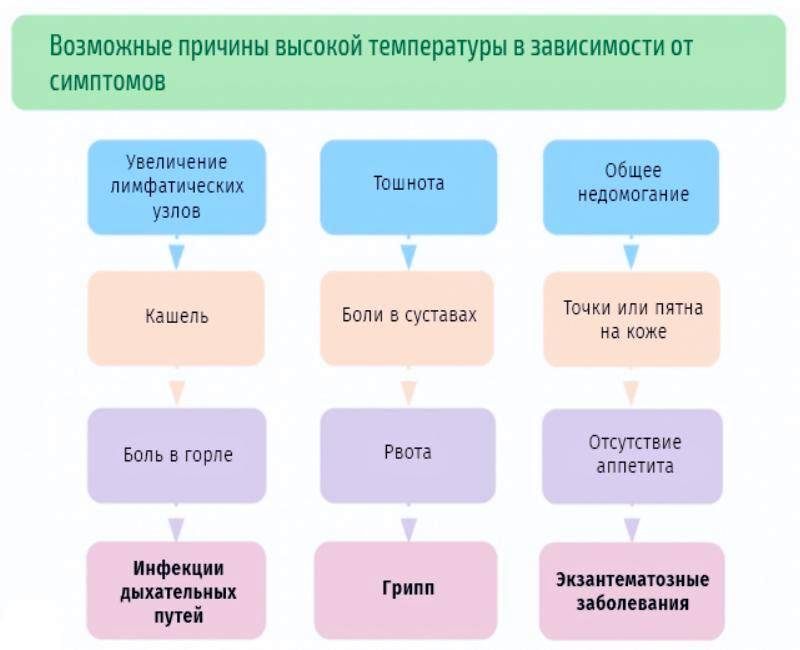
При повышении температуры следует в первую очередь исключить инфекционные заболевания. Лихорадка будет вторичным симптомом, а на первый план выходят основные клинические признаки: боль в горле и покраснение слизистой оболочки, кашель, насморк, слезотечение, увеличение регионарных лимфатических узлов. Инфекция также может локализоваться в органах пищеварительной системы, нижних дыхательных путей (бронхов либо легких), мочеполового тракта. Клиническая картина указывает на область поражения, но специфические симптомы могут проявляться позже, чем организм отреагирует на инфекцию повышением температуры. Возбудитель может присутствовать в организме длительное время, а проявляться только в периоды снижения активности иммунной системы. По этой причине риск ОРВИ и других заразных заболеваний особенно повышается при низкой температуре окружающей среды, дефиците витаминов в рационе и в других ситуациях.
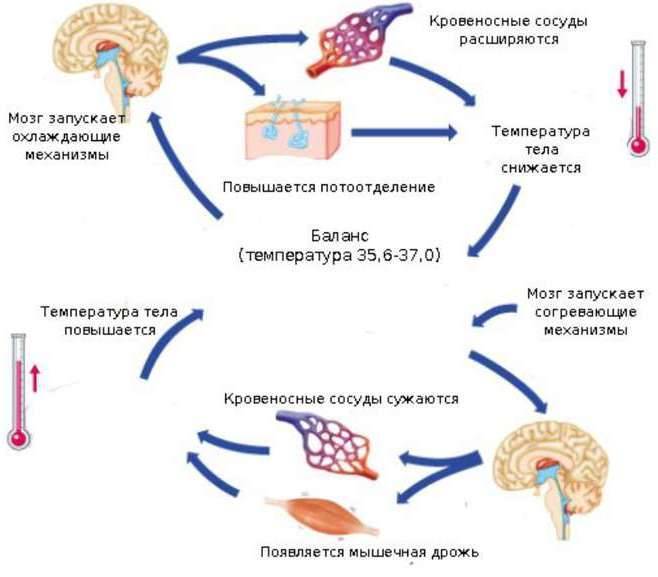
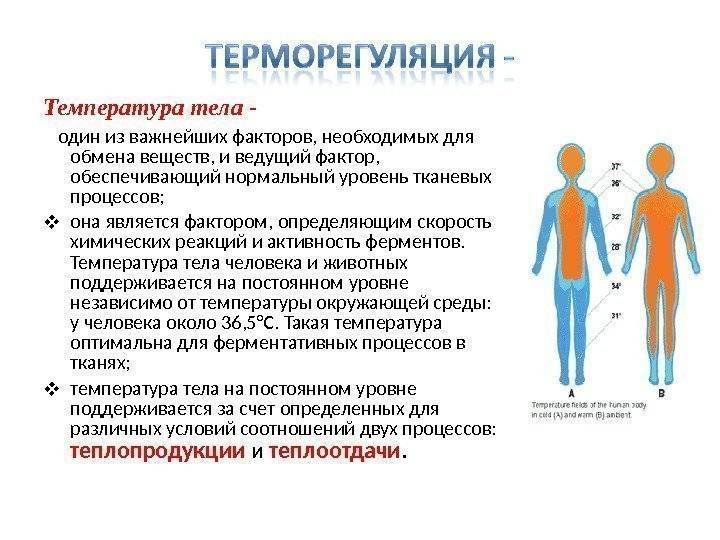
Повышение температуры может не быть связано с инфекционными заболеваниями. В головном мозге находится нервный центр, который регулирует температуру тела человека (центр терморегуляции) и в норме позволяет организму адаптироваться к различным факторам. Так, при резком потеплении либо похолодании температура остается стабильной, также она не изменяется после физических нагрузок. Ряд факторов может повлиять на работу центра терморегуляции, в том числе нарушение гормонального баланса, неврозы, обезвоживание, переутомление и другие. Отличие такой лихорадки состоит в том, что антипиретики (жаропонижающие препараты) оказываются неэффективны, а специфические клинические признаки инфекционных заболеваний отсутствуют. Лечение может отличаться и направлено на устранение основного фактора, который спровоцировал нарушение работы нервного центра.
На период прорезывания зубов многие дети реагируют стойким повышением температуры тела, ознобом, слабостью и общим ухудшением организма. Процесс протекает с травмированием тканей, может осложняться присоединением бактериальной инфекции. Кроме того, зуд и болезненные ощущения ставятся причиной общего ухудшения самочувствия и снижения иммунной защиты. При прорезывании зубов допускается использование жаропонижающих препаратов, если температурные показатели значительно превышают границы нормы.
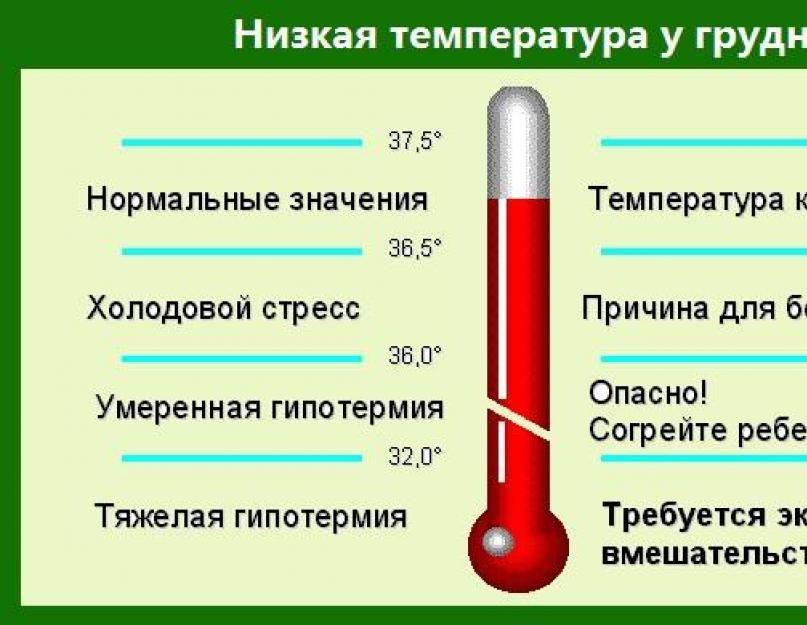
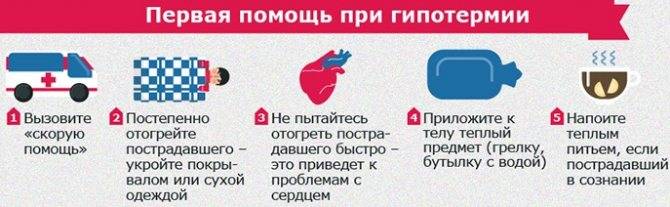
Какие симптомы гипотермии?
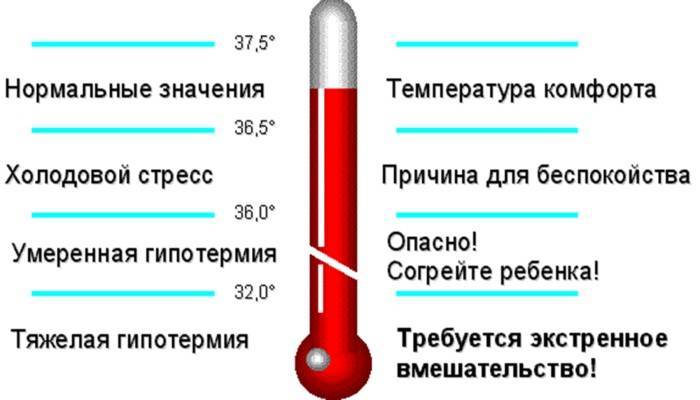
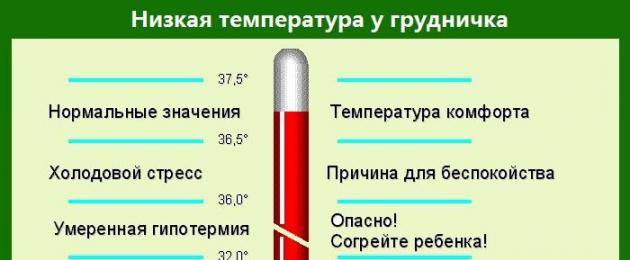
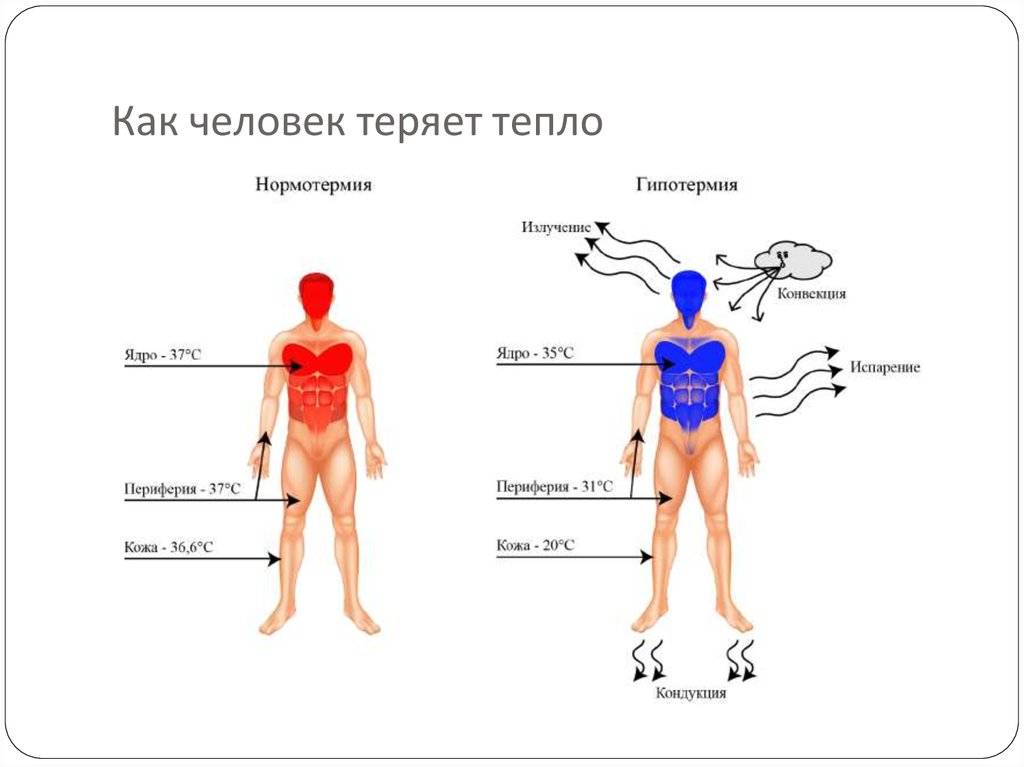
Если разделить симптоматику гипотермии на 4 температурных блока, признаки понижения температуры тела будут следующие:
|
От 35°С до 36°С |
Дрожь, общая вялость, отсутствие привычной активности. Кожа становится бледной, а конечности – холодными. |
|
От 35°С до 34°С |
Дрожь усиливается, происходящая реальность с трудом воспринимается, помутнение сознания. |
|
От 34°С до 33°С |
Дрожь становится очень сильной, человек не может самостоятельно передвигаться, кожа становится пепельного оттенка, не исключены галлюцинации. |
|
От 33°С и ниже |
Речь неразборчива, очень сильная дрожь, человек не понимает, что происходит вокруг и теряет связь с реальностью. |
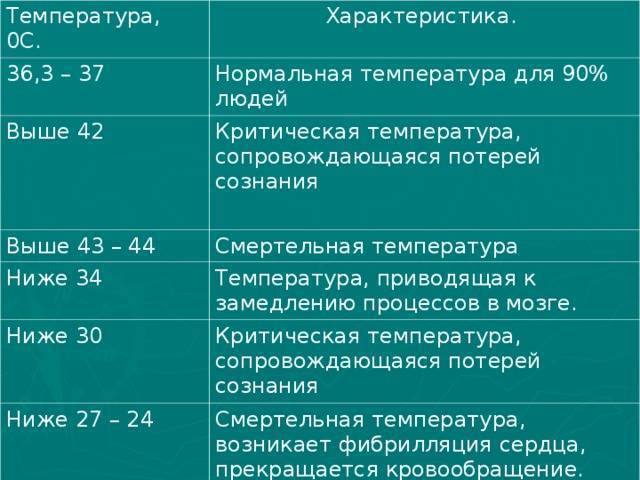
Как правило, при температуре ниже 33°С наступает смерть. Так как полностью нарушается обмен веществ и химических реакций в организме. Дыхание становится редким и прерывистым, зрачки перестают реагировать на свет, сердце останавливается.
Причины пониженной температуры тела
Не только переохлаждение становится причиной снижения температуры тела. Даже элементарно питание с недостатком питательных веществ, способно дать сбой в организме.
Когда с питанием поступает мало энергии, все что остается телу – работать на износ. Вырабатывается мало тепла, а это прямой путь к истощению и снижению температуры к более низким показателям.
Не позволяйте организму использовать ресурс, который совсем не предназначен для поддержания жизнеспособности. Пускай эта миссия достается правильному и сбалансированному питанию.
Поэтому, если вы соблюдаете строгую диету, не забывайте, что главные поставщики энергии в организм – это углеводы. И 60% наших энергетических ресурсов зависят именно от них. При этом не путайте быстрые углеводы (дисахариды, моносахариды) и сложные углеводы (полисахариды).
От быстрых – отказываемся (макароны, фаст-фуд, кондитерские изделия, белый рис), сложные углеводы – приветствуем. Так как они транспортируют все жизненно необходимые компоненты: клетчатку, инулин, пектин, гликоген, хитин, целлюлозу и т.д.
Кроме этого, причины пониженной температуры могут крыться:
- В недостатке сна.
Недосып негативно сказываться на общем состоянии организма, поэтому может стать причиной и дисбаланса температурного режима. Конечно, одна или две недоспанные ночи – не повод для переживаний и точно не повод немедленно бежать за градусником. А вот систематический недосып способен привести к гипотермии.
- В адаптации к новым климактерическим условиям.
Резкий переход с тепла на холод не обрадует ваше тело, оно может сигнализировать об этом, дав сбой в температуре. Адаптация должна быть мягкой. Старайтесь, как можно теплее одеваться и не находитесь длительное время на холоде и ветреную погоду без надежной защиты в виде теплой одежды и обуви.
- В нарушении гормонального фона.
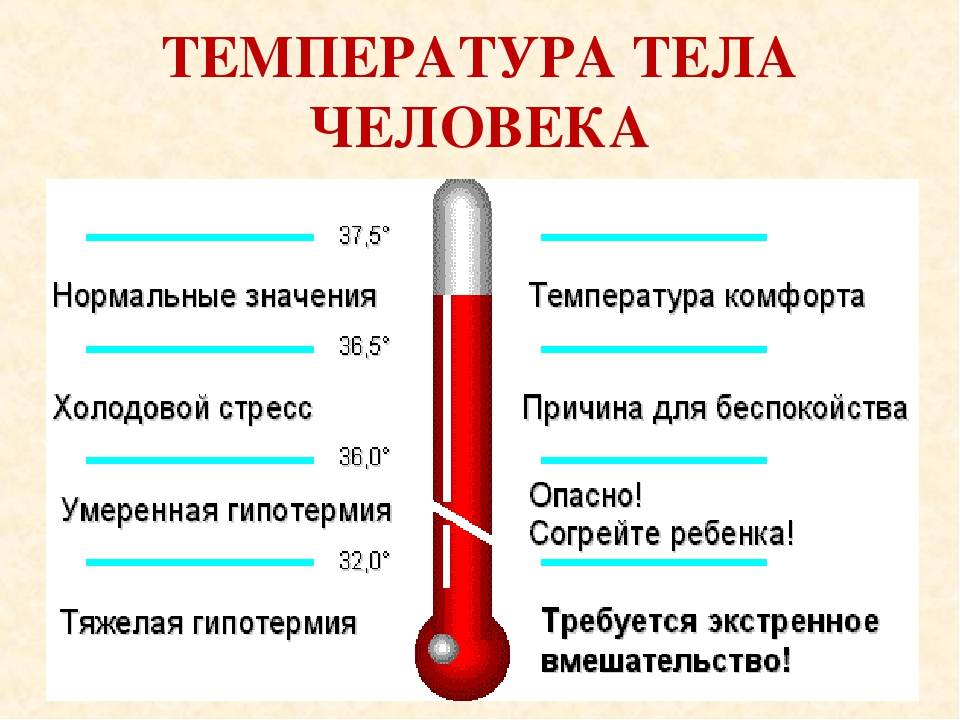
Низкая температура тела (температура ниже 35,5°С), также может быть связана с нарушениями работы эндокринной системы. Ведь в терморегуляции далеко не последнюю роль играют гормоны щитовидной железы и яичников.
Низкая температура может указывать на гипофункцию эндокринных желез, недостаточную выработку йода, прогестерона и ТТГ.
Поэтому, специалисты клиники R + Medical Network настоятельно рекомендуют не затягивать визит к эндокринологу и пройти хотя бы минимальное обследование — УЗИ щитовидной железы и биохимический анализ крови.
Только своевременная и компетентная диагностика заболевания может гарантировать высокий результат лечения.
Родительская тактика или когда следует быть тревогу?
Стоит срочно обращаться в больницу, если кроме болей в животе присутствуют следующие признаки:
- младенец капризничает, плачет, поджимает ножки;
- кожа бледная и болезненная;
- повышается температура;
- возникает запор, метеоризм или диарея;
- ребенок теряет сознание;
- дискомфорт и боль длится уже сутки или более;
- ребенок отказывается от еды и питья;
- возникает тошнота и рвота;
- ребенок очень быстро устает и постоянно хочет спать;
- в кале или рвоте видны кровяные вкрапления;
- расстройство желудка длится около суток;
- на теле появляются высыпания;
- ребенку больно ходить в туалет.
Если живот у ребенка в области пупка то болит, то снова в порядке, все равно необходимо посетить врача в плановом порядке.
Если живот болит после еды, вероятно, проблема кроется в сбоях в пищеварительной системе, в других случаях нужно искать причину глубже.
Хирургические заболевания
Самой частой причиной болей в животе, требующей хирургического вмешательства, является острый аппенидицит — воспаление червеобразного отростка.Аппендицит может возникнуть у ребенка любого возраста, включая детей первого года жизни, именно поэтому при любом дискомфорте в животе следует быть настороженным в плане именно этого заболевания.
Симптомы острого аппендицита различаться в зависимость от возраста ребенка и локализации самого отростка. Классицеское течение характеризуется одно- двухкратной рвотой, болями в животе (ребенок редко может указать четкое место боли) и подъемом температуры. Также могут присоединяться расстройства стула и мочеиспускания, особенно если речь идет о совсем маленьких детях.
Воспаление развивается быстро, поэтому требуется немедленная госпитализация ребенка в хирургическое отделение и оперативное лечение. В противном случае возможно развитие перитонита, который значительно усложняет лечение и ухудшает прогноз. Именно поэтому до консультации специалиста при болях в животе ребенку категорически запрещается давать любые жаропонижающие и обезболивающие препараты. Ими можно смазать клиническую картину.
Инвагинация
У детей первых лет жизни возможно возникновение такого грозного заболевания, как инвагинация кишечника. При этой патологии одна кишка входит в другую, возникает некроз (омертвение) кишки и развивается острая кишечная непроходимость. Это чрезвычайно тяжелая патология, требующая немедленной госпитализации.
Боли в животе при этом заболевании имеют первоначально приступообразный характер, затем состояние ребенка быстро ухудшается, возможна рвота, вздутие живота. Присутствует характерный признак — кал в виде «малинового желе».
Ущемление грыжи
Еще одна серьезная причина болей в животе — это ущемление грыжи, в данном случае, пупочной. Возможно у любого ребенка с неоперированной в плановом порядке грыжей. При натуживании петля кишки ущемляется, самостоятельные попытки вправить ее приводят лишь к быстрому ухудшений состоянию. Если срочно не прооперировать больного, возможно развитие некроза кишки и тяжелые последствия вплоть до летального исхода.
Формы
В зависимости от изменений температурных показателей, субфебрилитет классифицируется следующим образом.
Перемежающаяся лихорадка — температура сначала немного понижается, а затем снова повышается, и такое чередование длится на протяжении нескольких дней.
- Ремитирующая — температура в течении суток колеблется больше, чем на 1°C.
- Волнообразная лихорадка — у пациента наблюдается чередование нормальной температуры с постоянным и ремитирующим состоянием.
- Постоянная лихорадка — о ней говорят, когда температура постоянно повышена, и, практически, не изменяется в течении суток.
Есть еще лихорадка неясного происхождения(генеза), причины которой выяснить врачам не удается. В этом случае отмечается повышение температуры до 38°C в период от трех неделях и более при неустановленных причинах.
Лихорадку неясного происхождения(генеза) подразделяют на следующие виды:
- так называемая, лихорадка “классическая” невыясненного генеза — к ней относят все случаи инфекционных болезней, тяжело поддающиеся диагностике, абсолютно непривычные для местности, в которой проживает пациент, или имеют атипичные формы;
- резкое снижение в крови специальных элементов, которые отвечают за иммунитет человека, также может привести к лихорадке неясного генеза;
- лихорадка госпитальная — она возникает у пациента после госпитализации в течении суток;
- цитомегаловирусную инфекцию, гистоплазмоз, микобактериоз относят к ВИЧ-ассоциированной лихорадке.
Как может проявляться гипотермия?
Измерить температуру необходимо, если вы заметили у себя следующие симптомы:
- повышенная утомляемость и сонливость, с которой сложно справиться самостоятельно;
- чувство разбитости;
- нервозность, раздражительность;
- вам трудно сосредоточиться.
У детей при пониженной температуре тела наблюдаются плаксивость, вялость, капризы, отсутствие аппетита.
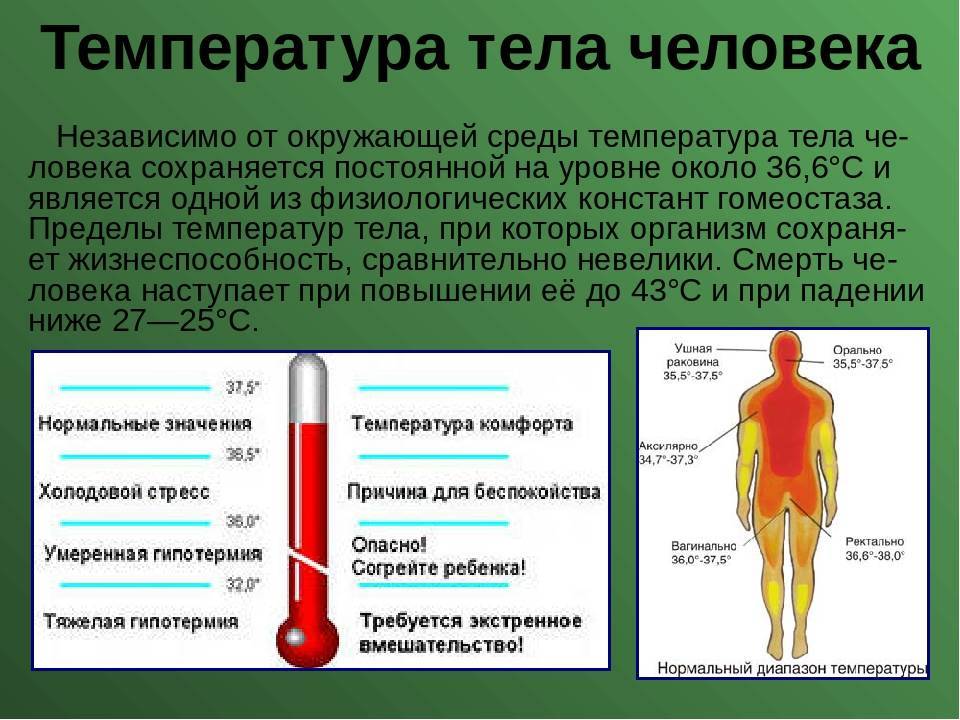
Не забывайте о том, что объективность показаний термометра во многом зависит от времени суток, возраста и даже места измерения. Например, утром, после сна и продолжительного отдыха температура тела всегда немного ниже, чем обычно.
Диагностика
Субфебрилитет не возникает на пустом месте, и часто является предвестником достаточно серьезного заболевания. Чтобы выяснить причины возникновения постоянно повышенной температуры, необходимо обязательно обратиться к доктору. Диагностика субфебрилитета начинается со сбора анамнеза и жалоб на состояние здоровья. Врач изучит историю болезни пациента, расспросит о ранее перенесенных и существующих ныне заболеваниях. Наличие таких болезней, как туберкулез, сахарный диабет, ВИЧ, различные виды заболеваний крови и печени, а также перенесенные операции — одна из причин стойкого повышения температуры. При диагностике субфебрилитета необходимо выявить и возможность заражения бактериальным эндокардитом и гепатитом во время медицинских процедур, посещения стоматолога, переливании крови, незащищенных половых контактах. Также проводится эпидемиологический опрос — врач задаст вопросы о том, какие страны посещал человек в последнее время, не выезжал ли он в районы, для которых характерны те или иные инфекционные и паразитарные заболевания.
Далее следует визуальный осмотр пациента. Врач проводит исследование кожных покровов, слизистой, суставов, лимфатических узлов, делает пальпацию брюшной полости, молочных желез у женщин, аускультацию грудной полости, осматривает ЛОР-органы, урогенитальные органы и прямую кишку. Для выяснения всех причин возникновения субфебрилитета назначаются лабораторные исследования, к которым относятся общий анализ мочи крови, серологический и биохимический анализы, исследования мокроты и спинномозговой жидкости.
В обязательном порядке проводится и приборная диагностика: УЗИ, рентгенография, КТ, эхокардиография. Назначаются консультации различных специалистов: гинеколога(для женщин), невролога, онколога, гематолога, инфекциониста, фтизиатра — все пациенты, мужчины, женщины, дети, беременные с субфебрилитетом, должны пройти проверку на туберкулез.
Почему болезнь вернулась?
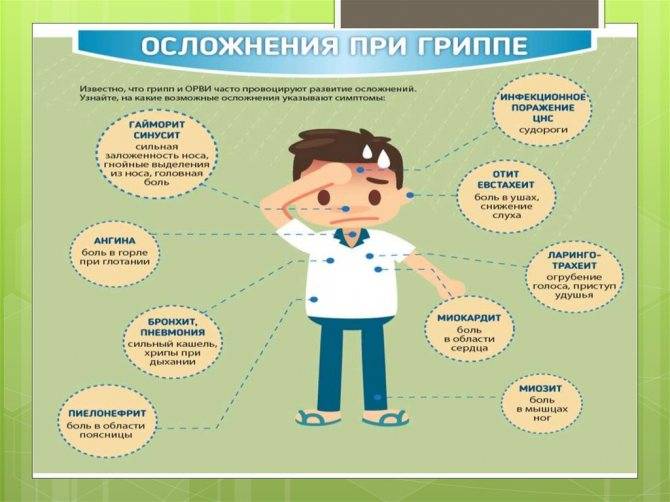
Частая причина повторного подъема температуры при ОРВИ у ребенка — присоединившаяся к вирусной бактериальная инфекция. Организму приходится бороться с новыми «захватчиками», поэтому симптомы возвращаются.
Избежать осложнений и быстрее выздороветь при вирусной инфекции поможет грамотная терапия. Не стоит надеяться на народные средства: травяные отвары, мед, лук и чеснок бессильны против вирусов. Препараты для лечения ОРВИ у детей должен назначить врач. При простуде у детей специалисты часто рекомендуют Деринат. Препарат оказывает комплексное воздействие.
- Помогает победить вирусы — основную причину простудных заболеваний.
- Восстанавливает и укрепляет поврежденную слизистую носоглотки — первый защитный барьер на пути инфекции.
- Обладает иммуномодулирующими свойствами, улучшает местный иммунитет и укрепляет иммунную систему в целом.
- Способствует скорейшему выздоровлению и снижает риск развития осложнений.
Препарат разрешён к применению с рождения. Для самых маленьких Деринат выпускают в форме назальных капель. Для школьников и взрослых — спрей с удобным распылителем. Соответствующую возрасту схему лечения назначит врач. Чтобы избежать осложнений, тщательно соблюдайте инструкцию и рекомендации специалиста по приему лекарств. Не прекращайте лечение раньше назначенного срока, даже если симптомы исчезли.