SQLITE NOT INSTALLED
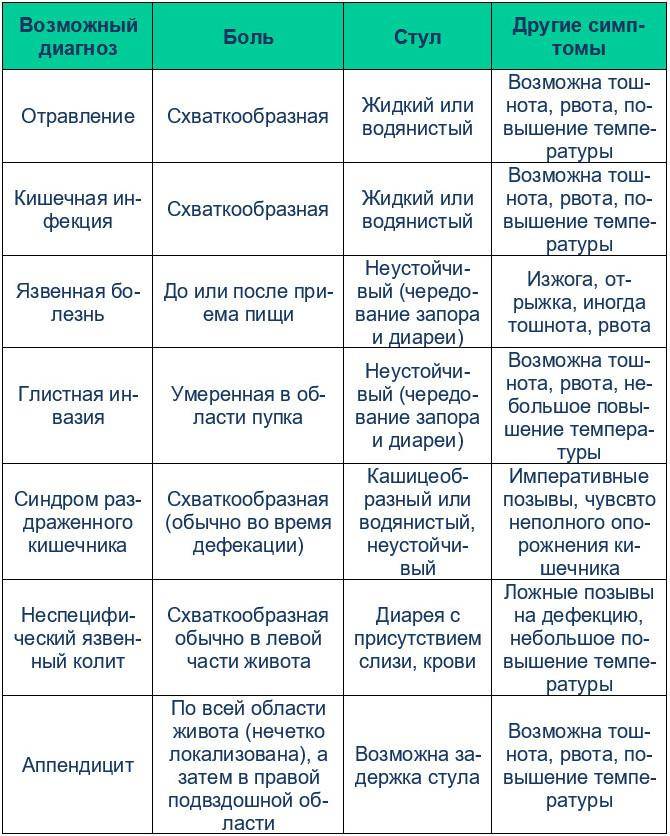
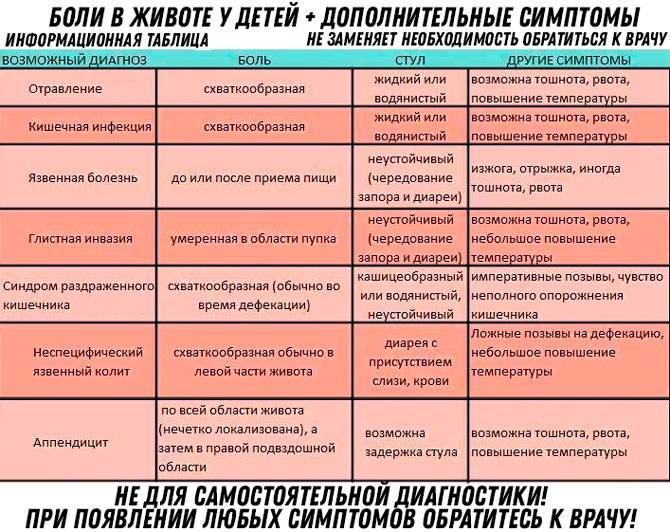
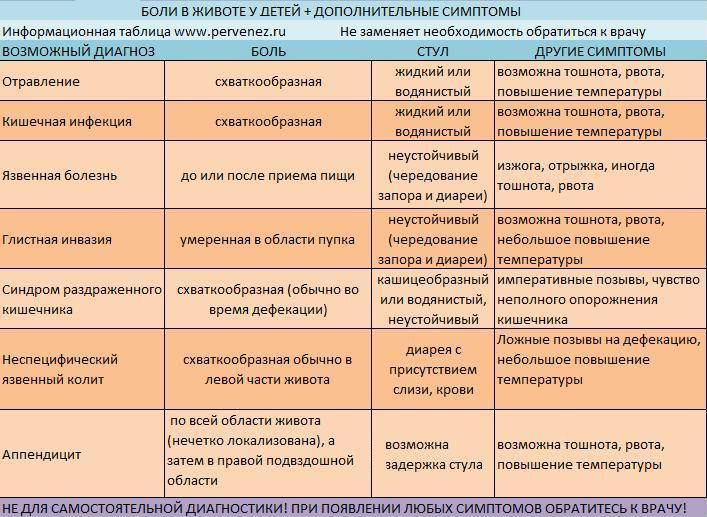
Разовые боли в животе
Разовая боль может говорить об отравлении или опасных состояниях, при которых необходимо оперативное вмешательство. Показать ребенка врачу нужно, если болевые ощущения приходят вместе с выделением желчи, рвотой, вздутием и расширением живота, если прикосновения болезненны. Желательно знать время возникновения высокой температуры, поноса, рвоты, это поможет специалисту выяснить характер заболевания, подобрать эффективное лечение. К примеру, при гастроэнтерите сперва возникает боль, затем рвота, при остром аппендиците – наоборот.
- Новорожденные младенцы могут мучиться от закупорки желудка, кишечного тракта. На это может указывать рвота, вздутие живота.
- У малышей до 6 месяцев живот может болеть в связи с коликами. В этом случае ребенок плачет, вытягивает ножки, сгибает к животику колени. В основном после полугода колики прекращаются.
- Если ребенку больше полугода, живот может болеть из-за гастроэнтерита, воспаления желудка. Родители должны забеспокоиться при рвоте, поносе, высокой температуре, нервном возбуждении.
- У малышей постарше боли в животе могут возникать из-за гриппа, ангины, паховой грыжи. На грыжу указывает боль внизу живота, рвота, требуется оперативное вмешательство.
- У дошкольников живот может болеть из-за инфекций мочевого тракта, запоров, пневмонии. Если речь идет о запоре, сразу после испражнения должна проходить боль. При инфекциях наблюдаются такие симптомы как неприятные ощущения при мочеиспускании, высокая температура. На пневмонию указывает температура, кашель, боль в груди. Также вероятно пищевое отравление, при этом возникают судорожные боли, жидкий стул, рвота.
У школьников к вышеперечисленным причинам добавляются удары в живот, вирусы, воспаление выстилающей ткани кишечника или желудка.
Причины болей в животе у детей
Нельзя исключать и такую опасную вещь как острый аппендицит. Он начинается болью в центре желудка, судорогами, каждое движение сопровождается резкой болью. В этом случае ребенок не способен прямо стоять, плачет, держится за низ живота, возможны понос и температура.
Классификация головной боли
Классификацией Международного общества головной боли предусматриваются следующие цефалгии:
- мигрень;
- головная боль напряжения;
- кластерная (пучковая) головная боль и хроническая пароксизмальная гемикрания;
- головная боль, не связанная со структурным поражением мозга;
- головная боль вследствие травмы головы;
- головная боль вследствие сосудистых заболеваний;
- головная боль вследствие внутричерепных несосудистых заболеваний;
- головная боль вследствие приема некоторых веществ или их отмены;
- головная боль вследствие внемозговых инфекций;
- головная боль вследствие метаболических нарушений;
- головная или лицевая боль вследствие патологии черепа, шеи, глаз, ушей, носа, придаточных пазух, зубов, рта, а также других лицевых или черепных структур;
- краниальные невралгии, боли при патологии нервных стволов и деафферентационные боли;
- неклассифицируемая головная боль.
Все эти виды цефалгии могут отмечаться и у детей, хотя на практике чаще встречаются мигрень,
головная боль напряжения и кластерная (пучковая) головная боль.
Диагностика причин головной боли и головокружений
Для диагностики причин возникновения головных болей и
приступов головокружений у детей невролог проводит осмотр пациента, а также
тщательно опрашивает самого больного, а при необходимости и его родителей. Во время
осмотра врач выполняет ряд неврологических тестов, результаты которых помогут
оценить степень неврологического дефицита. Этих данных может быть недостаточно
для того, чтобы точно установить диагноз. Поэтому всем пациентам назначается
обследование, способное включать:
- рентген или КТ позвоночника;
- МРТ позвоночника;
- УЗИ сосудов шеи с допплерографией;
- ОАК;
- биохимический анализ крови.
На основании полученных результатов обследования невролог
уже может точно понять, что послужило поводом для появления головных болей и головокружения
у ребенка и назначить наиболее подходящую в конкретной ситуации терапию.
Посттравматические головные боли
У детей одним из наиболее частых неврологических синдромов после черепно-мозговых травм является хроническая посттравматическая головная боль. По международным критериям, посттравматическими называются головные боли, возникающие в течение 14 дней с
момента травмы. Они подразделяются на острые (продолжаются не более 8 нед после травмы) и хронические (более 8 нед после травмы). Выявление у детей хронической посттравматической головной боли нередко вызывает
трудности, которые обусловлены тем, что иногда сложно установить отчётливую временную связь головной боли с перенесённой травмой.
Методы диагностики
В Клиническом Институте Мозга есть все условия для обследования пациентов с жалобами на головную боль, тошноту и рвоту. Первым этапом является осмотр невролога ‒ он соберет все необходимые данные, проверит рефлексы и назначит дополнительные методы диагностики. Они могут включать инструментальные и лабораторные методики, в том числе:
- анализы крови ‒ укажут на наличие очага воспаления в организме, бактерии и антитела к вирусной инфекции, нарушения состава крови;
- диагностика состояния сосудов головы ультразвуковым методом ‒ для более полной картины может потребоваться использование контрастного вещества;
- МРТ, КТ ‒ наиболее информативные и современные методики, благодаря которым можно получить трехмерное изображение любого участка головного мозга, особенно при подозрении на инсульт, новообразования, аневризмы;
- УЗИ внутренних органов ‒ назначается в качестве дополнительного метода обследования при подозрении на системные заболевания.
В нашем центре назначаются индивидуальные схемы диагностики
Такой подход позволяет избежать проведения малоинформативных дорогостоящих процедур и сконцентрировать внимание на основной проблеме. Специалисты смогут определить причину головной боли, тошноты и рвоты в краткие сроки, чтобы быстро приступить к лечению основного заболевания
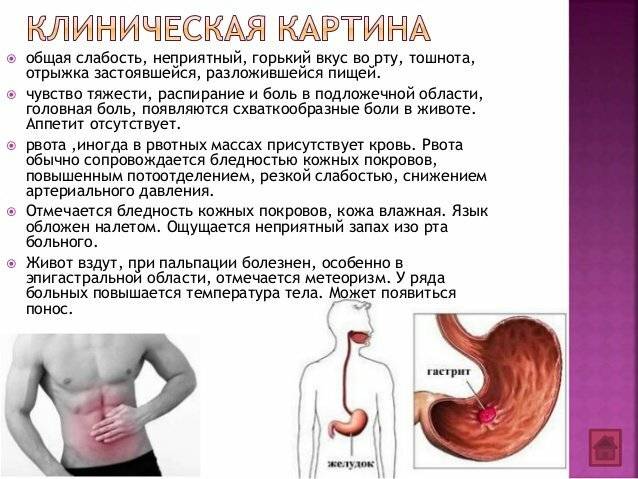
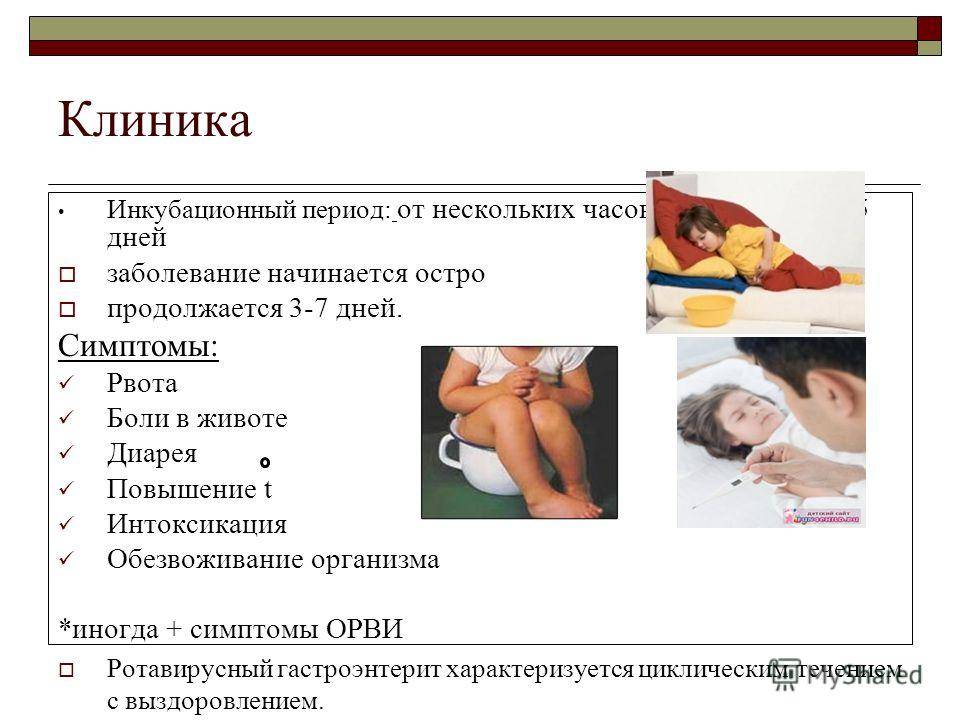
Симптомы гастроэнтерита у детей
Основные симптомы гастроэнтерита — понос и рвота. Рвота должна прекратиться в течение 1-3 дней, а понос — через 5-7 дней, но у некоторых детей может длиться и до двух недель. У ребенка также могут быть и другие проявления, вызванные инфекцией, например, высокая температура (жар) и боль в животе.
Подобно гастроэнтериту — с рвоты и поноса — могут начинаться и более серьезные детские болезни
Чтобы вовремя заподозрить опасность и принять меры, обратите внимание на следующие тревожные симптомы:
- температура 38°C или выше у детей младше трех месяцев;
- температура 39°C или выше у детей старше трех месяцев;
- одышка, затрудненное дыхание;
- учащенное дыхание;
- изменение обычного психического состояния, например, спутанность сознания;
- ригидность затылочных мышц (невозможно приблизить подбородок к груди);
- припухлость в области большого родничка у малышей;
- появление сыпи в виде красных пятен, которые не бледнеют при надавливании;
- кровь или слизь в кале;
- зеленая рвота;
- интенсивная боль в животе;
- увеличение в размерах, припухлость живота;
- рвота дольше трех дней;
- понос дольше недели;
- симптомы обезвоживания, которые не проходят или усиливаются, несмотря на восполнение жидкости и прием раствора для пероральной регидратации.
Если вы замечаете любые из вышеперечисленных симптомов или признаков, немедленно обратитесь к педиатру или позвоните по телефону скорой помощи — 03 со стационарного телефона, 112 или 911 — с мобильного.
Гастроэнтерит может вызывать обезвоживание, что оказывается тяжелее самой инфекции
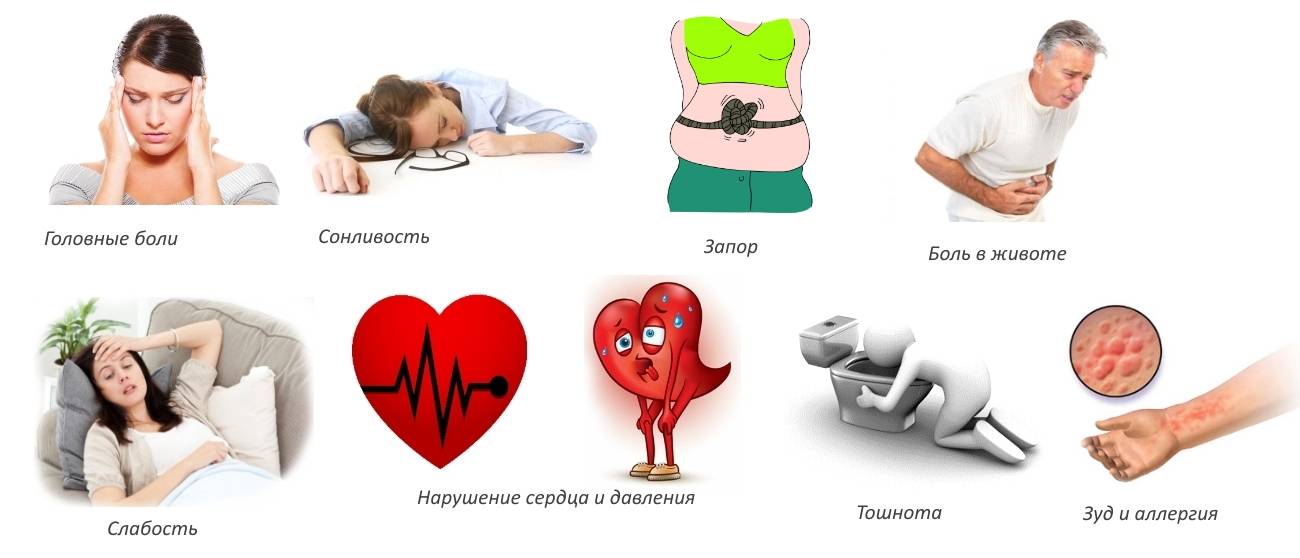
Очень важно знать симптомы обезвоживания, чтобы вы могли опознать их у своего ребенка:
- сухость во рту и глазах;
- отсутствие слез, когда ребенок плачет;
- запавшие глаза;
- раздражительность;
- более редкое мочеиспускание(реже одного раза в восемь часов);
- сонливость или замутненное сознание;
- холодные руки и ноги;
- бледность или мраморный рисунок на коже;
- впалый родничок (мягкий участок на голове младенца);
- учащенное дыхание.
- ребенок до 1 года (особенно первые 6 месяцев);
- дети, рожденные с пониженной массой тела, до 2 лет;
- жидкий стул был 5 и более раз за сутки;
- рвота была 2 и более раз за сутки;
- принятое питье тут же выходит со рвотой, ребенок не может удерживать жидкость;
- малыш отказывается от грудного молока.
Экстренная помощь при мигрени
Как снять приступ самостоятельно?
При появлении симптомов-предшественников рекомендован сладкий чай: повышение уровня сахара в крови может предотвратить приступ. Также эффективен точечный самомассаж затылка и шеи – повторяющиеся надавливания подушками пальцев на область затылочного бугра и сонных артерий.
Техника может отсрочить приступ на 1-2 часа – например, пока подействует назначенная врачом таблетка. Самочувствие улучшают:
- приложенный к шее горчичник;
- седативные фитопрепараты и травяные чаи;
- горячий душ;
- грелка, приложенная к стопам, или теплая ножная ванна.
Во время приступа рекомендуют находиться в затемненной комнате, недоступной для резких запахов и звуков, и постараться заснуть. Полноценный 2-3-часовой сон нередко помогает избавиться от мигрени.
Столовская еда — причина болей в животе у детей
Вне зависимости от того, посещает ребенок детское учреждение или нет, причиной боли в животе может быть жирная, острая пища или фастфуд (нередко, увы — с родительского стола). Эти продукты оказывают отрицательное влияние на работу печени, желчного пузыря и поджелудочной железы. Чаще всего такие проблемы возникают у ребенка в начальной школе, когда у него появляются возможности самостоятельно разнообразить свой рацион. Пока идет воспитательная работа и привычка к здоровой пище у вашего чада еще уступает естественной детской страсти ко всему вкусному и вредному, старайтесь не перекармливать ребенка дома. На втором месте после воспитательных методов тут также прием препаратов, улучшающих пищеварение — «Креона» и подобных ему.
Лечение гастроэнтерита у детей
Обычно детей со рвотой и поносом можно лечить дома. В большинстве случаев гастроэнтерит (кишечный грипп) проходит через 5—7 дней.
Ухаживая за своим ребенком, примите меры для предотвращения распространения инфекции. Не пускайте ребенка в детский сад или школу в течение по меньшей мере двух суток после последнего эпизода поноса или рвоты.
Диета при гастроэнтерите.
Голодание не поможет быстрее прекратить понос и даже может продлить его. Не рекомендуется пить соки или газированные напитки, так как они могут усилить понос.
Пероральная регидратация. Если у вашего ребенка имеются признаки обезвоживания, помимо вышеуказанных рекомендаций, желательно использовать для отпаивания специальные средства для пероральной регидратации. Обычно они выпускаются в пакетиках и их можно купить в аптеке без рецепта. Растворите порошок в воде, согласно инструкции. Этот раствор помогает восстановить запас соли, глюкозы и других важных минералов, которые ребенок теряет вместе с жидкостью.
Если после того как ребенок выпил раствор, его вырвало, подождите 5–10 минут и дайте ему еще раствора. Пусть он пьет медленно, хороший способ — давать ему ложку раствора каждые несколько минут. Свяжитесь с педиатром, если каждый раз после приема раствора вашего ребенка рвет.
Как правило, рекомендуется давать ребенку раствор для пероральной регидратации каждый раз, когда из него выходит большой объем водянистого стула. Объем раствора будет зависеть от роста и веса ребенка. Проконсультируйтесь, какой объем раствора давать вашему ребенку, с врачом или фармацевтом. Также рекомендуемая дозировка указана в инструкции по применению. Прочитайте подробнее о лечении обезвоживания.
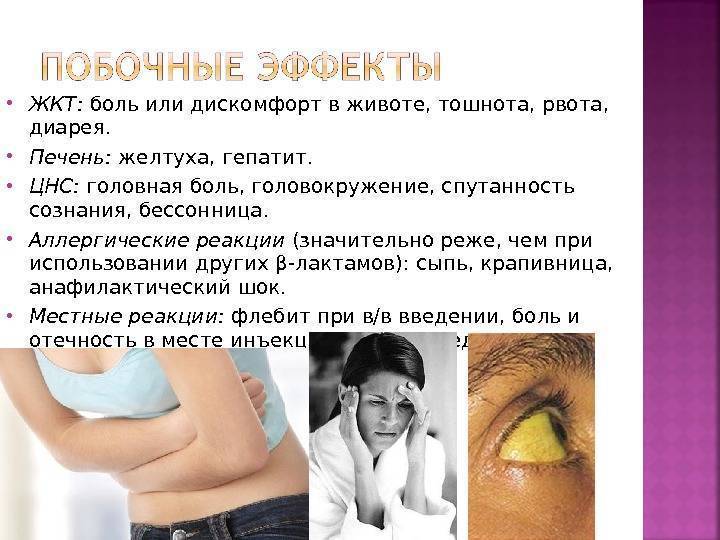
Другие методы лечения гастроэнтерита. Если ваш ребенок испытывает боль и у него повышена температура, дайте ему парацетамол. Маленьким детям может быть проще проглотить парацетамол в жидком виде, чем в таблетках. Детям до 16 лет не следует давать аспирин.
Как правило, средства от рвоты (противорвотные) и поноса при гастроэнтерите детям не рекомендуются , так как они могут иметь побочные эффекты.
Для лечения гастроэнтерита (кишечного гриппа) у детей также обычно не применяются антибиотики, так как в большинстве случаев болезнь имеет вирусную природу. Даже рвота и понос, вызванные бактериальной инфекций обычно проходят без антибиотиков. Самостоятельное использование антибиотиков для лечения легких вариантов гастроэнтерита повышает риск устойчивости микробов к антибиотикам. Лекарства из этой группы принимают только по назначению врача, в тяжелых случаях гастроэнтерита.
Госпитализация, как правило, рекомендуется лишь в случае, если у ребенка есть признаки сильного обезвоживания, в том числе следующие:
- притупление сознания, например, сонливость или невосприимчивость к окружающей обстановке;
- учащенное сердцебиение;
- учащенное дыхание;
- слабый пульс.
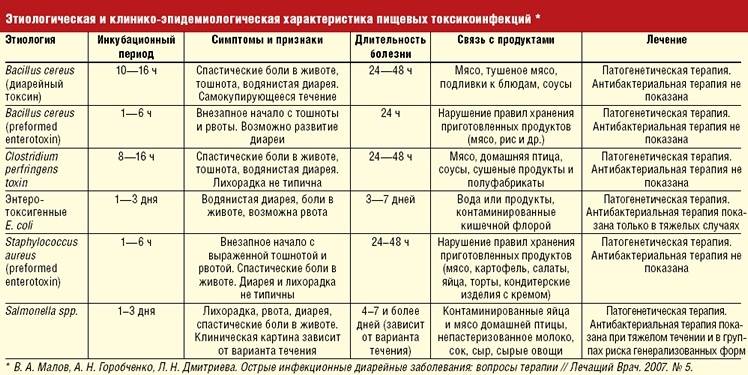
Желудочно-кишечные болезни
Рвота часто может быть предшественником гастроэнтерита, начальным симптомом энтерита.
Что именно свидетельствует в пользу желудочно-кишечных заболеваний:
• погрешности питания в анамнезе;
• подобные болезни (дизентерия, сальмонеллез) у ближайшего окружения;
• обложенный язык;
• активный кишечный шум (что исключает «острый живот»);
• боль в животе (острая).
При желудочно-кишечных заболеваниях рвоту необходимо дифференцировать со рвотой, вызванной органическими причинами:
• пилороспазм;
• пилоростеноз;
• стеноз пищевода;
• грыжа пищеводного отверстия диафрагмы;
• дивертикул пищевода, ахалазия пищевода.
Тактика лечения
Схема терапии зависит от причины головной боли, возраста пациента, наличия сопутствующих патологий и других факторов. В арсенале врачей есть различные методики, которыми можно повлиять на причину болезни и ее клинические проявления:
- медикаментозное лечение ‒ может включать курс антибиотиков, обезболивающих и противовоспалительных препаратов, средств для улучшения кровообращения головного мозга;
- хирургическое удаление новообразований, кист, аневризм;
- дополнительные методики для устранения головной боли при мигрени и хронической усталости: физиопроцедуры, массаж;
- программы реабилитации после инсульта, направленные на восстановление речи, памяти, двигательной активности.
Клинический Институт Мозга предлагает комплексное обследование и лечение для пациентов с жалобами на головную боль, тошноту и рвоту
Важно понимать ‒ в домашних условиях лечение неэффективно. Самостоятельные попытки устранить эти симптомы могут приводить к ухудшению самочувствия и развитию осложнений
Врачи рекомендуют обращаться за медицинской помощью при первом проявлении заболеваний.
Клинический институт мозга
Рейтинг: 3/5 —
3 голосов
Кластерная (пучковая, хортоновская) головная боль у ребенка
Кластерная (пучковая, хортоновская) головная боль (цефалгия) встречается в основном у взрослых (у мужчин в 6 раз чаще, чем у женщин) и очень редко у детей.
Локализуется боль в височной и орбитальной области с одной стороны, продолжается от 15 мин до 3 часов. По характеру боль жгучая, сверлящая, высокой интенсивности («невыносимая») и не купируется приемом анальгетиков.
Может сопровождаться психомоторным возбуждением, тошнотой, брадикардией, слезотечением, ринореей, заложенностью носа на стороне боли. Возникает приступообразно, по ночам, в одно и то же время.
Купируется самостоятельно, внезапно.
Причиной кластерных болей у детей могут быть артериовенозные мальформации и аневризмы сосудов головного мозга,
другие объемные процессы, заболевания глаз и придаточных пазух носа.
Когда нужно немедленно записываться на консультацию к врачу
Как можно скорее попасть на прием к неврологу необходимо,
если у ребенка наблюдаются:
- часто повторяющие приступы головной боли и/или головокружения;
- головокружения длительностью более 20 минут или потеря сознания;
- ухудшение зрения;
- непроизвольные быстрые движения глаз во время приступа;
- звон в ушах.
Но в силу возраста ребенок не всегда может пожаловаться на
самочувствие или описать характер тревожащих его симптомов. Сложнее всего
понять, что тревожит малыша до 3 лет. В таких ситуациях записаться к врачу
следует при:
- возникновении изменений в поведении, повышенной
утомляемости, потере интереса к подвижным играм; - частом беспокойстве, плаче;
- сонливости, нежелании ребенка просыпаться.
Заподозрить наличие головокружения можно по тому, что
ребенок начинает чаще падать. Хотя для детей раннего возраста падения не
являются редкостью, тем не менее если малыш внезапно падает на ровном месте, непроизвольно
пытается удержаться за стену или подходящий предмет следует попросить его
постараться пройти по ровной линии. Если ребенку это удается с трудом или вовсе
не удается, консультация невролога обязательна.
При головной боли дети раннего возраста могут хвататься за
голову и кричать или плакать. При длительных приступах это может сопровождаться
тошнотой, рвотой, слабостью и бледностью кожи.
Лечение
Головная боль при мигрени чаще не купируется стандартными обезболивающими препаратами, а только специфическими – например, из группы триптанов. Их может назначить только невропатолог, а аптеки отпускают по рецепту.
Если вы обнаружили у себя признаки мигрени – обратитесь к врачу и он определит наиболее эффективную индивидуальную тактику.
Лекарственное средство и дозу специалист подбирает персонально. Лечебно-профилактическая тактика при мигрени разная на разных этапах состояния, поэтому самолечение недопустимо.
Дополнительные методы лечения – физиотерапия и иглорефлексотерапия. Также необходима работа с психологом, направленная на преодоление хронических стрессов и депрессивных состояний.
Пациентам группы рекомендуют вести дневник головной боли – с его помощью учатся выявлять индивидуальные триггерные факторы и симптомы-предшественники. Это помогает заметно снизить частоту приступов и даже предотвращать их без лекарств. Также показана поведенческая терапия.
В чем заключаются минусы гиперопеки над ребенком?
Хочется начать с хорошего, но положительных сторон здесь как таковых нет. Гиперопека обеспечивает не решение проблем, а только лишь самоуспокоение. Полностью контролировать все вокруг невозможно. Дети могут пораниться на ровном месте или, наоборот, выйти «сухими» из воды. Да, загнав малыша в тесные рамки, родители смогут обеспечить ему относительную безопасность. Но разве можно лишать ребенка свободы? Сверхопека имеет массу недостатков:
Ребенок растет ограниченным и беспомощным.
С рождения пребывающий в сковывающих условиях малыш не имеет возможностей учиться решать проблемы самостоятельно. А ведь человеческая жизнь полна трудностей и препятствий! Только представьте: ребенок вырос, и совершенно не понимает, кто он, что ему делать со своей жизнью, как преодолевать препятствия и делать правильные выводы из совершаемых ошибок; мамы и папы рядом нет, подстраховать некому, есть только безумный страх опасности, который ему постоянно прививали.
Чадо может выйти из-под родительского контроля и стать неуправляемым.
Если малыш изначально имел волевой характер, но его побуждения постоянно подавляли, то высока вероятность того, что в старшем возрасте ребенок будет выражать протесты против установленных правил. Подросток может бунтовать, отрекаясь от своей семьи и обрывая контакты с родителями. И винить его в этом будет неправильно, ведь такое поведение с его стороны станет результатом жажды полноценной жизни.
Вероятность формирования у ребенка потребительского отношения к людям.
Привыкший жить в окружении чрезмерной заботы малыш может вырасти в эгоистичного, излишне требовательного к окружающему миру взрослого человека. Он будет постоянно ждать «обслуживающий персонал», который сделает его жизнь комфортной. Разумеется, такой человек будет испытывать существенные трудности при выстраивании дружеских и романтических отношений.
Вероятность формирования у ребенка стойкого стремления быть угодным.
Сломленные гиперопекой дети, привыкшие во всем полагаться на решения старших, нередко становятся тихими спутниками, жертвами без права голоса, которых постоянно подавляют другие люди. Сложно поверить, что на такую судьбу их обрекли любящие родители!
Всем известно, что успешная личность — это лидер; тот, кто не боится падать и подниматься вновь; человек, который верит в себя и свои силы. У жертвы родительской гиперопеки мало шансов стать сильной и уверенной личностью, ведь такому ребенку буквально прививается чувство беспомощности перед целым миром наряду с неспособностью постоять за себя, добиться хоть какого-нибудь успеха без посторонней помощи.
Локализация боли в животе: при каком заболевании где болит
Подложечная (эпигастральная) область
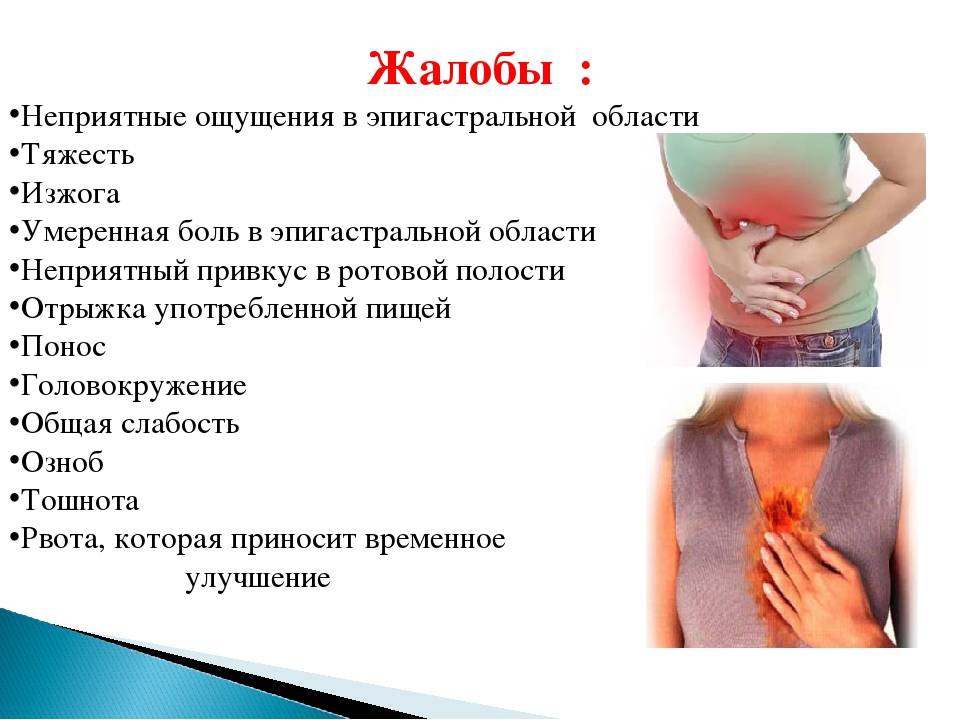
Эпигастрий (подложечная область) располагается по центру корпуса между реберными дугами, ниже грудины. Боли в этой области связаны, в основном, с заболеваниями желудка (гастрит, дуоденит, язва желудка). Подобные боли возникают после приема кислой или острой пищи. При язве желудка возможны болезненные ощущения при длительных перерывах в еде (например, в ночное время). Боль, как правило, тупая, ноющая, реже острая. Болезненные ощущения в подложечной области могут быть вызваны и случайными проблемами с пищеварением (несварение желудка, изжога). В этой же области возможны иррадиирующие боли при заболеваниях сердца.
Правое подреберье (болит живот со стороны правого бока выше пупка)
Локализация боли в правом подреберье типичны для заболеваний печени и желчного пузыря (холецистит, желчнокаменная болезнь).
Левое подреберье (болит живот со стороны левого бока выше пупка)
Желудок находится не прямо по центру корпуса, а сдвинут влево, поэтому боли в левом подреберье также могут иметь желудочное происхождение (гастрит, язва желудка). С левой стороны находится также поджелудочная железа, поэтому боль в этой области может возникать при панкреатите. Причиной боли также могут быть заболевания селезенки. Сердечная боль также может иррадиировать в эту область.
Околопупочная область
В этой области дает о себе знать кишечник (тонкая кишка). Болевые ощущения могут быть вызваны такими причинами, как недостаток ферментов (проблемы с перевариванием пищи), кишечная инфекция, серьезные воспалительные заболевания (болезнь Крона, язвенный колит). Также здесь может болеть и при панкреатите.
Левая и правая боковые области живота
Боль, смещенная в какую-либо сторону средней части живота, может быть вызвана проблемами мочевой системы. Причиной могут быть мочекаменная болезнь или воспаление мочевыводящих путей. Однако при заболевании почек боль все же чаще локализуется в области поясницы. Боль сбоку живота может быть вызвана запорами и газами в толстой кишке (метеоризмом). Левый бок более часто становится областью, где сказываются заболевания кишечника. Боль здесь может быть также проявлением колита или дивертикулеза.
Правая подвздошная область (болит живот ниже пупка и справа)
В этой области у большинства людей располагается аппендикс – червеобразный отросток слепой кишки. Воспаление аппендикса – аппендицит – опасное заболевание. Развитие аппендицита, как правило, характеризуется внезапной и острой болью, однако в некоторых случаях боль может нарастать постепенно. Иногда вначале боль ощущается в околопупочной области и только потом смещается в правую подвздошную область. Есть люди, у которых аппендикс располагается выше, соответственно, и боль при аппендиците у них будет иметь иную локализацию.
Болит внизу живота
Боль внизу живота типична при болезнях мочевой системы, у женщин – при гинекологических заболеваниях. Её могут вызывать камни в почках, воспаление почек (пиелонефрит), опущение мочеточника, гинекологические проблемы: острые и хронические воспаления придатков матки, образовавшиеся после них спайки, возникшие опухоли и кисты, эндометриоз, внематочная беременность. В зависимости от локализации проблемы боль может концентрироваться в левой или правой подвздошной области или по центру (надлобковая область). Еще одна возможная причина – варикозное расширение вен малого таза (более типично для женщин). В этом случае неприятные ощущения внизу живота возникают время от времени, усиливаясь после физических нагрузок, незадолго до менструации или после полового акта.
Также причиной боли внизу живота, особенно в левой подвздошной области могут стать заболевания кишечника: воспаление сигмовидной кишки (сигмоидит), синдром раздраженного кишечника, запоры, глисты, колиты, дисбактериоз кишечника и некоторые другие заболевания.